МРТ — безопасная процедура диагностики, позволяющая визуализировать состояние органов и тканей. При болях в шейном отделе МР-диагностику назначают для того, чтобы окончательно подтвердить диагноз: выявить межпозвонковую грыжу или воспаление нервных окончаний.
МРТ шейных позвонков — единственный способ визуализации межпозвонковых дисков, которые не отображаются на снимках при проведении КТ или рентгенографии.
Безопасность, эффективность, быстрота и возможность получения детального изображения тканей, на основании которого составляется подробное описание, делают магнитную томографию процедурой выбора при необходимости диагностики заболеваний позвоночника.
В этой статье мы расскажем вам, что показывает МРТ шейного отдела позвоночника и когда назначается исследование.
Преимуществадиагностическогометода
Главным достоинством МРТ шейного отдела позвоночника
является информативность и безопасность. На оборудовании получают точные изображения обследуемой зоны, при этом исследуются мягкие ткани одновременно с позвоночным столбом. Процедура является безвредной, может проводиться одновременно для нескольких отделов. Томограф выполняет снимки в разных плоскостях и создает трехмерное изображение. Преимущество МРТ шейного отдела позвоночника в том, что прибор показывает всю структуру исследуемого отдела: позвонки, сосуды шеи и мышцы. При этом не задействуется рентгеновское облучение, метод может применяться несколько раз для уточнения диагноза и наблюдения за ходом болезни.
Заболевания шейных позвонков
Чаще всего болевые ощущения в шее могут возникать при спазмах или растяжениях. Это может произойти в результате перенапряжения, резких движений или переохлаждения. Эти проблемы не требуют долгого и сложного лечения, а в некоторых случаях проходят самостоятельно, без медикаментозного вмешательства.
Если же боль не проходит и мешает полноценной жизни, причина может крыться глубже. Причиной болевого синдрома могут быть следующие заболевания:
- остеохондроз;
- грыжа или протрузия межпозвонковых дисков;
- сколиоз;
- воспалительный процесс;
- травмы мягких тканей или позвоночника;
- нервные расстройства.
Остеохондроз
Согласно статистике Всемирной Организации Здравоохранения от остеохондроза страдает 80% людей в возрасте от 30-40 лет.
К основным симптомам этой болезни относятся:
- боль, скованность движений, онемение и покалывание конечностей. Эти симптомы вызваны нарушением кровообращения, сдавлением нервов или деформацией костной ткани. Синдром сужения позвоночного канала в силу различных причин называют стенозом;
- сильные головные боли, пульсирующий шум в ушах, проблемы с обонянием и речью, деформация лица и проблемы с дыханием. Данные симптомы могут быть признаками корешкового синдрома, при котором межпозвонковый диск начинает пережимать нервные корешки;
- пульсирующая боль, локализующаяся в височной, теменной, надбровной и затылочной доли возникает вследствие сжатия позвоночной артерии;
- боли в области диафрагмы, аритмия и повышенное давление называют кардиальным синдромом.
Основными причинами развития остеохондроза считаются нарушения метаболизма, малоактивный образ жизни, недостаток витаминов и жидкости в рационе, лишний вес, переохлаждения, неправильная техника выполнений физических упражнений, наследственность.
После первичного осмотра и выяснения жалоб лечащий врач назначает дополнительное обследование, самым информативным из которых является магнитно-резонансная томография, которая покажет патологические изменения в строении и функционировании позвоночника.
Спондилез
Патология разрастания костной ткани, которая возникает вследствие осложнения течения остеохондроза. Проявляется в виде головных болей, потери подвижности и онемения в области шеи.
На ранней стадии заболевание поддается медикаментозному и физиотерапевтическому лечению. На более поздних стадиях может потребоваться хирургическое вмешательство, после чего применяются реабилитационные действия в виде ЛФК.
Пациенту требуется постоянное наблюдение врача, так как спондилез при неблагоприятном течении может привести к инсульту.
Протрузии
При искривлениях, грыжах и протрузиях могут случаться приступы головокружения и головных болей. Это происходит из-за того, что пережимаются кровеносные сосуды и нервы. Кроме того, боль может отдавать в практически любые части тела — голову, плечи, руки и грудную клетку.
Протрузии являются следствием остеохондроза и представляют собой выпячивание межпозвонкового диска в полость канала спинного мозга. Однако разрыва фиброзного кольца, окружающего диск, при этом не происходит.
Если протрузии не лечить, они разорвут оболочку диска и превратятся в грыжу.
Грыжа межпозвонкового диска
При повреждении фиброзного кольца внутренняя часть диска выходит наружу, происходит сдавливание нервных корешков, что приводит к интенсивным болевым ощущениям.
Грыжа или пролапс проявляется внезапной сильной болью в плечах и шее, онемением, слабостью мышц и потерей чувствительности. Боль локализуется в месте, где ущемлен нерв.
В большинстве случаях грыжа проходит при применении болеутоляющих средств, обеспечения покоя и ношения специального отропедического воротника.
Оперативное вмешательство назначается, если у пациента не проходят симптомы, остается сильная боль, слабость в мышцах и сохраняется потеря чувствительности. Во время операции хирурги удаляют ущемленный нерв или освобождают нервный корешок.
Сколиоз
Сколиоз шейного отдела чаще всего встречается у молодых людей и затрагивает с 3 по 6 позвонки.
К причинам возникновения относят травмы в раннем детском возрасте, нарушения развития и болезни позвоночника.
Сколиоз появляется вследствие того, что мышцы с одной стороны напряжены больше, чем с другой. Такая асимметрия приводит к появлению блоков и спазмов, а как следствие, к болям и ущемлению нервов.
В детстве сколиоз хорошо поддается лечению, во взрослом возрасте можно уменьшить болевые ощущения.
Для постановки диагноза используют магнитную томографию шейного отдела для получения точных снимков и разреза тканей.
Радикулит
Радикулопатия — болевой синдром, который возникает при воспалении нервных корешков. Может поразить с 4 по 6 позвонки, хотя чаще проявляется в области поясницы.
Этот синдром возникает на фоне болезней позвоночника, например:
- остеохондроз;
- межпозвонковая грыжа;
- воспаление связок и мышц от переохлаждения или перенапряжения;
- общее переохлаждение организма от длительного пребывания в сырых и холодных условиях;
- также шейный радикулит может возникнуть как осложнение после инфекционного заболевания.
Для того чтобы нервные корешки не раздражались, необходимо уменьшить нагрузку на шею, для этого понадобится воротник, удерживающий шею в фиксированном положении. При сильных болях назначается прием противовоспалительных препаратов, а после уменьшения болевого синдрома назначается курс мануальной терапии или массажа.
Кому показано МРТ?
Исследование назначают при головокружениях, онемении рук, головных болях непонятного происхождения. Показания:
- травмы шеи;
- скованность и неприятные ощущения в шейном отделе;
- нарушение зрения, потеря сознания;
- заболевания позвонков, нервных корешков, дисков, мышц;
- остеохондроз;
- подозрение на дегенеративно-дистрофические изменения;
- синдром короткой шеи.
Процедуру назначают перед нейрохирургическим вмешательством, для постановки ортопедических диагнозов.
Алгоритм проведения процедуры
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Принцип проведения тестирования с контрастом и без него не сильно отличаются. При любом раскладе человека уложат на медицинскую кушетку, которая при активации оборудования заедет под сканер, где имеется магнит.
Так как современные аппараты обычно имеют широкую конструкцию, большая часть тела будет находиться не под аркой, что поможет пережить панику страдающим клаустрофобией. Для удобства испытуемому фиксируют голову, чтобы в последующее время манипуляции ему было легче выдерживать неподвижность. Некоторые лаборанты даже предлагают воспользоваться головным валиком.
Так как во время функционирования томографа он постоянно издает звуковые сигналы. Пациентам, особенно малышам, рекомендуют надевать специальные вакуумные наушники. А если во время тестирования произойдет непредвиденная ситуация, то всегда можно связаться по внутренней двухсторонней связи с рентгенлаборантом.
Противопоказания
Томограф создает магнитное поле, поэтому пациентам, имеющим в теле инсулиновую помпу, кардиостимулятор, слуховой аппарат, кардиовертер-дефибриллятор процедуру не проводят. Сканирование не проводится людям, в теле которых есть предметы из металла (аппарат Илизарова, скобы и спицы, стенты на сосудах). Беременным женщинам и кормящим матерям противопоказана процедура с контрастированием. Среди противопоказаний – почечная недостаточность. По техническим причинам исследование невозможно привесе пациента более 120 кг.
Как проходит процедура?
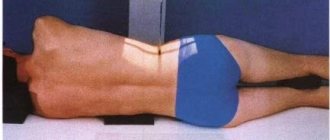
Все время, пока проходит обследование пациент располагается горизонтально на спине.
Мышечное напряжение может исказить картинку, поэтому под шею подкладывают специальные подголовники, которые помогают занять максимально расслабленное положение. В ходе исследования пациент находится на подвижном столе, который въезжает непосредственно в томограф. В процессе работы томографа кольцевая часть, содержащая сверхмощные магниты, вращается вокруг стола. Работа аппарата не доставляет никакого дискомфорта, однако, при необходимости, пациент всегда может остановить процедуру благодаря сигнальной кнопке. Персонал все время пока проводится диагностика, находится за пультом управления. Важно, чтобы во время работы томографа на теле человека не было металлических предметов, а также не было при себе телефонов и других устройств, так как металлические предметы значительно ухудшают качество картинки. Наличие татуировок никак не сказывается на конечный результат.
Вся процедура не займет больше 25 минут. В случаях, когда требуется увеличить информативность изображения, пациенту могут ввести специальные контрастные препараты, что увеличит длительность сеанса.
Уже в течение часа все результаты обследования у пациента или лечащего врача, и может быть поставлен диагноз.
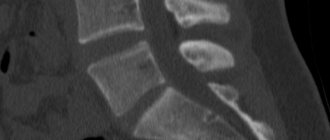
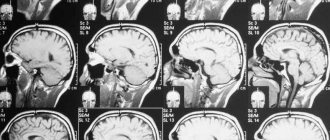
Как выглядит шейный отдел позвоночника при сканировании?
При отсутствии заболеваний позвонки шейного отдела гладкие и целостные, диски одинаковых размеров с ровной и гладкой поверхностью. При этом суставы без шероховатостей, структуры расположены симметрично. Здоровый позвоночник не имеет препятствий для выхода спинных нервов, на нем нет новообразований, воспалений и инфекционных очагов. При наличии перелома на снимке визуализируется линия надлома, деформация и смещение. С помощью МРТ определяют причины патологических переломов: хронические болезни позвоночного столба. Можно определить, задет ли спинной мозг при травме. Если на снимке заметно снижение высоты диска, это указывает на грыжу. При разрастании краевых площадок с поверхностью нервов диагностируют остеохондроз.
Какой врач осуществляет процедуру магнитно-резонансной томографии
Согласно нормативным документам Министерства здравоохранения Российской Федерации врач-диагност, работающий на МРТ-оборудовании, должен иметь:
- документ о получении высшего профессионального образования (диплом врача по специальности «Лечебное дело», «Педиатрия», «Медицинская кибернетика, «Медицинская биофизика»);
- документ об окончании обучения в ординатуре (интернатуре) по специальности «Рентгенология» или документ о прохождении профессиональной переподготовки по специальности «Рентгенология»;
- действующий сертификат специалиста рентгенолога.
Все врачи-диагносты, работающие в ростовском МЦ «ДиМагнит», не только имеют полный пакет документов для осуществления медицинской деятельности, но и систематически проходят курсы усовершенствования для повышения профессионального уровня. Стаж работы специалистов в диагностике не менее 7 лет.
Все услуги соответствуют принятым международными стандартами.
Как подготовиться к сканированию?
Специальной подготовки к МРТ шейного отдела позвоночника
не требуется, нет необходимости в ограничении питания (если МРТ будет проводиться без контрастирующего вещества), не нужно отказываться от приема лекарств. Если будет использоваться контраст, врачу следует сообщить о наличии аллергических реакций. Также нужно сказать о беременности и наличии клаустрофобии. Перед процедурой нужно снять металлические предметы, в том числе пирсинг, съемные зубные и слуховые протезы. При использовании контрастирующего вещества за пять часов до процедуры нельзя есть.
Что получает пациент после МРТ, куда идти с результатами
После окончания процедуры МРТ Вы получите снимки и их описание.
Если Вы проходили исследование по направлению вашего врача, заключение нужно показать ему. Он назначит необходимое лечение либо даст направление к другому доктору, который займется Вашей проблемой.
В том случае, если Вы проходили МРТ по своей инициативе, выбор врача нужно будет сделать в зависимости от выявленного нарушения.
Если Вы не знаете, куда обратиться, этот вопрос можно уточнить у специалиста , который будет описывать Ваши результаты.
Что показывает МРТ мягких тканей шеи
Магнитно-резонансная томография – это безопасная методика сканирования тела с помощью магнитных волн, которые, в отличие от рентгеновского излучения, безопасны для человека.
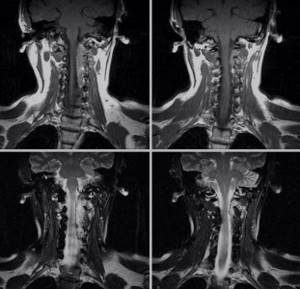
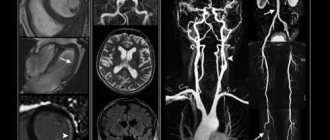
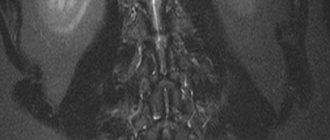
Снимки МРТ шеи в корональной проекции
МРТ области шеи может назначаться при возникновении следующих симптомов:
- боль в области шеи, которая не проходит длительный период времени;
- ощущение комка в горле, чувство распирания или затруднения при глотании;
- появление припухлостей различного размера и формы;
- головные боли неясного происхождения;
- нарушение голосовых функций.
Появление вышеописанных симптомов требует скорейшего обследования врачом, по результатам которого может назначаться магнитно-резонансная диагностика мягких тканей шеи.
МРТ диагностика области шеи может проводится как самостоятельное исследование, так и совместно со сканированием других зон для выявления онкологических и гематологических заболеваний.
КТ, МРТ или УЗИ шеи, что лучше сделать
Для исследования мягких тканей шеи чаще всего применяется МРТ как более прогрессивный, информативный и точный вид диагностики. Однако для разных задач могут использоваться разные методы:
- УЗИ позволяет получить двухмерную картинку исследуемой области и не всегда четко показывает мелкие структуры, такие как лимфоузлы или небольшие очаги новообразований. Качество диагностики в очень большой степени зависит от квалификации специалиста. Зато этот метод весьма доступный, УЗИ-аппараты есть чуть ли не во всех медицинских учреждениях, поэтому часть ультразвук используется как первый этап диагностики.
- Рентген не дает возможности получить изображения мягких тканей и применяется для диагностики костных и суставных патологий. Благодаря своей дешевизне может использоваться в качестве первого этапа, однако очень сильно уступает томографии в информативности.
- КТ (компьютерная томография) – более прогрессивная методика, чем ультразвуковое исследование и рентгенография, которая по степени детализированности изображения может сравнится с МРТ, но как и рентгенография, более четко визуализирует твердые структуры, а также применяется тогда, когда МРТ не может быть проведена по объективным причинам.
- МРТ больше, чем КТ, подходит для отображения мягких тканей. Степень детализации изображений полученных с помощью МР-диагностики позволяет выявить очаги воспаления и новообразования размером от нескольких миллиметров. Этот метод может использоваться и в качестве первичной диагностики, и для уточнения характера патологических изменений, выявленных другими методами.
Применение контраста при МРТ шеи
Контрастное усиление при магнитно-резонансном исследовании мягких тканей шеи преимущественно используется при подозрении на доброкачественное или злокачественное новообразование, метастазы в органы шеи, а также после медикаментозного и хирургического лечения опухолей.
Контрастирование осуществляется с помощью внутривенного введения препаратов на основе гадолиния (чаще всего гадодиамид), которые, накапливаясь в пораженной области, увеличивают контрастность патологически измененных тканей на снимках, что позволяет четко определить их границы и локализацию по отношению к здоровым тканям.
Использование контрастного вещества является безвредным. Однако противопоказаниями к его применению могут служить беременность, период грудного вскармливания и тяжелая почечная недостаточность.