У здоровых людей моча
, как биологическая жидкость, является стерильной. Но под влиянием различных факторов может легко происходить ее контаминирование патогенной микрофлорой. Как правило, такими причинами являются прием антибиотиков, инфицирование микробами влагалища, уретры и промежности, воспалительные процессы мочевыводящих путей и различные дисфункции в работе эндокринной системы.
Показания к обследованию
Микробиологическое исследование мочи позволяет с высокой достоверностью определить качественный и количественный состав флоры. Поэтому данный анализ широко используется в медицинской практике и в обязательном порядке назначается:
- беременным женщинам;
- пациентам с инфекциями мочеполовой системы;
- больным СПИД, сахарным диабетом и людям, имеющим различные нарушения в гормональном обмене.
К числу специфических симптомов для проведения посева мочи на микрофлору являются боли внизу живота, болезненное или учащенное мочеиспускание. У малышей уроинфекции могут проявляться раздражительностью, беспричинным снижением аппетита и даже повышением температуры тела.
Исследование часто назначается в качестве контрольного теста для подтверждения диагноза при нетипичных симптомах и для мониторинга эффективности назначенной терапии, а также для определения устойчивости флоры к основному и расширенному спектру антибиотиков. Анализ входит в общую программу подготовки пациентов перед различными хирургическими вмешательствами (пересадка почки, резекция предстательной железы и прочее) и назначается детям для подтверждения диагноза пузырно-мочеточникового рефлюкса.
Могут ли понадобиться дополнительные исследования
Бакпосев считается одним из наиболее сложных исследований. Часто его результаты оказываются недостоверными, например, из-за несоблюдения правил сдачи анализа. Именно поэтому он может назначаться не один раз. Если же показатели остаются прежними, специалист должен провести более подробную диагностику состояния пациента.
Она включает лабораторные и инструментальные методы:
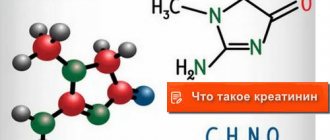
- общий и биохимический анализ крови (лейкоциты, эритроциты, креатинин);
- мазок из половых путей или уретры (оценка микрофлоры и клеток);
- ультразвуковое и рентгенологическое исследование почек;
- КТ и МРТ мочеполовой системы;
- при необходимости – биопсию почек.
Может понадобиться и дополнительная консультация со специалистами узкого профиля – нефрологом, инфекционистом, гинекологом, хирургом.
Посев на стерильность будет обязательно назначен врачом при подозрении на развитие воспалительных заболеваний в мочеполовых органах. Несмотря на длительное время проведения и необходимость строгого соблюдения правил сдачи анализа, данный вид диагностики все-таки является одним из наиболее информативных. Именно благодаря бакпосеву урины можно вовремя обнаружить патологию и начать ее своевременное лечение.
Выявляемые патологии
По отношению к урогенеталиям дружественными считаются лишь стрептококки группы вириданс, Corynebacterium spp., Lactobacillus spp., Neisseria spp., Staphylococcus spp. Поэтому их наличие в титре считается нормой, в отличие от присутствия таких бактерий как:
- Candida spp;
- Escherichia coli;
- Klebsiella spp.;
- Proteus spp.;
- Staphylococcus saprophyticus ja Pseudomonas spp;
- Энтеробактерии (клебсиелла, сальмонелла, цитробактеры).
Это лишь краткий список вероятных возбудителей. Фактически посев на микрофлору дает более расширенную информацию, что позволяет с высокой точностью определить инфекцию, а значит, и подобрать наиболее эффективное лечение многочисленных заболеваний мочевыводящей системы. К таким относятся:
- циститы. Инфекционные воспаления мочевого пузыря, сопровождающиеся дискомфортом и частыми мочеипусканиями;
- пиелонефрит. Воспалительный процесс, поражающий почки и имеющих бактериальную этиологию. При неправильном лечении может перейти в острую почечную недостаточность или уросепсис;
- уретиты. Распространенные заболевания, вызываемые микроорганизмами и протекающие в острой и хронической форме. Часто сопровождаются гнойными выделениями и негативно отражаются на беременности.

Бактериальные инфекции способствуют развитию простатита. А также вызывают острый уретральный синдром и другие урологические заболевания.
Как патогены проникают в мочевую систему
Моча вырабатывается в почках, парном органе, расположенном в нижней части реберного каркаса грудной клетки, справа и слева от позвоночника, ближе к спине. Почки отфильтровывают из крови отходы и ненужные организму вещества, вырабатывая из них мочу, которая вытекает из почек в мочевой пузырь по трубкам-мочеточникам. Там урина временно хранится, и покидает организм после опорожнения мочевого пузыря через мочеиспускательный канал.
В большинстве случаев моча является стерильной субстанцией, то есть бактерии и грибки в ней не живут. Но иногда микроорганизмы проникают в мочеиспускательный канал с окружающей его внешнее отверстие кожи и поднимаются по мочевыводящим путям вверх, вызывая инфицирование.

Стоит заметить, что женщины и девочки болеют ИМП гораздо чаще мужчин и мальчиков из-за особенностей строения мочевой системы. Спровоцировать ИМП могут разные бактерии и грибки. Чаще всего встречаются:
- Бактерии Eschirichia coli, которые в нормальном состоянии обитают в желудочно-кишечном тракте и обычно обнаруживаются при анализе кала.
- Proteus.
- Klebsiella.
- Enterococcus.
- Staphylococcus.
- Candida Albicans – грибки, вызывающие молочницу.
Большинство случаев инфицирования не являются тяжелыми заболеваниями, протекают без осложнений, легко поддаются лечению. Но если болезнь пустить на самотек, инфекция может пойти дальше вверх и через мочеточники попасть в почки. Инфекция почек (пиелонефрит) – это гораздо более серьезное заболевание, которое может привести к необратимому разрушению почек.
Очень редко, в наиболее тяжелых случаях, инфекции мочевыводящих путей могут привести к заражению крови (сепсис), что является заболеванием, опасным для жизни.
Пациенты с любыми болезнями почек, диабетики, а также люди с ослабленной иммунной системой гораздо более склонны к частым, повторным, хроническим, осложненным инфекциям мочевыводящих путей. Поэтому им нужно часто ходить к врачу на обследование.
Готовимся к сдаче анализа правильно
При заборе биологического материала крайне важно обеспечить его бактериологическую чистоту. Поэтому моча собирается в одноразовый стерильный контейнер с адаптером, который следует приобрести в аптеке или лаборатории заранее, а пациент должен тщательно выполнить процедуры личной гигиены в области половых органов. Переливание в другую емкость не допускается. Женщинам и девушкам, у которых на момент сдачи анализа есть менструальные или другие влагалищные выделения, необходимо использовать тампон. Накануне сдачи анализа рекомендуется не употреблять алкогольные напитки и дрожжевую сдобу. От приема медикаментов также стоит отказаться.

Подготовка
Так как цель анализа — определение содержания микроорганизмов в моче, а не на поверхности органов, важно не допустить соприкосновения контейнера для сбора урины с половыми органами, руками и т.д.
Перед процедурой требуется тщательно вымыть и высушить руки, провести интимные гигиенические процедуры без антисептических средств.
За сутки до анализа нежелательно выполнять какие-либо физические нагрузки и употреблять в пищу красящие продукты. Если были нарушены правила подготовки и сбора мочи, результаты окажутся ложными, а лечение неправильным.
Как осуществляется забор мочи на анализ
Забор биоматериала осуществляется сразу после сна. Важно учесть, что от последнего приема пищи и мочеиспускания должно пройти не менее 4 часов.
Для анализа используется только средняя утренняя моча, то есть первая порция биологической жидкости, выходящей в первые две секунды, не собирается. На исследование забирают последующую мочу в количестве около 50 мл.
У детей процедура проводится с помощью родителей. В отдельных случаях допускается сбор мочи в другое время суток, а также с применением катетера или проведением пункции из мочевого пузыря.
Собранный материал предоставляется в лабораторию в течение 1 ÷ 2 часов. Если такой возможности нет, контейнер можно оставить на непродолжительное хранение в холодильнике, но не более чем через 6 часов он должен быть доставлен на исследование.
Определение антибактериальной чувствительности
Определение чувствительности уропатогенам к антибиотикам производится одним из трех методов, рекомендованных европейским комитетом по антибиотикорезистентности:
- 1Дисковым методом – на поверхность агара в чашке Петри наносят взвесь бактерий заранее известной плотности, затем помещают сверху диски, содержащие определенную концентрацию антибиотика, что приводит к появлению зоны подавления роста бактерий, по диаметру которой судят о чувствительности микроорганизма и определяют минимальную подавляющую концентрацию препарата;
- 2Градиентно-диффузным Е-тестом – метод схож с дисковым, однако вместо антибактериальных дисков используются полоски с Е-тестом, содержащие концентрационный градиент антибиотика от минимума к максимуму. В данном случае также определяется минимальная подавляющая концентрация препарата;
- 3Методом серийных разведений – антибиотик разводится в нескольких, заранее известных концентрациях, после чего вводится в агар для культивирования бактерий. По степени подавления бактериального роста также можно судить о наличии или отсутствии чувствительности к антибиотику.
Расшифровка результатов: норма и отклонение
Аналитическая оценка бакпосеву дается через 48 часов инкубации. Важно, чтобы данные лабораторного исследования интерпретировал лечащий врач.
Интерпретация результатов
- Порог концентрации микробов менее 1000 КОЕ/мл – «отрицательный» (рост микробов не отмечается);
- Количество бактерий более 100 000 КОЕ/мл – «положительный» (микробиологические формы присутствуют в моче и могут являться возбудителями болезней).
- Концентрация микроорганизмов лежит в пределе от 103 до 105 свидетельствует о различных клинических симптомах и интерпретируется в зависимости от состояния пациента и общего анамнеза.
У некоторых людей обнаруживают несколько видов бактерий. Если их количество больше 3, а концентрация в посеве одинаковая, то это свидетельствует о смешанной флоре и дальнейшую идентификацию не проводят.
В каких случаях возможен ложный ответ
Не рекомендуется сдавать анализ раньше, чем через 2 недели после завершения курса гормональной и антибактериальной терапии. В таких случаях высока вероятность ложного результата исследования.
Также неправильный результат можно получить, если нарушена чистота биологического материала. Или если он был предоставлен в лабораторию позднее чем через 6 часов после сбора и хранился при температуре выше +15 ˚С.
Что такое бакпосев?
Бактериологическое исследование, бакпосев мочи, анализ на стерильность, анализ на бактериурию — всё это разные названия одного метода исследования. Суть его заключается в том, что собранный материал (мочу) высевают на питательную для бактерий среду и помещают в термостат. Там поддерживаются необходимые для роста бактерий параметры (температура, влажность). Спустя некоторое время появляются колонии микроорганизмов, их количество подсчитывается для определения общего показателя микробного обсеменения материала. Это и есть уровень бактериурии или микробное число мочи — количество колониеобразующих единиц (КОЕ) в 1 мл мочи. КОЕ — это один микроорганизм, который дал рост одной колонии.
Для идентификации возбудителя все колонии подлежат биохимическому типированию. Этот этап позволяет установить принадлежность микроба к определенному виду. При необходимости осуществляется определение чувствительности бактерии к антибиотикам. Для этого используют специальные пропитанные разными антибиотиками диски. Если рост колоний вокруг диска отсутствует, это свидетельствует о том, что антибиотик эффективен для борьбы с данным микробом. Чувствительность измеряется миллиметрами диаметра круга, в котором отсутствует зона роста.
Весь процесс диагностики занимает от 7 до 10 дней.