То, какого оттенка моча у малыша, может говорить о многом. Например, можно определить, здоров ли он или же необходимо срочно обратиться к врачу. Многих родителей настораживает изменение окраса, особенно, если моча у ребенка вдруг стала красного цвета.
Это может указывать на кровотечение в организме или же на иные патологии, которые вовсе не связаны с кроветворной системой. Что может повлиять на изменение оттенка урины на красноватый, и как можно устранить причину такого состояния, рассмотрим подробнее.
В чем причины патологии?
В большинстве своем изменение окраса выделяемой жидкости у малыша происходит вследствие физиологических причин. Кроме таковых существуют и патологические, которые указывают на развитие в организме конкретного воспалительного процесса. Физиологическими причинами являются естественные реакции организма на действие определенного раздражителя. Например, это может быть:
- Употребление пищи, которая способствует покраснению мочи (черника, ежевика, черная смородина, свекла, а также та, которая богата искусственными красителями).
- Лечение препаратами, которые в процессе метаболизма выступают источником образования красноватых соединений (Метронидазолом, Ибупрофеном, Рифампицином и др.).
Физиологическими причинами изменения цвета мочи считаются обезвоживание организма, а также развитие мочекислого инфаркта. Что касается патологических причин, за их основу взята гематурия, что характерно для таких заболеваний, как геморрагический диатез, тромбоцитопатия, воспалительные заболевания мочеиспускательных путей.
Обезвоживание
Перед тем, как определить связь покраснения урины с таким состоянием организма, как обезвоживание, стоит рассмотреть основные ее составляющие компоненты. При полном здоровье у ребенка моча – светло-желтого оттенка, что можно объяснить присутствующим в ней метаболитом – уробилином. Также моча состоит из:
- соединений белков;
- мочевой и гиппуровой кислот, аминокислот;
- глюкозы;
- сульфатов и фосфатов.
Ввиду неизменности объема составляющих компонентов мочи уменьшение содержания воды в организме становится причиной повышения их концентрации, что и способствует потемнению или покраснению выделяемой урины. Это может наблюдаться при длительном пребывании ребенка с повышенной температурой, а также при недостаточном потреблении воды, рвоте или диарее.
Мочекислый инфаркт
Конечно, диагноз звучит ужасающе, но мочекислый инфаркт не считается патологией или опасным заболеванием. Во время внутриутробного пребывания ребенка в его организме накапливаются мочевые кислоты (их соли) в большом объеме, а после его рождения об увеличенном их объеме говорит именно изменение цвета урины на красноватый или слегка мутный. Происходит повышение концентрации уробилина в организме малыша и в случае физиологического изменения массы тела.
Поставить диагноз «мочекислый инфаркт» можно, исходя из таких признаков:
- ребенок находится в возрасте — не более 14 дней от рождения;
- выделяемая урина имеет красный оттенок;
- на подгузниках можно заметить наличие красных точек (кристаллы мочекислых солей);
- общее самочувствие малыша не нарушено.
Геморрагический диатез
Признаком такого патологического состояния выступает склонность к внутреннему кровотечению, включая таковое, которое выходит из любого органа мочеиспускательной пути. Иные болезни, симптомом которых может выступать внутреннее кровотечение, при этом отсутствуют. В большинстве случаев диатез такой формы считается врожденным состоянием.
При наличии склонности к внутреннему кровотечению возможно усугубление развития уже протекающей патологии мочеиспускательного пути. Однако, в большинстве случаев у детей геморрагический диатез – это самостоятельная болезнь. Иными сопутствующими симптомами можно назвать:
- воспаление десен, а также их кровоточивость;
- кровотечение из десен во время прорезывания зубов;
- высыпания на теле, внешне схожие с подкожным кровоизлиянием;
- кровоизлияние в сетчатках глаз, их покраснение;
- присутствие в каловых массах кровяных прожилок;
- присутствие кровяных прожилок в рвотных массах.
Тромбоцитопатия
Изменение цвета урины у малыша может происходить при развитии такой патологии, как тромбоцитопатия. Многие клинические проявления данного болезненного состояния схожи с геморрагическим диатезом, однако источники возникновения все же отличительны.
Тромбоцитопатия возникает по причине генетического нарушения, которое унаследовано от отца или матери, а именно, — вследствие неспособности тромбоцитов совершать кроветворную функцию.
Кроме того, тромбоцитопатия у ребенка может развиваться по причине заболеваемости женщины в период беременности следующими патологиями:
- имеющими вирусное происхождение;
- имеющими инфекционное происхождение;
- ацидоз;
- сепсис.
Развитие тромбоцитопатии характеризуется следующими симптомами: гематурия, кровоточивость пупка, мозговые кровоизлияния. Ввиду повышенной хрупкости сосудистой системы у грудничков кровотечения могут возникать при любом физическом напряжении, а это: плач, потуги во время дефекации и др.
Воспалительные процессы в мочевыводящих путях
Изменение цвета урины в детском возрасте часто происходит во время развития патологий мочеиспускательного пути воспалительной этиологии. Такие болезни чаще диагностируют у девочек, ведь их мочевыделительная система существенно отличается от таковой у мальчиков: мочеиспускательный канал короткий и ближе располагается к анальному выходу.
Воспалительный процесс в почках или мочевом пузыре в большинстве случаев имеет инфекционно-аллергическую этиологию и возникает на фоне протекающих инфекционных болезней ЛОР-органов (ангина, фарингит и др.). Не менее редко покраснение мочи диагностируют при развитии гломерулонефрита – заболевания почек.
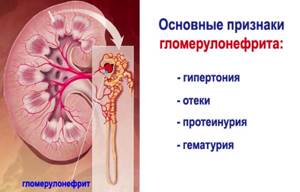
Первая симптоматика гломерулонефрита возникает спустя несколько недель после перенесенной инфекционной болезни. Основными клиническими проявлениями можно назвать:
- постоянное чувство жажды;
- уменьшение объема выделяемой мочи и ее покраснение;
- отек нижних конечностей и лица;
- тошнотно-рвотный синдром.
Почему появляется кровь в моче
Одной из частых причин гематурии как у женщин, так и у мужчин выступает мочекаменная болезнь в период обострения. Камень, проходя по мочеточникам, травмирует слизистую, вызывая ее повреждение. При этом ощущается сильнейшая боль. Ранки кровоточат, а кровь смывается вместе с мочой, которая и окрашивается в соответствующий цвет, причем кровянистые выделения имеют ярко-алый цвет.
В преклонном возрасте причиной крови в моче может быть возрастное сужение мочевыводящего канала. Самым опасным диагнозом при таком симптоме считается онкологическое заболевание простаты, мочевого пузыря или почек. Здесь стоит учесть, что злокачественные опухоли этих органов хорошо поддаются лечению. Главное – вовремя обратиться к врачу, т. е. при первых появившихся симптомах.
Другие возможные причины гематурии:
- прием антикоагулянтов (гепарина или аспирина);
- ранение или сильный ушиб почки;
- полипы или опухоли мочевого пузыря;
- мочеполовые инфекции.
Если кровь появляется в конце мочеиспускания, то причину следует искать в мочевом пузыре, если вне процесса выделения мочи – в уретре (мочеиспускательном канале, чаще всего это повреждения его стенок). Если дополнительно наблюдаются суставные боли, то причиной может выступать системная красная волчанка.
Диагностика
Покраснение мочи у ребенка может быть признаком естественных процессов, протекающих в организме. Если же такое состояние урины наблюдается на протяжении 3-4 дней, стоит бить тревогу и посетить специалиста. В первую очередь врач назначает проведение общего анализа мочи, по результатам которого подтверждают или опровергают развитие в организме воспаления.
Если это необходимо, проводят дополнительные диагностические мероприятия, к которым можно отнести:
- ультразвуковое исследование таких почек, как почки и мочевой пузырь (УЗИ);
- общий анализ крови, с помощью которого устанавливают количественные показатели составляющих;
- рентгенографию почек.
Кроме того, может потребоваться анализ мочи по Нечипоренко, который проводят для исследования органов мочевыводящих путей, если обычный анализ не выявил присутствие в организме инфекции. Еще одна эффективная методика выявления причины покраснения мочи – анализ по Каковского-Аддису.
В любом случае не стоит заниматься самолечением и искать причину самостоятельно. Определить, почему покраснела моча у ребенка, под силу только специалисту.
Причины розовой мочи у новорожденных
Первоочередной причиной данного симптома является питание. Употребление в пищу красящих продуктов приводит к окрашиванию детской урины в розоватый оттенок.

Когда ребенок находится на грудном вскармливании, розовая моча у него может отмечаться если в рационе матери присутствуют такие продукты питания:
- буряк;
- черная смородина;
- черника;
- вишня;
- ежевика;
- ревень;
- пищевые красители красного или бордового оттенка.
Вышеуказанные продукты питания содержат в своем составе мощный красящий пигмент, который способен попадать в организм малыша вместе с грудным молоком.
Это не является отклонением, и, соответственно, не свидетельствует о развитии патологических процессов.
Розоветь также моча может в результате использования медикаментозных препаратов. По окончании их употребления оттенок урины нормализуется.
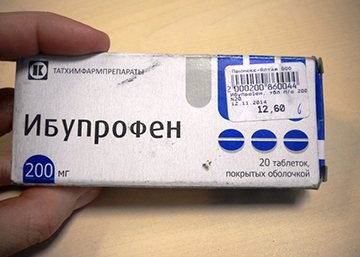
Окрасить мочу в розовый цвет могут такие лекарственные препараты:
- Ибупрофен;
- Амидопирин;
- Рифампицин;
- Салицилат натрия.
То есть, в большинстве своем моча может изменить оттенок после использования нестероидных противовоспалительных, обезболивающих или гормональных препаратов. При этом данный симптом носи временный характер, но показаться участковому педиатру все же необходимо.
Ни на какие другие параметры урины окрашивающий пигмент не влияет! После исключения из рациона этих продуктов питания, моча вновь станет желтоватого оттенка.
Как лечить
В том случае, если моча покраснела по причине обезвоживания организма, необходимо проведение регидратационной терапии. В таком случае восполняют потерю жидкости в организме соответствующими препаратами и достаточным питьем. В последнем случае подойдет как обычная очищенная вода, так и рисовый отвар, несладкий компот, солевой раствор.
Из готовых лекарственных средств стоит выделить Регидрон и др. В тяжелых случаях требуются внутривенные инфузии препаратов.
Если изменение оттенка мочи наблюдается по причине мочекислого инфаркта, лечение не проводят. Такое явление исчезает самостоятельно через определенное время (как правило, через 4-5 дней).
Вылечить геморрагический диатез можно специальными препаратами, которые обладают усиливающим эффектом в отношении свертывающей способности крови. К таковым можно отнести лекарства на основе витаминов С, К, рутина, железа. В тяжелых случаях ребенка помещают в стационарные условия и проводят реанимационные мероприятия, способствующие остановке кровотечения.
Терапия тромбоцитопатии состоит в приеме гемостатических лекарств пожизненно, что поможет избежать ее развития. К таковым относят глюконат кальция, этамзилат натрия, Адроксон и др.
Общими принципами терапии заболеваний мочевыводящего пути можно назвать коррекцию питания и питьевого режима. Стоит отграничить потребление соли, продуктов, богатых белками. Суточный объем потребляемой жидкости уменьшают, если развивается воспалительная патология почек и, наоборот, увеличить, если диагностирована болезнь нижних мочевыводящих путей.
Из препаратов, используемых в лечении инфекций мочевыводящих путей, используют антибактериальные, которые назначаются только врачом.
Классификация гематурии
Классификация гематурии осуществляется с учётом факторов, которые привели к её развитию, и по количеству содержания крови в урине.
| Виды гематурии | Характерные особенности |
| Классификация по факторам возникновения | |
| Постренальная | Симптом появился вследствие патологий почек или их травм. |
| Экстраренальная | Симптом появился вследствие других патологических состояний. |
| Классификация по количеству крови в моче | |
| Макроскопическая | Количества крови достаточно для того, чтобы урина была окрашена в красный цвет. Помимо крови в ней могут присутствовать другие примеси и гной. |
| Микроскопическая | Количество крови минимально, поэтому оно практически не влияет на цвет урины. Аномальные изменения можно обнаружить только при проведении специальных тестов. |
Профилактика
Чтобы предотвратить заболевания, которые могут сопровождаться таким симптомом, как покраснение урины, необходимо придерживаться некоторых несложных рекомендаций:
- Соблюдать правильный рацион питания с ограничением потребления соли, белок-содержащей пищи. Также необходимо придерживаться режима питья.
- Не допускать переохлаждение организма, ведь это самая распространенная причина возникновения воспалительных процессов в мочевыводящих путях.
- Регулярная профилактическая сдача анализа мочи и анализа крови, а также прохождение ультразвукового исследования почек.
Как только возникли малейшие подозрения на неестественность оттенка мочи у ребенка, стоит обратиться к специалисту. Врач на основании результатов проведенных исследований назначит наиболее эффективное лечение.
Симптоматика, сопровождающая изменение цвета мочи
Окрашенная моча у младенца является фактором для беспокойства. Проблема может возникнуть на фоне введения прикорма. Если после отмены нового продукта ситуация не изменилась, или присутствуют симптомы заболевания, требуется неотложная консультация.
Внимание должны привлечь такие проявления изменений в организме, как:
- резкая боль (возникает в разных областях живота);
- частое мочеиспускание – у младенцев более 12 раз за сутки;
- присутствие в мочи крови;
- появление слизистых выделений (густой элемент в жидкости);
- рвота;
- кал светлый (ближе к белому);
- снижение или отсутствие аппетита;
- тошнота;
- жидкий стул;
- повышенные показатели температуры тела – 38 градусов и больше;
- изменение цвета кожных покровов.
Грудничок часто срыгивает – симптом, который при измененном цвете мочи должен вызвать беспокойство.
Важно! Если имеет место хотя бы один из перечисленных симптомов, то консультация у врача является не советом, а необходимостью. После полного обследования специалист назначит подходящее ситуации лечение или напишет правила профилактики
Лечение
Выбор препаратов зависит от вида заболевания, возраста ребенка. Не старайтесь подобрать лекарства самостоятельно – это может быть очень опасно. Без правильной терапии многие болезни у детей быстро переходят в хроническую форму.

Группы препаратов:
- противовоспалительные, жаропонижающие препараты;
- антибиотики и противовирусные средства;
- глюкокортикостероиды;
- при геморрагическом диатезе, тромбоцитопении назначают витамин C, K, препараты железа.
Лечение детей проходит в условиях стационара. Это позволяет постоянно контролировать состояние пациента, отслеживать динамику, корректировать медикаментозную терапию.
Народные средства
Методы нетрадиционной медицины можно использовать в качестве вспомогательных средств. Они помогут устранить неприятные симптомы заболеваний, воспалительные процессы, укрепляют иммунитет.
Лучшим средством для борьбы с воспалительными процессами в органах мочеполовой системы остается настой шиповника. Измельчите 2 ст. л. сухих или свежих ягод, залейте 500 мл кипятка, оставьте на 7 часов, тщательно процедите. Дозировка – 50-70 мл. Этот напиток устраняет неприятные симптомы, укрепляет иммунитет, но его нельзя пить перед сном.
Хорошее антибактериальное, антисептическое и противовоспалительное средство – настой ромашки. Залейте 220 мл кипятка 10-15 г сухих соцветий, оставьте в закрытой посуде не 30 минут. Принимать по 15 мл 4-5 раз в день.
Эффективно справляется с болезнями мочеполовой системы брусника. Залейте 200 мл кипятка 1 ст. л. измельченных листьев, оставьте для настаивания на полчаса. Процеженный напиток давайте ребенку по 70 мл трижды в сутки.
Диагностика и методы лечения красной кожи
При возникновении соответствующей проблемы родителей волнует вопрос, когда пройдет краснота у новорожденного. Ответ полностью зависит от причины такого состояния, выяснить которую можно только после прохождения обследования. Если ребенок родился красным, то для диагностики доктором проводится визуальный осмотр.
Обратите внимание! Все элементы высыпаний имеют характерный вид. Как правило, анализы при таких видах сыпи не проводят
Инструментальная диагностика требуется в случае подтверждения диагноза гемангиомы. Поскольку такие расширенные сосуды могут быть на внутренних органах, то проводится ультразвуковое исследование брюшной полости и забрюшинного пространства.
Основами лечения красной кожи у грудничка считаются, прежде всего, предотвращение перегревания и недопущение повторного раздражения кожного покрова.
Диета кормилицы
В случае грудного вскармливания из рациона мамы необходимо убрать все продукты, способные вызвать аллергию: это, в первую очередь, цитрусовые, ягоды, шоколад, мед. Рекомендуется наладить сбалансированное питание. В пищу следует употреблять каши, постное мясо, овощи, чай с молоком.
Обработка зеленкой
Если цвет кожи новорожденного ребенка приобретает красный оттенок, и появляются высыпания, врачи часто назначают обработку этих мест зеленкой. Она является отличным антисептиком.

Обработка зеленкой красных пятен на коже у грудничка
Противоаллергические препараты
В отличие от взрослых, кожные детские болезни проявляются немного иначе
Поэтому важно быть предельно внимательным, чтобы не пропустить на коже отечность, пузырьки и изменения привычных аллергических пятен
Если красное лицо у грудничка, и причиной такого состояния является аллергия, то в таком случае назначается один из следующих препаратов:
- Д-пантенол;
- Бепантен;
- Фенистил;
- Супрастин;
- Кларитин.
Препарат подбирается в каждом случае индивидуально, в зависимости от возраста и поставленного диагноза.
Особые причины
Моча новорожденного меняется по мере того, как ребенок адаптируется к новым условиям жизни. С момента введения прикорма она тоже будет меняться, в силу тех же адаптационных механизмов. Примерно в 1 год малыш уже никак не зависит от влияния извне, а отклонения говорят о конкретных проблемах со здоровьем.
Моча месячного и новорожденного ребенка может меняться еще и по таким причинам:
- Дефицит жидкости;
- Высокая физическая активность;
- Инфекции;
- Большое количество какого-то конкретного продукта в рационе (рыба, морковь, свекла, тыква, смородина)
- Патологии, вызывающие отеки;
- Патологии печени (они могут возникать по мере взросления малыша или же ребенок может рождаться уже с болезнью);
- Вирусы, осложненные интенсивным потоотделением;
- Распад гемоглобина;
- Застой в почках;
- Системные патологии (страдает весь организм от суставов до мышечного полотна);
- Аномалии мочевого пузыря;
- Гипервитаминоз (любой витамин в переизбытке может изменять цвет урины, даже банальная аскорбинка).