Лейкоциты после кесарева сечения в крови, моче и мазке из влагалища могут повышаться на фоне физиологических и патологических причин. В первом случае это ослабление иммунитета, разрывы тканей, перестройка гормонального фона.
Из патологий лейкоцитозом проявляются заболевания, передающиеся половым путем, гепатит, цистит, аднексит, эндометрит, миомы, онкология и другие заболевания. Они всегда сопровождаются другими симптомами, что облегчает диагностирование.
Лечение назначает врач, сама женщина должна скорректировать питание, возможно применение народных методов, но только по согласованию со специалистами.
О чем расскажут лейкоциты после кесарева
Повышенное количество лейкоцитов в крови после кесарева – часто диагностируемое состояние, которое свидетельствует о каких-либо изменений в организме. Лейкоциты являются частью иммунной системы, выполняют защитную функцию и активизируются только при необходимости «заглушить» развивающееся заболевание. В медицине принято различать два типа лейкоцитоза после кесарева сечения – физиологический и патологический.
Физиологический
Возникает в период вынашивания ребенка, когда организм активно перестраивает свою работу и функционирует в усиленном режиме. Врач может назначить пациентке контрольные исследования крови при сильно завышенных показателях – если нет роста количества лейкоцитов между двумя анализами с перерывом в 3-5 дней, то патологический процесс исключается.

Рассматривается гинекологами и такое понятие, как ложный лейкоцитоз беременных, когда иммунная система активно защищает плод. Если показатели остаются неизменными, то поводов для дополнительных обследований нет. Самое важное отличие физиологического лейкоцитоза – отсутствие других симптомов, общее самочувствие женщины остается неизменным.
В теории уровень лейкоцитов должен нормализоваться после кесарева сечения, но такое происходит не сразу. Роды оперативным путем – это неизбежное повреждение тканей, стресс для организма и иммунная система начинает защищать его. Поэтому каких-либо положительных изменений стоит ожидать только через неделю после КС.
Рекомендуем прочитать статью о выделениях после кесарева. Из нее вы узнаете о том, как выглядят лохии после родов, их характере и продолжительности, патологических выделениях и причинах их появления. А здесь подробнее о том, почему болит шов после кесарева.
Патологический
Лейкоцитоз после кесарева сечения с постоянно растущими показателями – свидетельство прогрессирующего патологического процесса в организме. И это могут быть воспаления, инфекционные заболевания – точный диагноз ставится врачом после тщательного обследования.
Основной признак патологического повышения лейкоцитов – постоянный рост параметров и общее ухудшение самочувствия.

Норма после операции
Норма лейкоцитов после операции – 4-9х10^9 клеток в литре, и если имеется значительное превышение этого показателя, то врач может заподозрить развитие внутренней патологии. Нужно учитывать, что во время беременности уровень лейкоцитов повышается на 20%, в момент родов – на 30-40%. Но уже на 2-3 сутки после кесарева сечения показатели должны снижаться, приближаться к норме.
Чем опасны высокие значения
Постоянные высокие показатели лейкоцитов опасны развитием:
- эрозии шейки матки;
- мастопатии;
- миомы матки;
- спаечной болезни;
- внематочной беременности;
- бесплодия;
- патологий мочевыделительной системы.
Большинство патологий внутренних органов в послеоперационном периоде могут протекать практически бессимптомно, женщина может признаки игнорировать («болит-пройдет») или принимать направленные препараты типа обезболивающих, жаропонижающих. В таком случае только анализ крови, мочи, мазка может раскрыть врачу истинную клиническую картину.
Биохимический анализ крови
Биохимический анализ крови при беременности, с определением уровня трансаминаз, то есть, печеночных ферментов, общего и прямого билирубина, уровня белка, мочевины и креатинина, амилазы, глюкозы, холестерина берется в начале беременности, в середине и на поздних сроках. Исследование позволяет судить о работе важнейших внутренних органов:
- почек (мочевина и креатинин),
- печени (АСТ, АЛТ, общий и прямой билирубин),
- поджелудочной железы (амилаза).
А также подтвердить появление желтухи, резус-конфликта, гестоза, почечной недостаточности, панкреатита, развития безбелковых отеков и других нарушений, опасных при беременности. Биохимический анализ крови, при необходимости, может быть расширен до определения белковых фракций, островоспалительных белков и ферментов (С-реактивный белок, креатинфосфокеназа, МВ фракции креатинфосфокеназы), триглицеридов и липопротеидов, щелочной фосфатазы, сывороточного железа, ферритина, трансферрина и других показателей.
В медицинской клинике GMS в Москве вы можете пройти любое современное биохимическое исследование в кратчайшие сроки. А опытный врач, к которому вы запишитесь на прием, подробно расскажет вам о выявленных показателях.
Повышенные лейкоциты после кесарева: симптомы
Если после кесарева сечения повышены лейкоциты, то женщину могут беспокоить такие симптомы:
- повышенное артериальное давление;
- учащенное или с задержками мочеиспускание;
- приступы тошноты и рвоты, не связанные с приемом пищи;
- высокая температура тела;
- наличие крови в моче;
- периодически возникающие боли в пояснице;
- резкий болевой синдром внизу живота.

Высокая температура тела
Особенное внимание женщина должна обратить внимание на:
- повышение температуры тела – показатели могут быть критическими и держаться в течение нескольких часов даже на фоне приема специфических препаратов;
- выделения из влагалища – они могут иметь легкие примеси крови и даже «ниточки» гноя, нередко банально открывается кровотечение;
- жжение во время мочеиспускания, сопровождающееся тянущей болью в области поясницы;
- немотивированное возникновение головных болей – другие симптомы отсутствуют, температура тела в норме.
Выделения из влагалища – они могут иметь легкие примеси крови и даже «ниточки» гноя
Анализ ХГЧ
Анализ ХГЧ при беременности, то есть, анализ на хорионический гонадотропин человека — это анализ, подтверждающий развитие в утробе женщины новой жизни. Оболочка плодного яйца, хорион, вырабатывает с самых первых дней зачатия особый гормон — хорионический гонадотропин человека. Плодное яйцо врастает в слизистую оболочку полости матки, богатую сосудами, поэтому ХГЧ поступает в кровь и обнаруживается при анализе крови даже в самых небольших концентрациях.
Как правило, ХГЧ (свободную бета субъединицу) принято исследовать на 11-13 неделе, и на 16-20 неделе в составе так называемых скрининговых тестов.
В индивидуальных случаях, когда женщина планирует беременность и желает точно знать о ее наступлении, а также после операции экстракорпорального оплодотворения, анализ крови на ХГЧ сдается с первых же дней предполагаемой беременности. На ранних сроках беременности, когда УЗИ не может визуализировать крошечных эмбрион, только анализ крови на ХГЧ и некоторые физиологические изменения в половых органах женщины могут указывать на наступление беременности.
Лейкоциты в крови после кесарева: почему повышены, что делать
Повышены лейкоциты в крови после кесарева могут быть по следующим причинам:
- чрезмерные физические нагрузки;
- употребление пищи перед сдачей крови на исследование;
- стрессы, недосыпание;
- грудное кормление;
- прием очень теплой ванны;
- начало менструации после родоразрешения.
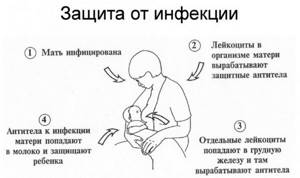
Лейкоциты при грудном вскармливании
Перечисленные причины относятся к категории физиологических и не требуют вмешательства со стороны медработников. Но лейкоцитоз может свидетельствовать и о патологиях:
- острые респираторно-вирусные инфекции, гайморит, ангина;
- нарушение в кровообращении, снабжении кислородом внутренних органов;
- циститы, пиелонефриты острой формы и в стадии обострения при хроническом течении;
- колебания уровня сахара в крови (повышение или понижение);
- нагноение шва после кесарева сечения;
- лактостаз, мастит, связанные с застоем молока в груди;
- эндометрит;
- рост злокачественных новообразований.
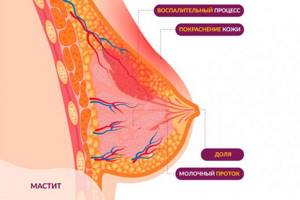
Самостоятельно предпринимать какие-либо меры нельзя, требуется полноценное обследование, постановка точного диагноза. Именно врач сможет назначить адекватное лечение, которое будет способствовать остановке патологического процесса и нормализации уровня лейкоцитов.
В рамках терапии могут назначаться антигистаминные, противовирусные препараты, проводиться операции и лучевая/химическая терапия при онкологии, антибиотики.
Анализ на гепатит
Анализ на гепатит при беременности осуществляется в обязательном порядке и проводится при постановке на учет и на 32-й неделе беременности. При первичном обследовании на гепатиты В и С проводится иммуноферментный анализ венозной крови. При этом определяются антитела к вирусу гепатита, а не сам вирус, что не дает возможности судить о наличии инфекции в крови и ее активности. Но, чаще всего, это косвенный признак заболевания — хронического вирусного гепатита.
При получении положительных результатов ИФА в отношении гепатитов необходимы дополнительные анализы, такие как ПЦР и определение генотипа вируса.
Беременные женщины, в связи с ослаблением иммунитета, более подвержены инфицированию вирусными гепатитами, а заболевание у них протекает с ярко выраженной симптоматикой и может привести к гибели плода или новорожденного.
Получить полное обследование на вирусные гепатиты в самые короткие сроки можно в московском медицинском центре GMS. Современное оборудование для диагностики вирусных инфекций позволяет судить о наличии, генотипе и активности вируса гепатита. А опытные и квалифицированные врачи помогут справиться с хроническим заболеванием и предотвратить его прогрессирование.
Если нашли лейкоциты в мазке после кесарева
Если в мазке из влагалища после кесарева сечения нашли слишком большое количество лейкоцитов, то это может свидетельствовать о развитии:
- инфекций, передающихся половым путем – сифилис, хламидиоз, герпес, кандидоз, ВИЧ, цитомегаловирус, гонорея и другие;
- дисбактериозе влагалища – сказывается понижение общего иммунитета в послеоперационном периоде, изменения гормонального фона;
- аллергической реакции на интимные гели, смазки для половых контактов;
- онкологического заболевания органов репродуктивной системы женщины.
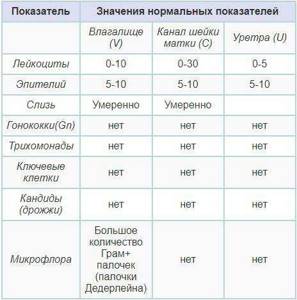
Эти же результаты могут «говорить» об уретрите, кольпите, аднексите – нужно проводить полноценное обследование пациентки, анализировать сопутствующие симптомы, чтобы поставить точный диагноз.
Анализ на антитела
Анализ на антитела при беременности преследует несколько целей:
- предупреждение резус-конфликта и предупреждение гемолитической болезни плода посредством выявления аутоантител у резус-отрицательной матери, которые потенциально могут навредить резус-положительному плоду;
- предупреждение конфликта по системе АВ0;
- выявление антител к различным инфекционным агентам, представляющим опасность для матери и плода (антитела к ВИЧ, гепатитам, сифилису, хламидийной инфекции, краснухе, герпесу, цитомегаловирусу, токсоплазме).
В случае, если не были предприняты меры профилактики (не вводился специфический иимуноглобулин), то на поздних сроках беременности резус-конфликт у резус-отрицательных матерей при повторных беременностях встречается по некоторым исследованиям до 70% случаев. Вообще, резус-отрицательной женщине во время беременности необходимо сдавать анализ крови регулярно – раз в месяц до 30 недели беременности, а после — один раз в одну-две недели. При отсутствии титра антител у беременной на седьмом месяце беременности (в 28 нед) вводят антирезусный иммуноглобулин, который является важнейшей мерой профилактики резус-конфликта. Этот же препарат вводится и в первые 72 часа после родов, в случае, если родился резус-положительный малыш.
Определение титра антител к различным инфекциям позволяет судить о напряженности иммунитета и наличии инфекции в организме. Скрытые в обычном состоянии инфекции могут проявить себя во время беременности, так как иммунная система женщины в этом состоянии несколько снижена. Как правило, такие анализы берутся при постановке на учет и в течение беременности.
Сдать анализы на антитела к различным инфекциям, определить наличие или исключить резус-конфликт можно в московской медицинской клинике GMS. Современное лабораторное оборудование и отсутствие очередей ускоряют выполнение исследований на антитела.
Причины выявления лейкоцитов в моче после кесарева сечения
Чаще всего выявление лейкоцитов в моче после кесарева сечения связывают с:
- циститом – воспаление стенок мочевого пузыря, которое вызывается болезнетворными бактериями;
- глистами – когда лечение гельминтоза не проводился и ставится тяжелая стадия развития заболевания;
- пиелонефритом – воспаление тканей почечных лоханок, вызванное бактериальной инфекцией или физиологическими факторами типа переохлаждения;
- проблемами в работе эндокринной системы – после кесарева сечения, например, у женщин часто нарушается обмен веществ;
- мочекаменной болезнью;
- почечной недостаточностью.
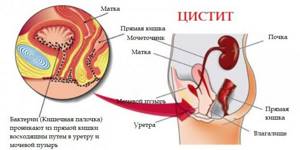
Кроме этого, нужно исключить или подтвердить вирусные патологии (краснуха, гепатит), новообразования (злокачественные, доброкачественные), трихомониаз, кандидоз (молочницу).
Факторы риска
Как известно, воспаление является результатом активности бактериальных микроорганизмов. Как правило, это условно-патогенные бактерии, в частности, стафилококки, стрептококки, кишечная палочка и т. д. Они всегда имеются в организме, но процессы их размножения активируются на фоне стресса, которым является родовой процесс, а также при ослаблении иммунной системы. К факторам риска относят:
- потерю крови, которая, увы, неизбежна при родах;
- авитаминозы;
- анемию (снижение количества красных кровяных телец);
- нарушения процессов свертывания крови (чревато дополнительными кровопотерями);
- наличие остатков плодных оболочек и/или плацентарной ткани в матке;
- трещины в области сосков;
- оперативные вмешательства во время родов;
- тяжелое течение беременности;
- родовой процесс с осложнениями;
- постоянные стрессы, переутомление и недосып также влияют на гормональный фон и иммунную систему, ослабляя организм.
Как повлиять на показатели без медикаментов
Если повышение лейкоцитов связано с физиологическими причинами, то проводить медикаментозную терапию не целесообразно. Самостоятельно решить проблему можно путем коррекции питания и народными методами. Они же помогут и при патологиях, но необходимо согласовать их применение с лечащим врачом.
Диета
В меню женщины должны присутствовать продукты с высоким содержанием витаминов группы В и аскорбиновой кислоты:
- хурма, лимоны, апельсины, яблоки, абрикосы;
- шиповник, облепиха, черная смородина;
- перец сладкий (болгарский);
- капуста брокколи, брюссельская, краснокочанная;
- молоко цельное;
- кисломолочные продукты;
- яйца куриные/перепелиные;
- рыба нежирных сортов;
- кедровые орехи, фундук;
- гречневая, перловая, ячневая, пшеничная каши.

Тарелка правильного питания
Если женщина кормит ребенка грудью, то список полезных продуктов при лейкоцитозе должен быть согласован с педиатром – на большинство перечисленных у младенца может развиться мощная аллергическая реакция. Обязательно нужно исключить из рациона консервированные продукты, острые/пряные специи, полуфабрикаты и копчености, майонез, слишком жирные блюда, сладости.
Важно соблюдать питьевой режим – минимум 2 литра жидкости в сутки, это может быть и чистая вода, и натуральные морсы, и чай без сахара, и травяные отвары.
Народные методы
Если повышенные лейкоциты выявлены в мазке из влагалища, то нужно проводить спринцевания содовым раствором (1 чайная ложка на 300 мл теплой воды). Можно соединить в посуде сок алоэ и мед в равных пропорциях, напитать смесью тампон и вставить во влагалище на ночь.
Соединить в посуде сок алоэ и мед в равных пропорциях и напитать смесью тампон Вставить тампон во влагалище на ночь
Обычно на 5-7 день таких процедур показатели анализов нормализуются. Параллельно с этим рекомендуется принимать внутрь отвар из зверобоя – 1 чайную ложку сырья на стакан воды, томить на водяной бане 10 минут, выпить в течение дня за 3 раза.
Все народные методы должны быть согласованы с врачом. Спринцевания и тампоны нельзя применять ранее, чем через 30 дней после кесарева сечения, отвар из трав может негативно сказаться на лактации.
Рекомендуем прочитать статью о температуре после кесарева. Из нее вы узнаете о том, когда нужно посетить врача, если температура после кесарева сечения и чем сбить температуру дома. А здесь подробнее о том, через сколько после кесарева можно заниматься спортом и каким.
Повышение лейкоцитов после кесарева сечения не всегда свидетельствует о развитии патологического процесса. Анализ сможет прочитать только врач, он же назначит дальнейшие обследования при необходимости, поставит точный диагноз и назначит терапию. Чаще отклонения от нормы наблюдаются исключительно по физиологическим причинам.
Что делать при повышении уровня лейкоцитов?
Ни в коем случае нельзя игнорировать подобную проблему. Если вы заметили у себя вышеописанные симптомы, то нужно непременно обратиться к врачу. Успех терапии во многом зависит от того, насколько быстро будет диагностировано заболевание.
Схема терапии зависит от разновидности и локализации воспалительного процесса, природы возбудителя. Лечение практически всегда включает в себя прием антибиотиков. Во время лабораторных анализов можно определить чувствительность возбудителя к тому или иному препарату. Кроме того, пациенткам назначают противовоспалительные, жаропонижающие, антигистаминные лекарства, витамины, а также другие препараты.