- Чем раковые клетки отличаются от нормальных?
- Каковы причины появления раковых клеток?
- Какие бывают типы генов рака?
- Основные характеристики и строение раковых клеток
- Как выглядят раковые клетки под микроскопом?
- Как развиваются раковые клетки, какие этапы проходят в своем развитии?
- Ликвидация раковых клеток: что помогает их уничтожить?
Раковые клетки часто образно называют клетками-бунтарями или клетками с асоциальным поведением. Они «живут для себя», не считаясь с интересами соседей и всего организма: бесконтрольно размножаются, не реагируют на молекулярные сигналы извне, не выполняют полезные функции и могут на свое усмотрение перемещаться в организме. Когда их достаточно много, они образуют злокачественную опухоль, и у человека диагностируют рак.
Чем раковые клетки отличаются от нормальных?
Для того чтобы организм человека правильно работал как единое целое, каждая клетка в нем должна подчиняться общим правилам и обладать некоторыми основополагающими свойствами:
- находиться в отведенном ей месте: это обеспечивается за счет клеточной адгезии, то есть способности клеток «слипаться» между собой;
- размножаться только тогда, когда это необходимо;
- специализироваться на выполнении определенных функций: для этого каждая клетка сознательно себя ограничивает, активирует одни гены и «отключает» другие;
- «чинить» свою ДНК, если в ней произошли «поломки», мутации;
- совершить «самоубийство», если в ней произошли непоправимые патологические изменения, или если она «состарилась».
Во многом эти функции обеспечиваются за счет того, что клетки в организме постоянно «общаются» между собой и реагируют на определенные сигнальные молекулы. Раковая клетка эти сигналы игнорирует. Она начинает жить так, как будто она тут одна и не должна считаться с интересами соседей:
Не перестает размножаться. Сколько бы своих копий ни создала опухолевая клетка, она не останавится. Злокачественная опухоль постоянно растет и распространяется в организме.
Не слипается с соседними клетками. На поверхности «бунтарей» исчезают молекулы, которые удерживают их в нужном месте среди соседей. За счет этого раковая клетка может отрываться от первичной опухоли и путешествовать по организму. Во время этого путешествия она погибает или оседает в каком-нибудь органе, создает свои клоны и образует новый опухолевый очаг — метастаз.
Не специализируются. Раковая клетка не становится специализированной и не выполняет полезные для организма функции. Процесс клеточной специализации называется дифференцировкой. Чем ниже степень дифференцировки, тем агрессивнее ведет себя рак.
Не «ремонтируют» свою ДНК. В итоге в опухолевых клетках накапливается все больше мутаций, они становятся менее дифференцированными и быстрее размножаются. Они не подвержены апоптозу — запрограммированной клеточной смерти.
При предраковых состояниях клетки тоже теряют свойства нормальных. Но они отличаются и от раковых, в первую очередь тем, что не могут распространяться в организме. Особая разновидность злокачественных опухолей — так называемый «рак на месте» (in situ). Клетки уже являются раковыми, но пока еще не распространились за пределы своей изначальной локализации. Технически карцинома in situ — не рак, но ее принято рассматривать как самую раннюю стадию рака.
Сдвиги в формуле при изменении состояния здоровья
Если в костном мозге содержится 1% бластов – это стандарт, указывающий на то, что всё с организмом хорошо. Результат от 5% до 10% – не норма, однако это ещё не показатель определенного гематологического заболевания.
Бласты в костном мозге в таком количестве могут быть либо в результате сильного стресса, либо как следствие острого инфекционного процесса.
Если бластные клетки в костном мозге обнаруживаются в количестве более 10%, это повод для врача поставить диагноз “лейкоз”.
Однако такой диагноз ставится по совокупности факторов:
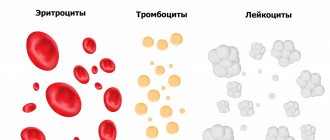
- низкие эритроциты, тромбоциты и гемоглобин;
- высокие лейкоциты;
- наличие бластных клеток в кровотоке;
- наличие бластов в костном мозге в количестве более 10%.
Важно отметить то, что анализ на определение количества незрелых кровяных телец не делается самостоятельно; на него, как правило, направляет врач – терапевт или гематолог – при наличии веских оснований. Например, если больной на осмотре предъявляет жалобы, по которым можно было бы поставить диагноз “лейкемия”, доктор может направить такого пациента на анализ, где определят, превышена ли у него норма бластных клеток в крови.
Каковы причины появления раковых клеток?
Почему в теле конкретного человека возникли раковые клетки — вопрос во многом риторический.
Каждая живая клетка функционирует и размножается в соответствии с заложенной в ней генетической информацией. При возникновении определенных мутаций эти тонкие механизмы регуляции сбиваются, и может произойти злокачественное перерождение.
Сложно сказать, что именно привело к таким мутациям в каждом конкретном случае. Современным врачам и ученым известны лишь факторы риска, которые повышают вероятность злокачественного перерождения и развития заболевания. Вот основные из них:
- Неблагоприятная экологическая ситуация.
- Курение.
- Чрезмерное употребление алкоголя.
- Профессиональные вредности, контакт с канцерогенными веществами и различными излучениями на производстве.
- Ожирение, избыточная масса тела.
- Ультрафиолетовое излучение солнца и соляриев.
- Малоподвижный образ жизни.
- Возраст: со временем мутации накапливаются, поэтому вероятность возникновения в организме раковых клеток повышена у пожилых людей.
- Нездоровое питание: преобладание в рационе животных жиров, красного и обработанного мяса.
Ни один из этих факторов не приводит со стопроцентной вероятностью к развитию злокачественной опухоли.
Использованная литература
- Jean, G., Lafage-Proust, M., Souberbielle, J. et al. Severe secondary hyperparathyroidism in patients on haemodialysis is associated with a high initial serum parathyroid hormone and beta-CrossLaps level: Results from an incident cohort. PLoS One, 2018. — Vol. 13(6).
- Brunova, J., Kratochvilova, S., Stepankova, J. Osteoporosis Therapy with Denosumab in Organ Transplant Recipients. Front Endocrinol (Lausanne), 2021. — Vol. 9. — P. 162.
- Markus, J. Biochemical Markers of Bone Turnover Part II: Clinical Applications in the Management of Osteoporosis. ClinBiochemRev., 2006. — Vol. 27(3). — P. 123-138.
- Zhao, Y., Song, Y., Zhang, L. Association between bile acid metabolism and bone mineral density in postmenopausal women. Clinics (Sao Paulo), 2021. — Vol. 75.
Какие бывают типы генов рака?
Не все мутации одинаково опасны. К раку приводят те, которые возникают в определенных генах:
Онкогены активируют размножение клеток. Злокачественное перерождение происходит, когда они становятся слишком активны. В качестве примера можно привести ген, который кодирует белок HER2. Этот белок-рецептор находится на поверхности клетки и заставляет ее размножаться.
Гены-супрессоры опухолей сдерживают размножение клеток, восстанавливают поврежденную ДНК, вызывают апоптоз — запрограммированную клеточную смерть. Примеры таких генов: BRCA1, BRCA2, TP53 (кодирует белок p53 — «страж генома», который запускает апоптоз в поврежденных клетках).
Мутации, которые приводят к раку, могут быть наследственными (возникают в половых клетках) и соматическими (возникают в клетках тела в течение жизни).

Основные характеристики и строение раковых клеток
Раковые клетки обладают тремя основополагающими характеристиками, за счет которых так опасны онкологические заболевания:
- Способность к бесконтрольному размножению.
- Способность к инвазии — прорастанию в окружающие ткани.
- Способность к метастазированию — распространению в организме и образованию новых очагов в различных органах.
Не всякая опухолевая клетка — раковая. Раком или карциномой называют злокачественные опухоли из эпителиальной ткани, которая выстилает кожу, слизистые оболочки внутренних органов, образует железы. Из соединительной ткани (костной, жировой, мышечной, хрящевой, кровеносных сосудов) развиваются саркомы. Злокачественные заболевания органов кроветворения называют лейкозами. Опухоли из клеток иммунной системы — лимфомы и миеломы.
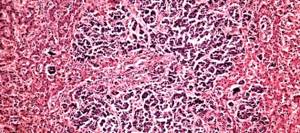
Как выглядят раковые клетки под микроскопом?
Если коротко, то они сильно отличаются от нормальных, тех, что ожидает увидеть патологоанатом, когда рассматривает под микроскопом фрагмент ткани. Раковые клетки имеют более крупные или мелкие размеры, неправильную форму, аномальное ядро. Если нормальные клетки в одной ткани все примерно одинаковых размеров, то раковые зачастую разные. Ядро содержит очень много ДНК, поэтому оно крупнее (его размеры тоже вариабельны), а при окрашивании специальными веществами выглядит более темным.
Из нормальных клеток образуются определенные структуры, например, железы. Раковые клетки располагаются более хаотично. Например, они образуют железы искаженной, неправильной формы или непонятные массы, которые на железы совсем не похожи.
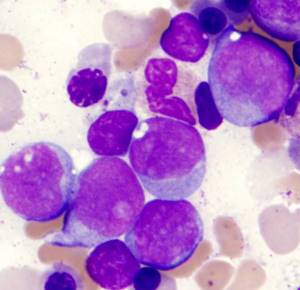
Бластные клетки: их количество и состояние в здоровом организме
Когда у человека не диагностировано никакой болезни, нет стресса, каких либо инфекционных заболеваний или других факторов, имеет место следующее:
- в кровотоке бластные клетки полностью отсутствуют;
- в костном мозге их зафиксировано не более 5% от общего количества клеток.
Повторимся: в норме бластные клетки в анализе крови должны полностью отсутствовать; на бланке результата должно быть написано “0%”. Даже малое количество бластов в кровотоке – очень серьезный повод для обращения к врачу и проведения дополнительных исследований.
Как развиваются раковые клетки, какие этапы проходят в своем развитии?
Раковые опухоли растут за счет деления клеток, которые входят в их состав. Во время деления злокачественная клетка образует две своих копии, таким образом, рост происходит в геометрической прогрессии. Например, для того чтобы образовалась опухоль размером 1 см, нужно около 30 удвоений. Через 40 удвоений новообразование достигает веса 1 кг, и этот размер считается критическим, смертельным для пациента.
Согласно современным представлениям, за рост злокачественной опухоли отвечают так называемые стволовые опухолевые клетки. Они активно делятся, в то время как другие опухолевые клетки просто существуют. Современные ученые заняты поиском методов лечения, направленных против этих стволовых клеток.
Время удвоения опухолевых клеток бывает разным. Например, при лейкозе это происходит за 4 дня, а при раковых новообразованиях толстой кишки — за 2 года. Проходит много времени, прежде чем опухоль достигнет настолько больших размеров, что станет проявляться какими-либо симптомами. Например, если у онкологического больного появились некоторые жалобы, и после этого он прожил год, вероятно, опухоль в его организме на момент появления жалоб существовала уже около трех лет, просто он об этом не знал.
Пока раковая опухоль небольшая, ей вполне хватает кислорода. Но по мере роста она все сильнее испытывает кислородное голодание — гипоксию. Чтобы обеспечить свои потребности, опухолевые клетки вырабатывают вещества, которые стимулируют образование кровеносных сосудов — ангиогенез.
По мере роста опухоли происходит инвазия — распространение раковых клеток в окружающие ткани. Они вырабатывают ферменты, которые разрушают нормальные клетки.
Некоторые из них отрываются от материнской опухоли, проникают в кровеносные и лимфатические сосуды, образуют в них вторичные очаги — метастазы. В этом самая главная опасность злокачественных опухолей. Именно метастатические очаги становятся причиной гибели многих онкологических пациентов.

Подготовка к анализу на наличие бластов в крови
Чтобы результат анализа не был искажен и его не пришлось пересдавать, рекомендуется соблюсти несколько простых правил:
- последний прием пищи должен быть за 8 часов до теста;
- за день до исследования не следует употреблять любые спиртные напитки;
- за 2 часа до анализа исключите воздействие никотина на организм;
- рекомендуется прекратить прием лекарств за 72 часа до анализа.

Если какой-то из пунктов выполнить не представляется возможным, нужно обязательно сказать об этом лаборанту, который будет брать у вас кровь.
Сообщите ему обо всех принятых лекарствах за 3 дня до анализа лекарствах. Если вы по состоянию здоровья не можете долго обходиться без еды, обязательно скажите лаборанту, что конкретно вы употребили в пищу. Эта информация поможет правильно скорректировать результаты анализа. Они всё равно, скорее всего, будут искаженными, однако врач в заключении сумеет правильно отразить информацию с учётом переданных вами сведений.