От рака желудка в мире ежегодно погибает до 800 000 человек. Рак желудка занимает в мире четвёртое место среди злокачественных образований. Это заболевание имеет высокий показатель смертности, что делает его вторым в структуре онкологической смертности после рака лёгких.
Израильские онкологические клиники берутся за лечение больных раком желудка почти на любой стадии заболевания. Конечно же, на самой последней стадии надежды на полное выздоровление стремятся к нулю. Поэтому особенно важно обнаружить рак желудка на как можно более ранних стадиях. Для этого нужно проходить обследование – и в случае появления определенных симптомов, да и вообще людям старше пятидесяти лет.
Причины
Рак желудка – одно из самых распространенных онкологических заболеваний в мире, которое отличается длительным бессимптомным течением и высокой смертностью. Точные причины возникновения опухоли не известны, но учеными выделены предпосылки к ее развитию:
- наследственная предрасположенность;
- неправильное питание (нарушение его режима; употребление в пищу большого количества животного жира, канцерогенных продуктов; низкое содержание в рационе свежих овощей и фруктов);
- профессиональные вредности;
- вредные привычки (курение в 2 раза повышает риск формирования дисплазии желудка);
- инфицирование Helicobacter pylory;
- наличие фоновых предраковых процессов (хронический гастрит, особенно с атрофией слизистой оболочки, полипы, болезнь Менетрие, пернициозная анемия);
- операции на желудке.
Справка Рак желудка не возникает на фоне полного здоровья. Его развитию предшествуют многие годы воздействия неблагоприятных внешних и внутренних факторов.
Стадии
По степени злокачественности и распространенности процесса различают стадии заболевания:
- 0 – единичные атипичные клетки обнаруживают только в верхнем слое слизистой желудка;
- I – клетки опухоли поражают слизистый и подслизистый слои желудочной стенки.
I стадия делится на подстадии:
- IА – поражен только подслизистый слой;
- IВ – поражен также мышечный слой желудка, выявлены метастазы в 1-2 близлежащих лимфоузлах.
IIстадия делится на подстадии:
- IIA – опухоль распространяется: на подслизистый или мышечный слои желудочной стенки, в 1-2 близлежащих лимфоузлах выявлены метастазы;
- подслизистый слой с метастазами в 3-6 близлежащих лимфоузлах.
- IIB – опухоль распространяется: на внешний слой желудочной стенки;
- субсерозный слой ткани под внешней оболочкой с метастазами в 1-2 близлежащих лимфоузлах;
- мышечный слой желудочной стенки с метастазами в 3-6 близлежащих лимфоузлах;
- подслизистый слой желудочной стенки с метастазами в 7 или более близлежащих лимфоузлах.
III стадия делится на подстадии:
- IIIA – опухоль распространяется: на внешний слой желудочной стенки с метастазами в1-2 близлежащих лимфоузлах;
- серозный слой ткани под внешней оболочкой с метастазами в 3-6 близлежащих лимфоузлах;
- мышечный слой желудочной стенки с метастазами в 7 или более близлежащих лимфоузлах.
- в близлежащие органы – селезенку, печень, диафрагму, почку, надпочечник, поджелудочную железу, поперечно-ободочную или тонкую кишку с метастазами в 1-2 близлежащих лимфоузла;
- в близлежащие органы – селезенку, печень, диафрагму, почку, надпочечник, поджелудочную железу, поперечно-ободочную или тонкую кишку с метастазами в 3 и более лимфоузла;
Признаки

Начальная фаза опухолевого процесса часто протекает скрыто и малосимптомно. Причем больные часто не обращают внимания на свое состояние (связывая плохое самочувствие с усталостью, наличием гастрита и другим) и долго не обращаются за медицинской помощью. К первым признакам болезни относят:
- общая слабость, утомляемость, снижение работоспособности (в течение нескольких месяцев или даже лет);
- неопределенные диспепсические расстройства (подташнивание, отрыжка, отсутствие чувства удовлетворения после еды);
- плохой аппетит;
- избирательность в еде и отвращение к некоторым видам пищи (например, к мясу);
- дискомфорт в области желудка (ощущение тяжести, распирания после еды), реже – болевые ощущения;
- похудение без видимой причины;
- стойкое снижение уровня гемоглобина в крови;
- бледность кожных покровов;
- апатия, безразличие к происходящему вокруг.
В некоторых случаях эти симптомы отсутствуют, и болезнь проявляет себя кровавой рвотой или внезапно возникшими нарушениями функции пищеварительного тракта.
На поздних стадиях жалобы больных становятся более выраженными:
- тупые болевые ощущения в зоне желудка после еды или ночью, не связанные с характером пищи;
- тошнота, рвота желудочным содержимым, типа «кофейной гущи» (из-за наличия крови);
- отрыжка, изжога;
- нарастание слабости;
- отсутствие аппетита;
- потеря массы тела.
Рак желудка
Гастрит
3604 02 Сентября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рак желудка: причины появления, симптомы, диагностика и способы лечения.
Злокачественные новообразования желудка занимают одно из ведущих мест по распространенности среди онкологических заболеваний. Атипичные клетки развиваются из эпителия слизистой оболочки желудка, формируя в дальнейшем злокачественную опухоль. Неспецифичные (характерные для других заболеваний) симптомы рака желудка приводят к поздней постановке диагноза. Поэтому наличие диспепсических расстройств (тошноты, рвоты и т. д.), дискомфорта в области желудка, снижение аппетита, анемия и непреднамеренная потеря массы тела – повод посетить гастроэнтеролога. Очень часто рак желудка развивается на фоне атрофического гастрита и язвенной болезни желудка.
Значимую роль в его возникновении отводят бактерии Helicobacter pylori.
Причины возникновения рака желудка
Нарушение деления эпителиальных клеток слизистой оболочки желудка приводит к появлению атипичных клеток, которые способствуют возникновению опухоли. Факторы, воздействие которых ведет к возникновению злокачественных опухолей, называют канцерогенными.
К внешним канцерогенным факторам относят нитросоединения, которые образуются из нитритов и нитратов, находящихся в продуктах питания. Даже в малых количествах эти вещества провоцируют опухолевый процесс. Образованию нитросоединений в организме препятствует витамин С. Также образование нитросоединений из нитратов замедляется при повышенной кислотности желудка. В противоположность этому, низкая кислотность сопровождается ростом численности нитритпродуцирующих бактерий и увеличением уровня канцерогенных нитросоединений.
Снижение кислотности желудочного сока и атрофию клеток слизистой оболочки вызывает бактерия Helicobacter pylori, наличие которой ведет к развитию злокачественного процесса в желудке.
К внешним провоцирующим факторам также относят состав рациона. При частом употреблении слишком горячей пищи, газированных напитков, соленых, копченых и консервированных продуктов, а также продуктов, содержащих пищевые нитраты и нитрозосодержащие компоненты, риск развития рака желудка увеличивается.
Пациенты с такими диагнозами, как хронический атрофический гастрит, язва желудка, болезнь Менетрие (изменение слизистой оболочки желудка с последующим развитием кист и аденом) должны регулярно наблюдаться у гастроэнтеролога и тщательно обследоваться на предмет появления новообразований в желудке.
Классификация рака желудка
В зависимости от клинических задач используют несколько классификаций рака желудка. В первую очередь опухоль классифицируют по месту локализации – в области дна, тела желудка, в преддверии привратника или в самом привратнике, на малой или большой кривизне желудка. Кроме того, уточняют гистологический тип опухоли, что обязательно учитывают при назначении терапии, т. к. каждому типу присущи биологические и структурные особенности. Некоторые виды опухолей считаются более агрессивными и трудно поддающимися лечению. Таким образом, для определения тактики лечения необходимо установить тип опухоли, что возможно после проведения биопсии.
В зависимости от биологической активности и первично пораженных клеток выделяют кишечный, диффузный и смешанный типы рака желудка. Кишечный тип имеет схожесть со строением опухоли кишечника. Специфика диффузного типа заключается в быстром росте и способности поражать близлежащие органы. Такая опухоль отличается агрессивностью и высокой склонностью к метастазированию. Смешанный тип сочетает в себе признаки двух предыдущих.
Рак классифицируют также по системе TNM (от англ. tumor, nodus и metastasis – стадии развития новообразования), где оценивается размер опухоли, поражение лимфатических узлов и наличие метастазов.
Симптомы рака желудка
На ранних стадиях злокачественные опухоли не имеют характерных симптомов.
Однако медики выделяют малые онкологические признаки рака желудка, при появлении которых рекомендуется обратиться к врачу.
В их число входит снижение аппетита, появление диспепсических расстройств (чувства тяжести, переполнения в желудке, отрыжки, тошноты). Прогрессирование болезни ведет к астении (резко выраженной слабости), анемии, что вызывает бледность, появление одышки, потере веса. Если опухоль локализуется в кардиальном (верхнем) отделе желудка, может отмечаться дисфагия (нарушение глотания). Рак пилорического отдела желудка сопровождается нарушением продвижения пищи в двенадцатиперстную кишку и может вызывать рвоту непереваренным содержимым (или пищей, съеденной накануне). При вовлечении в раковый процесс сосудов рвота и кал будут черными. Такая рвота носит название «кофейной гущи», а жидкий дегтеобразный стул называется мелена. Боли и невозможность усвоения пищи приводят к резкому похуданию и слабости пациента.
Боли в области желудка появляются уже на поздних стадиях болезни. При этом опоясывающая боль (со стороны спины) может свидетельствовать о метастазах в поджелудочную железу, а боль в области сердца – о прорастании в диафрагму. Если метастазы охватили кишечник, к симптомам могут добавиться вздутие живота, урчание и запор. Распад опухоли сопровождается рвотой «кофейной гущей» или кровью.
Диагностика рака желудка
При появлении диспепсических расстройств или дискомфорта в области желудка пациентов направляют в первую очередь на гастроскопию, которая позволяет увидеть участки измененной слизистой оболочки желудка и провести биопсию (взятие биоматериала для гистологического исследования).
Классификация
Прежде, чем приступить к классификации рака желудка следует отметить, что он может расти в просвет органа (экзофитный рост) или распространяться вглубь его стенки (эндофитный рост). Эти особенности определяют клиническую картину болезни и возможность ее выявления различными методами диагностики. Так, например, при эндофитном росте опухоль длительное время может не вызывать никаких симптомов и ее сложнее выявить при эндоскопии. В таких случаях особо важной является рентгендиагностика.
В настоящее время существует несколько классификаций рака желудка. Остановимся на тех из них, которые имеют значение в процессе первичной диагностики.
Таблица 1. Основные типы рака согласно классификации А. С. Холдина.
| Типы опухоли | Краткая характеристика | Изменения на рентгене |
| Грибовидные и полиповидные | Опухолевые узлы на узкой ножке или широком основании. | Округлые дефекты наполнения с четкими, ровными контурами. Их трудно отличить друг от друга и от простого полипа. |
| Капустообразные | Бугристые новообразования, напоминающие по внешнему виду цветную капусту. | Проявляются дефектом наполнения с бугристыми контурами, который четко отграничен от неповрежденной слизистой оболочки и глубоко вдается в просвет органа. |
| Чашеобразные или блюдцеобразные | Опухоли с приподнятыми краями и распадающейся центральной частью. Имеют опухолевидный вал, отграничивающий новообразование от здоровой слизистой оболочки. | Дефекты наполнения овальной или округлой формы с ровными и четкими контурами; на более поздних стадиях опухоль может изъязвляться в центре, что создает депо бариевой взвеси с неровными очертаниями. |
| Язвенно-инфильтративные | Частичное инфильтративное прорастание всех слоев желудка с изъязвлением. | Неровные контуры органа; ослабление перистальтики; злокачественный рельеф слизистой оболочки – бесформенные скопления контраста, чередующиеся с бесструктурными зонами |
| Диффузные | Поражают стенку желудка на большом протяжении, нарушают его двигательную активность. | Утолщение и ригидность стенки желудка; его деформация и изменение размеров; сужение просвета органа. |
Из них первые 3 варианта относятся к отграничено растущим формам рака (экзофитным), а последние 2 – к инфильтративно растущим опухолям (эндофитным). Еще существуют смешанные формы, которые сочетают в себе признаки, характерные для различных его типов.
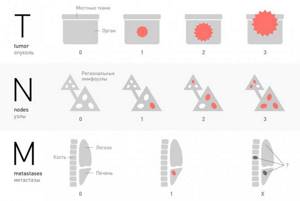
международная классификация TNM
Для оценки распространенности процесса используется международная классификация TNM, где T- характеризует состояние самой опухоли:
- Новообразование поражает стенку желудка до подслизистого слоя (Т₁).
- Опухоль разрастается до субсерозного слоя (Т₂).
- Это образование прорастает серозную оболочку, но не распространяется на окружающие структуры (Т₃).
- В патологический процесс вовлекаются рядом расположенные органы (селезенка, печень, поджелудочная железа, кишечник, надпочечник) или стенки брюшной полости (Т₄).
- В том случае, если первичный очаг не определяется стадия процесса соответствует Т₀.
- Также выделяют понятие – Тіѕ, что означает «carcinoma in situ» или «рак на месте» (возникает внутри эпителия и не распространяется, может быть выявлен только при биопсии).
Обратите внимание Если рак выявлен на стадии Тіѕ, то при адекватном лечении выживаемость больных приближается к 100 %.
N – поражение регионарных (в который происходит отток лимфы от желудка) лимфатических узлов:
- не вовлекаются в патологический процесс (N₀);
- поражаются в количестве 1-2 (N₁);
- метастазы в 3-6 лимфоузлах (N₂);
- патологическое изменение 7 и более лимфоузлов (N₃).
M – наличие отдаленных метастазов (соответственно, если их нет – М₀, если есть – М₁).
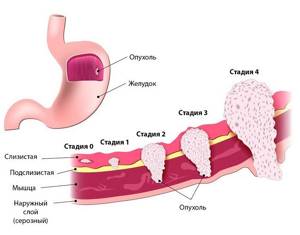
4 стадии рака желудка
С учетом всех этих характеристик выделяют 4 стадии болезни. Кратко охарактеризуем их с клинической точки зрения:
- 0 стадия: соответствует Тіѕ; болезнь не проявляет себя клинически и не выявляется обычными методами исследования.
- 1 стадия: распространенность опухоли соответствует Т₁ или Т₂ без вовлечения в процесс лимфатических узлов (N₀), а также Т₁ с единичным их поражением (N₁). В этот период с помощью современных методов лечения можно добиться хороших результатов.
- 2 стадия: имеет место при прорастании опухолью подслизистого слоя желудка (Т₁) с множественным поражением лимфатических узлов (N₃, N₂) или при поражении субсерозного слоя (Т₂) и нескольких лимфоузлов (N₃, N₂) или при прорастании серозной оболочки (Т₃) и единичными метастазами в регионарные лимфоузлы (N₁). Она имеет типичную клиническую картину и более серьезный прогноз.
- 3 стадия: характеризуется разрастанием опухолевой ткани на разную глубину (от Т₂ до Т₄) и различными вариантами поражением лимфатических узлов, но отсутствием метастазов. При этом она либо распространяется на окружающие ткани, либо ее отсевы обнаруживаются в большом количестве лимфатических узлов. У таких больных прогноз является неблагоприятным, несмотря на лечение. Только часть из них имеют шансы на выздоровление.
- 4 стадия: ассоциируется с наличием отдаленных метастазов при любом размере первичного новообразования. Прогноз тяжелый, большинство больных не переживают 5-летний рубеж.
Норма
При рентгенологическом исследовании брюшной полости желудок визуализируется в верхней левой области. Частично его перекрывают 8-10 ребра. В зависимости от развитости связочного аппарата и конституции тела его расположение может значительно отличаться у здоровых пациентов.
Нижняя граница желудка расположена приблизительно на 2-5 см выше верхнего края левого гребня подвздошной кости. Форма тела желудка у астеников более вытянутая и напоминает крючок. У пациентов с широким туловищем (гиперстеников) желудок на рентгеновском снимке имеет форму рога. Малая кривизна расположена с внутренней стороны, и имеет ровный контур. Большая – проходит с внешней стороны, ближе к стенке живота и может быть неровной и зубчатой за счет складок.
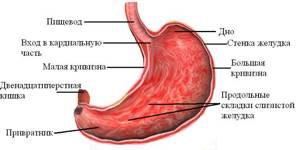
Строение желудка
При обычной рентгенографии слизистую оболочку определить сложно. Поэтому при необходимости ее визуализации используют контрастное вещество на основе Бария. Она должна не иметь дефектов наполнения, эрозий или выпячивания в полость желудка. Нормативные размеры желудка собраны в следующей таблице:
| Показатель | Норма, см |
| Длина | 20-27 |
| Поперечный размер | 10-14 |
| Переднезадний размер | 8-10 |
Важно У здорового пациента в вертикальном положении тела не должно быть воздуха под куполом диафрагмы.
Газовый пузырь
Важное диагностическое значение имеет газовый пузырь желудка – это область органа, в которой происходит накопление воздуха. При рентгенографии он дает выраженное просветление на изображении, если сравнивать с окружающими структурами.
Если исследование проводилось в вертикальном положении пациента, то он расположен в левом подреберье в области дна желудка. В норме он находится на 1-2 см ниже края диафрагмы. В зависимости от наполнения желудка газовый пузырь может иметь шаровидную или грушевидную формы. Обращает на себя внимание также четкий нижний контур, который расположен на границе воздуха и жидких пищевых масс.
Если рентгенография проводилась в горизонтальном положении, то возникает феномен «пневморельефа» – когда газ накапливается в наиболее высоко расположенных областях тела и дна органа. Если одновременно используется контраст препаратов Бария, то это хорошо визуализирует слизистую оболочку желудка в этой части желудка.
Возможность методики
Рентгенологическое исследование используется для обнаружения рака желудка наряду с другими методами диагностики. Он позволяет выявить опухоль на ранних стадиях, благодаря хорошей разрешающей способности и пространственному восприятию. Для повышения его информативности используют:
- двойное контрастирование;
- изучение состояния органа при тугом наполнении;
- специальные позиции и проекции.
Во время процедуры врачу удается оценить:
- расположение желудка;
- его форму и контуры;
- размеры органа;
- смещаемость и двигательную активность;
- состояние его внутренней поверхности;
- толщину стенки.
Однако с помощью одной рентгенографии нельзя с точностью установить диагноз «рак». Его заключение только предполагает наличие болезни у человека. Кроме того, всегда существует вероятность пропустить этот процесс, поэтому отрицательный результат одного исследования не может исключить диагноз.
Что показывает исследование?
Рентгенография желудка используется не только для визуализации этого органа, но и соседних анатомических структур:

нижней трети пищевода;- диафрагмы;
- двенадцатиперстного кишечника;
- поперечного толстого кишечника;
- верхнего отдела брюшной полости;
- поджелудочной железы;
- правой доли печени;
- лимфатических узлов верхнего отдела брюшной полости;
- селезенки.
При прицельной рентгенографии желудка врач должен обратить свое внимание на следующие характеристики органа:
- расположение в брюшной полости;
- форма органа и наличие аномалий развития;
- поверхность слизистой оболочки;
- толщина стенки и ее строение;
- контуры большой и малой кривизны желудка;
- объем газового пузыря желудка;
- наличие/отсутствие воздуха под куполом диафрагмы;
- активность перистальтики желудка (при проведении рентгеноскопии).
Справка Значительно увеличивает информативность диагностики использование контрастов на основе препаратов Бария. Однако в таком случае необходимо проведение подготовки пациента.
Подготовка

Для получения достоверной информации по ходу исследования нужна правильная подготовка, направленная на снижение накопления газов и предупреждение застойных явлений в полости желудка. Наиболее важным ее звеном является ограничение приема пищи и воды, так как процедура всегда проводится натощак. Подробнее об этом и других особенностях подготовки к рентгенологическому исследованию можно узнать из одноименной статьи.
В каких случаях назначают?

Проведение исследования назначает врач терапевтической или хирургической специальности после обращения к нему пациент со следующими симптомами:
- ощущением тяжести в верхней части живота, которое усиливается после небольшого перекуса;
- болью различной интенсивности спазматического, режущего или ноющего характера в области желудка;
- появлением белого налета на слизистых оболочках ротовой полости;
- ощущением жжения за грудиной или изжогой;
- резким уменьшением аппетита;
- снижением массы тела;
- тошнотой и/или рвотой (возможно с примесями крови или желчи);
- непереносимостью мясных продуктов;
- склонностью к запорам или поносам;
- ощущением горького или кислого привкуса во рту;
- при симптоматике характерной для нарушения целостности полости желудка (при язвенной болезни или травме).
В реальной жизни рентгенологическое исследование желудка используют, если нет возможности в кратчайшие сроки провести ультразвуковую диагностику, ФГДС, или МРТ. Часто эта необходимость возникает при поступлении пациента в клинику в выходные дни, или в ночное время суток.
Важно В период беременности проведение рентгенографии желудка категорически запрещено. Для этих пациенток необходимо использовать альтернативные методики диагностики (УЗИ, ФГДС).
Расшифровка результатов
Заподозрить наличие раковой опухоли у человека специалист может по совокупности рентгенологических признаков:
- изменение рельефа слизистой в зоне опухоли (отсутствие складок, утолщение, наличие различных выростов, эрозий или язв);
- дефект наполнения желудка;
- ригидность его стенок;
- наличие зоны, лишенной перистальтики;
- деформация органа;
- подрытость его контуров;
- разгибание малой кривизны;
- сужение просвета и нарушение проходимости.
Подробнее проанализировать заключение врача вам поможет эта статья.
Дополнительные методы
Окончательный диагноз «рак желудка» может быть установлен в процессе комплексного обследования пациента, которое, кроме рентгенографии, включает другие диагностические процедуры:
- эндоскопическое исследование;
- УЗИ желудка;
- компьютерную томографию;
- магнитно-резонансную томографию;
- лапароскопию.
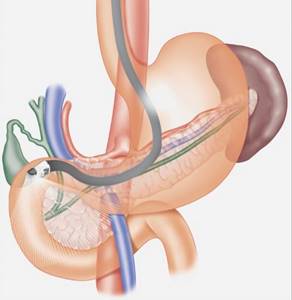
Эти методы диагностики предоставляют более точные результаты при определении опухолевого поражения желудка и окружающих структур. Однако они не всегда доступны, а иногда противопоказаны. В таких случаях рентгенологическое исследование является незаменимым.
Объем дополнительного обследования в каждом конкретном случае устанавливает врач. Наиболее достоверно подтвердить или опровергнуть диагноз позволяет ЭГДС с взятием биопсии из подозрительных участков внутренней поверхности желудка.
Дополнительные исследования
Рентгенологическое исследование имеет ограниченную информативность, и во многих ситуациях не позволяет поставить окончательный диагноз. В таких ситуациях врач назначает дополнительные исследования:
- Ультразвуковая диагностика органов брюшной полости. Позволяет обнаружить аномалии развития, опухоли и воспалительные процессы в желудке. Не имеет противопоказаний к проведению.
- Компьютерная томография (можно с контрастированием). Рентгенологический метод диагностики с высокой информативностью. Хорошо визуализирует добро- и злокачественные опухоли, аномалии развития.
- Магниторезонансная томография. Позволяет визуализировать желудок и другие анатомические структуры брюшной полости с высоким качеством изображения.
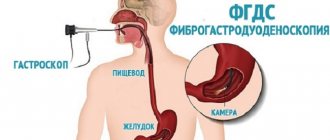
- Фиброгастродуоденоскопия – метод эндоскопической диагностики, которая позволяет визуализировать слизистую оболочку верхнего отдела живота. Дополнительно можно измерить кислотность в просвете желудка или взять образец ткани на цитологическое исследование.
- ЭндоУЗИ. Метод объединяющий в себе плюсы ФГДС и УЗИ.
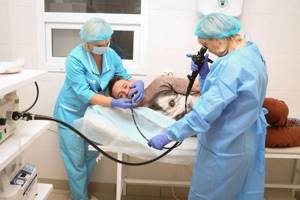
Процедура ФГДС
Что делать, если обнаружили онкологию?
Реакция разных людей, у которых обнаружили рак может быть различной. Часть из них впадают в депрессию, у других начинается паника, третьи отказываются верить врачам. Но все они должны понимать, что нельзя терять ни минуты драгоценного времени. Ведь, чем раньше начато лечение, тем выше его эффективность. Что же делать человеку, если по заключению рентгенологического исследования у него предполагается такой диагноз?
- Во-первых, не отчаиваться, потому что в процессе диагностики предположения могут не подтвердиться. А если рак действительно имеется, то при правильном лечении можно добиться успеха.
- Во-вторых, ему необходимо пройти полное обследование с применением различных методов диагностики.
- В-третьих, выполнять все рекомендации врача.
После постановки окончательного диагноза больным раком желудка назначается лечение с возможным применением:
- хирургических методов (радикальное вмешательство – удаление части желудка или всего органа с регионарными лимфоузлами; паллиативные операции, направленные на облегчение состояния пациента, например, проведенные с целью восстановления проходимости желудка);
- химиотерапии (назначение комбинации лекарственных препаратов из группы цитостатиков);
- облучения (в качестве дополнения к другим методам лечения);
- таргетной терапии (использование лекарств, обладающих молекулярными свойствами и способных избирательно воздействовать на раковые клетки).
Выбор метода лечения проводится врачом с учетом типа опухоли, стадии патологического процесса и общего состояния пациента. При этом наиболее эффективным считается хирургическое вмешательство, которое может быть дополнено химиотерапией или интраоперационным облучением.
Справка Неоперабельным больным на поздних стадиях болезни назначается химио- или лучевая терапия для уменьшения размеров опухоли, замедления ее роста и ослабления симптомов.