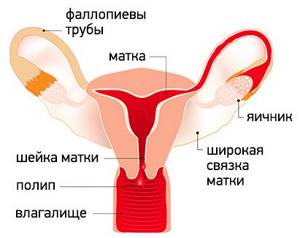
Полип матки — это локальные доброкачественные новообразования, произрастающие из слизистой оболочки эндометрия. Они имеют вид бугорков, располагающихся на широком основании, либо округлых или овальных образований на тонкой ножке. В полости матки их может быть одни или несколько, в последнем случае говорят о полипозе. Размеры полипов варьируют от нескольких миллиметров до 8 и более сантиметров.
- Признаки полипа в полости матки и их диагностика
- Когда необходимо удаление полипа
- Методы удаления полипов эндометрия
- Что такое гистероскопия матки при полипах
- Разновидности гистероскопии
- Показания к гистероскопии
- Особенности проведения
- Подготовка
- Основные рекомендации по восстановлению
- Осложнения после удаления полипов
- Противопоказания
Признаки полипа в полости матки и их диагностика
Часто полипы матки не проявляют себя, но у ряда пациенток присутствуют следующие признаки:
- Меноррагии — обильные менструации.
- Кровотечения вне периода менструации.
- Мажущие выделения после полового акта.
- Кровотечения в период менопаузы.
- Бесплодие и выкидыши.
- При больших полипах женщины могут отмечать обильные белесоватые выделения, дискомфорт и боль во время полового акта, а также периодические схваткообразные боли внизу живота.
Для постановки диагноза необходимо пройти комплексное обследование, включающее в себя следующие процедуры:
- Гинекологический осмотр — полипы особо крупного размера могут пальпироваться при мануальном исследовании, полипы шейки матки могут обнаруживаться при осмотре в зеркалах.
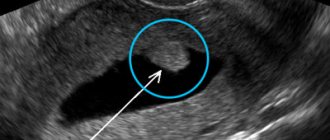
- УЗИ малого таза —в матке, обнаруживается разрастание эндометрия с локальным увеличением его слизистого слоя. Структура этого новообразования однородная.
- Раздельное диагностическое выскабливание с последующим гистологическим исследованием полученного материала.
- Гистероскопия — позволяет осмотреть эндометрий изнутри, визуализировать единичный или множественные полипы и определить их местоположение. Процедура носит и лечебный характер, поскольку позволяет провести одномоментное удаление всех выявленных новообразований и последующее их гистологическое исследование. Это самый эффективный метод диагностики полипа в матке.
Этапы операции:
- Для осмотра стенок матки выполняется ее растяжение. Для лучшей обзорности используется контрастирующая среда — физиологический раствор или 5% глюкоза. Большая часть серьезных осложнений в ходе гистероскопии возникает из-за выбора неподходящей среды. Например, использование углекислого газа в качестве среды больше подходит для проведения гистероскопии при отсутствии кровотечения из половых путей. Наличие даже незначительных кровянистых выделений станет причиной помутнения среды, что сделает осмотр полости матки невозможным. К тому же углекислый газ при растяжении может вызвать эмболию вследствие теплоэнергетического воздействия на ткани.
Поэтому я предпочитаю жидкие среды, в частности неэлектролитные растворы, поскольку они не подвержены гемолизу и не вызовут электролитные нарушения. Используемый мною физиологический раствор не оказывает раздражающего действия на ткани, быстро выводится из сосудистого русла, увеличивая объем циркулирующей крови лишь временно. В современном гистероскопе благодаря его проточной конструкции существует возможность удалить кровь и частицы ткани, не ухудшая видимости даже при кровотечении. - В ходе осмотра полости матки помимо оценки ее величины и формы определяется рельеф маточной стенки, состояние эндометрия, доступность устьев фаллопиевых труб. Также осматривается дно матки, углы, истмический отдел, цервикальный канал. При наличии подозрительных участков с помощью специальных щипцов берутся образцы ткани для последующего гистологического исследования.
- Удаление полипа эндометрия биполярной гистерорезектоскопической петлей
С помощью биполярного резектоскопа удаляется тело и основание полипа, такой подход препятствует развитию кровотечения из ложа полипа, образование рубца в дальнейшем исключено. Множественные полипы могут удаляться методом выскабливания. Для лучшего результата возможно сочетание разных способов. При полипах крупных размеров на широкой ножке удаление проводится по частям —фрагментация. При удалении полипов, локализованных в области устья маточных труб, возникают сложности технического характера, поскольку петля гистерорезектоскопа может оказаться излишне большой для манипуляций в углах матки. Для разрушения локализованных в этой зоне полипов с подлежащей базальной мембраной я использую петлевой электрод или коагуляцию шариковым электродом. Такой подход также снижает риск развития рецидива в дельнейшем.
- Обнаруженные в ходе осмотра отклонения: синехии, внутриматочные перегородки, подслизистые миоматозные узлы также удаляются.
Полипы эндометрия нередко сочетаются с другими заболеваниями половой системы: миомами, кистами яичника, эндометриозом и др. В таком случае в нашей клинике существует возможность проведения гистероскопии с лапароскопией; в ходе одной анестезии проводится коррекция всех нарушений с использованием трансвагинального и лапароскопического доступа — через проколы передней брюшной стенки.
Когда необходимо удаление полипа
Выбор тактики ведения пациентки и определение необходимости удаления полипа определяется индивидуально. Если женщина находится в репродуктивном возрасте и у нее отсутствуют симптомы полипа, возможен выбор консервативной тактики ведения. При этом пациентка должна регулярно проходить соответствующее наблюдение.
Во всех остальных случаях показано удаление полипов:
- Наличие симптомов заболевания.
- Период пре- и постменопаузы, даже если симптомов нет.
Техника проведения операции
В качестве оперативного вмешательства в хирургии предусмотрено несколько видов операций:
- эндоскопическое удаление;
- устранение при помощи лазера;
- трансанальное иссечение;
- резекция прямой кишки.
Эндоскопическое удаление проводится при помощи эндоскопа, который вводится через анальный канал больному. На конце прибора прикреплен петлевой электрод. Он позволяет произвести захват полипа у основания, после чего осуществляется подача высокочастотного тока. За несколько секунд ножка обугливается, ткань образования удаляется. Если полип плоский и захватить его не представляется возможным, в него вводится адреналин. Процедура безболезненна, переносится хорошо большинством пациентов. Применяется для устранения фиброзных полипов. Организм восстанавливается в короткие сроки. На следующие сутки можно возвращаться к нормальному образу жизни.
Лазерный метод – один из новейших. Процесс также контролируется эндоскопом. Это позволяет хирургу видеть область воздействия и не допустить повреждения стенок кишечника. Полип иссекается лазером, а место крепления обрабатывается во избежание рецидива. Также это способствует быстрому заживлению и восстановлению после проведения процедуры.
Если полипы находятся выше 7 сантиметров от анального отверстия, применяется трансанальное иссечение. Применяется ректоскоп, дающий доступ хирургу, электронож или ультразвуковой скальпель. Операция длится от 15 минут до 1 часа в зависимости от количества образований. Таким образом удаляются ворсинчатые полипы через задний проход. Проводится под общим наркозом в условиях стационара. Длительность реабилитации небольшая.
Если у больного обнаружены злокачественные образования и имеется риск метастазирования, применяется резекция. В ходе операции полностью удаляется пораженный участок кишечника. Проводится только под общим наркозом. После следует длительный восстановительный процесс, при котором потребуется уход за больным. При особо тяжелых случаях проводится полное удаление прямой кишки и формирование колостомы.
Методы удаления полипов эндометрия
Хирургическое удаление полипов эндометрия называется полипэктомией. Оно подразумевает выскабливание эндометрия с последующим гистологическим исследованием полученного материала. Кюретаж может осуществляться «вслепую», под контролем визуализации с помощью УЗИ или гистероскопии. Последний метод наиболее предпочтителен, поскольку позволяет контролировать полноту удаления полипов и избежать развития хирургических осложнений (перфорации матки, избыточного выскабливания с повреждением базального слоя эндометрия и др.).
Если лечение не помогает, а пациентка находится в периоде менопаузы, ей могут предложить операцию по удалению матки в следующих случаях:
- Упорные рецидивы множественного полипоза.
- Высокий риск малигнизации полипов.
- Наличие тяжелых симптомов, которые существенно ухудшают качество жизни женщины.
Нужно ли удалять полипы в матке
Мнение специалистов однозначно – удалять, так как они зачастую являются причиной бесплодия и могут повлечь за собой различные осложнения. В некоторых случаях окончательное решение принимает пациентка, которую информируют о возможных последствиях отказа от операции. При наличии следующих показаний оперативное вмешательство обязательно:
- возраст после 40, период пременопаузы, когда происходят в организме гормональные изменения, провоцирующие активный рост новообразований;
- если размер полипов более 10мм – они препятствуют зачатию, становятся причиной кровотечений, могут перейти в онкологию;
- при лечении бесплодия – разросшиеся образования ухудшают продвижение сперматозоидов по трубам, и даже в случае оплодотворения приводят к прерыванию беременности на ранних сроках;
- отсутствие эффекта от гормонотерапии, снимающей симптоматику заболевания – кровотечения, нарушения менструального цикла, боли, выделения с примесью гноя;
- наличие аденоматозных форм.
Решение принимает врач после проведения диагностики. Если новообразования единичны, размер их не достигает 10 мм, возможно консервативное лечение с применением гормональных препаратов.
Разновидности гистероскопии
Выделяют диагностическую или хирургическую гистероскопию. Диагностическая подразумевает только осмотр эндометрия и эндоцервикса на предмет наличия патологий. Исследование выполняется в амбулаторных условиях, не требует серьезного наркоза (достаточно местного обезболивания и седации) и долгого периода восстановления. Поэтому она получила название офисная гистероскопия. По ее результатам врач составляет план дальнейшего ведения пациентки.
Хирургическая гистероскопия позволяет провести диагностику и одномоментное лечение выявленных патологий. Она проводится в условиях операционной и требует полноценного наркоза. Назначают процедуру либо при уже установленном диагнозе, либо, когда вероятность обнаружения патологии крайне высока.
Мы специализируемся на проведении хирургической гистероскопии, поскольку считаем, что инвазивные диагностические методики могут быть успешно заменены более безопасными исследованиями. Это поможет поставить верный диагноз без рисков хирургических осложнений.
Обследования и анализы проводимые перед гистероскопией
Перед проведением гистероскопии необходимо пройти обследование. Перечень анализов зависит от конкретной ситуации и может варьировать, для диагностической достаточно первых трех пунктов:
- УЗИ органов малого таза
. - Мазок на флору и степень чистоты влагалища
. - Анализ крови на Сифилис; ВИЧ; Гепатит В и С
. - Развернутый анализ крови.
- Биохимический анализ крови (общий белок, биллирубин, креатинин, мочевина, сахар, Ка, Na).
- Коагулограмма.
- ЭКГ.
- Консультация терапевта.
По результатам обследования женщина консультируется у гинеколога, если нет противопоказаний — направляется на процедуру.
При выявлении острых воспалительных процессов и ЗППП — гистероскопия противопоказана!
К содержанию
Особенности проведения
Лечебная гистероскопия проводится на базе стационара, в том числе стационара одного дня в условиях операционной. За час до начала вмешательства выполняется премедикация — делается успокоительный укол. После доставки в операционный блок пациентка укладывается в гинекологическое кресло и ей вводится внутривенный наркоз. Далее приступают к операции:
- Расширение канала шейки матки.
- В полость матки вводят определенное количество стерильной жидкости, чтобы «расправить» ее стенки.
- Через шеечный канал вводят гистероскоп. По мере его введения производится поэтапный осмотр всех отделов матки. Сначала осматривается шеечный канал, затем полость матки и ее углы.
- При необходимости проводятся хирургические манипуляции — взятие биопсии, удаление полипов, рассечение синехий и др.
- В конце операции из полости матки удаляется жидкость.

Гистероскопический способ
Удаление полипа с помощью гистероскопии — это малотравматичная процедура, проводимая под местным или общим обезболиванием, длительность — не более 20 минут. При осмотре полости матки с помощью эндоскопического прибора с оптоволоконной системой определяется количество выростов и локализация, после чего они удаляются. Удаление полипа можно провести либо методом откручивания, либо срезания, затем ложе обрабатывают (криогенно, настойкой йода, прижиганием).
В последние годы более эффективным считают удаление полипа в матке лазером. При этом патологические ткани разрушаются, риск рецидива минимален. Кроме того, после процедуры отсутствуют рубцы, репродуктивная функция не нарушается, это весьма важно для женщин, планирующих зачатие. Извлеченный при гистероскопии материал отправляется на гистологию. В некоторых случаях (кровотечение, наличие нескольких образований и др.) необходимо провести выскабливание, во время него удаляется верхний слой слизистой. Если в ней обнаружены атипичные клетки, либо существует риск перерождения в злокачественное образование, рекомендуется хирургическое удаление полипа в матке. Операция заключается в экстирпации матки или надвлагалищной ампутации. В некоторых ситуациях рекомендуется удаление придатков.
Подготовка
Подготовка к гистероскопии аналогична другим хирургическим вмешательствам в гинекологии. Сначала проводится обследование и, при необходимости, определенное лечение. Сдаются следующие анализы:
- Общий анализ крови, мочи.
- Коагулограмма.
- Группа крови и резус-фактор.
- Влагалищный мазок на флору.
- ЭКГ.
- Анализ на ИППП.
- Анализы на ВИЧ и парентеральные гепатиты.
Гистероскопия планируется на начало менструального цикла (до 10 дня), поскольку в этот период хорошо видны новообразования эндометрия.

Непосредственно перед операцией рекомендуется соблюдать следующие правила:
- За двое суток до гистероскопии отказаться от сексуальных контактов.
- В день операции принять душ, после которого надеть белье из натуральных тканей.
- Снять украшения и контактные линзы.
- Непосредственно перед подачей в операционную опорожнить мочевой пузырь.
- Не есть минимум 6 часов до наркоза.
Гистероскопия матки
Гистероскопия — метод точной диагностики, который позволяет выявлять гинекологические заболевания полости матки с вероятностью почти 100 %. Это не альтернатива УЗИ, рентгенографии и другим эндоскопическим способам обследования, а методика, которая является методом конечной постановки диагноза, когда речь идет о полости матки.
Суть гистероскопии
Процедура проводится с помощью прибора гистероскопа. Он дает возможность проникнуть в полость матки без хирургических разрезов и проколов — через канал шейки. Аппарат представляет собой трубку с оптическим устройством и лампочкой на конце, толщиной всего 3 мм. Трубка вводится в матку, изображение подается на экран монитора, где врач оценивает состояние внутренних стенок органа, цервикального канала, устьев маточных труб. Гистероскоп обеспечивает увеличенное в десятки и сотни раз изображение, позволяет оценить характер ткани — эндометрия в полости матки.
Для проведения обследования полость матки нужно расширить — в нее нагнетают стерильный физиологический раствор под контролируемым давлением, всего около 100 мл.
Зачем нужна гистероскопия
Диагностическое обследование назначается, если есть спорные подозрения насчет диагноза: чтобы уточнить характер патологии, ее локализацию или опровергнуть сомнения. Основные цели гистероскопии:
- обнаружение полипов и других образований в полости матки, установление целостности тканей;
- поиск источника внутреннего кровотечения;
- извлечение инородных тел, в том числе спиралей;
- удаление остатков оболочки плода при самопроизвольном прерывании беременности;
- проведение биопсии, если есть подозрение на онкологию;
- выявление возможных причин бесплодия, невынашивания беременности;
- контрольное обследование после выкидыша, аборта или других оперативных вмешательств на матке;
- мониторинг эффективности гормональной терапии.
Кроме диагностики, гистероскопия используется для лечения как способ хирургического вмешательства. В аппаратах есть дополнительные инструменты (щипцы, ножницы, электроды, лазер), с помощью которых врач иссекает ткани и спайки, удаляет сгустки крови, вырезает полипы. Такая операция, в отличие от диагностической процедуры, проводится под общим наркозом.
Преимущества метода
Гистероскопия выводит диагностику гинекологических заболеваний на новый уровень — максимальная информативность здесь сочетается с безопасностью и комфортностью для пациентки. Достоинства метода:
- процедура безболезненна, проводится под 20-ти минутным наркозом;
- не требует сильного расширения канала шейки матки и минимального расширения при удалении полипа, например;
- риск повреждения стенок матки тоже низкий, поскольку гистероскопия проходит под визуальным контролем;
- обеспечивает тщательный осмотр всех участков;
- позволяет проводить прицельную биопсию, то есть взять для анализа клетки с точно запланированного места матки;
- восстановительный период проходит быстрее и легче, чем при других методах обследования;
- можно приступить к оперативному лечению сразу после диагностики;
- процесс снимается на видео, гинеколог может повторно просмотреть ход процедуры.
Благодаря такому детальному исследованию врач подбирает наиболее верный способ лечения.
Показания
Гистероскопия матки назначается при подозрении на патологии, проблемах с беременностью, осложнениях после родов, в период менопаузы.
Частые показания к лечебной и диагностической гистероскопии:
- подозрение на пороки развития матки и шейки — аплазия, двурогая матка, эмбриональная киста;
- уточнение предварительного диагноза: гиперплазия эндометрия, эндометриоз, полипоз, миома, подслизистые миоматозные узлы;
- кровотечение по неясным причинам;
- серьезные сбои в менструальном цикле;
- бесплодие;
- подозрение на онкологию;
- контроль чистоты после оперативных вмешательств на матке;
- подготовка к процедуре ЭКО;
- врастание внутриматочных контрацептивов в стенки матки.
Кроме того, гистероскопия помогает определить размеры узлов и новообразований, точное место их расположения.
Лечебную гистероскопию матки обычно сочетают с другими методами — чаще с биопсией эндометрия, с целью забора анализа на гистологический анализ, а также на иммуногистохимический анализ (по показаниям).
Противопоказания
Хотя процедура несложная, ее нельзя проводить в таких случаях:
- серьезные воспалительные процессы влагалища, шейки или полости матки. Гистероскопию можно пройти после успешного лечения;
- общие инфекционные заболевания — ОРВИ, воспаление почек, мочевого пузыря и других органов в стадии обострения;
- беременность на любом сроке;
- стеноз шейки матки. Это плотное смыкание цервикального канала из-за наличия синехий – сращения шейки матки.
Подготовка к гистероскопии
Гистероскопия в целях диагностики проводится под местной анестезией в амбулаторных условиях. Но вначале нужно получить разрешение терапевта и пройти исследования:
- общий анализ крови, биохимия, определение группы и резус-фактора;
- коагулограмму (анализ на свертываемость крови);
- общий анализ мочи;
- анализы на ВИЧ-инфекцию, сифилис, гепатит;
- мазок из половых путей на флору (при необходимости и из цервикального канала) — чтобы исключить инфекции во влагалище и не занести ее внутрь матки;
- электрокардиографию (ЭКГ);
- флюорографию;
- УЗИ органов малого таза — чтобы определить толщину стенок матки, опровергнуть беременность.
По результатам терапевт дает допуск на медицинское вмешательство и наркоз и пишет заключение. Если пациентка страдает сахарным диабетом, потребуется консультация эндокринолога.
Перед гистероскопией рекомендуют прекратить прием препаратов, которые влияют на свертываемость крови и повышают риск кровотечений: гепарин, варфарин, синкумар, другие антикоагулянты. Доктор может назначить курс антибиотиков, чтобы предупредить инфекционные осложнения после процедуры.
Накануне гистероскопии нужно:
- за двое суток исключить половые контакты;
- за сутки удалить волосы на лобке, половых губах, промежности;
- утром, в день операции, провести тщательный туалет наружных половых органов;
- непосредственно перед процедурой опорожнить мочевой пузырь.
За 12 часов до гистероскопии запрещается есть, за 6 часов – пить.
Ход процедуры
Если диагностическая гистероскопия запланирована заранее, ее проводят на определенный день менструального цикла (в каждой конкретной ситуации врач назначает определенный день, в зависимости от целей манипуляции). Можно делать без анестезии, но многие пациентки предпочитают местное обезболивание.
Процедура проводится под мягким наркозом, длительность – порядка 20 мин.
Вначале врач обрабатывает антисептиками наружные половые органы, фиксирует инструментами шейку матки и обеззараживает ее антисептиком для слизистых. Затем вводится зонд, определяется длина матки. Шейка слегка расширяется, ее промывают — происходит отток выделений. Дальнейшие действия:
- в шейку вводится одна часть гистероскопа, другая остается в руках врача;
- пускается жидкость для расширения полости матки и устьев маточных труб;
- врач обследует каждый участок по часовой стрелке, оценивает цвет, рельефы, структуру тканей по изображению на мониторе. Если требуется иссечение тканей, на этом этапе в матку вводятся хирургические инструменты;
- после всех манипуляций жидкость удаляются из полости матки;
- прибор аккуратно извлекается.
Гистероскопия в целях диагностики занимает от 15 до 30 минут.
Восстановительный период
После диагностической гистероскопии женщину сразу отпускают домой. Она может чувствовать тянущие боли внизу живота, похожие на менструальные — матка сокращается, реагируя на раздражение инструментами. Иногда в первые сутки появляются кровянистые выделения, это нормально.
В течение 7–10 дней надо выполнять рекомендации:
- отказаться от активной физической деятельности, отложить занятия фитнесом, спортом;
- соблюдать тщательную интимную гигиену;
- воздержаться от половых контактов;
- не посещать бани, бассейны, не купаться в открытых водоемах. Также после гистероскопии нельзя принимать ванну — велика вероятность инфицировать ткани;
- заменить тампоны гигиеническими прокладками, не пользоваться свечами;
В остальном после гистероскопии можно вести обычный образ жизни. В назначенный день нужно посетить гинеколога для контрольного обследования матки.
Возможные осложнения
Диагностическая гистероскопия — довольно безопасная процедура, в большинстве случае серьезных последствий ожидать не стоит, но возможны такие явления:
- сильные спастические боли в низу живота;
- обильное длительное кровотечение, которое не прекращается даже через 3–4 дня;
- развитие воспалительных процессов — если не соблюдались рекомендации врача после гистероскопии и в полость матки проникли возбудители инфекции.
В таком случае нельзя проводить лечение самостоятельно — обратитесь к гинекологу, он назначит кровоостанавливающие, противовоспалительные, спазмолитические препараты.
Поскольку гистероскопия предполагает проникновение в матку, хоть и под визуальным контролем, есть риск и врачебных ошибок. Не исключена и перфорация стенок матки.
Чтобы избежать таких последствий, обращайтесь к опытным и высококвалифицированным специалистам. В многопрофильном медицинском лечебную и диагностическую гистероскопию проводят врачи-эксперты с 15-летним опытом работы, за плечами которых много сложных гинекологических операций. У нас вы можете пройти все анализы, необходимых для подготовки к гистероскопии, а после нее наблюдаться у гинекологов высшей квалификации. Мы ждем вас по адресу Нижний Новгород, ул. Студеная, д. 57 — каждый день с 8:00 до 20:00.
Основные рекомендации по восстановлению
- Если назначен антибиотик, принимайте его столько времени, сколько рекомендует Ваш врач.
- Для облегчения болезненных ощущений после гистероскопии можно принимать спазмолитики или аналгезирующие препараты.
- Откажитесь от половых контактов и тяжелых физических нагрузок до момента прекращения кровянистых выделений, но не меньше чем на 10 дней.
- Гигиенические мероприятия совершайте под душем. Ванну принимать не рекомендуется.
- Туалет половых органов проводите по необходимости, но не менее 2 раз в сутки.
- В период восстановления не рекомендуется пользоваться тампонами и менструальными чашами, выделения должны свободно выходить из влагалища.
Большинство женщин в целом чувствуют себя удовлетворительно после лечебной гистероскопии. Основными жалобами являются тянущие боли внизу живота и слабость. Полный восстановительный период занимает около двух недель. Однако при развитии осложнений — повышение температуры, обильные кровянистые выделения, зловонный запах выделений, следует немедленно обратиться к врачу.
Восстановление
После применения малоинвазивных методик полипэктомии период восстановления составляет 2-3 месяца, что зависит от возраста пациентки, состояния организма, характера новообразований, их размера, количества. Для закрепления эффекта и предотвращения рецедивов практикуются следующие виды терапии:
- Медикаментозная. Первые три дня для устранения болевых ощущений, а также предотвращения скопления сгустков крови в матке назначается Но-Шпа (Дротаверин). При необходимости – противовоспалительные, антисептики и/или антибиотики, если имеется патогенная микрофлора.
- Фитотерапия, прием витаминов, БАДов, диета, способствующие скорейшему восстановлению.
- Гормонотерапия. Показана если возникновение полипов обусловлено гормональным сбоем. Подбор препаратов осуществляется индивидуально.
Использоваться может одна из методик лечения или все в комплексе. Также после операции нельзя вести половую жизнь, поднимать тяжести (не больше 3 кг), заниматься спортом, ходить в баню, принимать ванны.
Осложнения после удаления полипов
Как и после любой гинекологической операции, после гистероскопии возможно развитие следующих осложнений:
- Повреждение стенки или шейки матки — для лечения может потребоваться дополнительная операция по ушиванию перфорации.
- Повреждение шейки матки — может потребовать наложения швов.
- Кровотечения.
- Инфекционные осложнения.
Следует отметить, что осложнения после гистероскопии встречаются гораздо реже, чем после других гинекологических вмешательств, проводящихся «вслепую». Но полностью исключать вероятность их развития нельзя.
Содержание
- Почему к гистероскопии необходимо готовиться
- Обследования и анализы проводимые перед гистероскопией
- Рекомендации перед гистероскопией
- Рекомендации после гистероскопии
Гистероскопия в Красноярске
В нашей клинике гистероскопия выполняется в Гинекологическом 106.
- Диагностическая гистероскопия — 9500.00 руб.
- Оперативная гистероскопия — 13000.00 руб.
- Внутривенный наркоз — 3500.00 руб.
Запись на гистероскопию
Подробнее о гистероскопии читайте в этой статье
Противопоказания
- Наличие декомпенсированных хронических заболеваний, которые могут препятствовать проведению наркоза, например, сердечно-сосудистая патология.
- Наличие ИППП и вульвовагинитов.
- Наличие заболеваний, сопровождающихся склонностью к кровотечениям.
Специалисты «Евроонко» внимательно следят за состоянием пациентов не только в послеоперационном периоде, но и на начальном этапе. В связи с этим, процедуру мы выполняем только после того, как убедимся в отсутствии у пациента противопоказаний. Записаться на консультацию по поводу полипов матки Вы можете по телефону:
Запись на консультацию круглосуточно
+7+7+78
Преимущества гистероскопии
- Нет необходимости рассечения передней брюшной стенки и матки, поэтому заживление происходит быстрее;
- Возможность визуализации позволяет подтвердить или исключить наличие полипа с большей достоверностью по сравнению с УЗИ или МРТ, прицельно удалить его, не повреждая окружающие ткани, снижает риск развития интраоперационных осложнений;
- В большинстве случаев для удаления полипов использует гистерорезектоскоп — специальный инструмент, имеющий петлю, с помощью которой под визуальным контролем и происходит срезание полипа — при удалении полипа кюреткой без визуального контроля гистероскопом возможно оставление «ножки» полипа и его рецидив в том же самом месте;
- Вследствие отсутствия обширного повреждения тканей, интенсивные болезненные проявления в послеоперационный период отсутствуют;
- Период госпитализации не превышает 1-2 дней, что экономически выгодно пациенткам;
- Полное восстановление занимает около 2-х недель, по прошествии которых женщина считается трудоспособной;
- Поскольку полипы эндометрия нередко сочетаются с другими патологиями (внутриматочными перегородками, синехиями), то в ходе гистероскопии они также удаляются.
И самое главное: с появлением этой малотравматичной методики количество радикальных операций при удалении полипа эндометрия уменьшилось на 40%, что означает сохранение матки и способности к деторождению.
Что такое полип
Это доброкачественное образование, которое не имеет характерной симптоматики. Однако, оно может вызывать внутриматочное кровотечение, мешает женщине забеременеть и успешно выносить ребёнка. Еще одна серьезная опасность — после 45 лет полип может переродиться в раковое новообразование.
Если в матке появляется несколько таких шариков — это называется полипозом. Размер образований варьируется от 1 до 80 мм. В некоторых случаях он может превышать эти параметры. Нередко данное явление развивается на фоне других сопутствующих заболеваний. Одно из них — эндометриоз.
Причины возникновения
Причины возникновения полиповидных образований раскрыты лишь для отдельных видов патологии (семейный полипоз). Группы риска развития полипов в кишечнике рассчитаны статистически. • Большое значение имеет возрастной фактор. ВОЗ рекомендует регулярно проходить колоноскопию по достижении 55 лет. • На втором месте по значимости – наследственная предрасположенность (доброкачественные опухоли и/или рак прямой кишки у ближайших родственников). • Врачи считают, что для реализации генетического дефекта необходимы дополнительные факторы: хронические воспалительные процессы в толстом кишечнике и/или застойные явления, связанные с задержкой стула. • Имеет значение характер питания: молочно-растительная пища снижает риск возникновения доброкачественных и злокачественных образований. Наличие канцерогенов в пище, в том числе копченых блюд, способно спровоцировать развитие рака.
Симптомы
Для полипов прямой кишки характерно бессимптомное течение. В типичных случаях образования обнаруживают случайно во время обследований, которые были назначены с профилактической целью или по поводу диагностики другого заболевания. Симптомы появляются при значительных размерах наростов, а также при множественном полипозе. • Образования, состоящие из фиброзной ткани, склонны к воспалительным реакциям, которые проявляются признаками проктита: частые болезненные позывы к дефекации, послабление стула, слизь и гной на поверхности кала. • Аденоматозные (железистые) полипы выделяют в просвет кишки много слизи, которая может провоцировать послабление стула. • Ворсинчатые образования часто кровоточат, поэтому возможно выделение крови с калом. • Произрастающие на длинной ножке наросты могут «выпадать» из анального отверстия, привлекая к себе внимание пациентов.