Почки являются одними из наиболее важных органов в человеческом организме. Их функцию и значение тяжело переоценить. Основными задачами почек являются: фильтрационная (фильтрация крови), выделительная (выведение из организма продуктов метаболизма и токсических веществ), поддержание основно-кислотного баланса. Они также принимают участие в поддержании артериального давления. Это далеко не все функции данных органов. Однако у многих людей в течение жизни развиваются различные заболевания почек. Иногда они имеют характерную выраженную клиническую картину, а иногда могут протекать бессимптомно.
Что представляет собой исследование
Обследование при помощи лучевого воздействия на тело человека помогает получить изображение органа, оценить его размеры, расположение, строение, увидеть патологические образования, например, опухоли.
Если при рентгеновском исследовании применять контрастное вещество, можно оценить проходимость естественных путей в орган и от него. Полученные результаты помогают сделать вывод о функциональности органа и нарушениях его деятельности.
Обследование проводится в специализированных диагностических центрах либо больницах. Результат исследования выдаётся на руки пациенту либо перенаправляется лечащему врачу, если было сделано в том же учреждении, где наблюдается больной. Результаты приходят на следующий день.
Осуществление рентгенодиагностики
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
В ходе проведения пиелографии человек располагается на кушетке с согнутыми коленями. Положение пациента фиксируется стременами, после чего вводится анестезия. В почечную лоханку через мочевой пузырь вводится катетер. Далее орган заполняется контрастным веществом до соответствующего уровня. Посредством рентгеновского аппарата делают рентгенограммы в задней, передней, полу- и боковой проекции.
Для антеградной пиелографии больной ложится на стол животом вниз. В область двенадцатого ребра вводится игла с трубкой на семь или восемь сантиметров. Через них вводится контрастирующий препарат, далее идет съемка чашечки и лоханки.
После соответствующих манипуляций полученные снимки врач-рентгенолог отдает вместе с подробной расшифровкой и описанием лечащему врачу, направившему на диагностику. Подобная процедура может длиться от одного до полутора часов.
Виды рентгенографического исследования
Медицинская практика использует несколько видов рентгеновского исследования, которые применяют для диагностики почек. Выбор методики остаётся за врачом, который знает, какие результаты покажет та или иная процедура. Это учитывается при целесообразности подтверждения того или иного диагноза.
Обзорная рентгенография
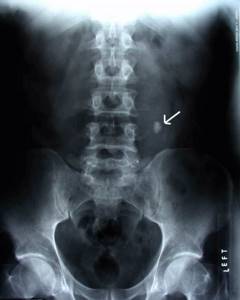
Среди простых видов исследования — цифровой рентген. Это распространённый вид процедуры, он проводится быстро и доступен практически в каждом лечебном учреждении.
Область облучения помещается перед рентгеновским экраном, а остальные части тела защищены свинцовым фартуком. Процедура проходит безболезненно.
Обзорное рентгеновское исследование даёт возможность в целом увидеть орган, определить отклонения. Недостаток такого снимка в том, что не все патологии можно рассмотреть и выявить.
Компьютерная томография
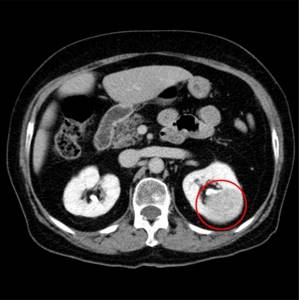
Современным обследованием диагностики почек является компьютерная томография. Исследование проводится специальным высокоточным оборудованием. При КТ почек изображение выводится на экран монитора компьютера. С помощью специальной программы работают со снимками, которые отличаются высоким качеством.
Поэтому при увеличении рентгеновского снимка врач видит те патологии, которые скрыты от взора специалиста при обычном рентгене. Послойное изображение чрезвычайно эффективно для выявления патологий — опухоли, кисты, конкременты.
Доктор получает не только сам снимок с локализацией патологии, но и данные о размерах новообразований, их структуре и другие характеристики.
Рентген с контрастом
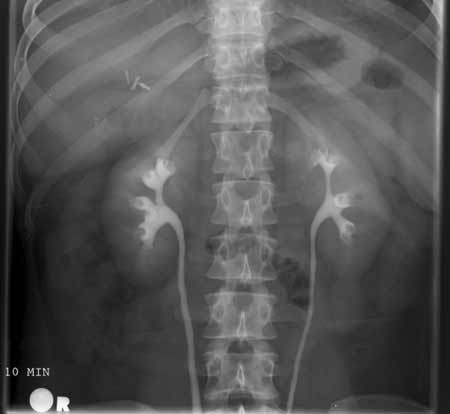
Контрастный снимок почек
Ещё одной разновидностью исследования является рентген почек с контрастным веществом. Пациенту специально вводится вещество, которое по-другому пропускает через себя лучи, нежели ткани и органы.
Попадая в полости и сосуды, контрастное вещество распределяется в них и отображается на рентгеновском снимке. Это помогает увидеть доктору патологически расширенные полости, места выпячивания сосудистых стенок, тромбированные сосуды и другие результаты.
К каждому виду исследования, за исключением компьютерной томографии, делают подготовку к рентгенографии почек. Пациенту об этом рассказывает доктор, когда даёт направление на диагностику.
Снимок почек без контраста: информативность и значимость исследования
Рентгеновский снимок почек без контраста, как правило, назначается на начальном этапе обследования. Этот вариант диагностики широко применяется специалистами для определения таких основных данных, как локализация почек, их размеры, объем, контуры, плотность и другие характеристики. Это позволяет представить общую картину состояния почек и заподозрить патологические процессы. Рентгенологический снимок почек без контраста, хоть и не является высокоинформативным, однако способен предоставить лечащему врачу общие данные. Преимуществами данного диагностического метода являются:
- быстрое проведение;
- отсутствие дискомфорта;
- дешевизна;
- общедоступность;
- не требует введения особых препаратов (контрастных).
При неясной или стертой клинической картине, неспецифических жалобах пациента и возникновении минимальных подозрений у лечащего врача нецелесообразно сразу прибегать к контрастной рентгенографии. Для начала лучше исследовать почки без контраста, а при подтверждении подозрений речь может пойти о назначении других обследований.
Показания к рентгеновскому исследованию почек
Рентген проводится по чётким показаниям, когда у пациента есть симптомы патологии органов мочевыводящей системы. Возникают такие патологии, как в процессе внутриутробного развития и считаются врождёнными, так могут быть и приобретёнными.
Поэтому рентгеновское исследование по показаниям проводится как взрослым, так и детям, причём маленьким детям — в случае крайне необходимости, если другими методами установить диагноз не удаётся.
При нарушении работы почек у человека развиваются серьёзные последствия, грозящие летальным исходом, поэтому никогда не стоит отказываться от процедуры, если доктор настаивает на её проведении. Направление выдаёт врач-терапевт, нефролог, хирург, онколог. Данные о состоянии почек ценны для кардиологов, гинекологов, поэтому они тоже могут направить пациента на рентген почек.
Показаниями к проведению являются:
- признаки почечной патологии;
- отклонения в результатах исследования мочи, свидетельствующие о неправильной работе почек;
- появление крови в моче;
- патологические изменения в органах мочевыведения, обнаруженные при помощи других исследований, например, ультразвука;
- травмы почек;
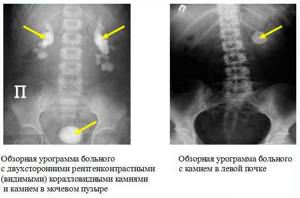
- мочекаменная болезнь;
- визуализация при помощи УЗИ опухолей, кист;
- почечная колика;
- частые обострения инфекционных патологий мочевыводящих путей;
- контроль после хирургического вмешательства.
Патологии могут протекать без выраженных симптомов. Если признаки болезненности отсутствуют, то пациенты редко когда обращаются к врачам. При ухудшении самочувствия больного — назначают анализ мочи.
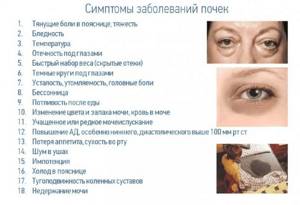
Насторожить врача при обращении пациента могут следующие симптомы:
- жалобы больного на болезненные ощущения в пояснице, режущие или ноющие боли;
- возникновение у пациента отёчности по утрам — на лице, в нижних конечностях;
- изменение количества мочи, которая выделяется за сутки;
- приобретение уриной нехарактерных признаков — бурый или грязно-жёлтый цвет, появление осадка или хлопьев в моче, неприятный сладковатый запах или наоборот — резкий;
- жалобы пациентов на боль при мочеиспускании;
- общая слабость — повышенная утомляемость, головные боли, бессонница, повышение температуры тела.
При всех этих признаках требуется тщательная диагностика, поскольку патологии почек сказываются на состоянии организма. Если своевременно не выявить патологию, можно пропустить острый период, в который лечить заболевание лучше всего, а вот бороться с хроническими патологиями тяжело.
Когда назначается исследование?
Рентген почек назначается по особым показаниям лечащего врача. Именно он принимает решение о назначении того или иного метода диагностики и проводит оценку и анализ полученных данных.
Рассмотрим наиболее распространенные ситуации, в которых проводят рентгенологическое исследование почек.
Кровь в моче (макрогематурия)
Макрогематурия – визуальное определение примеси крови в моче без дополнительных исследований. Чаще всего наблюдается при заболеваниях почек или прохождении камней
по мочевыводящим путям.
Изменения в анализе мочи, сохраняющиеся более 2-х месяцев
Данные изменения могут свидетельствовать о хронической или затянувшейся патологии почек.
Подозрение на почечную гипертензию
Стабильное увеличение показателей артериального давления может вызвать подозрения у врача. В рамках комплексной диагностики может проводиться рентгеноскопия почек для выявления причины гипертензии.
Травма живота и области поясницы
При проникающих и непроникающих травмах в области почек необходимо проведение обследования для оценки нанесенного повреждения.
Боль в пояснице и животе
Боль в пояснице и внизу живота (зоны проекции почек) может являться признаком развития заболевания. При стертой симптоматике может понадобиться проведение рентгенографии данного участка.
Что покажет рентген почек
Рентгеновское обследование почек помогает выявить следующие патологии:
- конкременты и песок;
- сдавление мочевыводящих путей камнями либо опухолью;
- неправильное положение органа (чаще – опущение);
- кистозные образования;
- доброкачественные или злокачественные опухоли;
- аномалии строения органов (например, наличие только одной почки);
- поликистоз;
- гидронефроз;
- пиелит;
- пиелоэктазия;
- гломерулонефрит;
- травмы почек (разрывы);
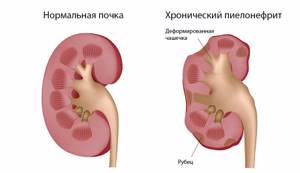
- пиелонефрит;
- туберкулёзное поражение почек;
- разрыв мочеточников.
На основании полученных данных врачи ставят диагноз и начинают лечение пациента. Это чрезвычайно важно, ведь при отказе почек у пациентов наступает резкая интоксикация — отравление продуктами собственного производства, что неизбежно без квалифицированной помощи медиков приведёт к летальному исходу.
Рентгенография почек и мочевыводящих путей в Москве
Приглашаем на урографию и другие обследования в нашу клинику. Наши приоритеты в работе:
- Забота о пациенте и его здоровье.
- Качество предоставляемых услуг и сервиса.
- Высокая точность диагностики благодаря передовому оборудованию.
Мы уверены в профессионализме наших врачей – у каждого из них большой опыт работы, регулярное повышение квалификации на курсах и тренингах, специализированное обучение работе диагностическом оборудовании клиники.
Все это позволяет быстро и точно поставить диагноз и определиться с оптимальным методом лечения самых разных патологий.
Хотите узнать больше о рентгене почек? Готовы ответить на ваши вопросы и записать на прием в удобное время по телефону: +7(495) 478-10-03.
Противопоказания к исследованию
При необходимости проведения исследования врачи могут отказать пациенту и предложить альтернативные методы диагностики, если есть противопоказания к процедуре.
Такими противопоказаниями могут быть:
- беременность;
- возраст больного;
- наличие ожирения;
- асцит;
- острые инфекционные заболевания, протекающие в организме;
- превышение дозы облучения, рекомендуемой за год.
Если у пациента нет возможности в данный момент прибегнуть к альтернативной диагностике, а состояние критическое и требует немедленного принятия решения, то врачи даже при наличии перечисленных выше противопоказаний будут проводить рентгеноскопию почек.
При необходимости делать рентген с контрастным веществом дело обстоит по-другому. Противопоказания к контрастному рентгену — это аллергическая реакция на вводимое вещество, почечная недостаточность, склонность к кровотечениям, опухолевые образования надпочечников, острый период гломерулонефрита, сердечные декомпенсированные патологии.
В этом случае урография почек нежелательна, но при острой необходимости врачи берут на себя ответственность в проведении исследования и делают всё необходимое, чтобы свести к минимуму риски развития осложнений. В этом случае данные о состоянии пациента фиксируются чрезвычайно тщательно в сопроводительной медицинской документации и решение о диагностике может быть принято коллегиально.
Проведение КТ почек с контрастированием
КТ почек с контрастированием проводится в специальном кабинете, в который пациент заходит после тщательной подготовки. Пациент снимает украшения и другие металлические предметы, переодевается в выданный халат. После этого пациент заполняет согласие на проведение компьютерной томографии почек и изучает возможные риски, с которыми он может столкнуться при исследовании.
После подписания документов начинается процедура, имеющая следующую последовательность:
- пациент размещается на кушетке, которая перемещается в томограф;
- персонал при проведении компьютерной томографии находится в соседнем помещении и выполняет контрольные снимки;
- через 30 мину после исследования кушетка выдвигается и томограф выключается;
- специалист уточняет наличие возможных аллергических реакций на йод и контрастное вещество;
- контрастное вещество вводится в бедренную вену, после чего в течение нескольких минут специалист наблюдает за состоянием пациента и помещает его в томограф;
- после включения аппарата кольцо начинает вращаться по оси и на компьютер поступает объемное изображение;
- сканирование с контрастом может длиться до 30 минут, после чего пациента выдвигают из томографа.
После исследования врач оценивает состояние почек и их структур. Результаты компьютерной томографии сохраняются в электронном виде, для прикрепления в историю болезни они выводятся в виде серии снимков. КТ почек с контрастом является безболезненной процедурой, однако пациенту необходим психологический настрой для того, чтобы провести время в замкнутом пространстве, при этом не двигаться и спокойно дышать.
Томографы, используемые в Юсуповской больнице, оснащены экстренной кнопкой, которой может воспользоваться пациент при ухудшении самочувствия. После ее нажатия исследование прекращается, поэтому специалисты до исследования предупреждают об этом пациентов.

Правила подготовки
О подготовке к рентгену почек доктор заранее проинструктирует пациента.
Для получения чётких снимков требуется сделать так, чтобы почки не закрывались тенью от переполненного кишечника. Поэтому врачам важно, чтобы при проведении рентгена, кишечник был освобождён от перевариваемой пищи и газов.
Проводить подготовку рекомендовано уже за два-три дня до рентгена. Пациенту требуется сократить количество тяжёлых продуктов, которые провоцируют газообразование и долго перевариваются в кишечнике. Это фасоль, капуста, выпечка, огурцы, кисломолочные продукты.

Для уменьшения вздутия рекомендовано принимать сорбенты — «Симетикон», «Энтеросгель», «Полисорб». За сутки до рентгена необходимо провести чистку кишечника препаратом «Фортранс», а перед обследованием либо легко поужинать, либо не кушать вообще.
С утра перед процедурой можно выпить немного воды и совершить прогулку на свежем воздухе. У пациентов с запорами или тех, кто кушал перед рентгеном по необходимости, делается очистительная клизма.
Виды пиелографии
При болезнях почек необходим индивидуальный подход. Это касается не только лечения, но и обследования пациентов, что подтверждается рекомендациями многих врачей. Способы рентгеновского диагностирования разделяют на несколько видов:
- пневмопиелография с использованием углекислого газа и кислорода (для обнаружения туберкулеза почек, фронкиальных кровотечений и др.);
- двойное контрастирование с комбинированным применением контрастного компонента и газа;
- восходящий или ретроградный способ с применением катетерного цистоскопа и красящего вещества;
- экскреторная урография с введением красящего вещества через иглу внутривенно. Она способствует определению строения и структуры мочеточников, уретры, почек;
- антеградная пиелоуретерография с чрескожной пункцией, нефропиелостомы или чашечно-лоханочной системы.
Иногда рентген органов может производиться параллельно с интраоперационным вмешательством. В тяжелых случаях, когда функционал мочевой системы нарушен и невозможно получить общую картину для постановки диагноза, прибегают к альтернативным методам. Например, если снижена выделительная способность почек, а контрастный препарат не поступает в чашечки из-за отсутствия динамики процесса, оптимальным выходом будет установка цистоскопа (ретроградное исследование).
Проведение урографии
Урографию проводят в горизонтальном положении — пациент лежит либо на спине, либо на животе. Чтобы выявить подвижность органа больному потребуется встать. Если есть необходимость локализации опухоли, камней или кисты, урографию проводят в боковой позиции пациента.
Рентгеновский излучатель устанавливается примерно на расстоянии одного метра от обследуемой зоны. Информативной является процедура обзорного рентгена наряду с экскреторным исследованием.
На первом этапе пациенту делается обычный снимок, а на втором этапе в кровь вводится рентгеноконтрастное вещество. Серия снимков почек делается через определённые промежутки времени, чтобы контраст успел заполнить полости.
Как устроена и как функционирует человеческая система мочевыделения
Основными функциями, которые выполняют мочевыделительные органы, является поддержание водно-солевого баланса и выведение продуктов обмена веществ.
Содержание:
- Как устроена и как функционирует человеческая система мочевыделения
- Какие заболевания могут поражать мочевыделительную систему и для чего назначается экскреторная урография
- Что представляет собой рентген мочевыделительных органов
- Показания и противопоказания к процедуре
- Требования по подготовке к процедуре экскреторной урографии
- Как проводится рентген мочевыделительной системы
- Возможные осложнения и риски проведения обследования
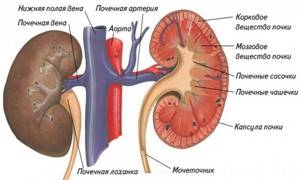
Почки являются парным органом, по форме напоминающим бобы. Они расположены в забрюшинном пространстве, в области поясницы. Через почечные ворота, которые находятся с внутренней стороны органа, в почку входят нижняя полая вена и аорта. В этом же месте из них выходят мочеточники. Оболочка почек состоит из жировой и соединительной ткани, а структурными единицами органов являются нефроны – совокупность клубочков и выводящих канальцев. Из всей мочевыделительной системы только почки участвуют в процессах детоксикации организма, остальные её органы отвечают только за накопление и выведение мочи.
Мочеточник выглядит как полая трубка с толщиной просвета около 12 миллиметров. Её длина составляет 30-32 сантиметра, хотя может варьироваться в зависимости от организма человека.
Стенки мочеточника состоят из трёх слоёв – внутреннего слизистого, среднего мышечного и внешнего соединительнотканного.
Мочевой пузырь – полый орган мешкообразного типа, накапливающий мочу до момента её выведения из организма. Вместимость пузыря составляет около 300-400 миллилитров. При накоплении объёма жидкости от 200 миллилитров, человек ощущает позывы к мочеиспусканию.
Анатомически в органе различают верхушку, шейку, тело и дно. Стенки его имеют трёхслойное строение, состоящее из:
- серозной оболочки, которая находится снаружи;
- среднего слоя, состоящего из мышц;
- внутреннего слоя: пузырь изнутри выстлан слизистой оболочкой из переходного эпителия.
Кроме того, в мочевом пузыре присутствует железистый эпителий и лимфатические фолликулы. Внизу пузыря есть сужение – сфинктер.
Из мочевого пузыря выходит мочеиспускательный канал – уретра, имеющий форму трубки, через которую моча выводится из организма.
Урография у детей
Урография проводится по жизненно важным показаниям, поэтому даже в детском возрасте исследование может быть выполнено в любой момент, независимо от возраста пациента. Для маленьких детей есть некоторые особенности при проведении рентгена:
- перед исследованием ставится газоотводная трубка, для старших деток рекомендованы клизмы;
- рентген проводят на цифровых аппаратах, чтобы минимизировать облучение;
- при проведении ненужные зоны накрываются защитными фартуками;
- маленьким детям перед тем как делать рентген почек с контрастом, вводится наркоз, введение препаратов рассчитывается по весу и возрасту малыша;
- старшим деткам можно давать только успокоительные препараты, а при необходимости — противоаллергические средства.
Как проводится исследование?
Рентген почек проводится в специально оборудованном кабинете. После подготовительных мероприятий пациенту нужно принять правильное положение, а дальнейшие действия непосредственно зависят от способа рентгенографии. Перед проведением контрастной урографии почек внутривенно вводят специальное вещество.
После этого делают серию рентгеновских снимков.
Альтернативные исследования
Диагностика проводится по строгим показаниям, поскольку лучевая нагрузка небезопасна для пациента. При облучении больной не получает большой дозы излучения, но в целях безопасности количество рентгеновских процедур предпочитают сократить до минимума.
При необходимости детализировать данные врачи прибегают к другим методам, например, к ультразвуковой диагностике. В некоторых случаях результаты этих двух исследований дополняют друг друга и помогают уточнить диагноз.
В иных случаях информативным обследованием будет магнитно-резонансная томография почек. Диагностика имеет другие принципы получения результатов, но данные не менее достоверные, поэтому тоже может использоваться как альтернатива для рентгена.
МРТ
КТ почек без контраста: цена
КТ почек без использования контрастного вещества имеет меньшую стоимость, так как она проводится быстрее и не требует использования дорогостоящих контрастирующих препаратов. Если пациенту показана КТ почек с контрастированием, цена в Москве может быть выше. В среднем стоимость диагностической процедуры без контраста составляет 3000 рублей.
Пациенты Юсуповской больницы могут ознакомиться с действующим прайс-листом и узнать стоимость высокоточной и безопасной диагностики. Диагностика и лечение пациентов при заболеваниях почек осуществляется после того, как был представлен подробный план лечения и стоимость процедур.
Расшифровка результатов исследования
Расшифровкой результатов занимается врач-рентгенолог. В заключении будут указаны размеры почек, особенности строения, наличие или отсутствие патологических образований. Если есть камни, кисты или опухоли, в результатах исследования врач обязательно укажет их расположение, величину.
После того как заключение будет сформировано, оно передаётся лечащему врачу. Здесь нефролог или хирург сопоставляют полученные результаты расшифровки с другими анализами пациента — анализом крови, мочи, ультразвуковыми данными.
При учёте всех показателей врач ставит диагноз и намечает дальнейший план лечения, учитывает показания к оперативному вмешательству — плановому или ургентному.
Что видно на снимке?
Ниже опишем, что возможно определить на полученном в результате обследования снимке.
Аномалии развития
Различные аномалии развития почек (изменение их конфигурации, структуры, анатомии и др.).
Нефроптоз
Нефроптоз – патологическое состояние, характеризующееся опущением одной или обеих почек вследствие травм или патологических процессов.
Киста почки
Характеризуется развитием полостного образования в данном органе.
Опухоль
Возможно выявление опухолей и метастазов различного генеза и локализации. При возникновении подозрения на наличие опухолей, как правило, назначаются дополнительные лабораторные и инструментальные обследования.
Возможные осложнения процедуры
Осложнения после процедуры рентгенографии почек минимальны. Большая часть осложнений связана с непереносимостью контрастного вещества. Перед проведением исследования врачи делают пробы на аллергию к контрасту и у большинства пациентов при плановом рентгене проблем не возникает.
Незначительные ухудшения здоровья, слабость, тошнота, аллергические реакции могут быть у пациентов, которым диагностика проводилась без подготовки — когда требовалось быстро получить данные о состоянии почек. В этом случае врачи стараются минимизировать осложнения и облегчают состояние пациента.
Рентгенография почек — чрезвычайно важное для здоровья исследование. Его назначают для диагностики заболеваний выделительной системы, отвечающей за эвакуацию из организма отработанных продуктов, поддержание метаболизма, водно-солевого обмена.
Эти процессы обеспечивают нормальную жизнедеятельность организма. Поэтому при назначении рентгена не стоит оттягивать с проведением процедуры — она помогает поставить диагноз и спасти жизнь пациенту.
Общая характеристика
При наличии подозрений, а также специфических и неспецифических признаков развития патологии почек специалисты направляют пациентов на проведение ряда клинических и инструментальных обследований, которые смогут более четко проявить картину патологических процессов. Полученные данные могут иметь решающее значение в постановке правильного диагноза. От этого напрямую зависит методика лечебных мероприятий и их эффективность.
Одним из наиболее распространенных диагностических методов обследования является рентгенография почек. Суть ее заключается в получении необходимых данных о состоянии почек и мочевыделительных путей посредством действия рентгеновского излучения, которому свойственно задерживаться в более плотных тканях и образованиях. Визуально это проявляется на рентгеновской пленке в виде снимка и дает возможность охарактеризовать и проанализировать состояние обследуемого участка. Существуют различные методики рентгена почек – как делают обследование, зависит от заболевания и патологического состояния.
Рентгеноконтрастные методы исследования в детской нефрологии
В 1895 г. Вильгельм Рентген открыл новый вид лучей. С помощью «Х-лучей» (название, данное Рентгеном) он впервые выполнил снимок кисти руки у своей жены. Так было положено начало новому направлению не только в медицине, но и в других научных сферах. В 1898 г. профессор Ф. И. Пастернацкий в России продемонстрировал рентгеновский снимок больного с калькулезом мочевого пузыря. С этого времени рентгенологические методы стали завоевывать ведущие позиции в уронефрологическом обследовании, так как визуализация органов мочевой системы позволяет уточнить состояние собирательной системы почек, мочеточников, мочевого пузыря, уретры, диагностировать обструктивную уропатию, т. е. выявить факторы, способствующие развитию воспалительного процесса в органах мочевой системы. Рентгеноурологические исследования остаются доступными и востребованными, несмотря на существование других методов, способствующих уточнению состояния органов мочевой системы. Проведение рентгенологических исследований в нефрологии является в большинстве случаев необходимым, поскольку дает возможность оценить не только анатомические и моторные особенности органов мочевыделения, но и функциональное состояние почек.
Наиболее часто в детской нефрологической практике выполняются:
- экскреторная урография (и ее модификация — инфузионная урография);
- микционная цистография.
Почечная ангиография и томография обычно имеют четко сформулированные показания для проведения.
Микционная цистоуретрография (от греч. kystos — пузырь и grapho — рисую) представляет собой рентгенологический метод исследования уретры и мочевого пузыря, предварительно наполненных жидкостью.
Показания к проведению цистоуретрографии:
- рецидивирующая инфекция мочевой системы;
- подозрение на наличие пузырно-мочеточникового рефлюкса (ПМР), рефлюкс-нефропатии;
- микрогематурия;
- дизурические явления, поллакиурия, затрудненное и редкое мочеиспускание;
- пороки развития аноректальной зоны;
- травмы мочевого пузыря и уретры;
- опухоль живота и малого таза;
- большие паховые грыжи, сопровождающиеся дизурическими явлениями;
- контроль и оценка результатов консервативного и оперативного лечения на органах мочевой системы и прямой кишки.
Противопоказания к проведению микционной цистоуретрографии:
- острые воспалительные заболевания мочевых путей (острый пиелонефрит, цистит, уретрит);
- макрогематурия;
- тяжелое общее состояние ребенка.
Количество вводимого раствора при микционной цистографии должно соответствовать возрастной физиологической емкости мочевого пузыря (табл. 1).
| Возрастные показатели физиологической емкости мочевого пузыря |
При оценке цистоуретрограмм описывают контуры мочевого пузыря, его размеры, наличие пузырно-мочеточниково-лоханочных рефлюксов, состояние уретры. «Бахромчатость» контуров характерна для нейрогенной дисфункции мочевого пузыря и цистита. Двойной контур мочевого пузыря в нижних его отделах часто наблюдается при атонии. При дивертикулах на цистограмме выявляется дополнительная тень различных размеров и форм.
Заполнение контрастным веществом мочеточников (одного или обоих) свидетельствует о наличии ПМР. Длительно существующие ПМР высоких степеней способствуют развитию вторичного сморщивания почки. Определенные трудности возникают при диагностике гипоплазированной и вторично сморщенной почки. Нередко для дифференциального диагноза требуется проведение радиоизотопных методов исследования — непрямой ангиографии, динамической нефросцинтиграфии с тубулотропными и гломерулотропными радиофармпрепаратами, а также статической нефросцинтиграфии с 99mТс-DMSA.
При трактовке цистоуретрограмм необходимо оценить состояние мочеиспускательного канала. Особенно важно не пропустить у мальчиков клапан задней уретры, который диагностируется на основании сужения мочеиспускательного канала и расширения уретры над местом сужения.
Экскреторная урография дает возможность оценить анатомическое строение почек и мочевыводящих путей, выявить признаки их поражения, контролировать динамику патологического процесса. При проведении экскреторной урографии наибольшие трудности представляет определение функционального состояния почек.
Показаниями к проведению этого исследования являются:
- ультразвуковые данные, указывающие на возможность наличия пороков и аномалий развития мочевой системы;
- боли в животе или поясничной области неясного происхождения независимо от наличия или отсутствия изменений в анализах мочи;
- артериальная гипертензия неясной этиологии;
- энурез, сопровождающийся минимальными изменениями в анализах мочи;
- гломерулонефрит, сочетающийся с уроренальной инфекцией.
Противопоказания к проведению экскреторной урографии:
- тяжелые заболевания органов мочевой системы с нарушением азотовыделительной функции почек;
- острая и хроническая почечная недостаточность;
- выраженная активность паренхиматозных заболеваний почек;
- аллергия на рентгеноконтрастные вещества и препараты йода;
- тяжелые поражения печени с функциональной недостаточностью;
- коллапс и шок;
- туберкулез в активной фазе;
- тиреотоксикоз.
При подготовке больного к рентгеноконтрастному исследованию следует уточнить анамнестические данные о наличии аллергических реакций; при риске развития аллергии на рентгеноконтрастные средства (РКС) назначают антигистаминные препараты в течение 2–3 дней, предшествующих рентгенологическому исследованию. В день проведения экскреторной урографии больным с аллергическими реакциями показано однократное введение преднизолона в возрастной дозировке.
Существенную роль в получении качественных рентгенограмм играет подготовка желудочно-кишечного тракта ребенка — очищение кишечника от каловых масс и газа. Для предотвращения образования «голодных» газов утром в день исследования за 1–1,5 ч до проведения урографии детям старшего возраста можно предложить «сухую» кашу или кусочек булки и несладкий чай. С целью уменьшения аэроколии рекомендуется за 2–3 дня до исследования исключение из пищи продуктов, богатых углеводами, сырых овощей, соков, цельного коровьего молока, черного хлеба. Целесообразно назначение сорбентов, настоя ромашки, вареной моркови. У детей старшего возраста очищение кишечника проводят вазелиновым маслом в объеме 30 мл с последующей постановкой двух очистительных клизм: через 2 ч после приема масла и утром за 2 ч до рентгенологического исследования. Объем очистительной клизмы составляет 50 мл жидкости из расчета на 1 год жизни. Детям, склонным к запорам, не следует ставить очистительные клизмы с большим количеством воды, поскольку есть опасность возникновения гипергидратации, ведущей к снижению концентрации контрастного вещества. У детей в возрасте до 1 года утреннее кормление пропускается, а с началом обследования кормят ребенка через соску жидкой пищей с таким расчетом, чтобы он заглатывал некоторое количество воздуха. Заполненный воздухом желудок оттесняет кишечные петли книзу, что способствует улучшению визуализации почки. Детям раннего возраста, склонным к повышенному газообразованию, назначают средства, способствующие его уменьшению (препараты симетикона — саб-симплекс, эспумизан). Возбудимым детям целесообразно назначать отвар корня валерианы в течение 2 дней до исследования и 1 столовую ложку в клизме накануне исследования. Для очищения кишечника у детей раннего возраста используют обычные клизмы с кипяченой водой или назначают слабительные средства (транзипег, дюфалак, микролакс и др.).
| Расчет дозы контрастного вещества в зависимости от величины поверхности тела ребенка |
Существуют различные способы расчета дозировки контрастного средства, однако наиболее точной является определение дозы РКС при ее расчете на 1 кв. м поверхности тела ребенка (табл. 2). Увеличение расчетных доз для детей раннего возраста связано с более активным выведением мочи и физиологически обусловленной низкой концентрационной способностью почек.
Рекомендуется ввести 1 мл РКС и сделать 2–3-минутную паузу, во время которой необходимо понаблюдать за состоянием больного. Если реакции нет, то можно продолжать введение РКС. При появлении у больного реакции на введение РКС необходимо прекратить введение контраста и срочно начать оказывать помощь.
Модификацией экскреторной урографии является инфузионно-капельная урография, которая выполняется при выраженных пороках развития мочевой системы, снижении клиренса эндогенного креатинина до 50 мл/мин, нарушении концентрационной функции почек, а также у новорожденных и грудных детей из-за морфологической «незрелости» нефрона, снижающей четкость контрастирования почек. Доза РКС при инфузионной урографии удваивается и смешивается с равным количеством 5% раствора глюкозы. Вводят средство струйно (120–150 капель в минуту), снимки выполняют через 5, 10, 20, 40 и 60 мин с момента начала инфузии.
Известно, что визуальная оценка функции почек по степени контрастирования чашечно-лоханочной системы недостаточно точна. Контрастность изображения на урограммах зависит прежде всего от следующих факторов:
- функционального состояния почек;
- состояния уродинамики верхних мочевых путей и почечной гемодинамики;
- функционального состояния мочевого пузыря;
- качества РКС.
В идеале РКС должно хорошо поглощать рентгеновское излучение и при этом достигать необходимой концентрации в почках, не оказывая вредного воздействия на почечную паренхиму. К сожалению, при применении большинства РКС возможно развитие нежелательных побочных явлений. Одним из серьезных недостатков РКС является относительно высокая частота возникновения побочных реакций и осложнений после их введения в кровяное русло. Многие годы эти явления связывались с йодизмом, т. е. с индивидуальной непереносимостью йода. Однако, как показали клинические и лабораторные исследования, элементы контрастного вещества настолько прочно связаны с бензольным кольцом, что распада с освобождением атомов йода не происходит. Нежелательные побочные эффекты связаны с двумя другими факторами: непереносимостью самого солевого комплекса РКС и его высокой осмолярностью. Непереносимость выражается в проявлении аллергической реакции. Явления, возникающие за счет высокой осмолярности РКС, носят более многосторонний характер. В конце 60-х гг. прошлого века была установлена решающая роль осмолярности и ионности в неблагоприятных воздействиях на организм человека контрастных препаратов, поэтому после синтеза неионных мономеров большинство разработок были посвящены снижению осмолярности препаратов.
Создание и применение РКС для внутрисосудистого введения можно разделить на три этапа (табл. 3).
Именно наличием высокой осмолярности объясняются такие осложнения, как возникновение гемодинамических нарушений, увеличение уровня выделения ряда ферментов и гормонов, нарушение электролитного баланса, повышение склонности к агглютинации эритроцитов и тромбообразованию.
Выбирая РКС, необходимо учитывать три основных фактора: диагностическую эффективность, безопасность и стоимость препарата. Диагностическая ценность РКС в основном зависит от дозы йода, а наиболее высокой эффективностью по способности поглощать рентгеновское излучение обладает молекула неионного димера.
На токсичность РКС влияет множество различных факторов (табл. 4).
Все контрастные средства, применяемые в настоящее время для рентгеноконтрастных исследований, можно разделить на ионные и неионные (табл. 5).
Создание неионных РКС явилось шагом вперед по пути снижения токсичности препаратов. При применении высоко- и низкоосмолярных РКС возможно развитие нежелательных побочных явлений, для предупреждения которых необходимо оценить наличие у больного факторов риска.
Факторы риска развития осложнений при введении РКС
- Аллергические реакции на другие РКС в анамнезе.
- Аллергические заболевания у ребенка (пищевая аллергия, бронхиальная астма, атопический дерматит, поллиноз).
- Патология сердечно-сосудистой системы (аритмии, отек легких, недостаточность кровообращения).
- Сахарный диабет.
- Прием лекарственных препаратов (нестероидные противовоспалительные средства (аспирин), β-блокаторы).
- Метаболические нарушения (обезвоживание, полицетемия, гиперкоагуляция).
- Патология почек.
- Прием наркотиков, употребление алкоголя.
На протяжении многих лет внимание рентгенологов и детских нефрологов привлекают проблемы нефротоксичности РКС. Как правило, применение ионных и неионных РКС у больных с почечной патологией, но при сохраненной функции почек не сопровождается развитием выраженного нефротоксического эффекта. Наиболее вероятно развитие нефротоксического эффекта при применении ионных РКС у больных с нарушенной функцией почек (рис.).
Критерием развития нефротоксического эффекта у взрослых считается повышение уровня сывороточного креатинина на 25% (или 44 мкмоль/л) по сравнению с первоначальным показателем в течение 3 дней после введения РКС.
К факторам риска развития нефротоксичности, непосредственно связанных с самим РКС, относятся:
- высокая или низкая осмолярность препарата;
- большая доза РКС средства;
- путь введения РКС (при внутриартериальном пути риск увеличивается);
- использование РКС ранее (в анамнезе).
После введения РКС целесообразно наблюдать за пациентом в течение 30 мин после исследования, так как по большей части побочные явления возникают в этот период. Возможно развитие отсроченных побочных реакций и в более отдаленные сроки. Почечная недостаточность, вызванная введением РКС, как правило, не сопровождается развитием олигурии, при этом уровень сывороточного креатинина нормализуется в течение 7–10 дней.
В то же время у больных с высоким риском развития нефропатии возможно развитие острой почечной недостаточности в течение суток после введения РКС. Следует отметить, что у детей до года, особенно у новорожденных, нарушения гемодинамики при введении ионных РКС развиваются особенно легко.
Наиболее безопасным РКС для больных с патологией почек является изоосмолярный препарат йодиксанол (визипак). Препарат изотоничен крови во всех концентрациях, обладает более низкой концентрацией йода; электролитный состав сбалансирован. При введении препарата в вену отсутствуют болевые ощущения. При проведение экскреторной урографии детям до 7 лет визипак вводится из расчета 2–3 мл на килограмм массы тела, детям старше 7 лет — не более 50 мл.
Для предупреждения развития нефротоксического эффекта у больных почечной патологией следует учитывать ряд правил.
- Необходимо оценить факторы риска развития нефротоксического эффекта.
- Целесообразно провести мониторинг уровня креатинина до и после введения РКС.
- Показано применение изоосмолярных РКС.
- Нецелесообразно введение больших доз РКС.
- Необходимо обеспечить адекватную гидратацию — для предупреждения нефротоксического эффекта при применении ионных РКС; пациентам высокого риска показана внутривенная инфузия изотонического раствора хлорида натрия, которую следует начинать до момента введения РКС и продолжать до окончания выведения РКС.
- Не рекомендуется проведение оперативных вмешательств до момента выведения РКС из организма.
- Нельзя одновременно применять мочегонные препараты (особенно маннитол и петлевые диуретики).
- Не рекомендуется проводить повторные рентгеноконтрастные исследования в течение короткого времени (до восстановления функции почек).
Согласно рекомендациям Европейского общества урогенитальной радиологии (European Sosiety for Urogenital Radiology) по безопасному применению контрастных средств (Версия 2) от 2003 г., в случае снижения функции почек врач должен взвесить все «за» и «против» использования РКС [3]. В случае необходимости применения РКС у взрослых принимают следующие меры предосторожности.
- Больной должен быть гидратирован (выпивать 100 мл в час жидкости) или следует вводить внутривенно физиологический раствор в течение 24 ч после назначения РКС.
- Проводится мониторирование функции почек (сывороточный креатинин, уровень молочной кислоты в сыворотке крови, рН крови).
- Осуществляется контроль симптомов молочного ацидоза (появление рвоты, сонливости, тошноты, болей в эпигастрии, анорексии, гиперапноэ, вялость, жажда, диарея) — при рН крови < 7,25 и уровне молочной кислоты > 5 ммоль.
В настоящее время разрабатываются пути дальнейшего снижения нефротоксичности РКС [4], имеются данные о том, что для предупреждения нефротоксического эффекта необходима премедикация с введением ацетилцистеина, эуфиллина, антагонистов ангиотензинпревращающего фермента.
Таким образом, несмотря на активное внедрение в детскую нефрологию современных ультразвуковых методов исследования, у большинства больных с патологией органов мочевой системы требуется проведение рентгеноконтрастных исследований, поскольку эти методы дают возможность объективно оценить не только анатомические и моторные особенности органов мочевыведения, но и функциональное состояние почек. Проводя рентгенологические исследования у детей, необходимо учитывать не только высокую чувствительность растущего детского организма к ионизирующему излучению, но также токсичность РКС, применяемых в детской нефрологии. Благодаря внедрению в клиническую практику новых неионных РКС рентгенологические методы исследования должны стать более безопасными.
Литература
- Общее руководство по радиологии/под ред. H. Pettersson. NISER, 1995. 778 с.
- Aspelin Pet. et al/N. England J Med. 2003; 348: 491–498.
- Рекомендации Европейского общества урогенитальной радиологии (European Sosiety for Urogenital Radiology) по безопасному применению контрастных средств (Версия 2). 2003. С. 16.
- Синицын В. Е. Применение ионных рентгеноконтрастных средств в современной лучевой диагностике//Вопросы клинической эффективности, безопасности и фармакоэкономики/Медицинская визуализация. 2003. № 1. С. 121–127.
И. Н. Захарова, доктор медицинских наук, профессор Э. Б. Мумладзе, кандидат медицинских наук, доцент О. А. Вороненко Е. В. Захаркина РМАПО, Москва
Разновидность урографии почек
Исходя из способов проведения, различают такие виды урографического исследования:
- Обзорная урография почек. Простая диагностическая методика, которая заключается в обычном рентгеновском исследовании органа. По сравнению с другими видами урографии, которые подразумевают введение контраста, обзорный метод диагностики считается менее информативным. При этом он отличается минимальным количеством побочных явлений. Обзорная урография назначается для получения общей характеристики функционирования почек, а также обнаружения крупных и средних конкрементов;
- Ретроградная урография. Данная диагностическая методика выполняется под наркозом. Введение контрастного вещества осуществляется после катетеризации мочеточника и мочевого пузыря. Снимки урограммы позволяют получить детальную информацию о состоянии всех мочевыводящих органов;
- Внутривенная урография почек. Прежде чем провести рентгенографическое исследование пациенту предварительно вводится контрастное вещество. Чаще это йодный раствор на глюкозе или воде. Спустя определенное время проводится ряд снимков, которые позволяют визуализировать состояние и строение почек.
Урография — методика исследования почек, основанная на введении контраста с последующим рентгеновским обследованием. Подготовка к процедуре заключается в исключении возможных противопоказаний и опорожнении кишечника.
Учитывая цели и задачи рентгеноконтрастного исследования, а также состояние пациента, различают следующие виды внутривенной урографии:
- Инфузионная. Заключается во введении рентгеноконтрастного препарата через катетер. Обычно назначается пациентам, не способным самостоятельно передвигаться;
- Экскреторная урография почек. Выполняется для изучения выделительной функции почек путем оценки скорости выведения контраста. Для этого снимки выполняются через строго установленное время;
- Компрессионная урография. Процедура предполагает пережимание мочеточника через брюшную полость. Благодаря этому снимок получается более четким. Недостаток исследования — в высокой болезненности процедуры.