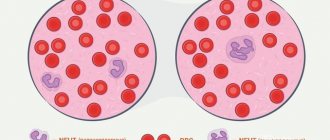
Механизм появления плазматических клеток
Функция плазматических клеток — защитная
В отличие от других клеток иммунитета, плазматические не присутствуют в крови постоянно. Они содержатся преимущественно в лимфатических тканях, селезёнке и костном мозге, покидая свои убежища только в случае опасности для организма. Основной их функцией является выработка антител.
Механизм появления происходит следующим образом:
- иммунные клетки подают сигнал мозгу о том, что внедрились патогенные организмы определённого вида;
- мозг подаёт сигнал В-лимфоцитам с информацией о том, какой именно вирус либо бактерия проникла;
- В-лимфоциты перемещаются в лимфатические узлы, где перестраиваются в плазмоциты (плазматические клетки) для борьбы с конкретным возбудителем болезни;
- плазмоциты начинают выработку иммунного ответа, образуя за секунду несколько тысяч молекул белковых соединений — антител.
В процессе трансформации В-лимфоцитов часть новообразовавшихся клеток переходит в так называемые клетки памяти. Они живут десятилетиями в костном мозге, неся в себе антитела против каждой бактерии или вируса. Плазмоциты же погибают в течение несколько дней после зарождения.
Причины плазмоцитов в анализе крови

Инфицирование организма может привести к появлению плазмоцитов
Таким образом, плазмоциты появляются в кровяном русле только в случае необходимости выработки антител. При отсутствии патогенного фактора в плазматических клетках потребности нет. Если в образце крови обнаружены трансформировавшиеся В-лимфоциты, значит в организме присутствует инфекция, либо присутствовала в недавнем прошлом.
Факторы, провоцирующие образование плазмоцитов:
- грипп,
- ОРЗ,
- ОРВИ,
- заражение бактериями,
- инфекционные заболевания,
- мононуклеоз,
- туберкулёз,
- дисбактериоз,
- патологии аутоиммунного характера,
- онкологические поражения тканей.
Когда наличие плазматических клеток — норма?

Плазмоциты некоторое время могут циркулировать после инфекции
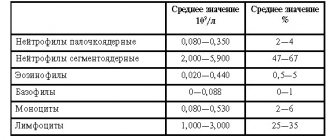
У здорового взрослого человека плазмоциты не должны присутствовать в кровяном потоке. Они могут появляться в соотношении 1-2 на 1000 лейкоцитов, поэтому при диагностировании образца крови чаще всего не обнаруживаются.
После перенесённого заболевания трансформированные клетки продолжают некоторое время циркулировать в плазме. Поэтому в случае обнаружения плазмоцитов, необходимо пересдать анализ через несколько дней.
Для детей наличие небольшого процента плазматических клеток — норма. Начиная с 5-го дня жизни и до окончания периода полового созревания в крови может содержаться от 0,25 до 0,5% плазмоцитов. Процентное значение рассчитывается в соотношении к общему числу лейкоцитов.
Каким анализом определяется?
В случае, когда человек плохо себя чувствует, и проявляются клинические признаки простуды, достаточно обычного анализа крови, забор которой производят из пальца. Для этого делается небольшой прокол пучки безымянного пальца, после чего капилляром производят забор крови на предметное стекло. Далее полученный образец рассматривается под микроскопом, где оценивается общее число клеток крови, а также наличие или отсутствие плазмоцитов. В случае, когда требуется дополнительная диагностика, производят забор крови из вены и выявляют точное количество плазматических клеток, путем ПЦР или других реакций. Чаще всего анализа крови из пальца бывает достаточно. Второй метод диагностики используют тогда, когда человек не испытывает никаких симптомов, но уровень плазмоцитов остается высоким.
Тест на выявление плазмоцитов
Тест на определение плазмоцитов требует минимальной подготовки
Врач может направить на анализ по выявлению плазмоцитов, если пациента беспокоят различные недомогания: ломота в суставах, вялость, беспричинная усталость, субфебрильная температура, болевые ощущения в области живота, увеличение лимфатических узлов.
Плазмоциты выявляются во время проведения общего анализа крови. Чаще всего образец крови берут из пальца, реже из вены. Перед изъятием крови рекомендуется не употреблять пищу в течение 8 часов.
Если в результате анализа обнаружилось присутствие плазмоцитов, необходимо пройти дополнительные обследования, чтобы установить причину. Только после этого врач назначает лечение.
Показатели анализа и диагностика
Основной причиной для волнения служат лишь повышение этих элементов в крови. Понижение не диагностируется. В здоровом организме плазмоциты находятся как бы в спящем режиме. У ребенка и взрослого человека считается нормой наличие лишь нескольких единиц. Примерно 1-2 от 1000 всех кровяных клеток. У младенцев это количество чуть больше, примерно 10-20 единиц.
Самым распространенным способом диагностики будет клинический анализ крови. В лабораторных условиях выявляют различные патологии, которыми предположительно страдает человек. Для этой цели биоматериал берут как из пальца, так и из вены, но капиллярная кровь подходит гораздо больше, чем венозная. Первый способ исследования считается более простым. Для сдачи анализов рекомендуют придерживаться ряда правил:
- утром нельзя пить и кушать, последний прием пищи должен быть не позднее восьми часов вечера предыдущего дня;
- прием алкогольных напитков запрещается в течение последних трех дней;
- в день сдачи материала, советуют не курить.
Внимание! Врачи не рекомендуют сдавать анализы, если утром человек посещал спортивный зал. Работа организма, после физической нагрузки изменяется. Анализы могут дать ложные результаты.
Результат будет точным, при соблюдении этих правил. Если цифры будут очень высокими или наоборот, низкими при наличии плохого самочувствия, врач должен назначить пересдачу. Часто результаты увеличиваются еще больше. Это означает, что болезнь прогрессирует.
Факторы, влияющие на результат

Плазмоциты в образце крови у детей — не редкость
Наличие у взрослых плазмоцитов — это явный знак патологического процесса в организме. Если острой стадии болезни при этом не наблюдается, врач может заподозрить вялотекущее хроническое инфицирование, которое может никак не проявляться внешне. Последующее исследование выявит фактор, повлиявший на появление плазматических клеток.
У детей иммунная система только формируется, сталкиваясь с множеством вирусов, грибов и бактерий. Для создания стойкого иммунитета на всю жизнь, белые кровяные клетки активно вырабатывают ответ на каждый опасный объект. В образце крови ребёнка постоянно можно обнаружить плазмоциты. Поэтому возраст пациента является одним из факторов, влияющих на результат.
Повышение количества трансформированных клеток выявляется после проведения вакцинации. Именно при помощи плазмоцитов и клеток памяти образуется иммунный ответ на введённые в организм частицы вируса, что позволяет клеткам дать отпор этому вирусу в будущем.
Диагностика миеломной болезни
Диагноз устанавливается по анализам крови, где находят парапротеины и определяют их суммарную и видовую концентрацию. Парапротеины обозначают как иммуноглобулины — IgA, IgG и IgМ. Плазмоциты вырабатывают иммуноглобулины по собственному усмотрению и в разном количестве, по их изменению продукции патологических белков впоследствии оценивают эффективность лечения и активность заболевания.
Степень агрессивности плазматических клеток выясняют при микроскопии костного мозга, его получают из грудины при стернальной пункции или при биопсии тазовой кости. Особенно актуально исследование при невысокой продукции парапротеинов или при изменении характера течения болезни.

Давний маркёр заболевания — белок Бенс-Джонса в моче, выявляемый у 70% пациентов. Белок формируется из цепочек иммуноглобулинов А и G небольшого молекулярного веса — «лёгких», которые просачиваются из почечных канальцев. По содержания Бенс-Джонса тоже контролируют течение болезни.
Часто заболевание случайно обнаруживается во время обычной рентгенографии органов грудной клетки по литическим дефектам ребер. На первом этапе необходимо выявить все деструктивные изменения в костях, чтобы в дальнейшем следить за процессом и результатами терапии, что позволяет высокочувствительная низкодозная КТ всего скелета.
При МРТ изучается состояние плоских костей — черепа и таза, что обязательно при тлеющей и солитарном варианте опухоли. МРТ помогает оценить не только дефекты кости, но и наличие опухолевой инфильтрации мягких тканей, вовлечение в процесс спинного мозга.
Обязательно проводится анализ на кариотип для выявления генетических аномалий, влияющих на прогноз в отношении жизни больного и эффективность лечения.
Угроза наличия плазмоцитов
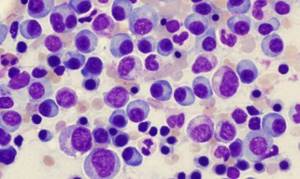
Мазок крови у пациента с плазмоцитомой
Само по себе наличие плазмоцитов является следствием воспалительного процесса в организме. Если болезнетворную причину устранить, клетки не будут больше циркулировать в крови. Однако, под действием некоторых факторов, плазмоциты могут сформироваться неправильно и превратиться из друзей иммунной системы в её врагов.
Это явление — наиболее частое опасение пациентов, получивших на руки бланк о содержании плазмоцитов в крови. Представление, что все плазмоциты представляют угрозу и являются показателем онкологических изменений в крови, является ошибочным. Такой сбой на одной из стадий трансформации В-лимфоцита в плазмоцит происходит в редких случаях, возможной причиной может послужить токсическое поражение организма, воздействие радиации, генетические нарушения.
В результате сбоя появляется атипичная плазматическая клетка, которая путём беспрерывного деления образует плазмоцитому. Новообразование представляет собой злокачественную опухоль плазматических клеток и несёт опасность для жизни человека.
Биология и медицина
Плазматические клетки — это микроскопические фабрики, каждая из которых вырабатывает огромное количество антител, готовых сразиться со строго определенным антигеном.
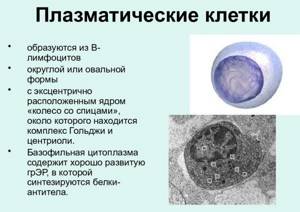
Плазмоциты, происходящие из В-лимфоцитов , — белоксинтезирующие клетки, богатые элементами ЭР, располагающиеся вблизи мелких кровеносных сосудов в органах иммунной системы, в слизистой оболочке пищеварительной и дыхательной систем.
Они вырабатывают антитела (иммуноглобулины), чем определяется их важнейшая роль в защите организма.
Встретив и распознав антиген , B-клетки претерпевают характерные ультраструктурные изменения, превращаясь в лимфобласты .
Это происходит следующим образом. После стимулирования антигеном в зародышевых центрах появляются дифференцирующиеся лимфобласты . Образующиеся из них плазматические клетки располагаются в медуллярных тяжах лимфоидных клеток, проходящих между медуллярными синусами.
Созревание антителообразующих клеток в участках, удаленных от того, где произошла антигенная стимуляция, наблюдается и в селезенке (здесь плазматические клетки выявляются в основном в краевой зоне).
Впоследствии многие B-лимфобласты созревают в антителообразующие клетки (АОК) , которые in vivo размножаются и дифференцируются в плазматические клетки . Эти образуют и выделяют в растворимой форме большие количества рецепторных молекул — антитела .
В норме плазматические клетки встречаются только во вторичных лимфоидных органах и тканях , и, кроме того, их довольно много в красном костном мозге .
Антитела, образуемые одной плазматической клеткой, обладают одной антигенной специфичностью и принадлежат к одному изотипу иммуноглобулинов .
Клетки плазматические: патология
ЭПИГЕНЕТИЧЕСКАЯ РЕГУЛЯЦИЯ ДИФФЕРЕНЦИРОВКИ ПЛАЗМАТИЧЕСКИХ КЛЕТОК
Лечение и профилактика

Лечение направлено на причину, вызвавшую появление плазмоцитов
Лечение заключается в определении и устранении причины, вызвавшей появление в крови плазматических клеток. В зависимости от факторов, спровоцировавших образование плазмоцитов назначаются препараты:
- противовирусные,
- антибактериальные,
- антибиотики,
- антигистаминные,
- глистогонные,
- витаминные комплексы.
В случае формирования скопления атипичных плазмоцитов, может понадобится лучевая и химиотерапия, применение глюкокортикостероидов, хирургическое вмешательство.
Профилактические меры включают в себя сбалансированное питание, полноценный отдых, отсутствие физических и эмоциональных перенапряжений. Важной составляющей является отсутствие недолеченных заболеваний, во избежание их перетекания в хронические формы.