Если белок и лейкоциты в моче
находятся в увеличенном содержании, то это может быть признаком развития серьезных патологических заболеваний. Анализ мочи – основное лабораторное исследование, предназначенное диагностировать различные болезни. По ее составу можно прочитать о работе почек и о состоянии мочевыводящих путей.
При проведении анализа учитываются такие особенности, как окраска, запах, прозрачность, плотность, кислотность. Каждый из этих показателей имеет свои нормы и отклонения. И они также говорят о наличии некоторых заболеваний или об изменениях, происходящих в организме.
Что такое лейкоциты, их норма в моче
Лейкоциты – это белые кровяные тельца, обеспечивающие реакцию иммунной системы организма на вторжение патогенных агентов. Их выработка происходит в костном мозге, а продолжительность жизни составляет около 7 дней. Лейкоциты перемещаются с кровью и участвуют в поглощении чужеродных элементов. Сделав свою работу, клетки гибнут. Их вывод из организма происходит вместе с мочой. В урине здорового человека содержится не боле 3-5 единиц в поле зрения.
У мужчин норма лейкоцитов в моче составляет 0-3, у женщин – 0-5, у девочек 0-7, у мальчиков 0-5 единиц в поле зрения. Отсутствие клеток – это вариант нормы.
Если в урине обнаружено большое число белых клеток крови (лейкоцитурия), значит в организме протекает воспалительный или инфекционный процесс. Любые патологические состояния активизируют выработку лейкоцитов, и, как следствие, увеличение их концентрации.
Организм сигнализирует о проблеме со здоровьем повышением температуры и лихорадкой, ухудшением общего самочувствия, изменением цвета и прозрачности урины.
Патологическое состояние выявляется при помощи ОАМ (общего анализа утренней мочи). Для подтверждения/опровержения диагноза врач дополнительно назначит анализ по Нечипоренко и общий анализ крови с лейкоцитарной формулой. Расшифровкой результатов анализов занимается врач-нефролог, уролог, педиатр или терапевт, гинеколог или онколог.
Тромбоцитопения
ВИЧ
Гепатит
Дефицит железа
13119 12 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тромбоцитопения: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Тромбоциты – клетки крови, имеющие форму пластинки, которые участвуют в процессах свертывания крови. Их основная функция – закрытие раны при кровотечении путем образования тромба, или сгустка крови. Тромбообразование является естественным процессом защиты от массивной кровопотери при любых травмах. Дефицит тромбоцитов в крови называется тромбоцитопенией. Данное состояние достаточно часто протекает бессимптомно, однако может являться опасным для жизни при значительном уменьшении числа тромбоцитов крови.
Помимо остановки кровотечения (гемостаза), тромбоциты выполняют ряд важных функций в организме человека: выделение веществ, суживающих сосуды при кровотечении; стимуляция восстановления тканей при любой травме; регулирование процессов местного воспаления и иммунитета.
Эти функции активизируются при любом повреждении эндотелия (внутреннего слоя, покрывающего стенки сосудов). Недостаток тромбоцитов приводит к нарушению системы свертывания крови и, как результат, повышенной кровоточивости, гематомам (синякам) и темно-красной сыпи на коже и слизистых (при надавливании такая сыпь не исчезает).
Продолжительная кровоточивость десен, большой объем кровотечений из маленьких ран и при менструациях – тревожный сигнал, говорящий о возможной проблеме системы свертывания крови.
Разновидности тромбоцитопении
Под тромбоцитопенией понимают уменьшение количества тромбоцитов в периферической крови ниже 150 тыс./мкл. Среди всех тромбоцитопений выделяют следующие состояния:
- Тромбоцитопения разведения – возникает при массивных кровотечениях и восполнении объема циркулирующей крови растворами.
- Тромбоцитопения распределения – часто возникает при избыточной патологической утилизации тромбоцитов в увеличенной селезенке.
- Продуктивная тромбоцитопения – возникает при нарушении функции костного мозга в результате различных заболеваниях или лучевой терапии.
- Тромбоцитопения потребления – возникает при ДВС-синдроме (диссеминированном внутрисосудистом свертывании крови – патологическом состоянии, когда образуются тромбы в кровеносном русле многих органов) или при постоянном аутоиммунном повреждении эндотелия сосудов. Происходит патологическая активация тромбоцитов и их быстрое расходование (потребление) организмом.
- Псевдотромбоцитопения – возникает при нарушении техники проведения анализа с развитием агрегации тромбоцитов.
Возможные причины тромбоцитопении
Одной из частых причин тромбоцитопении является избыточное потребление тромбоцитов
в организме, например, при ДВС-синдроме.
Иммунная форма тромбоцитопении
считается самой частой иммунной патологией крови. Развивается быстро, с подъемом температуры тела и появлением обильной сыпи на коже нижних конечностей, ягодиц, вокруг крупных суставов, иногда достигая лица. Сыпь представляет собой мелкие кровоизлияния в кожу, часто сопровождается болью в суставах, отеками и нарушением движения в пораженных суставах. Иногда проявляется схваткообразной болью в животе, тошнотой, рвотой и жидким стулом. Описаны случаи появления крови в моче.
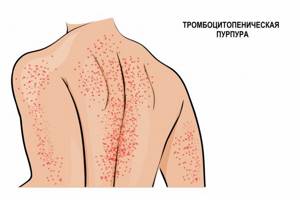
Аутоиммунная тромбоцитопения
(идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) вызвана уменьшением продолжительности жизни тромбоцитов из-за воздействия антитромбоцитарных аутоантител. Такая тромбоцитопения может протекать волнообразно – с чередованием периодов обострения и ремиссии. Нередко заболевание дает о себе знать на фоне инфекционных заболеваний: гриппа, вируса иммунодефицита человека (ВИЧ), вируса Эпштейна–Барр (ВЭБ), парвовируса В19, цитомегаловирусной инфекции (ЦМВ), вирусных гепатитов В и С.
Среди продуктивных тромбоцитопений
особое место занимают апластические анемии, опухолевые процессы в костном мозге, лучевые поражения.
Для всех перечисленных состояний характерно резкое снижение гемопоэтической (кроветворной) функции костного мозга за счет тех или иных структурных изменений.
Апластическая анемия
характеризуется уменьшением продукции всех трех ростков кроветворения: эритроцитов, лейкоцитов и тромбоцитов. Каждый росток отвечает за определенные функции в организме, и уменьшение производимых клеток приводит к появлению соответствующих симптомов. Уменьшение тромбоцитов ведет к повышенной кровоточивости, снижение количества эритроцитов говорит о признаках анемии (бледность, утомляемость, ломкость волос, боль за грудиной), а уменьшение лейкоцитов ведет к инфекционным осложнениям в виде рецидивирующих ангин, пневмоний и др. В некоторых случаях костный мозг замещается жировой тканью, что также нарушает образование клеток крови.
При В12- и фолиеводефицитной анемиях
происходит нарушение созревания будущих тромбоцитов, они погибают еще до стадии созревания. Заболевание проявляется бледностью кожи, учащенным сердцебиением, одышкой. При выраженном дефиците витамина В12 возможны нарушение чувствительности, парезы и параличи.
Различные виды лейкозов
приводят к появлению опухолевых клеток, которые делятся с огромной скоростью и вскоре замещают собой костный мозг. При этом нарушается функция всех трех ростков кроветворения. В костном мозге и крови появляются незрелые клетки, неспособные выполнять свою функцию.
Медикаментозная тромбоцитопения
может развиться в результате приема некоторых лекарственных препаратов, например, цитостатиков, которые угнетают образование тромбоцитов в костном мозге.
Заболевания, сопровождающиеся увеличением размера селезенки
(спленомегалией), способны привести к повышенному разрушению тромбоцитов, или гиперспленизму (увеличению утилизации тромбоцитов селезенкой). Помимо тромбоцитов также разрушаются эритроциты, что ведет к развитию не только тромбоцитопенического состояния, но и к гемолитической анемии.
К таким заболеваниям относят цирроз печени, в том числе алкогольной этиологии, хроническую сердечную недостаточность, лимфопролиферативные заболевания.
К каким врачам обращаться при тромбоцитопении
Диагноз «тромбоцитопения» устанавливается с помощью лабораторных исследований. Чаще всего пациенты, у которых впоследствии обнаруживается тромбоцитопения, обращаются к с жалобами на повышенную кровоточивость, сыпь, недомогание, усталость. При обнаружении снижения количества тромбоцитов терапевт назначит консультацию гематолога. В некоторых случаях требуется консультация , гепатолога, ревматолога.
Диагностика и обследования при тромбоцитопении
При выявлении признаков тромбоцитопении врач назначит комплекс лабораторно-инструментальных методов исследования:
- клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Когда нужно определять количество лейкоцитов в моче
Общими показаниями для сдачи анализа мочи являются:
- обследование при инфекционных болезнях и воспалительных процессах;
- необходимость установления точного диагноза при подозрении на болезни органов мочевыделительной системы;
- обследование беременных перед постановкой на учет в женскую консультацию, плановые исследования;
- возникновение осложнений во время вынашивания ребенка, подозрение на гестоз;
- необходимость оценить эффективность назначенного лечения, в том числе антибиотикотерапии;
- прохождение плановых медицинских осмотров;
- диагностирование болезней у малышей;
- отслеживание состояния пациентов с онкологическими заболеваниями.
Лейкоциты в моче следует проверить при появлении следующих симптомов:
- острых болях в нижней части живота, под правым ребром или в пояснице;
- учащенном мочеиспускании;
- ощущении опорожнения мочевого пузыря неполностью;
- неприятных ощущениях, резях, жжении и зуде при мочеиспусканиях;
- потемнении урины, появлении неприятного запаха;
- появлении посторонних включений в урине (сгустков крови, слизи, хлопьев);
- повышении температуры и лихорадке невыясненного происхождения;
- повышении артериального давления.
Вялотекущую или хроническую болезнь органов мочевыделения можно заподозрить при обнаружении желтоватых пятен на нательной одежде.
Как образуется моча

Образование мочи происходит в почках в результате фильтрации крови. Процесс проходит в 2 этапа. На первом через стенки капилляров клубочков выходит первичная моча. По сути, это вода с аминокислотами, витаминами, минеральными веществами, мочевой кислотой и мочевиной (около 150 л/сутки).
В почечных канальцах происходит обратное всасывание (реабсорбция) необходимых организму веществ, в результате чего образуется вторичная моча (около 1,5 л/сутки). Она содержит много мочевины и мочевой кислоты, калия, а также токсические продукты обмена. Состав урины определяется факторами внешней среды и особенностями работы организма.
При органических изменениях в почках, нарушениях нервной и гуморальной регуляции их деятельности, процесс фильтрации крови нарушается. В результате в мочу попадают компоненты, которых в ней быть не должно (глюкоза, альбумины, форменные элементы крови и пр.) Таким образом по составу урины можно оценить работу мочевыделительной системы и диагностировать некоторые заболевания.
Какое количество считается повышенным
Утверждать, что лейкоциты в моче повышены, можно при обнаружении до 20 экземпляров. Если количество достигает 85-100, то можно говорить о заболевании мочеполовой системы в острой форме и присутствии гноя в урине. Патологию называют пиурией. В этом случае жидкость приобретает темный цвет, мутнеет и имеет гнойный запах. При рассматривании обнаруживаются примеси.
Чтобы не исказить результат анализов, накануне сдачи мочи важно исключить влияние следующих факторов:
- злоупотребления жирной, белковой пищей;
- опрелостей у малышей;
- некачественной гигиены половых органов;
- сильного обезвоживания;
- патологической сухости влагалища в период климакса.
Спровоцировать высокие лейкоциты может наличие катетера мочевого пузыря, а также прием некоторых фармпрепаратов: мочегонных, НПВС, антибиотиков и лекарств, угнетающих иммунитет.
Как найти точную причину — обследование
Если лабораторный анализ отражает содержание крови и белка в моче, необходимо в срочном порядке обратиться к урологу или нефрологу. Проанализировав жалобы, анамнез, данные физикального осмотра, врач назначает комплексное обследование. Обычно при выявлении крови и белка в моче у женщин и мужчин назначают:
- общий анализ мочи и крови;
- УЗИ почек, мочевого пузыря, органов малого таза.
Дальнейшее обследование зависит от результатов основных диагностических процедур. Возможно назначение дополнительных лабораторных анализов, исследование уродинамики, компьютерной или магнитно-резонансной томографии.
Виды лейкоцитурии
В зависимости от количества белых кровяных телец различают три вида лейкоцитурии:
- незначительную (от 7 до 40 единиц);
- умеренную (до 100 экземпляров в поле зрения);
- выраженную (свыше 100 единиц).
Высокая концентрация белых кровяных телец в моче может быть:
- вызвана заболеваниями мочевыделительного аппарата (истинная) или возникшая на фоне воспалительного процесса в половых органах (ложная);
- инфекционного или неинфекционного происхождения. В первом случае наличие инфекции подтверждается бакпосевом мочи или методом ПЦР-диагностики. Неинфекционная лейкоцитурия не связана с активностью бактерий, вызывается воспалительным процессом при аллергическом цистите, аутоиммунном гломерулонефрите, приеме лекарств.
В зависимости от преобладающего вида лейкоцитов различают:
- лимфоцитарную лейкоцитурию, дающую основания подозревать красную волчанку или ревматоидный артрит;
- мононуклеарную, возникающую при почечных патологиях;
- нейтрофильную, которую провоцирует туберкулез, ангина, малярия или пиелонефрит;
- эозинофильную, сопутствует аллергиям.
При каких болезнях повышаются лейкоциты в моче
Вызвать повышение концентрации лейкоцитов в моче может большое количество болезней. Если анализ показал отклонения от нормы, то необходимо обследоваться дальше, чтобы исключить серьезные заболевания, а при их подтверждении начать своевременное лечение.
Основные заболевания, при которых обнаруживается лейкоцитурия:
- патологии мочевыводящих путей: цистит, уретрит, пиелонефрит, гломерулонефрит, камни в мочевом пузыре или почках, кистозные образования, абсцесс ткани почек, поражения почечных сосудов при сахарном диабете;
- патологии женских половых органов: вагиниты, молочница, воспалительные процессы в придатках матки, бартолинит, эндометрит;
- патологии мужских половых органов: аденома, воспалительный процесс в предстательной железе, баланопостит, инфекционные болезни;
- иные болезни: аутоиммунного происхождения, раковые опухоли, камни в желчном пузыре, пневмония, сахарный диабет, различные аллергии, болезни сердца и сосудов, аппендицит.
Почему появляется кровь в моче
Присутствие крови в моче является симптомом нарушений в работе почек и нижних мочевыводящих путей. Если кровь определяется в урине визуально, говорят о макрогематурии. Симптом может проявляться следующим образом:
- красный, бурый, розовый цвет мочи;
- сгустки крови красного цвета;
- тонкие нитевидные черные включения.
Цельная кровь попадает в урину при повреждении сосудов. Такое бывает на фоне:
- инфекционно-воспалительных заболеваний верхних и нижних мочевыводящих органов, сопровождающихся повреждением слизистых;
- механических травмах (в результате удара, ранения, попадания инородного тела, при прохождении конкрементов по протокам);
- прогрессирования опухолевых заболеваний (рак почек, мочевого пузыря, простаты).
Примеси крови в моче нужно отличать от специфического окрашивания в результате приема медикаментов или употребления некоторых продуктов. Так, урина становится красной в результате употребления свеклы, ревеня, некоторых красных ягод.
Если кровь обнаружена в анализе мочи только микроскопически (в процессе лабораторного анализа), говорят о микрогематурии. Термин означает попадание в мочу форменных элементов крови, в частности красных кровяных телец. Количество может быть незначительным, поэтому окрашивание урины не происходит. Симптом часто является первым признаком развития гломерулонефрита — воспалительного поражения фильтрационной системы почек, при котором существенно нарушается проницаемость капиллярных стенок и эритроциты выходят сквозь них в мочу.
Если у Вас остались вопросы, позвоните нам по телефону: +7 Администраторы медицинского всегда готовы проконсультировать Вас.
Почему лейкоциты повышаются у беременных
ОАМ – обязательное исследование, назначаемое беременным. В третьем триместре контролировать показатели необходимо еженедельно.
Из-за того, что антигенная нагрузка на организм повышается, в анализах допускается незначительное превышение нормы лейкоцитов.
Резкое повышение концентрации дает врачу основания заподозрить:
- сахарный диабет беременных;
- болезни мочевыделительной системы (цистит или пиелонефрит);
- осложнение в виде тяжелого поражения почек;
- молочницу;
- нарушение тонуса мочевого пузыря.
Возможные патологические причины присутствия крови и белка в моче

Наиболее частые причины:
- Инфекция мочевыводящих путей (уретрит, цистит). Состояния проявляются болями и резями при мочеиспускании, учащенными позывами.
- Травма. При падении, ушибах живота и области поясницы могут быть травмированы почки.
- Почечнокаменная болезнь. Конкременты могут повреждать почечную ткань, что ведет к попаданию форменных элементов крови и белков в урину.
- Пиелонефрит. Инфекционное поражение почек может быть обусловлено распространением инфекции из нижних отделов урогенитального тракта.
- Гломерулонефрит. Поражение фильтрационной системы почек сопровождается микрогематурией и протеинурией.
- Патологии простаты. При повреждении тканей простаты кровь может попадать в мочевыводящие пути и выходить с мочой.