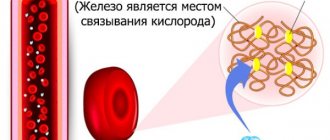
Гемоглобин — это белок, который содержит железо, он переносит кислород из легких к органам. Патология, при которой уровень гемоглобина падает ниже нормы, называется анемией
Анемия сопровождается слабостью, головными болями, шумом в ушах, сниженным аппетитом и нарушением сна. Наиболее уязвимая категория пациентов с анемией — это дети раннего и школьного возраста. Школьники быстро утомляются, медленнее обучаются и запоминают меньше информации, не высыпаются и становятся раздражительными. При тяжелых анемиях возникают дистрофические изменения в сердечной мышце — это приводит к нарушению работы сердца и недостаточности кровообращения.
Уровень гемоглобина можно поднимать лекарствами и пищевыми продуктами. Однако выбор лечения зависит от вида анемии и ее причины. В этой статье мы ответим на вопросы: какая норма гемоглобина у детей, почему он снижается, в каких продуктах содержится и как предотвратить анемию у детей.
Гемоглобин — какая норма у ребенка
У каждого показателя крови есть норма, в том числе и у гемоглобина. Всемирная организация здравоохранения приводит следующие нормы гемоглобина у детей:
- новорожденные дети до 2 недель жизни — не ниже 150 г/л;
- дети от 2 до 4 недель жизни — 120 г/л и выше;
- дети возрастом от 6 до 59 месяцев — 110-140 г/л;
- дети возрастом от 5 до 11 лет — 115-140 г/л;
- дети возрастом от 12 до 14 лет — 120-150 г/л;
- дети и взрослые старше 15 лет — 130-160 г/л.
Все, что ниже, считается анемией легкой (ниже нормы, но выше 90 г/л), средней (70-90 г/л) или тяжелой (ниже 70 г/л) степени тяжести. Каждая из трех степеней тяжести имеет собственные симптомы и тактику лечения.
Железодефицит у подростков
Гебиатрия как она есть
Одно из важных направлений в современной педиатрии – подростковая медицина (или гебиатрия) – раздел медицины, изучающий процессы полового созревания, взросления, роста и развития организма подростка, а также специфические заболевания, характерные для этого периода жизни.
Очевидно, что выделение подростковой медицины в самостоятельное направление связано с уникальными особенностями пубертата – гормональным взрывом и межсистемной гетерохронией (неодновременным формированием разных функциональных систем). С ними так или иначе связано развитие пограничных состояний практически любой системы организма. На грани между нормой и патологией зарождается большая группа физиологических отклонений, предопределенных ростовым скачком и сложной эндокринной, вегетативной и иммунной перестройкой организма.
Именно в это время к формированию многочисленных транзиторных функциональных расстройств добавляются ранее скрытые органические дефекты: гипоталамическая дисфункция с широким спектром клинических проявлений (вегетативная дисфункция, метаболический синдром и пр.), врожденная неполноценность соединительной ткани (висцероптозы, суставная гипермобильность, остеохондроз и пр.), усугубляющие и без того сниженные адаптационные способности перестраивающегося организма.2
Одни из этих медицинских проблем пубертата постепенно сглаживаются и преодолеваются организмом, но другие требуют обязательной коррекции. К ним, без сомнения, относится железодефицитное состояние – синдром, тесно связанный с бурным процессом роста (увеличением объема и мышечной массы, и крови) и увеличением потребностей организма в железе (Fe).3 Недостаток этого химического элемента в организме ведет к нарушению образования гемоглобина (Hb) и снижению темпов его синтеза, накоплению свободного протопорфирина в эритроцитах, развитию гипохромной анемии и трофических расстройств в органах и тканях. Разумеется, это лишь усугубляет проблемы и без того расстроенного перестройкой организма.4
В последнее столетие (особенно в последние 50 лет) в пубертате произошли существенные изменения – снизился возраст его наступления. Так, возраст менархе в странах Центральной Европы и в США снижается каждое десятилетие на 2–3 месяца. Связывается это со стабильностью социально-экономических условий, повышением качества жизни и общего здоровья популяции.5
Дефицит распространенного элемента
Несмотря на широкое распространение железа в природе, его дефицит в организме человека – явление частое. Ежегодно в мире регистрируется диагноз «Анемия» (80–95% приходится на анемию, обусловленную дефицитом железа) у более 1,5 млрд человек.6-7 Около трети (более 30%) этих больных – подростки.8
Рисунок. Распространенность железодефицитной анемии у подростков в зависимости от региона проживания.9
А как известно, Fe – один из основных микроэлементов в организме человека, и его значение для нормальной жизнедеятельности чрезвычайно велико. Регуляция обмена веществ, процессы переноса кислорода, тканевое дыхание, состояние иммунологической резистентности – все это сферы его влияния. Железо входит в состав различных белков и ферментов человека: около 70% его общего количества – в гемопротеинах (основной представитель – гемоглобин, 58% Fe); 9% – в миоглобине; до 4% – в цитохромах, пероксидазах, каталазах и ряде негемовых ферментов (ксантиноксидаза, НАДН-дегидрогеназа, аконитаза, трансферрин, лактоферрин).
Таблица. Основные железосодержащие субстраты организма и их функции9
| Субстрат | Функция |
| гемоглобин (Hb) | транспорт кислорода |
| миоглобин | транспорт и депонирование кислорода в мышцах |
| каталаза | разложение перекиси водорода |
| цитохром | тканевое дыхание |
| пероксидаза | окисление |
| трансферрин | транспорт железа |
| ферритин | тканевое депонирование железа |
| гемосидерин | тканевое депонирование железа |
| ксантиноксидаза | образование мочевой кислоты |
| дегидрогеназы | катализ окисления-восстановления |
Этими эндогенными затратами и определяется потребность организма в Fe. Его темпы роста, нутритивный статус, тип питания, наличие хронической инфекции, различные кровопотери и другие факторы порождают конкретный спрос. Колеблется он в достаточно широком диапазоне. Наивысший – у беременных женщин (5-6 мг/кг/сут.). Высок он и в пубертате – периоде бурного роста и возрастных поведенческих особенностей (нерационального питания из-за желания худеть, философии строгого вегетарианства, интенсивных спортивных нагрузок и пр.) – 2 мг/кг/сут. Собственно, уже высокий спрос на Fe требует включения подростков в группу риска по развитию железодефицита.
Нормальная концентрация гемоглобина у подростков:
►девочки (12–18 лет) – 112–152 г/л; ►мальчики (12–18 лет) – 120–160 г/л.
Основные причины дефицита железа у подростков:
- ограничения в питании;
- несбалансированный рацион;
- вегетарианство;
- глистные инвазии;
- анорексия;
- обильные и продолжительные менструации у девочек;
- ожирение (чем выше индекс массы тела, тем выше риски);
- заболевания ЖКТ, в том числе гастрит;
- большие физические нагрузки (например, при занятиях спортом).
Дефицит железа в этой возрастной группе заметно чаще наблюдается у девушек. Для многих авторов объяснение очевидно: становление менструальной функции и большие ежемесячные кровопотери. В Японии, по данным исследования, латентная форма недостатка Fe развивается у 71,8% школьниц уже через 3 года после начала менструаций.10 Хотя, справедливости ради, у этих авторов есть оппоненты, считающие, что даже обильные менструальные кровотечения выступают не в роли основной причины синдрома, а дополнительной, сочетающейся с другими – с усиленным ростом, недостаточным содержанием Fe в пище.11
Нередко это состояние развивается у подростков (и мальчиков, и девочек), страдающих избыточным весом и ожирением, причем железодефицит увеличивается пропорционально увеличению индекса массы тела (ИМТ).12-13
В ряде случаев (особенно при имеющемся скрытом дефиците железа) развитие латентного железодефицита провоцируют занятия спортом, фитнесом. Интенсивные физические нагрузки снижают абсорбцию железа в кишечнике и увеличивают его потери из-за гемолиза эритроцитов, к тому же рост мышечной массы для синтеза миоглобина и гемоглобина требует большего количества Fe.
Среди факторов риска важное место занимают хронические заболевания – патологии желудка и двенадцатиперстной кишки, глистные инвазии, воспалительные заболевания кишечника, инфекционные заболевания (туберкулез, бруцеллез, микоз и пр.), атрансферринемия, коллагенозы, нервная анорексия, идиопатический гемосидероз легких, синдром Гудпасчера и др.9
От дефицита к анемии
Железодефицитная анемия (ЖДА) – клинико-гематологический синдром, характеризуемый нарушением синтеза гемоглобина из-за дефицита железа и развивающийся на фоне различных патологических (физиологических) процессов.
В зависимости от степени дефицита железа выделяют три стадии:
- прелатентный дефицит железа (снижение запасов Fe в депо), практически не имеющий клинических проявлений;
- латентный дефицит железа (снижение содержания как депонированного, так и транспортного пула Fe); проявления: сидеропенический синдром, различные трофические нарушения со стороны кожи, ее придатков и слизистых, появляется извращение вкуса и обоняния, развивается астено-вегетативный синдром, мышечная гипотония, изменения нервной регуляции, снижается иммунная реактивность организма;
- железодефицитная анемия, ЖДА (полное истощение запасов Fe, приводящее к снижению синтеза гемоглобина и других железосодержащих соединений).
Внешние симптомы анемии у подростков проявляются анемическим и сидеропеническим синдромом:
- дистрофические изменения кожных покровов, волос, ногтевых пластин;
- извращенное восприятие вкусов и запахов;
- боли в мышцах;
- нарушения нервной регуляции (выражаются в склонности к депрессивным состояниям, перепадах настроения, ухудшении памяти и успеваемости);
- усталость;
- головокружение, иногда обмороки;
- головные боли.
Суточная потребность в железе подростков в РФ9
| Возраст Пол | 11–14 лет | 14–18 лет | ||
| муж. | жен. | муж. | жен. | |
| Железо (мг/сут.) | 12 | 15 | 15 | 18 |
Классификация ЖДА по степени тяжести (ВОЗ):14-15
1. Анемия легкой степени тяжести – концентрация гемоглобина (Hb) в крови от 110 до 90 г/л. 2. Умеренно выраженная анемия – концентрация Hb в крови от 89 до 70 г/л. 3. Тяжелая анемия – концентрация Hb в крови менее 69 г/л.
Железодефицитная анемия не угрожает жизни и здоровью, если вовремя начать лечение. В противном случае возможно развитие тяжелых осложнений.
Возможные осложнения железодефицитной анемии:
- сердечная недостаточность;
- снижение иммунитета;
- обострение хронических заболеваний;
- дисфункции некоторых органов.
При критическом снижении уровня Hb, ниже 70 г/л, требуется срочная госпитализация, серьезное лечение и долгий период восстановления. Осложнения в этом случае могут быть еще более тяжелыми. Поэтому всем подросткам рекомендуется своевременная диагностика и профилактика железодефицитных состояний.
Нормализация и восполнение
Во всех случаях железодефицитного состояния необходимо установить непосредственную причину его возникновения и по возможности ее ликвидировать (устранить источник кровопотери, провести терапию основного заболевания, осложнившегося сидеропенией). Лечение должно быть комплексным и нацеленным не только на устранение анемии как симптома, но и на ликвидацию дефицита железа и восполнение его запасов в организме.
Поскольку алиментарный фактор – одна из основных причин развития дефицита железа у подростков, важно прежде всего скорректировать диету пациента, обогатив рацион продуктами, содержащими гемовое железо. Его лучший источник (усваивается 20–25% железа) – красное мясо (телятина, говядина, баранина). Несколько уступает этим видам мяса курятина и свинина. Еще в меньшей степени усваивается железо из печени и рыбы (оно содержится в виде ферритина и гемосидерина).
Негемовое железо, содержащееся в овощах, фруктах, орехах, усваивается плохо (1–5%). Более того, усиливают или ухудшают биодоступность Fe многие факторы.
Тормозят абсорбцию негемового железа – танины (какао, черный чай и некоторые виды травяных чаев), карбонаты и фосфаты (пищевые добавки), оксалаты (шпинат, капуста, свекла, орехи, шоколад, чай и др.), этилендиаминтетрауксусная кислота (консервант), кальций (много в молочных продуктах), растительные волокна, фитиновая кислота (грецкие орехи, миндаль, бобовые, отруби), препараты, снижающие кислотность желудочного сока (антисекреторные препараты, антациды), и пр.
Усиливают абсорбцию негемового железа – аскорбиновая, лимонная, янтарная кислоты, фруктоза, цистеин, сорбит, никотинамид.
Средняя биодоступность железа из обычного пищевого рациона не превышает 10%.16
Но когда прелатентный дефицит железа переходит в латентный или в высшую стадию – железодефицитную анемию, требуется серьезная терапия (рациональное сбалансированное питание будет поддерживать нормальный баланс Fe после лечения).
Два основных правила при лечении железодефицитных состояний: установление и, по возможности, устранение непосредственной причины ЖДА и восполнение дефицита железа лекарственными железосодержащими препаратами (ПЖ).17-18
Выбор оптимального ПЖ, его дозы и длительности терапевтической коррекции железодефицитных состояний у подростков должен быть индивидуальным, учитывающим психологический статус пациента и все возможные побочные эффекты. 19 Сегодня фармацевтический рынок обширен (более 3 десятков торговых наименований). Представленные на нем ПЖ отличает содержание Fe, наличие дополнительных компонентов (аскорбиновая и янтарная кислоты, витамины, фруктоза и пр.), влияющих на фармакокинетику, лекарственные формы и конечно же стоимость. Медицинские издания за последние годы им уделили немало внимания: обсуждали вопросы стратегии и тактики лечения больных ЖДА, сравнивая данные о сравнительной эффективности различных ПЖ, их биодоступности, влиянии на процессы перекисного окисления, о побочных эффектах, рассматривая клиническое значение лекарственной формы. Это очень важные профессиональные вопросы, которые нельзя обойти стороной.
Например, на каком способе введения препарата следует остановить свой выбор. Эксперты, готовившие национальные практические рекомендации и рекомендации ВОЗ по ведению больных ЖДА, в основу которых были заложены данные большого числа клинических исследований сравнительной эффективности и переносимости ПЖ, метаанализов и опыта практикующих докторов,20-21 предпочтение отдают пероральным препаратам. Основание: разница в скорости нормализации уровня Hb при пероральном и парентеральном применении ПЖ минимальна (все зависит от биодоступности каждого конкретного препарата), а при применении, к примеру, ПЖ Сорбифер Дурулес, как показывают исследования (Carson J.L. and Adamson J.W.), у ПЖ для внутривенного введения по этому параметру нет преимуществ перед пероральными.22 Достоверных различий в динамике прироста уровня Hb у больных ЖДА, принимавших ПЖ перорально или парентерально, не было отмечено. А если нет различий, то, конечно, предпочтительнее более простая и удобная в применении, не вызывающая дополнительного стресса форма, повышающая приверженность лечению.36 А парентеральные ПЖ рекомендуются в качестве альтернативы, к примеру, у пациентов с сопутствующими воспалительными заболеваниями ЖКТ.23
Еще одна важная и вызывающая много споров тема касается выбора ПЖ по валентности железа, входящего в препарат, – двух- или трехвалентное (Fe2+ и Fe3+). Как показывает доказательная медицина, уровень абсорбции солей Fe2+ в несколько раз выше, чем солей Fe3+, поэтомуони обеспечивают более быстрый прирост Fe в сыворотке крови и Hb. Препаратам, содержащим Fe3+, для достижения нужного результата требуется значительно большее время (и это, если в организме нет дефицита меди, иначе они неэффективны), а курс приема – более длительный. Степень абсорбции отражается и на частоте развития нежелательных эффектов.24
Важнейшие требования к пероральным ПЖ, применяемым в детской практике, – хорошая биодоступность, высокая безопасность, наличие различных лекарственных форм, удобных для пациентов всех возрастов, а также характеристики, обеспечивающие хорошую приверженность лечению.
Остановив выбор ПЖ по валентности, – Fe2+ – надо определиться с его составом. Наиболее распространенными пероральными препаратами двухвалентного железа, назначаемыми пациентам с ЖДА (детям, взрослым, пожилым, беременным), по-прежнему остаются препараты на основе сульфата железа (СЖ). Это средства первой линии терапии ЖДА. Их эффективность подтверждена как иностранными специалистами,25 так и отечественными исследователями.24 Среди последних – профессор Сеченовского университета Л.И. Дворецкий, долгие годы изучавший эти препараты. Еще в 2006 г. он и его коллеги исследовали 2 препарата СЖ (в т.ч. и Сорбифер Дурулес) и препарат железо-полимальтозного комплекса в виде жевательных таблеток.26 У всех пациентов на фоне терапии получен благоприятный клинический эффект (значительное уменьшение или исчезновение признаков анемии и сидеропении) и повышение или нормализация уровня. Наиболее интересными в этом изыскании оказались величина и темпы прироста уровня Hb. Со 2-й недели появилось статистически значимое различие между группой больных, получавших препарат СЖ и ЖПК (2,2 г и 1,1 г/л соответственно; р 27 Как, впрочем, и последующие работы, выполненные его коллегами, например, сравнивающие эффективность 5 различных препаратов СЖ (в суточной дозе 70–200 мг элементарного железо), величину и скорость прироста уровня Hb.28
Эти и многие другие исследования безоговорочно свидетельствуют о клиническом значении биодоступности одного из препаратов СЖ – Сорбифер Дурулес. Даже в условиях, когда больному, казалось бы, показано парентеральное применение ПЖ – после бариатрических операций (билиопанкреатическое шунтирование) по поводу патологического ожирения, т.е. в условиях значительного уменьшения «кишечной площади» абсорбции железа. Длительный мониторинг (5 лет) продемонстрировал, что у пациентов, не принимавших ПЖ, достоверно более низкие уровни Hb и Fe в сыворотке крови, начиная с 4 и 3 лет после операции соответственно. То есть биодоступность препарата позволяет в условиях значительного сокращения площади всасывания железа достигать абсорбции, адекватной для поддержания его гомеостаза у пациентов этой категории.29 Эксперты связывают столь высокую биодоступность этого ПЖ с аскорбиновой кислотой, входящей в его состав.
Сорбифер Дурулес содержит 320 мг сульфата железа (соответствует 100 мг двухвалентного железа) и 60 мг аскорбиновой кислоты.
Если учесть, что цель терапии ПЖ – не только нормализация уровня Hb, но и восполнение тканевых запасов Fe, становится понятно, что она достаточно длительная. Полная нормализация содержания Hb (при максимально переносимой дозе) происходит через 6–8 недель. Для восполнения запасов Fe после этого необходимо еще 3 месяца приема ПЖ (в суточной дозе в 2 раза меньшей, чем при купировании анемии). Если же избыточные потери железа продолжаются (при менструальных кровотечениях), специалисты рекомендуют назначать ПЖ короткими курсами (по 7–10 дней ежемесячно). А при рецидиве анемии показан повторный курс в течение 1–2 месяцев.
Поэтому, доказав эффективность железосодержащих препаратов на основе сульфата железа (СЖ), исследователи не оставили в стороне и вопросы безопасности их применения. На большом клиническом материале (с включением электронных баз данных, кохрановских обзоров, результатов клинических исследований – 111 КИ, 10 695 пациентов и спонтанных сообщений о нежелательных эффектах, НЭ) был проведен обстоятельный системный анализ переносимости различных пероральных ПЖ у больных ЖДА.30 Наименьшая частота НЭ отмечена при применении СЖ, содержащего мукопротеазу (препарат с замедленной формой высвобождения железа): общие – 4,1%, нарушения функции ЖКТ – 3,7%. И именно он стал референсным при дальнейшем анализе нежелательных эффектов. Различие по частоте их развития при применении СЖ с мукопротеазой и других ПЖ статистически значимо (p
В торговом названии Сорбифер Дурулес второе слово как раз и указывает на эту особенность препарата. Технология «Дурулес» основана на «упаковке» действующего вещества в биологически инертную пластиковую субстанцию. Сначала оно высвобождается из поверхностных слоев; затем из более глубоких. Это происходит постепенно (в течение 6 часов), равномерно и малыми дозами, поэтому слизистая кишечника раздражается значительно меньше и улучшается переносимость препарата, что немаловажно при длительной терапии. После полного высвобождения ионов Fe2+ опустевший носитель разрушается и выводится из кишечника. К слову, такая лекарственная форма страхует и от образования желтой каймы на зубах при длительном приеме.31-32
Для полноты картины можно привести системный обзор 106 исследований, включавших более 10 тыс. больных, которые получали терапию различными пероральными ПЖ.33 В нем показана более низкая частота нарушения функции ЖКТ при приеме ПЖ с замедленным высвобождением железа (3,7%) по сравнении с другими лекарственными формами СЖ (31,6%). И именно применение препаратов СЖ с замедленным высвобождением железа наши зарубежные коллеги рассматривают как клинический стандарт лечения ЖДА, независимо от показаний.34
Основные принципы лечения ЖДА:
- терапия должна проводиться преимущественно ПЖ для перорального приема;
- ПЖ назначаются в адекватных дозах, которые рассчитывают для конкретного больного с учетом массы его тела и терапевтического плана лечения;
- предпочтительно назначение ПЖ, содержащих вещества, которые усиливают всасывание железа;
- нежелателен одновременный с ПЖ прием пищевых и лекарственных веществ, уменьшающих всасывание железа;
- нецелесообразно назначать ПЖ при наличии признаков нарушения кишечного всасывания;
- без специальных показаний нецелесообразно одновременное с ПЖ назначение витаминов В1, В12, фолиевой кислоты;
- достаточная продолжительность насыщающего курса терапии ПЖ (не менее 1–1,5 месяцев);
- необходимость контроля эффективности терапии ПЖ;
- терапия не должна прекращаться после нормализации уровня гемоглобина;
- гемотрансфузии при ЖДА должны проводиться строго по жизненным показаниям;
- в соответствующих ситуациях необходима поддерживающая терапия ПЖ.
Итак, актуальность проблемы ЖДА объясняется невозможностью нормального функционирования организма человека, сколько бы лет ему не было, в условиях дефицита железа. Одним из критичных по этому дефициту принято считать подростковый возраст. Характерные для пубертата серьезные перестройки эндокринной, вегетативной и иммунной систем, физиологический ростовой скачок нередко ведут к формированию различных функциональных расстройств. Железодефицитное состояние, обусловленное несоответствием потребностей в этом элементе (из-за бурного роста) и его поступлением в организм подростка, без адекватной коррекции может привести к развитию серьезных осложнений. Поэтому ЖДА у пациентов этой категории требует от врача особого внимания и экстренных мер по коррекции железодефицита. Тем более что современная фармакология представляет различные решения для медикаментозной терапии. Есть в этом арсенале и железосодержащий препарат, отвечающий важнейшим требованиям, предъявляемым педиатрической практикой, – хорошая биодоступность, высокая безопасность, наличие лекарственных форм, удобных для подростков, а также характеристики, обеспечивающие хорошую приверженность лечению, – это Сорбифер Дурулес. Его прием обеспечивает высокий среднесуточный прирост уровня гемоглобина, позволяющий снизить сроки лечения, уменьшить его стоимость и риск развития побочных эффектов, а хорошая переносимость препарата и удобный режим дозирования – высокий комплаенс больных.
Литература
1 Шилин Д.Е. Синдром изолированного пубархе у девочек / Руководство для эндокринологов. М. 1999, с. 1–19.
2 Бокова Т.А., Масликова Г.В. Железодефицитные состояния у подростков: принципы коррекции. Лечащий врач. № 9, 2014, с. 49–51.
3 Maeda M., Yamamoto M., Yamauchi K. Prevalence of anemia in Japanese adolescents: 30 years’ experience in screening for anemia. Int. J. Hematol. 1999. Vol. 69. Iss. 2, p. 75–80.
4 Романова Т.А. Особенности пубертатного периода на современном этапе. РМЖ. Т. 12, № 13, 2004, с. 780–786.
5 Дедов И.И., Семичева Т.В., Петеркова В.А. Половое развитие детей-подростков: норма и патология. М. 2002, с. 50–66.
6 McLean E., Cogswell M., Egli I., Wojdyla D., de Benoist B. Worldwide prevalence of anaemia, WHO Vitamin and Mineral Nutrition Information System, 1993–2005. Public Health Nutr., 2009, 12, p. 444–454.
7 World Health Organization. Conclusions and recommendations of the WHO consultation on prevention and control of iron deficiency in infants and young children in malaria-endemic areas. Food Nutr. Bull. 2007, 28, p. 621–627.
8 Cotta R.M., Oliveira F.C., Magalhães K.A. et al. Social and biological determinants of iron deficiency anemia. Cad. Saude Publica, 2011, vol. 27, suppl. 2, p. 309–320.
9 Боткина А.С. Железодефицитная анемия у подростков. Практика педиатра. Ноябрь-декабрь; 2015; стр. 6–7.
10 Kagamimori S., Fujita T., Naruse Y., Kurosawa Y., Watanabe M. A longitudinal study of serum ferritin concentration during the female adolescent growth spurt. Annals of Human Biology, 1998, vol. 15, p. 413–419.
11 Идельсон Л.И. Гипохромные анемии. М: Медицина. 1981. 192 с.
12 Pinhas-Hamiel O., Newfield R.S., Koren I. et al. Greater prevalence of iron deficiency in overweight and obese children and adolescents. Int. J. Obes. Relat. Metab. Disord. 2003, 27, p. 416–418.
13 Nead K.G., Halterman J.S., Kaczorowski J.M. et al. Overweight children and adolescents: a risk group for iron deficiency. Pediatrics. 2004, 114, p. 104–108.
14 UNICEF/UNU/WHO. Iron Deficiency Anemia: Assessment, Prevention, and Control. A Guide for Programme Managers. Geneva. WHO/NHD, 2001.
15 World Health Organization et al. Haemoglobin concentrations for the diagnosis of anaemia and assessment of severity. Geneva. WHO, 2011.
16 Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации. Методические рекомендации МР 2.3.1.2432-08 (от 18 декабря 2008 г.), 41 с.
17 Казюкова Т.В., Самсыгина Г.А., Левина А.Л. Проблемы терапии железодефицитной анемии у детей-подростков. Педиатрия, 2002, № 6, с. 4–10.
18 Городецкий В.В., Годулян О.В. Железодефицитные состояния и железодефицитная анемия: лечение и диагностика (метод. рекомендации). М., 2006, 25 с.
19 Тарасова И.С., Чернов В.М. Новые направления в диагностике, лечении и профилактике железодефицитных состояний. Современная педиатрия. № 2, 2012, с. 18–24.
20 WHO. Iron deficiency anemia; assesment, prevention and control. A guide for programme managers. Geneva: World Health Organization. 2001, p. 1–114.
21 Румянцев А.Г., Масчан А.А. Федеральные клинические рекомендации по диагностике и лечению железодефицитной анемии. М., 2015.
22 Carson J.L. and Adamson J.W. Iron Deficiency and Heart Disease: Ironclad Evidence? Hematology. 2010, vol. 4, 1, p. 348–350.
23 Стуклов Н.И., Семенова Е.Н. Лечение железодефицитной анемии. Что важнее, эффективность или переносимость? Существует ли оптимальное решение? Журнал международной медицины. № 1 (2), 2013, с. 47–55.
24 Л.И. Дворецкий. Сульфат железа в лечении железодефицитной анемии: позиции сохраняются. Терапевтический архив. № 10, 2021, с. 108–112.
25 Auerbach M., Adamson J. How we diagnose and treat iron deficiency anemia. Am J Hematol. 2021, 91 (1), p. 31–38.
26 Дворецкий Л.И., Заспа Е.А. Алгоритмы диагностики и лечения железодефицитных анемий. Фарматека. № 5 (120), 2006, с. 117–120.
27 Дворецкий Л.И., Колендо С.Е. Сорбифер Дурулес в лечении железодефицитных анемий. Международный медицинский журнал. № 3–4,1999, с. 171–173.
28 Городецкий В.В., Годулян О.В., Верткин А.Л. Сравнительная эффективность и переносимость различных железосодержащих препаратов у больных железодефицитной анемией. Русский медицинский журнал, № 5, 2004, с. 309–315.
29 Дворецкий Л.И., Ивлева О.В. Ключевые вопросы лечения железодефицитной анемии. Врач. № 2, 2021, с. 68–73.
30 Cancelo-Hidalgo M., Castelo-Branco C., Palacios S. et al. Tolerability of different oral iron supplements: a systematic review. Curr Med Res Opin. 2013, 29 (4), p. 291–303.
31 Elwood P., Williams G. Comparative trial of slow-release and conventional iron preparations. Practitioner. 1970, 204 (224), p. 812–815.
32 McDiarmid T Johnson Diane E. Are any oral iron formulations better tolerated than ferrous sulfate? J Fam Pract. 2002, 51(6), p. 575–577.
33 Manasanch J., Castelo-Branco C., Cancelo-Hidalgo M. Tolerability of different oral iron supplements: a systematic review. In: Proceedings of the 16th WONCA European Conference; 2010.
34 Santiago P. Ferrous versus ferric oral iron formulations for the treatment of iron deficiency: a clinical overview. The Scientific World Journal. Volume 2012, Article ID 846824, 5 p. https://dx.doi.org/10.1100/2012/846824;2012:846824.
Почему у ребенка понижен гемоглобин
Причины снижения уровня гемоглобина у детей: кровопотеря, недостаточное производство крови в костном мозгу и усиленное разрушение эритроцитов.
Причины низкого уровня гемоглобина:
- злокачественные (раковые) опухоли;
- анемия на фоне дефицита витаминов;
- железодефицитная анемия;
- апластическая анемия;
- цирроз печени;
- лимфома Ходжкина;
- гипотиреодизм;
- хроническая болезнь почек.
Первая причина — кровопотеря. Она бывает острой и хронической. Обычно уровень гемоглобина снижается спустя несколько часов после начала кровопотери. Хроническая кровопотеря приводит к анемии в случае, когда в организме недостаточно железа и его не хватает для производства новых эритроцитов. Примеры кровопотерь: желудочно-кишечное кровотечение при язве, рак кишечника или почек, переломы костей, недавно перенесенное хирургическое вмешательство, обильные менструации у девочек подросткового возраста.
Вторая причина — малое производство крови (недостаточность эритропоэза). В этом случае, снижение уровня гемоглобина обуславливается инфекциями, наследственными патологиями, заболеваниями почек, дефицитом меди и фолиевой кислоты, недостаточностью витамина В1 и мальабсорбцией.
Кроме того, недостаточность эритропоэза бывает при миелофиброзе и остеомиелосклерозе. Миелофиброз — патология, при которой фиброзная ткань постепенно замещает кроветворную ткань в костном мозге. Остеомиелосклероз — это замещение соединительной тканью кроветворной. Эти расстройства обычно возникают при раковых заболеваниях: лимфоме, множественной миеломе, хроническом миелогенном лейкозе.
Третья причина — усиленное разрушение эритроцитов. Бывает при патологическом увеличении селезенки, приеме некоторых медикаментов (хинин, хинидин, пенициллин, тиклопидин), гемолитико-уремическом синдроме, вирусной инфекции Эпштейна-Барр (вирус герпеса человека 4 типа), малярии, ботулизме, столбняке, врожденных пороках сердечного клапана, укусах пауков, недостаточности уровня фосфатов в крови.
Другие причины понижения уровня гемоглобина в крови:
- воспалительные заболевания тонкой и толстой кишки;
- недостаточное поступление железа в организм ребенка;
- хронические болезни почек;
- недоношенность ребенка;
- поздняя или ранняя перевязка пуповины;
- лямблиоз — паразитарное заболевание кишечника;
- инфицирование Helicobacter pylori и атрофический гастрит.
Существуют группы и факторы риска, которые могут привести к низкому уровню гемоглобина и наиболее распространенному типу анемии — железодефицитной:
- если ребенок родился с малой массой тела;
- дети, которые родились из многоплодной беременности;
- дети, которые не получали достаточное количество железа при грудном вскармливании и употреблении молочных смесей;
- дети, которые часто переносят инфекционные заболевания;
- дети с аллергиями;
- недоедание, малообеспеченность.
Не всегда снижение уровня гемоглобина расценивается как патология. У детей, особенно у подростков, для развития организма нужно много железа. Из-за быстрого роста микроэлемента может временно не хватать, поэтому в крови снижается уровень гемоглобина. Особенно это касается детей и подростков, которые активно занимаются спортом. У них может развиваться «анемия атлетов». При питании продуктами с большим содержанием железа недостаток устраняется.
Разновидности заболевания
Специалисты выделяют несколько видов анемии:
- острая, возникающая после травмы со значительной кровопотерей или при частых носовых кровотечениях;
- гемолитическая, возникающая в случаях разрушения содержащих гемоглобин эритроцитов до выполнения своих функций;
- симптоматичная, сигнализирующая о наличии в организме ребенка хронических заболеваний;
- железнодефицитная, являющаяся наиболее распространенной.
Лечение пониженного гемоглобина у ребенка
Выбор метода лечения гемоглобина у ребенка полностью зависит от причин, вызвавших заболевание, и от индивидуальных показателей. После определения путей устранения причин заболевания педиатр дает родителям рекомендации относительно рациона питания малыша, режима дня. Врач расскажет о противопоказаниях, о мерах профилактики и т.д. К числу эффективных мер следует отнести железовосполняющую терапию.
Как проявляется низкий гемоглобин
Признаки низкого уровня гемоглобина проявляются по-разному. Их можно разделить на группы симптомов: астеническая, эпителиальная, сердечно-сосудистая, мышечная и синдром вторичного иммунодефицита.
Астенические симптомы проявляются повышенной утомляемостью, раздражительностью, эмоциональной неустойчивостью, вялостью, рассеянностью внимания. Дети плохо спят, мало едят или вообще не хотят принимать пищу. Дети могут жаловаться на шум в ушах, головокружение и головные боли.
Эпителиальные симптомы: у детей бледное лицо, участки ног и ногти, бледные ушные раковины и слизистая оболочка рта. Кожа сухая и часто шелушится. Волосы становятся ломкими, могут выпадать. В уголках рта появляются «заеды». Ребенок может жаловаться на жжение языка и сухость во рту, трудности при глотании и тошноту.
Сердечно-сосудистые симптомы: учащение сердцебиения, редко одышка. Иногда ребенок жалуется на боли в области сердца.
Мышечные симптомы: мускулы ослабевают, ребенок быстро утомляется от простых занятий, может невольно испражняться днем и ночью из-за слабости мышцы сфинктера.
Синдром вторичного иммунодефицита проявляется тем, что ребенок часто болеет простудными заболеваниями. Нередко у него возникают отиты, пневмонии и кишечные инфекции. Редкие симптомы низкого уровня гемоглобина — повышение температуры тела до 38 0С, моча с красным оттенком, отеки на лице.
Прогноз и профилактика
Заместительная терапия препаратами железа — эффективный метод лечения ЖДА (железодефицитной анемии) у детей. Правильный подбор лекарственного средства и дозировки поможет быстро справиться с недугом. При отсутствии своевременной терапии прогнозы могут быть неблагоприятными, высок риск развития нарушений, связанных с кислородным голоданием тканей организма ребенка. Поэтому следует обратиться к педиатру при появлении первых тревожных признаков, наблюдаться у врача в профилактических целях после перенесенных тяжелых инфекций, травм и вмешательств.
Специалисты занимаются не только анализом симптомов и лечением анемии у детей. Вы можете обратиться к педиатру или гематологу в профилактических целях: регулярные осмотры имеют огромное значение. Важно знать, что нехватку питательных веществ можно выявить достаточно рано, не допуская развития неприятных симптомов и осложнений. В группе риска по развитию этого синдрома находятся дети, рожденные раньше срока и/или с дефицитом массы тела. Также важно проконтролировать состояние после перенесенных травм, операций, тяжелых инфекционных заболеваний.
Снизить вероятность развития анемии можно с помощью простых рекомендаций: наблюдения за рационом ребенка, регулярными прогулками и строгим распорядком дня, умеренными физическими нагрузками.
Низкий гемоглобин — что делать
Если вы обнаружили у ребенка симптомы, описанные выше, обратитесь к педиатру. Он осмотрит ребенка, выслушает сердечные тоны, даст направление на общий и биохимический анализ крови, которые могут подтвердить сниженный уровень гемоглобина. После того, как врач диагностировал анемию и выявил ее причину, ребенку назначается лечение и диета.
В зависимости от причины анемии, врач назначает разное лечение. Например, при дефицитных анемиях (когда в организм не поступает достаточное количество питательных веществ) назначают лекарства, компенсирующие дефицит: витамины группы В или препараты железа. При В12-дефицитной анемии врач назначает витамин В12 (цианокобаламин), а в тяжелых случаях показано переливание эритроцитарной массы. При анемии хронического заболевания назначаются препараты железа и рекомбинантный эритропоэтин.
Часто анемический синдром проявляется при других заболеваниях, например, при патологии почек, инфекциях или расстройствах желудочно-кишечного тракта. В таком случае врач назначает лечение основного заболевания, которое восстановит уровень гемоглобина в крови.
Как записаться к педиатру
Педиатрическое отделение, созданное на базе АО «Медицина» (клиника академика Ройтберга) в Москве, предлагает услуги европейского уровня по диагностике, лечению и профилактике пониженного гемоглобина. Для получения высококвалифицированной медицинской помощи вы можете записаться к педиатру, который проведет осмотр и комплексное медицинское обследование ребенка.
Для записи к специалисту Педиатрическое отделение АО «Медицина» (клиника академика Ройтберга) воспользуйтесь одним из следующих способов:
- формой быстрой записи на сайте;
- по круглосуточному телефону;
- с помощью мобильного приложения.
АО «Медицина» (клиника академика Ройтберга) находится в центре Москвы по адресу 2-й Тверской-Ямской пер., 10, в пяти минутах ходьбы от метро «Маяковская».
Продукты, повышающие гемоглобин
Продуктами питания можно повысить уровень гемоглобина при железодефицитной анемии. При других видах (дисгемопоэтическая, постгеморрагическая, гемолитическая, В12-дефицитная анемии) нужно специфическое лечение препаратами, переливание крови или хирургическое вмешательство.
Список продуктов повышающих гемоглобин:
- тахинная халва содержит более 50 мг железа на 100 г продукта. Также халва содержит витамины Е, В, фосфор, цинк и кальций. Некоторые из этих веществ улучшают усвоение железа в пищеварительном тракте;
- мясные продукты: говядина, печень, язык, крольчатина, телятина. Содержание железа в этих продуктах колеблется от 5 до 30 мг на 100 г продукта;
- сушеные грибы: они содержат до 30 мг железа на 100 г готового продукта;
- морепродукты: кальмары, креветки, моллюски, икра, гребешки. Они содержат до 30 мг железа на 100 г продукта;
- пшеничные отруби содержат до 15 мг железа на 100 г продукта;
- морская капуста содержит до 12 мг железа на 100 г продукта;
- свекла — 30 мг микроэлемента на 100 г продукта;
- гранат — до 30 мг железа на 100 г продукта.
В ежедневный рацион рекомендуется добавить продукты, обогащенные кобальтом и марганцем: кальмар, тунец, треска, сом, камбала, щука, овсяные отруби, рисовая мука. Эти продукты помогают усваиваться железу и ускоряют производство гемоглобина. Также в пищу рекомендуется добавить лекарственные травы: крапиву двудомную, череду трехраздельную, настой плодов шиповника, землянику, чай из плодов рябины, черную смородину.
Методы диагностики анемии у детей
Основной метод исследования при подозрении, что у ребенка присутствует анемия, – это лабораторные анализы
. Так, в клиническом анализе крови сразу видно снижение уровня гемоглобина – менее 110 г/л, а также Er, ЦП сывороточного железа, концентрации ферритина, содержания витаминов, билирубина, насыщения трансферрина железом.
Иногда для установления точной причины симптоматики нужна биопсия костного мозга
с последующим гистологическим исследованием.
Диагностика позволяет установить степень тяжести и форму анемии. По ее результатам ребенку могут потребоваться консультации у узкопрофильных врачей (нефролога, гастроэнтеролога, гинеколога и др.), обследования почек (УЗИ) и органов ЖКТ (УЗИ брюшной полости, ЭГДС).
Лечение анемии у детей
Когда анемия у детей является не самостоятельным заболеванием, а симптомом другой патологии, все меры направляются на лечение первичного очага. В других же случаях первое, что должны делать родители, если у ребенка анемия, – это скорректировать его рацион. Необходимо не только сбалансированное питание, но и правильный режим приема пищи.
Детям старшего возраста рекомендуется употреблять больше говядины, печени, морепродуктов, зелени, бобовых, зеленых овощей и фруктов, овощных и фруктовых соков (свежевыжатых, а не пакетированных).
Если анемией болеет грудной младенец, находящийся на вскармливании материнским молоком, то нужно в первую очередь скорректировать рацион матери – включить в него не только богатые железом продукты, но и препараты железа, поливитаминные комплексы. Не следует затягивать с введением прикорма – мясного пюре, яичного желтка, фруктовых и овощных соков, овощей. Когда ребенок – на искусственном вскармливании, то педиатр должен назначить специальную молочную смесь с повышенным содержанием железа.
Клинические рекомендации для детей при анемии также включают дополнительный сон, достаточные прогулки на свежем воздухе, УФО, массаж, ежедневную гимнастику.
При анемии также проводится медикаментозное лечение, включающее препараты железа, поливитаминные комплексы на срок в среднем 1,5-2,5 месяца или до нормализации у детей клинических показателей крови. Если случай тяжелый, врач может назначить гемотрансфузию (переливание эритроцитарной массы).Источник: М.В. Эрман Железодефицитные анемии у детей // Здоровье – основа человеческого потенциала: проблемы и пути их решения, 2013
Осложнения заболевания
Если анемия у ребенка существует длительное время, то ее последствиями могут быть: выпадение волос, высокая ломкость ногтей. Тяжелая форма патологии может приводить к повышенной кровоточивости (геморрагический синдром), потерям сознания.