Интересные факты
| Параметры | Показания |
| Срок с зачатия | 17 недель |
| Срок по месячным | 19 недель |
| Какой месяц | 5 |
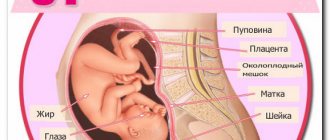
| Размеры и вес плода | 200-230 мм, 240-270 г |
| Размеры матки | На 1-2 см ниже пупка или на уровне его |
| Вес беременной | Прибавка за последнюю неделю не более 400-500 г |
Ваш малыш размером с
Манго
200-230 мм Размер
240-270 г Вес
Это спокойное время для мамы и малыша. С каждым днем ваш животик все больше округляется, а плод становится похожим на крошечного человечка.
Активность малыша, его шевеления
Именно на сроке 19 недель малыш проявляет наибольшую активность: для его шевелений пока достаточно свободного места в матке, а нервная система стимулирует мозг к тому, чтобы совершенствовать движения. Ребенок сжимает пальчики на руках и кувыркается, отталкиваясь от стенок матки. Развитие плода на 19-й неделе беременности позволяет будущей маме пережить абсолютно новые ощущения: сначала — легкие толчки, затем — более активные перемещения. Эти шевеления приносят главную позитивную новость: беременность протекает нормально. Если беременность уже вторая или третья, шевеления плода вы можете почувствовать на пару недель раньше этого срока.
Ощущения будущей мамы
Беременность уже не скрыть от посторонних глаз, живот заметен, даже если на женщине просторная одежда. Вагинальные выделения становятся более обильными. Это нормально, обусловлено влиянием прогестерона. Усиливается пигментация кожи. Пятна могут появиться на лбу, щеках и верхней губе – это так называемая хлоазма, или маска беременности. Темнеет кожа на внутренней поверхности бедер. Это также результат гормональных изменений.
К 19 неделе, как правило, женщина может набрать от 3,5 до 6,5 кг. Болезненность в груди проходит, молочная железа заметно увеличилась, у многих уже появляется молозиво.
Что происходит с маткой?
Она, конечно же, растет, и теперь ее дно, то есть верхняя часть, расположена примерно на уровне пупка. Ее приблизительный вес – 300 граммов. Матка давит на внутренние органы, из-за чего возникает частое мочеиспускание, изжога, запор, одышка. Из-за смещения центра тяжести тела у беременной появляются боли в пояснице.
Кому назначают скрининг?
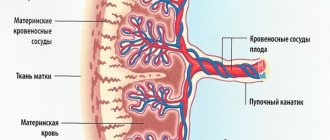
Ультразвуковую диагностику во 2 триместре делают всем будущим мамам. Если отсутствуют какие-либо риски, врачу тем не менее крайне необходимо оценить развитость плода, владеть информацией о росте и наборе массы ребенка, насколько адекватно формируются все его органы. К тому же важно отслеживать состояние плаценты матери, которая именно теперь, в эти сроки беременности активно трансформируется, чтобы обеспечивать малыша нужными веществами питания, реализовывать потребность в кислороде.
Поэтому врач клиники на приеме в первые месяцы беременности напомнит женщине о важности скрининга 2 триместра, уточнит на какой неделе ей необходимо выполнить УЗИ, подробно расскажет, как и что смотрят во время манипуляции и почему данное исследование играет такую роль.
Забор венозной крови для биохимического анализа будет рекомендовано проводить лишь тем женщинам, у которых в анамнезе есть некоторые риски формирования аномалии или предыдущие результаты скрининга, обследования на гормоны в начале беременности были сомнительными.
Беременность 19 недель: развитие плода
Девятнадцатая неделя беременности – это период активного роста малыша. Сейчас в нем 240-270 граммов и 20-23 см. Ему еще достаточно места в утробе, поэтому он часто двигается, переворачивается, кувыркается, толкается. Его действия более скоординированы. Тело имеет правильные пропорции, хрящевая ткань продолжает заменяться на костную. Возникает режим сна и бодрствования, который зачастую может не совпадать с маминым, и тогда многие женщины просыпаются по ночам, чувствуя шевеления плода.
Стремительно развивается нервная система:
- В головном мозге формируются зоны, отвечающие за восприятие запаха, звуков, прикосновений и зрительных образов.
- Продолжается образование миелиновой оболочки нервных волокон, отвечающей за связь между клетками.
- Завершается развитие зрительных анализаторов, скоро малыш начнет открывать и закрывать глаза.
Как часто шевелится ребенок на 19 неделе беременности
Нормой считается 10 шевелений в течение 12 часов. Меньшее число свидетельствует о недостатке кислорода у плода и требует консультации специалиста. Однако на этом сроке проводить подобные подсчеты рановато: ребенок не столь крупный, чтобы мама могла отследить все его движения. Тест информативен с 24-28 недели в зависимости от того, какая беременность по счету.
Цена обследования
Стоимость УЗИ во II триместре в среднем колеблется в пределах 600-850 руб. За исследование маточно-плацентарно-плодового кровотока с помощью допплера нужно заплатить порядка такой же суммы. Такое полное обследование целесообразно, поскольку допплер позволяет узнать функциональность сердечно-сосудистой системы. При многоплодной беременности (если ожидается двойня и больше) цена на ультразвуковое и допплерографическое исследования возрастет на 150-200 руб. Если нет возможности сфотографировать самостоятельно, можно приобрести снимок УЗИ прямо у врача-сонолога. Эта услуга в среднем обойдется в 150-300 руб.
Ультразвуковое исследование идеально подходит для пренатального скрининга. Оно не доставляет дискомфортных ощущений и не скрывает в себе никаких рисков для здоровья будущей мамы и ее ребенка. Помимо вышеперечисленных, важным преимуществом является его высокая результативность – с его помощью на 19 и других неделях беременности можно подробно узнать процесс становления и этапы развития систем организма ребенка, оценить функциональность репродуктивных органов женщины.
Анализы и УЗИ
К очередному приему гинеколога сдайте общий анализ мочи для исключения инфекций мочеполовой системы, а также общий анализ крови, где самым важным показателем будет уровень гемоглобина. По нему специалист определит наличие или отсутствие анемии – частого осложнения 2 триместра, связанного с недостатком железа в крови.
Сейчас оптимальное время для 2 скрининга беременности. С помощью УЗИ и биохимического анализа крови можно выявить риски развития генетических патологий у плода. Во время ультразвукового исследования можно определить и пол будущего ребенка.
Описание процедуры диагностики
Манипуляция делается трансабдоминально – через переднюю брюшную стенку. Беременная женщина ложится спиной на кушетку, освобождает от одежды живот. Врач наносит гель на живот и скользит по нему датчиком, который присоединен к монитору аппарата. На экране визуализируется плод, врач измеряет все нужные показатели.
Чаще всего в кабинете находится 2 монитора, чтобы будущая мама тоже могла наблюдать за своей малюткой. Допускается присутствие и будущего папы, который может сделать фото монитора с изображением малютки.
Что обсудить с врачом
Я не чувствую шевелений плода
Если беременность первая, то в норме вы можете впервые почувствовать движения малыша в утробе на 18-20 неделе. Прислушивайтесь к себе. Если же вы уже испытали это ощущение, а потом оно пропало на 10-12 часов, то стоит обратиться к гинекологу, чтобы убедиться, что с ребенком все в порядке.
У меня болит низ живота и в паху
Обычно дискомфорт возникает после резких движений и проходит самостоятельно в течение нескольких минут. Так проявляется растяжение круглой связки, удерживающей матку в правильном положении. Если же низ живота болит продолжительно, и ему сопутствуют необычные вагинальные выделения, следует немедленно обратиться за медицинской помощью.
Что понадобится на УЗИ

Проведение ультразвуковой диагностики не нуждается в специальной подготовке. Сама процедура так же не относится к сложным манипуляциям. На таком сроке не требуется наполнять мочевой пузырь, так как амниотической жидкости уже достаточно для рассмотрения структуры интересующих областей. Употребление пищи перед процедурой никаким образом не влияет на результаты УЗИ.
Во многих клиниках не указывается необходимость что-то приносить с собой, в обратном случае – вас предупредят об этом заранее. Чаще всего, для проведения процедуры, от пациента может понадобиться пеленка и салфетки. Пеленку нужно будет постелить на кушетку, поскольку УЗИ проводят в положении лежа. Салфетки используют для того, чтобы протереть излишки геля.
Низкая плацентация – возможное осложнение 19 недели
К этому сроку заканчивается формирование плаценты. От места ее прикрепления к стенке матки зависит протекание беременности. В норме плацента должна прикрепляться к самой верхней точке матки, здесь наилучший кровоток. Когда же она располагается в нижней части, в области шейки матки, речь идет о предлежании плаценты. Плод по мере роста давит на нее, что может привести к отслойке и угрозе прерывания беременности.
Не существует специфического лечения такого состояния. Есть лишь общие рекомендации: исключить интимную жизнь и физические нагрузки. Если к 36 неделе плацента не поднимается сама, то женщину госпитализируют в стационар роддома и, по показаниям, выполняют кесарево сечение.
Первое УЗИ на ранних сроках беременности (до 11 недель)
Ультразвуковое исследование беременности от А до Я
УЗИ позволяет не только установить наличие беременности, но и наблюдать за процессами роста и развития малыша. Ультразвуковое исследование является единственным методом, позволяющим выявить пороки развития плода. Исследование позволяет своевременно выявлять замершую беременность, внематочную беременность, установить причину кровянистых выделений, заподозрить наличие хромосомной патологии у плода (например, болезни Дауна).
Безопасность УЗИ при беременности подтверждена исследованиями Американского Института Ультразвука в Медицине, в ходе которых не было установлено каких-либо изменений тканей и клеток млекопитающих при воздействии на них ультразвуком. При использовании этого метода на протяжении более 30 лет не было получено данных о возникновении каких-либо осложнений у плода.
Узи плода прочно вошло в клиническую практику. Мы предоставляем Вам информацию о том, что должно включать в себя УЗИ в различные сроки беременности и какой результат Вы должны получить после прохождения этого исследования.
Первое УЗИ на ранних сроках беременности обычно проводится при помощи трансвагинального датчика. В 6-10 недель беременности УЗИ позволяет установить, что данная беременность является прогрессирующей, (т.е. плод имеет нормальное сердцебиение), развивается внутри матки (т.е. исключить грозный диагноз внематочной беременности), установить количество плодов. Это исследование рекомендовано тем женщинам, у которых при этой беременности появились кровянистые выделения, или при наличии в прошлом выкидыша, замершей или внематочной беременности.
В 11 недель плод достигает достаточных размеров, и можно проводить подробную оценку его основных анатомических структур. В эти сроки могут быть диагностированы выраженные пороки развития плода, которые несовместимы с жизнью или приводят к тяжелой инвалидизации.
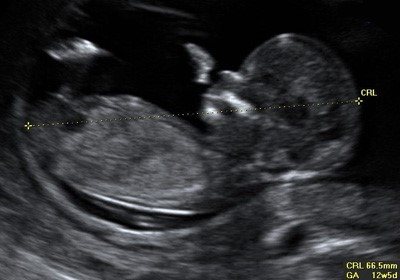
Так проводится измерение копчико-теменного размера плода в первом триместре
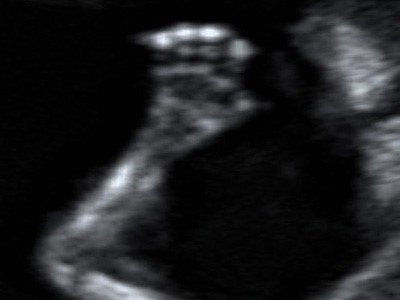
Рука плода на 12-й неделе беременности
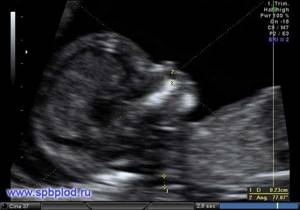
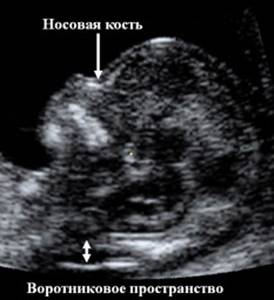
С 11 по 13 неделю можно выявить ультразвуковые маркеры (признаки) хромосомной патологии плода – увеличение толщины воротникового пространства плода и отсутствие у него носовой кости при проведении УЗИ.
Толщина воротникового пространства плода (ТВП) – это размер участка между кожей плода и мягкими тканями, окружающими шейный отдел позвоночника. Воротниковое пространство выявляется у плодов как в норме, так и при хромосомных заболеваниях (например, болезни Дауна), но для плодов с хромосомными заболеваниями характерно увеличение толщины воротникового пространства более 2,5мм. Воротниковое пространство у всех плодов самопроизвольно исчезает после 14 недель беременности, поэтому очень важно пройти исследование с 11 по 13 неделю беременности, когда его можно измерить.
Носовая кость в норме определяется при УЗИ с 10 недели беременности. У плодов с хромосомной патологией процессы окостенения происходят позже, поэтому отсутствие носовой кости при ультразвуковом исследовании в эти сроки может являться признаком хромосомной патологии плода.
Для оценки этих признаков врач должен обладать высокой квалификацией, так как получение необходимых ракурсов плода в ранние сроки беременности требует опыта и технических навыков. Для измерения ТВП необходимо получить такое изображение:
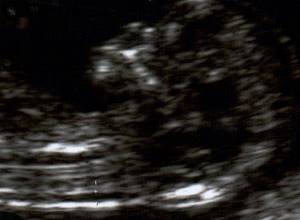
На фото УЗИ беременной видна только голова и верхняя часть туловища плода, четко виден профиль, носовая кость и ТВП. Достаточно часто можно увидеть такие некорректные изображения:
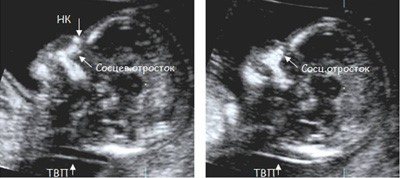
На этих изображениях плод лежит криво, увеличение изображения недостаточное, нельзя увидеть четкий профиль плода. Измерение ТВП в таких изображениях НЕКОРРЕКТНО и приводит к завышению или занижению риска болезни Дауна!!!
Помимо измерения толщины воротникового пространства и оценки носовой кости, предложено еще несколько маркеров: оценка кровотока через трикуспидальный клапан сердца и через венозный проток, а так же измерение лицевого угла плода. Оценка данных маркеров требует от врача высокой квалификации, и возможна только после получения международной сертификации по каждому маркеру.
Обычно кровь в сосудах плода течет в одном направлении: от сердца к периферическим сосудам. При наличии хромосомной патологии у плода или пороков сердца направление тока крови может изменяться, и в некоторые фазы сердечного цикла кровь начинает течь обратно к сердцу.
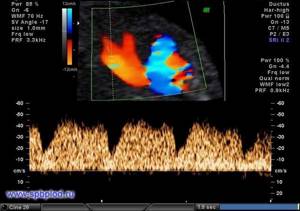
Нормальный кровоток в венозном протоке плода в 12 недель беременности
Обратный кровоток в венозном протоке плода в 12 недель беременности
Регистрация кровотока через трикуспидальный клапан сердца и через венозный проток (этот небольшой сосуд есть только у плодов, в периоде новорожденности кровоток в нем прекращается, и он закрывается) позволяет выявить до 65% плодов с болезнью Дауна. У 1-3% нормальных плодов мы также можем увидеть обратный кровоток в венозном протоке или через трикуспидальный клапан, поэтому эти признаки должны оцениваться в комплексе с другими данными ультразвукового исследования.
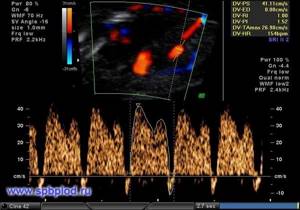
Нормальный кровоток через трикуспидальный клапан сердца плода при сроке 12 недель
Патологический обратный кровоток через трикуспидальный клапан сердца плода в 12 недель беременности
Измерение лицевого угла плода основано на том факте, что лица у пациентов с болезнью Дауна более широкие и плоские, чем у обычных людей. Та же закономерность отмечается и у плодов при данном заболевании. Измерив угол между лобной костью и верхней челюстью плода, можно сделать объективное заключение о наличии уплощенного профиля у плода; данный маркер присутствует у 60-65% плодов с болезнью Дауна в 1 триместре беременности.
Методика измерения лицевого угла плода в 12 недель беременности
При соблюдении необходимых стандартов, ультразвуковое исследование в 11-13 недель беременности с оценкой толщины воротникового пространства, носовой кости, лицевого угла, кровотока через трикуспидальный клапан и венозный проток позволяет выявить до 80% плодов с болезнью Дауна и другими хромосомными заболеваниями, а в сочетании с биохимическим скринингом позволяет довести эффективность диагностики до 85-90%. Следует еще раз подчеркнуть, что оценка этих маркеров требует высокой квалификации врача и возможна только после прохождения соответствующего тренинга и сертификации.
Ультразвуковое исследование в 11-13 недель беременности в настоящее время является наиболее эффективным способом профилактики рождения ребенка с болезнью Дауна или другими хромосомными заболеваниями.
Схема измерения толщины воротникового пространства
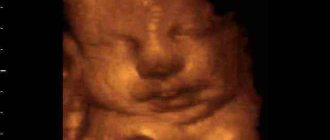
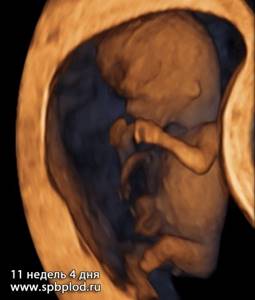
А так выглядит плод на объемных изображениях (3D/4D УЗИ) в первом триместре:
Мы надеемся, что эта информация поможет Вам лучше понять, для чего мы проводим это исследование, и почему важно провести его именно с 11 по 13 неделю беременности.
В 18-22 недели беременности плод достигает массы 400-500 грамм и длины 22-27 см. При таких размерах ультразвуковое исследование позволяет детально рассмотреть все анатомические структуры плода и выявить большинство пороков развития, которые требуют хирургической коррекции или приводят к ухудшению качества жизни ребенка. Кроме того, на этом УЗИ проводится поиск маркеров (признаков) болезни Дауна и других хромосомных болезней. Вид многих органов плода при болезни Дауна имеет небольшие отличия от вида нормальных органов, и комплексная оценка всех анатомических структур позволяет оценить риск наличия у плода болезни Дауна и рекомендовать, при необходимости, углубленную диагностику (инвазивными методами) этого заболевания.
После проведения УЗИ на этих сроках большинство вопросов пренатальной диагностики считаются закрытыми.
Кроме того, на УЗИ в 18-22 недели оценивается количество околоплодных вод, положение и структура плаценты. Трансвагинальным датчиком можно точно измерить длину шейки матки и таким образом определить риск развития преждевременных родов. Особенно это исследование рекомендовано женщинам, у которых уже были преждевременные роды, операции на шейке матки, а так же при многоплодной беременности.
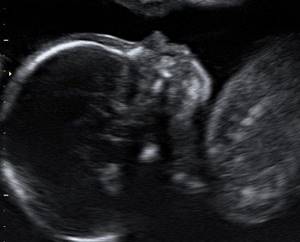
Профиль плода на 20-й неделе беременности в режиме 2D
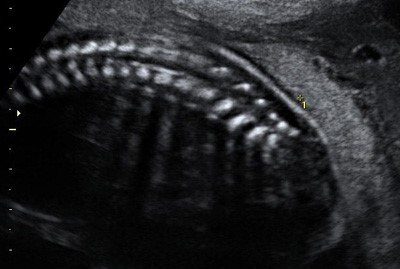
Позвоночник плода на 21-й неделе беременности в режиме 2D
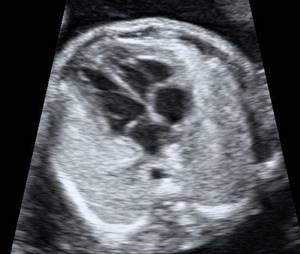
Камеры сердца плода на 22-й неделе беременности в режиме 2D
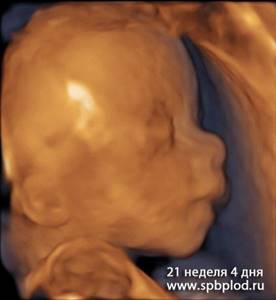
УЗИ пплода в 21 неделю и 4 дня в режиме 3D
Основная задача УЗИ в 32, 33, 34 недели — измерение окружности головы и живота, длины костей конечностей, и вычисление предполагаемой массы плода. Это позволяет спрогнозировать, возможны ли самопроизвольные роды, нет ли задержки развития плода или его непропорционального развития.
Кроме того, УЗИ в 32-34 недели позволяет:
- оценить внешний вид плаценты и убедиться, что ее положение в матке не препятствует нормальным родам
- измерить количество околоплодных вод и исключить многоводие и маловодие
- оценить расположение плода в матке (головное, тазовое или поперечное)
- оценить кровоток в сосудах плода и пуповины при помощи допплеровского исследования и таким образом убедиться, что плод получает достаточное количество кислорода и питательных веществ
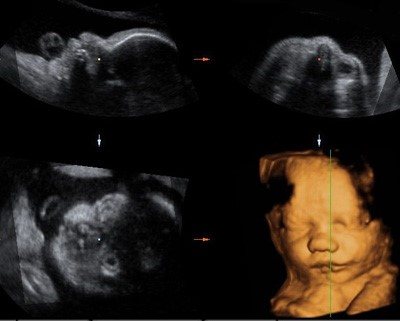
Лицо плода в 3-х проекциях в режиме 2D и его трехмерная (3D) реконструкция
Обычное УЗИ представляет собой серию двухмерных плоских изображений плода или его отдельных органов.
3D (3Д) УЗИ – это способ получения изображения, которое достигается путем сложного преобразования полученной двухмерной информации в трехмерную объемную модель. Преобразования выполняются при помощи специального трехмерного датчика и компьютерных программ, входящих в состав ультразвукового аппарата. Полученные объемы можно поворачивать и рассматривать с различных сторон.
4D(4Д) УЗИ – это получение трехмерного изображения плода и его движений в реальном времени. Таким образом, помимо объемного изображения плода добавляется четвертое измерение – время, и можно рассматривать двигательную активность и мимику плода в движении.
УЗИ в режимах 3Д и 4Д можно делать на разных сроках беременности, но результат и качество изображения в первую очередь зависит от положения плода в матке, количества околоплодных вод перед его лицом, наличия препятствий на пути движения ультразвуковой волны (миома матки, рубец на матке, подкожная клетчатка могут затруднять осмотр и ухудшать качество изображения). Так, если плод лежит вплотную к стенке матки, то получить трехмерное изображение его лица практически невозможно, как невозможно увидеть лицо человека, который уперся головой в стену. Иногда приходится подождать 15-20 минут, и продолжить исследование после изменения положения плода.
Оптимальный срок для получения изображения лица плода – 20-26 недель беременности. На этих сроках плод часто меняет свое положение, и вокруг него есть достаточное количество вод, чтобы увидеть лицо и туловище. После 30 недель беременности плод такой большой, что ему приходится хорошо сгруппироваться, чтобы уместиться в матке. При этом получение красивого трехмерного изображения лица может быть затруднено и даже невозможно – все зависит от положения плода.
Важно понимать, что УЗИ в режиме 3Д/4Д выполняется в дополнение к обычному УЗИ плода, и не может полностью заменить его. Измерение размеров плода и исключение пороков развития проводится с помощью обычного двухмерного УЗИ. Лишь при некоторых пороках развития применение трехмерного УЗИ дает врачу дополнительную информацию.
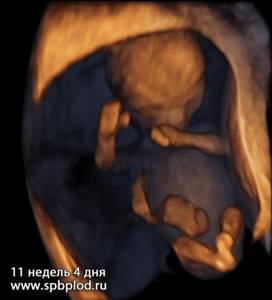
3D УЗИ пплода в 11 недель и 4 дня
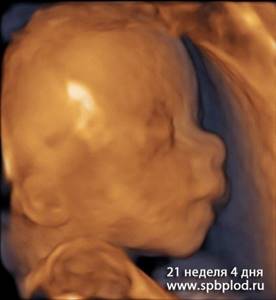
3D УЗИ пплода в 21 неделю и 4 дня
УЗИ при многоплодной беременности
Многоплодная беременность считается беременностью высокого риска различных осложнений для матери и плодов, так как организм женщины больше рассчитан на вынашивание одного плода. Поэтому при многоплодной беременности необходимо более часто проводить УЗИ и наблюдать за ростом и развитием плодов. Есть несколько типов двоен – в зависимости от количества плацент и оболочек.
Дихориальная диамниотическая двойня – самый благоприятный тип двоен. У каждого плода есть своя плацента, и свое околоплодное пространство, отделенное от другого амниотической перегородкой. Плоды могут быть одинакового или разного пола. Вероятность задержки развития одного из плодов при этом – 20% (в 4 раза выше, чем при одноплодной беременности), преждевременных родов – 5% (1% при одноплодной беременности). Для того, чтобы своевременно выявить эти осложнения, необходимо проводить УЗИ в 11-13 недель, 18-22 недели (как при одноплодной беременности) и далее каждые 4 недели до родов (при одноплодной беременности – в 32-34 недели). Если выявляются какие-либо осложнения, количество УЗИ может увеличиваться.
Монохориальная диамниотическая двойня – возникает при разделении оплодотворенной яйцеклетки на две части. При этом у плодов имеется одна общая плацента и собственное околоплодное пространство. Плоды всегда одного пола и полностью генетически идентичны. Наличие единой плаценты может приводить к развитию специфических осложнений, связанных с тем, что сосуды в этой плаценте могут соединять системы кровообращения обоих плодов. При этом один плод получает некоторое количество крови от другого плода, и они оба страдают от этого: у одного есть избыток крови, что приводит к повышенной нагрузке на его сердце; второй получает недостаточное количество крови, кислорода и питательных веществ, и начинает расти медленнее, в результате чего у него формируется задержка внутриутробного развития. Такое осложнение называется фето-фетальный трансфузионный синдром, и без своевременного лечения может привести к гибели одного или обоих плодов. Для того, чтобы не пропустить это осложнение, необходимо делать УЗИ в 11-13 недель (как при одноплодной беременности), в 16, 18, 20, 22, 24, 26, 28 недель беременности. Если выявляются признаки фето-фетального синдрома, УЗИ нужно выполнять еще чаще – 1 раз в неделю. Если до 28 недель беременности нет никаких признаков этого синдрома, то в дальнейшем его развитие крайне маловероятно, и УЗИ можно выполнять 1 раз в 4 недели – как при дихориальной двойне.
Монохориальная моноамниотическая двойня — возникает при разделении оплодотворенной яйцеклетки на две части, при этом у плодов имеется общая плацента и общее околоплодное пространство. Плоды всегда одного пола и полностью генетически идентичны. Это крайне редкий тип двоен, и сопровождается самым большим риском осложнений, задержки развития и внутриутробной гибели. Помимо осложнений, связанных с единой плацентой (см. описание выше), плоды находятся в общем околоплодном пространстве и не разделены амниотической оболочкой. Это может привести к перекруту и пережатию их пуповин, прекращению поступления крови к одному из них и, соответственно, его гибели. Риск этого осложнения очень велик, поэтому УЗИ делается каждую неделю беременности, а при выявлении признаков перекрута пуповины рекомендуется госпитализация и ежедневное наблюдение плодов; если состояние одного из плодов становится критическим, требуется немедленное родоразрешение путем операции кесарева сечения.
Назад к статьям
Что можно и нельзя
Органы чувств ребенка уже практически развиты, заканчивается формирование внутренних органов. В этот период женщина должна внимательно относиться к своему питанию, режиму сна и отдыха, физической нагрузке.
Вам можно и нужно:
- заниматься плаванием и специальной гимнастикой для беременных – спорт насыщает организм кислородом, укрепляет мышцы, улучшает кровообращение;
- выполнять упражнения Кегеля – развитые мышцы тазового дна помогут вам в родах и предупредят развитие послеродовых осложнений;
- проводить много времени на свежем воздухе – прогулки укрепляют нервную систему;
- встречаться с друзьями, вести культурную жизнь – социальная активность успокаивает, избавляет от тревожности.
Не стоит посещать сауну или принимать горячую ванну, а также поднимать вес более 3-5 кг. Это увеличивает тонус матки и может вызвать преждевременные роды. Выбирайте удобную обувь без каблука для предупреждения отечности и усталости ног и спины. Избегайте большого количества простых углеводов в рационе: сладкое и мучное повышает риск гестационного диабета.
Не забывайте о важном
В середине беременности будущей мамочке пора начинать подготовку к родам и жизни с малышом. Курсы и специализированные школы для беременных помогут научиться правильному дыханию при родах, выбрать вариант родов (классический, в воду, вертикальный, партнерские и т. д.), а также начать формирование списка необходимых вещей для новорожденного.
О чем необходимо помнить на 19 неделе беременности:
- О качественном сне. Вы уже не можете спать на спине и животе, но вполне реально хорошо высыпаться, используя подушку для беременных, которая позволяет снять нагрузку с живота и ног, удобно размещая их на специальных валиках.
- О лекарственных ограничениях. Даже если вы простудились, не спешите принимать препарат, которым вы обычно лечились до беременности: сначала проконсультируйтесь с врачом.
- О физической активности. Не проводите беременность, лежа на диване: гуляйте и путешествуйте в свое удовольствие, если на это нет запретов от врача. Не забывайте о том, что лучшим вариантом будет регулярное посещение спортклуба: сегодня практически любая спортивная сеть предлагает занятия для будущих мам специальной йогой, аквааэробикой, танцами живота, пилатесом. Если решите заниматься дома самостоятельно, выбирайте только привычный (не усложненный) уровень, не старайтесь сделать занятия интенсивными, не нагружайте тело так, как вы делали это до беременности. Если почувствуете усталость, слабость, головокружение — лучше завершите занятия. Отдыхайте после физических нагрузок и прогулок: немного полежите, перекусите.
- О контролироле за массой тела. Конечно, приятно ощущать, что токсикоз закончился, но это не повод увлекаться пирожными и конфетами. Тщательно составляйте свое меню на каждый день (не употребляйте алкоголь, газировку, фаст-фуд, не ленитесь готовить домашние блюда в духовке и на пару) — так вы дополнительно позаботитесь о родах без осложнений.
- О необходимых витаминах. Не забывайте принимать все препараты, назначенные врачом: их рекомендуют не «на всякий случай», а для того, чтобы пополнить недостающие в организме запасы питательных веществ. Сейчас у плода закладывается центральная нервная система, укрепляются хрящи и кости, формируются органы чувств: для того, чтобы все происходило по плану, малышу необходима витаминная поддержка. Особое внимание уделите курсу магния В6 — его назначает гинеколог в случае повышенного тонуса матки. Витамин поможет устранить боли и снизит риск преждевременных родов.
- Об интимной жизни. Токсикоз прошел, а животик еще не слишком велик, поэтому пользуйтесь возможностью возобновить свою интимную жизнь, если на это нет медицинских запретов (при угрозе прерывания беременности, истмико-цервикальной недостаточности, предлежании плаценты). Выбирайте наиболее удобные для вас позы, качественные смазки и и получайте удовольствие, не беспокоясь о малыше: когда хорошо маме — хорошо и ему. Здоровым женщинам секс во время беременности полезен, потому что во время оргазма организм выделяет гормон радости — эндорфин. А активные сексуальные позы позволяют женщине укрепить мышцы тазового дна и ног, которые будут полезны во время вертикальных родов.
Чек-лист 19 недели беременности
- Сдайте анализ крови на гемоглобин для исключения железодефицита и анемии.
- Пройдите 2 скрининг, если не сделали этого ранее.
- Выберите школу для будущих мам, где вы сможете узнать все о беременности, родах, восстановлении после них, уходе за новорожденным.
- Спите на левом боку, подкладывая под спину и между коленями подушку.
- Приобретите бандаж для беременных, который снимет излишнюю нагрузку со спины и предотвратит боли в пояснице.
Приглашаем вас в школу для будущих мам в Медицинском женском центре. Здесь вы научитесь правильно дышать в родах, делать самомассаж, ухаживать за свои телом и малышом после родов, подготовитесь к грудному вскармливанию. Занятия проводятся опытными акушерами-гинекологами и педиатрами.
Ваш список дел на этой неделе
Помимо управления вашими симптомами беременности, найдите время, чтобы расслабиться. Стресс не полезен для вас и вашего будущего ребенка. У вас может быть что-то, что можно охватить, но постарайтесь не оказывать на себя такого большого давления.
Анализы
Ваше УЗИ во время беременности – это сканирование врожденной аномалии (CAS), которое также иногда называют сканированием врожденной анатомии или 20-недельным сканированием, проводится во втором триместре, между 18 и 22 неделями. Международное общество ультразвука в акушерстве и гинекологии (Isuog) рекомендует CAS осуществляться в рамках рутинного пренатального ухода за беременными всех женщин.
Это типичное 2D или 3D узи для проверки общего развития вашего ребенка. Просто это более подробно помогает исключить аномалии роста «плода», такие как анэнцефалия (отсутствие сканирования верхушки черепа), пороки сердца и кишечные непроходимости, а также врожденные аномалии развития, такие как расщелина губы и расщелина позвоночника.
Ниже 19 недель беременности фото живота ожидающих девочек:

Как проводят скрининг?
Когда приходят сроки проведения УЗИ скрининга 2 триместра, необходимо записаться на прием к своему врачу. Для начала необходимо оценить результаты предыдущих исследований. Чтобы расшифровка результатов скрининга была адекватной, желательно проводить его на одном аппарате каждый раз, в одной и той же лаборатории, а также для максимальной объективности у одного врача.
В течение исследования женщина располагается лежа на спине, врач устанавливает датчик аппарата на переднюю стенку живота. Длительность исследования около 20-30 минут. Дополнительно проводится допплерография сосудов плода и матки для исключения патологий гемодинамики, определения параметров работы сердца ребенка.
Если будет назначен биохимический скрининг, кровь будут брать из вены женщины.
Достоверность результатов скрининга
Иногда бывает, что по предварительным результатам скрининга 2 триместра женщина попадает в группу риска по вероятным порокам. Не стоит паниковать раньше времени, случается, что итоги обследования являются ложноположительными. На окончательный результат влияют множество факторов: возраст 35 лет и старше, избыточный вес женщины (ожирение способствует изменению гормональных показателей крови), вредные привычки, бывшие или существующие, прием медикаментов или неблагополучное влияние окружающей женщину среды.
В каждом отдельном случае врач индивидуально оценивает достоверность анализов, наличие сопутствующих факторов. Если все же определяется достаточно высокая степень риска вероятных отклонений, тогда будущей маме назначат вспомогательные исследования:
- забор крови на определенные, специфические гормоны, помимо основных;
- взятие околоплодной жидкости, чтобы изучить ее содержание, манипуляция, которая называется амниоцентез;
- получение крови на анализ из артерии пуповины малыша – кордоцентез;
- гистологическое исследование ворсин хориона.
Кроме анализа крови из вены женщины, остальные исследования являются инвазивными и достаточно трудными, однако они максимально достоверно опровергают или подтверждают заключение врача, которое он делает по итогам скрининга 2 триместра.
Нормы
Нормальные значения показателей скрининга несколько вариативны. Это зависит от того, в какой лаборатории проводят исследование, какими единицами измерения пользуется врач. На окончательную расшифровку результатов будут влиять некоторые факторы, как то состояние женщины, обстоятельства (беременна женщина одним малышом или несколькими), масса тела (избыточный вес, ожирение), выявленные ранее хронические заболевания, вредные привычки и зависимости, способ зачатия (проведенное ЭКО, в частности).
Врач проводит всестороннюю оценку, смотрит не один показатель, а комплекс результатов, их сочетание. Как пример, в таблице приведены ориентировочные нормы гормональных уровней относительно того, каким является срок беременности на текущий момент:
| гормон | срок | норма |
| АФП | 17-19 недель | 15-95 МЕ/мл |
| ХГЧ | 15-25 недель | 10х103-35х103 МЕ/мл |
| свободный эстриол | 17 недель | 1,17-5,52 нмоль/л |
| свободный эстриол | 18-19 недель | 2,43-11,21 нмоль/л |
В комплексе с полученными итогами УЗИ скрининга врач делает окончательный вывод о вероятном наличии того или иного осложнения у плода. Стоит учесть, что заключение после скрининга не является установленным диагнозом, но только предполагает возможную степень риска.
Какие аномалии можно выявить?
По данным, что показывает УЗИ скрининг вместе с биохимией крови, можно заподозрить следующие пороки развития:
- три хромосомы вместо двух — так называемые трисомии (к ним относятся такие врожденные патологии как синдром Патау, синдром Дауна, синдром Эдвардса);
- триплодию – множественный набор пороков вследствие утроения хромосом;
- различные грыжи;
- пороки развития сердца малыша;
- отклонения в формировании нервной системы плода;
- аномалии в костной системе, ее строении.
Все перечисленные пороки весьма тяжелые, наличие некоторых может спровоцировать нежизнеспособность ребенка. Поэтому УЗИ плода от 11 до 22 недели, анализ венозной крови на гормоны при необходимости и консультация специалиста строго обязательны для женщины, вступившей, так сказать, во второй триместр беременности. Даже если после скрининга, выполненного в первые недели после зачатия, у врача не было подозрений на некоторый риск, повторное обследование необходимо для полного исключения вероятных отклонений и, разумеется, спокойствия будущей мамы.