Задайте ваш вопрос нашему специалисту по телефону или напишите нам! получить консультацию
Во время первого исследования определяют, где расположен плод, исключая таким образом внематочное расположение плодного яйца. Уже начиная с первого исследования можно определить сердцебиение плода.
На первом скрининговом исследовании определяют толщину воротниковой зоны. Увеличение размеров воротниковой зоны — повод для генетической консультации, так как оно является маркером врожденных пороков развития плода.
Во втором и третьем триместрах беременности во время ультразвукового исследования могут быть выявлены признаки инфицирования плода, в том числе и изменения в структуре головного мозга.
В третьем триместре проводится оценка структур легких плода, это необходимо для установления степени зрелости легких при предположении или необходимости преждевременных родов. Структуру легких изучают и для исключения внутриутробной пневмонии.
Тщательному изучению подвергаются все внутренние органы плода (сердце, кишечник, печень и т. п.). Во время исследования, особенно — проводимого во втором триместре беременности, можно изучить лицевые структуры плода для диагностики таких пороков развития, как волчья пасть и заячья губа. Можно также диагностировать и патологию закладки зубов.
Большинство будущих родителей интересует вопрос, можно ли обнаружить синдром Дауна с помощью ультразвукового исследования. Хочется отметить, что поставить этот диагноз на основании данных УЗИ очень сложно.
В большинстве случаев во время ультразвукового исследования, проводимого после 12 недель, можно определить пол ребенка.
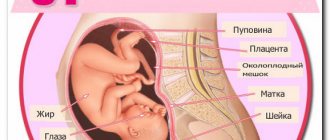
Плацента
Плацента окончательно формируется к 16 неделям беременности. До этого срока говорят о хорионе — предшественнике плаценты. Хорион — наружная оболочка зародыша, которая выполняет защитную и питательную функции. Во время ультразвукового исследования оценивают место прикрепления плаценты — на какой стенке матки расположен хорион или плацента, насколько плацента удалена от внутреннего зева шейки матки — места выхода из полости матки. В третьем триместре беременности расстояние от плаценты до внутреннего зева шейки матки должно составлять более 6 см, в противном случае говорят о низком прикреплении плаценты, а если плацента перекрывает внутренний зев — о предлежании плаценты. Такое состояние чревато осложнениями — кровотечением во время родов. Низкое прикрепление плаценты отмечают и во время ультразвуковых исследований, проводимых в первом и во втором триместрах, но до третьего триместра плацента может мигрировать, то есть подняться вверх по стенке матки.
Во время ультразвуковых исследований оценивают также структуру плаценты. Существует четыре степени ее зрелости. Каждая степень соответствует определенным срокам беременности: 2-я степень зрелости должна сохраняться до 32 недель, 3-я степень — до 36 недель. Если плацента изменяет структуру раньше положенного времени, говорят о преждевременном старении плаценты. Такое состояние может быть связано с нарушением кровотока в плаценте, обусловленным гестозом (осложнение беременности, проявляющееся повышением артериального давления, появлением белка в моче, отеков), анемией (снижение количества гемоглобина), а может являться индивидуальной особенностью организма данной беременной женщины. Преждевременное старение плаценты – это повод для проведения допплерографического и кардиомониторного исследований.
В ходе ультразвукового исследования определяют толщину плаценты. В норме до 36 недель беременности толщина плаценты равна сроку беременности +/- 2 мм. С 36-37 недель толщина плаценты составляет от 26 до 45 мм, в зависимости от индивидуальных особенностей.
По данным ультразвукового исследования можно подтвердить предположение об отслойке плаценты, поводом для которого являются кровянистые выделения из половых путей на любом сроке беременности. Участки отслойки видны на экране.
Допплерометрия и цели ее проведения
Допплерометрия является разновидностью УЗИ и осуществляется для оценки кровообращения плода и его кровоснабжения маточными и пуповинными сосудами матери. Нарушение этой связи провоцирует гипоксию у ребенка и развитие гестоза у женщины – позднего токсикоза, оказывающего негативное влияние на работу внутренних органов и являющегося причиной материнской смертности.
Степени отклонений внутриутробного кровообращения:
- Первая степень. Делится на 2 разновидности: А и В. В первом случае диагностируют нарушение маточно-плацентарного кровотока, во втором – плодово-плацентарного кровотока. Такое ухудшение чаще всего является временным, поэтому врач назначает дополнительное обследование через несколько недель для оценки динамики.
- Вторая степень. Нарушение затрагивает оба кровотока, из-за чего плод постоянно испытывает гипоксию. В этом случае требуются госпитализация пациентки и регулярное отслеживание изменений внутриутробного кровообращения.
- Третья степень. Критическое нарушение кровообращения, чаще всего связанное с преждевременной отслойкой или старением плаценты. Требует немедленного родоразрешения.
УЗИ является обязательной процедурой на 32-й неделе беременности, позволяющей оценить состояние плода и готовность будущей матери к родам. При подозрении на гипоксию плода врач назначает допплерометрию для исследования внутриутробного кровообращения. На основании результатов этих процедур принимается решение о необходимости госпитализации и способе родоразрешения.
Матка
В ходе ультразвукового исследования измеряют размеры матки, осматривают стенки матки на предмет наличия или отсутствия миоматозных узлов, на предмет повышенного тонуса мышечной стенки. Измеряют также толщину стенок матки.
Длина шейки матки в норме во время беременности должна составлять 4-4,5 см. Укорочение шейки — у первобеременной до 3 см, а у повторнобеременной — до 2 см, открытие маточного зева позволяет поставить диагноз – истмико-цервикальная недостаточность, при которой шейка матки начинает раскрываться уже в 16-18 недель, не в состоянии удержать развивающуюся беременность.
При трансвагинальном исследовании возможно установление срока беременности начиная с 2-3-х недель, проводится расчет предполагаемой даты родов, биометрия плода, при этом оцениваются: масса и размеры плода, предлежание, вид и позиция, начиная с 12-14 недель возможно установление пола плода (при удачном для исследования положении). Проводится изучение органов и систем плода с целью ранней диагностики пороков развития, также оценивается количество околоплодных вод, положение и степень зрелости плаценты, возможно выявление ее патологии. Также при УЗИ можно выявить:
- патологию пуповины,
- многоплодную беременность,
- истмико-цервикальная недостаточность,
- наличие (отсутствие) патологии в послеродовом периоде.
Первый скрининг (11 — 14 недель, оптимально 12-13 недель) делается для определения характеристик и наличия плодного яйца. При его нахождении, анализируется сердечная деятельность, движения и степень его развития (соответствует ли срокам беременности). При первом скрининге могут быть выявлены: неразвивающаяся и внематочная беременность, проблемы с хорионом, неадекватное развитие эмбриона (признаки синдрома Дауна, анэнцефалия, гигрома шеи). Так же УЗИ обнаруживает аномальные состояния матки. Следовательно, узи плода на раннем сроке крайне полезно для выявления патологий на первоначальной стадии.
Второй скрининг проводится на сроке 18 — 21 неделя (оптимально 20 — 21 неделя). На этом сроке все внутренности эмбриона, по развитию, очень близки к окончательному состоянию и можно оценивать правильно ли они развиваются. Конечно, все аномалии УЗИ выявить не в состоянии, но все же подавляющее большинство удается обнаружить. Если патология найдена, то дается прогноз на её развитие в течении оставшихся недель беременности. Второй скрининг обязательно дополняется допплерографией плода и оценкой маточного кровотока, для обнаружения и своевременного лечения хронической внутриутробной гипоксии плода.
Третий скрининг проводится на сроке 30 — 34 недели (оптимально 32 — 33 недели). Главная цель — оценить внутреннюю структуру плода, для выявления развития гипотрофии и его замедленного соматического развития. Если не выявить внутриутробную гипотрофию эмбриона, то это может стать причиной психосоматической и интеллектуальной задержки развития ребенка после рождения. В настоящий момент диагностика позволяет вовремя пройти лечение и исключить возможные осложнения. При этом скрининге тоже в обязательном порядке делается допплерография маточных артерий и плода, анализируется плацентарный кровток.
УЗИ при беременности (внескриниговые сроки) — исследование выполняется дополнительно к скрининговым исследованиям (не заменяет скрининговые исследования) при наличии показаний, либо по желанию пациентки. Проводится на любом сроке беременности.
УЗИ при беременности – это исследование состояния плода с помощью специального ультразвукового оборудования. На экране УЗИ-аппарата специалист видит, как расположен ваш малыш в матке, насколько его развитие соответствует сроку беременности, судит о состоянии здоровья будущего ребенка по специальным показателям. Современное УЗИ во время беременности позволяем вам не только увидеть своего ребенка, но даже сфотографировать его на память.
Ультразвуковая диагностика обладает высокой информативностью в оценке развития плода и является безвредной для матери и ребенка.Внутриутробное развитие плода — процесс динамический, поэтому УЗИ при беременности проводятся в сроки, дающие максимальную информацию об анатомии плода. При беременности проводится 3 обязательных ультразвуковых исследований. В ранние сроки (до 12 недель) ультразвуковая диагностика проводится по показаниям:
- диагностика факта наступления беременности при бесплодии, самопроизвольных выкидышах в анамнезе;
- уточнение срока;
- наличие признаков угрозы прерывания беременности (боли, кровянистые выделения);
- объемные образования тела матки, яичников.
Первое скрининговое исследование проводится в сроке 12 -14 недель. В эти сроки проводится оценка соответствия размеров плода сроку беременности, выявляются признаки хромосомной патологии у плода. УЗИ при беременности позволяет изучить анатомию плода: структуру головного мозга, наличие желудка, мочевого пузыря. Проводится оценка частоты сердечной деятельности плода. Определяется локализация хориона, особенность строения матки и наличие патологии яичников.
Ультразвуковая диагностика в I триместре играет важную роль в ранней диагностике врожденной патологии, выявлении признаков хромосомных аномалий (расширение ТВП), в выявлении патологического течения беременности и своевременной ее коррекции. При наличии расширенного воротникового пространства у плода беременные направляются на консультацию к генетику для проведения комплексного обследования и проведения дополнительных методов диагностики.
Второе скрининговое обследование проводится в сроке 22-24 недели. Основная цель ультразвуковой диагностики — выявление пороков развития плода и признаков хромосомной патологии, оценивается развитие всех органов и систем плода. Кроме того, проводится оценка роста плода, оценка количества околоплодных вод и состояния плаценты. В эти сроки определяется пол плода.
Третье скрининговое исследование проводится в сроке 32-34 недели. Оценивается анатомия всех органов и систем для выявления возможных аномалий, определяется положение плода и плаценты, количество околоплодных вод, признаки задержки развития плода и фетоплацентарной недостаточности.
Допплерометрия — это оценка кровотока в маточных сосудах и сосудах плода (артерия пуповины). Основными показаниями для проведения допплерометрии являются: заболевания беременной (гипертоническая болезнь, патология почек, сосудистые заболевания), задержка развития плода, изменение количества околоплодных вод, гестоз беременной, признаки преждевременного созревания плаценты.
Трехмерная эхография (3D УЗИ) — получение объемного изображения плода в реальном времени. Используется в качестве дополнительного метода при проведении УЗИ при беременности в скрининговые сроки. Безопасность метода много раз проверялась учеными всего мира. Ультразвуковая диагностика признана безопасным и надежным методом визуализации плода, интенсивность и мощность ультразвуковой волны остаются прежними — такими же, как и при обычной ультразвуковой диагностике.
Трехмерная эхография имеет преимущества при выявлении пороков развития лица, конечностей. Трехмерная эхография позволяет более наглядно увидеть будущего ребенка: как он расположен, как он двигается, какие эмоции испытывает. С 26 -28 недель беременности, используя объемное изображение в режиме реального времени, мы становимся очевидцами всех поведенческих реакций плода. Отчетливо можно видеть движения губ, высовывание языка, жевательные движения, широкое открывание рта. Во время УЗИ при беременности родители могут увидеть первую улыбку своего ребенка, можно сделать фотографию будущего ребенка. С помощью ультразвуковой диагностики можно заглянуть в ту сферу, которая скрыта от глаз людей, это является эмоциональной поддержкой развития беременности. При прохождении трехмерного УЗИ при беременности необходимо учитывать, что время обследования может быть несколько больше, чем при стандартном двухмерном. Качество получаемого изображения при использовании трехмерной ультразвуковой диагностики зависит от положения тела плода, расположения его конечностей, пуповины и плаценты. Сложности в получении объемных изображений могут быть обусловлены малым количеством околоплодных вод даже в тех случаях, когда их относительно малое количество еще не является патологическим (маловодием). Значительные проблемы в качестве картины обычно возникают при избыточном весе беременной или при наличии у неё рубцов на передней брюшной стенке после полостных операций. Успешность трехмерного УЗИ при беременности (получения качественных изображений плода) часто зависит от двигательной активности — чем более активен плод, тем больше шансов увидеть более интересные картины внутриутробной жизни.
Третье УЗИ при беременности делается почти перед родами на 32-34 неделе. Врач снова осматривает органы малыша, чтобы исключить вероятность патологий и провести своевременное лечение в случае их обнаружения. При каждом УЗИ оценивается состояние и зрелость плаценты. В результаты ультразвукового исследования также получают данные о количестве околоплодных вод.
Во время УЗИ определяют толщину стенок мматки. Если параметры не совпадают с нормой, то это говорит о повышенном тонусе матки. А если к повышенному тонусу прибавляются такие симптомы, как боли внизу живота, в пояснице — возможна угроза выкидыша.
Развитие плода
На этом сроке малыш весит в среднем 1,7 кг при росте 42,4 см. Обычно он уже располагается головой вниз, но и тазовое предлежание плода на 32 неделе – не приговор. Места и времени для переворота еще предостаточно. Вы можете способствовать этому, занимаясь плаванием или выполняя несложное упражнение. По 10-20 минут лежите на спине, приподняв бедра. Можно подложить под ягодицы подушку. Дышите спокойно, стараясь удлинять выдох. В большинстве случаев к 38 неделе малыш займет правильное положение в утробе.
Шевеление плода на 32 неделе беременности
Нервная система ребенка достаточно развита, и вы, наверное, уже почувствовали, что установился цикл его активности и покоя. В течение часа он может активно двигаться и толкаться, а затем вдруг затихнуть. Многие беременные жалуются, что период бодрствования малыша совпадает с их сном. В этом нет ничего удивительного. Ваши ритмичные движения, например, во время ходьбы просто укачивают ребенка. Когда же вы вдруг ложитесь отдыхать, малыш просыпается. Многие новорожденные сохраняют эту привычку в первые месяцы своей жизни и спят исключительно во время движения.
УЗИ вредно при беременности?
На сегодняшний момент времени УЗИ является одним из наиболее безопасных методов исследования в медицине и в акушерстве в частности. Однако, УЗИ – сравнительно молодой способ диагностики беременности и наблюдения за беременностью (массово применяется около 40 лет). Негативное действие УЗИ на плод еще не достаточно изучено, не существует долгосрочной статистической базы наблюдений.
Врачами рекомендуется три плановых ультразвуковых исследования в течение периода нормально протекающей беременности. Дополнительные УЗИ имеет смысл делать только в случае каких-то подозрений врача на осложнения беременности.
Помните! УЗИ нельзя злоупотреблять по собственной инициативе, например, ради того, чтобы посмотреть, как там развивается ребенок. Оставьте свои развлекательные эксперименты для других случаев! Смысл УЗИ — в сохранении здоровья матери и рождении здорового ребенка. Все остальные причины не стоят того, чтобы рисковать правильным развитием будущего ребенка.
Что обсудить с врачом
- Если вы не можете самостоятельно справиться с повышенной тревожностью в этот период беременности, проконсультируйтесь с перинатальным психологом. Он поможет проанализировать и принять свои эмоции, при необходимости назначит терапию. Такого специалиста вы сможете найти при многих родильных домах и женских консультациях. Прием здесь бесплатный.
- Если часто тянет живот, боли, вероятно, связаны с растяжением тканей растущей матки, а также с постепенным расхождением тазовых костей. Однако контроль специалиста не повредит. Узнайте, как отличить физиологический дискомфорт от патологического тонуса матки или других патологий.
3D УЗИ при беременности
Сразу оговоримся: в подавляющем большинстве случаев для диагностики и наблюдения за беременностью достаточно трех плановых 2D УЗИ.
3D и 4D УЗИ — трехмерное и четырехмерное ультразвуковые исследования назначаются по медицинским показаниям чрезвычайно редко и, в основном, являются прихотью будущих родителей малыша. Конечно, всем родителям хочется увидеть своего малыша еще до рождения и запечатлеть данные УЗИ на фото и видео, но к данному вопросу нужно подходить не только с точки зрения любопытства. «3d-узи» как метод диагностики может быть использовано только при особых показаниях по назначению врача и не рекомендуется для стандартного обследования при беременности, и тем более — для получения изображений плода без медицинских показаний (ради любопытства).
Помните! Любое обследование во время беременности нужно для того, чтобы обеспечить нормальное протекание беременности, без каких-либо осложнений. В этом смысле дополнительное облучение плода во время 3d узи является нежелательным.
Лучшая профилактика отеков – правильный образ жизни
Отеки на 32 неделе беременности возникают достаточно часто. Если отечность незначительна и спадает самостоятельно, беспокоиться не о чем. Но если прошло уже больше 3 дней, а у вас еще и поднялось давление или вы ощутимо прибавили в весе, немедленно обратитесь к врачу для исключения гестоза – состояния, опасного для жизни малыша.
Чтобы предупредить отеки, важно правильно питаться. Сократите употребление жиров, соли и сахара, которые способствуют застою жидкости в организме. Но не забывайте съедать минимум 5 порций фруктов и овощей в день. Контролируйте прибавку в весе по неделям: это еще один эффективный инструмент профилактики отечности.
Не забывайте о физических нагрузках. Даже пятиминутная прогулка в парке поможет избежать отеков. И не бойтесь пить больше жидкости, как бы парадоксально это ни звучало. Предупреждая обезвоживание, вы избавляетесь от избытков соли и необходимости накапливать воду.
Вывод
Ультразвуковая диагностика является неотъемлемой частью современного акушерства и гинекологии. УЗИ в период беременности имеет хорошие отзывы и со стороны врачей, и со стороны родителей. Благодаря ей появилась возможность предотвратить очень тяжелые и опасные для жизни ребенка и матери болезни. И это не какие-то локальные данные — это информация со всего мира и тяжело представить скольким родителям и их детям помог данный метод.
Однако, стоит понимать, что нельзя ограничиться только УЗИ. Также стоит использовать и другие методы диагностики, как инструментальные, так и лабораторные. Также, нельзя обойтись без консультаций врача, так как без правильной оценки, цена данного исследования слишком мала.
Результаты фетометрии – приговор или подсказка к действиям?
Нужно отметить, что внутриутробное развитие ребенка отличается индивидуальностью и некоторой волнообразностью. Поэтому достоверную расшифровку результатов УЗИ способен сделать только акушер-гинеколог, ведущий беременность. Конечно, данные, полученные при каждом обследовании, соотносятся с параметрами в приводимой выше таблице. Однако, они не зря называются средними. В развитии малыша большую роль играет и такой фактор, как генетическая предрасположенность.
Например, если родители отличаются небольшим ростом, некоторое несоответствие всех фактических параметров малыша, т.е. их уменьшение, тем, что считаются нормальными, вполне ожидаемо. Но вот если разница окажется лишь в 1-2 параметрах и причем существенная или параметры отличаются от нормы – отстают/опережают – более, чем на 2 недели или на 2 строчки в таблице, это уже станет поводом к выяснению причин подобного явления и назначению дополнительных диагностик.
Именно благодаря фетометрии, гинеколог совместно с генетиком могут еще на ранней стадии развития малыша диагностировать такие серьезные заболевания, как гидроцефалия (нарушение развития головного мозга), гипотрофия (несоответствие массы плода его длине, вызванное дефицитом питания), задержка внутриутробного развития и др.
В подобных случаях разработка индивидуальной программы ведения беременности, обязательно включающей проведение экстренных терапевтических мер и внесение корректив в режим жизни беременной женщины, практически всегда дают положительные результаты, и на свет появляется здоровый малыш.
Так что, фетометрия – это прекрасный способ познакомиться со своим малышом еще до его рождения и убедиться в том, что его развитие, так же, как ход всей беременности, протекает без осложнений.
НАЖМИТЕ, ЧТОБЫ ЗАПИСАТЬСЯ НА ПРИЕМ, АНАЛИЗЫ или УЗИ
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Средние фетометрические показатели на 32 неделе вынашивания:
- вес – 1800-1950 гр;
- рост – 42-43 см;
- окружность головы – 283-325 мм;
- окружность живота – 258-314 мм;
- бипариетальный размер головки – 78-89 мм;
- длина плечевой косточки – 52-60 мм;
- длина бедренной косточки – 56-66 мм.
Не стоит переживать, если есть небольшое отклонение – всё зависит от наследственности, у миниатюрных родителей вполне может родиться здоровый ребенок с чуть меньшим ростом и весом. Так же и наоборот – если оба родителя отличаются внушительными габаритами, чуть более крупный малыш для них – это норма.