Бандаж послеоперационный – изделие, которое помогает человеку реабилитироваться после операции в области живота. Корсет уменьшит срок процесса восстановления. Врачи рекомендуют носить бандаж после шунтирования, операций на позвоночнике и кесарева сечения. Корсет помогает снять нагрузку с травмированного участка и ускорить выздоровления.
Бандаж на живот после операции представляет собой широкий пояс из специальных эластичных материалов. Бандаж выполняет функции передней брюшной стенки человека, если сама стенка повреждена, как в случае грыжи или послеоперационного шва.
Как послеоперационный бандаж помогает?
Изделие плотно прилегает к телу и поддерживает внутренние органы в здоровом положении. Это не дает им сместиться, уменьшает отечность и предотвращает появление гематом. Бандаж после кесарева сечения защищает послеоперационные швы и обеспечивает быстрое их рубцевание. Определенные модели изделия предупреждают возникновение грыж и предотвращает инфицирование швов.
С помощью бандажа восстанавливается эластичность кожи. А нагрузка будет распределяться по спине равномерно, тем самым убирая дискомфорт и боль в этой области во время ходьбы. Также быстро восстанавливаются кожные покровы и снижается шанс образования грыж, отеков, гематом в области брюшной полости.
В каких случаях вы столкнетесь с противопоказаниями к ношению абдоминального бандажа
- В случае особого типа шва (например, продольный);
- В случае воспаления шва;
- В случае отеков, вызванных нарушением работы сердечно-сосудистой системы;
- В случае склонности к отечности, вызванной неправильной работой почек;
- В случае заболеваний желудочно-кишечного тракта;
- В случае дерматита, экземы, нейродермита и прочих нарушений целостности кожного покрова (язвы, нарывы, пролежни);
- В случае варикозного расширения вен (если речь идет о ножной модели).
Внимание! Степень необходимости в послеоперационном поясе определяет лечащий врач. Не усугубляйте положение самолечением и следуйте назначению.
Виды послеоперационных бандажей
Сегодня представлено много разновидностей послеоперационных бандажей. Различаются они типом изделия по подобию которого были изготовлены.
Бандаж-пояс
Эта модель разделяется на мягкий и жесткий варианты. Первый эксперты рекомендуют использовать для фиксации и защиты операционных швов. Мягкий бандаж-пояс рекомендуется носить после липосакции, для удержания грыжевого мешка при пупочных, околопупочных грыжах и грыжах белой линии живота, родов.
Бандаж-пояс средней жесткости можно носить в качестве профилактики. В них используются специальные пластиковые пластины для поддержки позвоночника, за что некоторые производители определяют их в категорию корсетов. Большое преимущество – пластиковые пластины принимают естественный изгиб человека, тем самым поддерживая и распределяя нагрузку. Врачи назначают в период реабилитации после травм, при люмбаго, миозите, остеохондрозе, остеоартрозе, поясничном спондилезе, остеоартрите и заболеваниях связок позвоночника.
Пластины жесткого бандажа-пояса изготовлены из металла и подходят для случаев, когда активность и напряжение опасны для самочувствия. Назначаются корсеты с металлическими ребрами преимущественно лечащим врачом.
Бандаж-трусы
Такие модели применяют после всех видов операций на органах брюшной полости, в том числе, кесарева сечения для:
- Профилактике грыжеобразования
- После липосакции и лапароскопии
- Профилактики смещения органов брюшной полости вниз
- В послеродовом периоде для создания необходимой компрессии, обеспечивающей восстановление исходной формы
Правила использования
Метод применения бандажа и длительность его использования зависит от рекомендаций, данных лечащим врачом. Как правило, после операций на брюшной полости бандаж носят от 2 недель до 3 месяцев. За это время успевает восстановиться тонус мышц брюшины и происходит правильное формирование рубца.
Общие рекомендации по использованию бандажа:
- Бандаж следует носить поверх белья из хлопчатобумажной ткани без швов. В том случае, если аксессуар должен одеваться непосредственно на тело, для того, чтобы соблюсти должный уровень гигиены, необходимо иметь как минимум два сменных бандажа.
- Носить бандаж все время не рекомендуется. Специалисты советуют отдыхать от аксессуара в течение дня.
- Во время сна бандаж носить не рекомендуется.
В любом случае, рекомендации по правильному использованию бандажей могут отличаться в каждом конкретном случае и должны назначаться лечащим врачом.
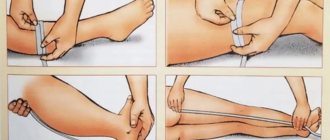
Как правильно надевать бандаж?
Надевается бандаж так, чтобы узкая часть изделия находилась ниже живота, а широкая – на пояснице и помогала поддерживать спину в здоровом положении.
Впервые лучше надевать бандаж лежа, приподняв бедра – в этом положении органы брюшной полости смогут занять правильное положение.
Как одевать бандаж:
- Положить изделие на кровать
- Лечь на бандаж спиной, приподняв бедра несколько минут
- Опустить бедра
- Полежать несколько минут
- Застегнуть бандаж так, чтобы между ним и животом помещается ладонь
После подъема с кровати возникнет чувство, что живот стал легче, а спина перестала болеть. В бандаже будет легче ходить, двигаться и вести активную жизнь.
Противопоказания
Несмотря на все преимущества, которые дает использования бандажей после операций, проводимых на брюшной полости, существует целый ряд противопоказаний, при которых пользоваться аксессуарами может быть опасно для здоровья.
Так, бандажи не рекомендуется носить пациентам, у которых:
- наличие на теле открытых ран;
- загноения на шве;
- высыпания на теле в месте соприкосновения с бандажом;
- реакция в виде высыпаний на теле в месте соприкосновения с тканью.
Какой бандаж подойдет лучше после кесарева сечения?
Отличным вариантом для выбора послеоперационного бандажа после кесарева станет бандаж-пояс и бандаж-трусы. Такие модели снижают нагрузку и ускоряют процесс реабилитации. Кроме облегчения тянущей боли во время перемещения, бандаж показан и для других целей. Его назначают, чтобы:
- зафиксировать мышцы живота и удержать тем самым внутренние органы в правильном положении
- снизить риск возникновения грыжи
- убрать лишнюю нагрузку на мышцы спины
- предотвратить расхождение или растяжение послеоперационных швов.
Кроме вида и размера, при покупке бандажа стоит обратить внимание и на такие его характеристики, как:
- материал – желательно выбирать натуральные ткани, которые приятны коже
- конструкция – чтобы максимально снизить лишние трения и травмы, вместо шнуровок, кнопок и пуговиц на корсете, можно выбрать бандаж на липучках.
Сколько носить бандаж после кесарева сечения?
Срок ношения бандажа после кесарева сечения составляет около двух недель. Но в редких случаях срок может быть увеличен до трех месяцев.
- Не стоит носить изделие постоянно. Максимальное суммарное количество времени в сутки – 6 часов.
- Врачи рекомендуют снимать бандаж каждые 2 часа
- На ночь бандаж нужно снимать
- Носить бандаж рекомендуется поверх хлопчатобумажной и бесшовной одежды
Когда нужно удалять желчный пузырь?
1. Острый холецистит. Если в желчный пузырь по желчным протокам или вместе с током крови попадают бактерии, возникает воспаление, которое носит название холецистит. Поскольку при воспалении желчного пузыря существует риск поражения печени и заражения крови, острый холецистит лечат хирургическим путем. 2. Желчекаменная болезнь. Застой желчи в желчном пузыре, избыточный вес и гормональные сдвиги во время беременности провоцируют застой желчи. Оседая на дне желчного пузыря, кристаллы билирубина, соли кальция и холестерин образуют желчные камни. Чтобы избежать «механической желтухи» из-за закупорки камнем устья желчного протока, при желчекаменной болезни удаляют желчный пузырь.
Где купить послеоперационный бандаж?
В онлайн-аптеке 24farmacia представлены разные варианты бандажей для лечения и профилактики. Для заказа добавьте понравившийся вам товар в корзину и оформите заказ онлайн. Или позвоните по телефону 8 (391) 2911 555.
Доставка осуществляется в сеть «Губернские аптеки» либо до двери вашего дома. Курьерская доставка осуществляется по будням с 10:00 до 23:00 и по выходным с 10:00 до 24:00 только на территории города Красноярска. Заказ можно оплатить онлайн или в месте получения заказа с помощью банковской карты.
Как выполняют холецистэктомию?
Существуют разные техники выполнения холецистэктомии, каждая из которых имеет свои преимущества и недостатки, является оптимальной в определенных случаях.
Лапароскопическая холецистэктомия
В настоящее время удаление желчного пузыря чаще всего выполняют лапароскопическим способом. Обычно операцию выполняют через 3–4 прокола в брюшной стенке, в некоторых случаях может потребоваться большее количество. Один из проколов делают в области пупка, через него вводят лапароскоп — инструмент с видеокамерой и источником света. Также к лапароскопу подключен инсуффлятор, через который брюшную полость заполняют углекислым газом. Это нужно, чтобы обеспечить для хирурга хороший обзор и пространство для манипуляций.
Через остальные проколы вводят специальные хирургические инструменты. С помощью них аккуратно выделяют пузырный проток и артерию, пережимают их клипсами и пересекают. После того как желчный пузырь выделен, его удаляют через один из проколов.
Когда операция завершена, инструменты извлекают, и на проколы накладывают швы.
Операция через один прокол
В последние годы активно развивается усовершенствованный метод лапароскопического удаления желчного пузыря — однопортовая холецистэктомия. При этом делают всего один прокол в области пупка. В него устанавливают лапаропорт, через который можно ввести сразу несколько инструментов. Такие вмешательства оптимальны при неосложненном хроническом калькулезном холецистите. Их главное преимущество — отличный косметический эффект, отсутствие заметного рубца.
Холецистэктомия открытым способом
При холецистэктомии открытым способом хирург делает вертикальный разрез посередине живота (срединная лапаротомия) или разрез в косом направлении под правой нижней реберной дугой. Желчный пузырь выделяют, перевязывают (или накладывают клипсы) и пересекают так же, как и во время лапароскопического вмешательства.
Как уже было отмечено выше, в некоторых случаях открытая операция является оптимальным вариантом, потому что во время нее хирург может полноценно осмотреть желчный пузырь и соседние органы, а также провести интраоперационные исследования:
- зондирование желчных протоков и измерение их ширины;
- холангиографию;
- холедохотомию (вскрытие желчных протоков) и эндоскопическое исследование;
- ультразвуковое исследование.
Малоинвазивная открытая холецистэктомия
В некоторых случаях можно выполнить малоинвазивную операцию, ограничившись небольшим разрезом длиной 3–5 см в правом подреберье. Такое вмешательство имеет многие преимущества открытой холецистэктомии, но сопровождается меньшей травматизацией тканей, после него короче сроки госпитализации и восстановительный период.
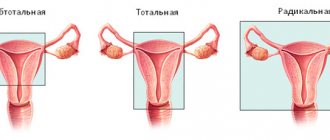
Расширенная радикальная холецистэктомия
Это наиболее сложная операция, к которой прибегают при злокачественных опухолях. Если при раке убрать только желчный пузырь, то впоследствии высок риск рецидива. Минимальный объем операции предполагает удаление желчного пузыря, нескольких сантиметров прилегающей печеночной ткани, всех ближайших лимфатических узлов.
В некоторых случаях могут быть удалены: часть печени, общий желчный проток, поджелудочная железа, дополнительные группы лимфатических узлов, двенадцатиперстная кишка и другие органы, пораженные злокачественной опухолью.
Мы вам перезвоним, оставьте свой номер телефона
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Выводы
1. Проведенное исследование свидетельствует об активации ангиогенеза в овариальной ткани у пациенток с АЯ, выражающейся в достоверном увеличении размеров и площади сосудов, а также в возрастании экспрессии СЭФР и его рецепторов как в эндотелии, так и в гранулезо-лютеиновых клетках. Выявленные особенности овариального ангиогенеза дополняют наши представления о развитии кровоизлияния в овариальную ткань при АЯ.
2. Изучение системного ангиогенеза после окончания комплекса реабилитационной терапии показало, что уровень СЭФР достоверно снижался в сыворотке крови пациенток, получавших Лонгидазу для профилактики спаечного процесса. Поскольку активация ангиогенеза играет важную роль при формировании спаек, повышение концентрации СЭФР у пациенток, которым не назначался препарат Лонгидаза, можно рассматривать как неблагоприятный прогностический фактор риска развития спаечного процесса.
3. Клиническая эффективность назначения препарата Лонгидаза в составе комплексной реабилитационной терапии подтверждена данными о более благоприятном течении послеоперационного периода и быстрой нормализации ультразвуковой картины, результатами гистеросальпингографии, лапароскопии и частотой наступления беременности по сравнению с таковыми у пациенток, не получавших ферментный препарат.
4. Полученные результаты убеждают в обоснованности включения в комплекс реабилитационных мероприятий после эндохирургического лечения АЯ препарата Лонгидаза, отличающегося пролонгированным противофиброзным эффектом, выраженным противовоспалительным и противоотечным действием.