Химиотерапия
Левикин
Евгений Александрович
Стаж 20 лет
Врач-онколог
Записаться на прием
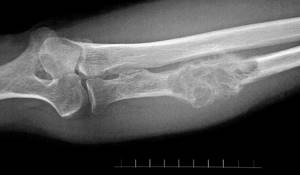
Рак костей – это бытовое название злокачественных опухолей, развивающихся в костной и хрящевой ткани. Онкологи называют такие новообразования саркомами, так как они формируются из клеток соединительной ткани, а не эпителия. Основная доля заболеваний приходится на вторичный рак, вызванный метастазами из других органов. Первичные опухоли развиваются в костной и хрящевой ткани намного реже. Саркомы, как правило, развиваются у детей, подростков и молодых людей до 35 лет, чаще поражают мужчин, чем женщин.
Виды
По гистологическим признакам рак костей подразделяется на следующие виды.
- Метастатический. Вторичная опухоль обладает всеми свойствами и особенностями исходного очага патологии.
- Остеосаркома. Самое распространенное первичное новообразование, формирующееся в костях таза и конечностей. Основная группа риска – мальчики и молодые мужчины в возрасте от 10 до 30 лет.
- Хондросаркома. Второй по уровню распространения вид первичных опухолей формируется из клеток хрящевой ткани, причем заболеваемость растет с повышением возраста. Поражаются конечности, тазовые и черепные кости, лопатки, а также внутренние органы, в строении которых имеются хрящи – гортань, трахея.
- Саркома Юинга. Заболевание характерно для детей и молодых людей до 30 лет, формируется в костях конечностей, таза, ребрах, лопатках.
- Фиброзная гистиоцитома. В злокачественной форме новообразование обычно развивается в мягких тканях, но иногда возникает в костях, локализуясь преимущественно в области коленей, и очень редко дает метастазы, ограничиваясь локальным ростом.
Черные пятна на МРТ головного мозга
Черные пятна на МРТ мозга могут говорить о следующем:
- Выпадение МР-сигнала (Дело в том, что работа томографа настроена на атомы водорода в организме человека. В случае, если в каких-то местах их нет, сигнал томограф попросту не проходит): В придаточных пазухах носа
- В основании черепа
Если первая причина является нормой для МРТ мозга, то остальные говорят о патологиях. Но не попытайтесь расшифровать снимок и поставить себе диагноз самостоятельно! Скорее всего, это приведет к упущению истинного заболевания.
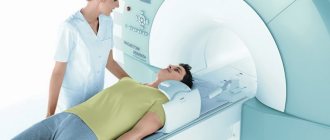
МРТ в нашем центре
Мощность 1,5 Тесла
Высокое качество изображения
Исследование для пациентов до 250 кг
Запись на диск бесплатно
Симптомы
Заболевание начинает проявлять себя довольно рано по сравнению с другими опухолями, однако первые признаки и симптомы рака костей не являются специфичными, присущими исключительно этой патологии. Вначале появляются боли в суставе или кости, пораженной опухолью. Болевые ощущения носят кратковременный характер, но затем становятся постоянными и усиливаются, их невозможно уменьшить обычными обезболивающими препаратами. Боль становится сильнее по ночам и во время нагрузки на кость. Кроме того, у пациента развиваются:
- отеки мягких тканей в области опухоли;
- снижение подвижности сустава или размягчение кости;
- хромота или другие ограничения подвижности;
- снижение чувствительности больной конечности;
- увеличение размеров регионарных лимфоузлов;
- локальное повышение температуры в месте опухоли;
- истонченная, бледная кожа с явственным рисунком сосудов;
- потеря веса без видимых причин;
- ощущение постоянной усталости.
Если один или несколько перечисленных симптомов сохраняются в течение двух-трех недель или дольше – необходимо, не откладывая, проконсультироваться с онкологом.
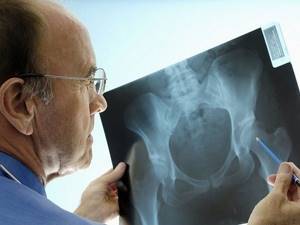
Диагностика опухолей кости
Основным симптомом при появлении опухоли является наличие самой, нередко растущей опухоли и боли в области опухолевого поражения. Диагностика сводится к осмотру пациента врачом, проведению таких диагностических процедур как рентген, , МРТ, а при необходимости и других более специализированных методик. Венцом диагностической тройки является морфологическое исследование опухоли, которое предполагает либо изучение биопсийного материала, либо исследование самой опухоли, то есть её препарата (операционного материала).
Причины и факторы риска
В настоящее время механизм развития рака костей черепа, конечностей, таза и других костных образований досконально не определен, однако онкологам удалось установить неблагоприятные факторы, увеличивающие риски развития опухолей в костной ткани. Наиболее важными из них являются:
- унаследованная от ближайших родственников предрасположенность;
- наличие в прошлом травм костной ткани – переломов, трещин;
- доброкачественные новообразования в костях;
- отклонения гормонального уровня, провоцирующие активное деление клеток у детей и подростков;
- повышенная доза радиоактивного облучения, полученная организмом;
- длительный контакт с канцерогенными веществами;
- курение табака.
Наиболее частой причиной развития заболевания становятся метастазы из других органов, пораженных опухолями.
В последнее время набирает популярность теория психосоматики рака костей – взаимосвязи между психологическими переживаниями и заболеваниями, поражающими тело. Безусловно, определенная взаимосвязь здесь присутствует, и любой врач подтвердит, что пациент, искренне и сильно желающий выздороветь, восстанавливает здоровье быстрее, чем апатичный, сломленный болезнью человек. Однако эта теория до сих пор не подтверждена серьезными исследованиями, поэтому официальная медицина не принимает ее во внимание.
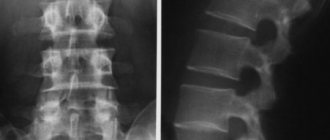
1.Что такое рентген позвоночника?
Рентгеновское исследование позвоночника возможно благодаря специальным радиоактивным лучам, которые могут проникнуть сквозь большинство объектов, включая тело человека. Изображение, получаемое с помощью рентгеновского исследования, проявляется на плёнке или отображается на экране компьютера. Плотные ткани – такие, как кости – блокируют больше лучей, поэтому на рентгенограмме они белые. Менее плотные ткани – например, внутренние органы – блокируют меньше рентгеновских лучей, поэтому имеют серый цвет.
Рентген позвоночника проводится для того, чтобы обнаружить травмы или болезни дисков или суставов позвоночника. На рентгенограмме позвоночника можно увидеть переломы, смещения, инфекции, опухоли, шпоры и заболевания межпозвоночных дисков. Рентген позвоночника также позволяет увидеть искривление позвоночника, сколиоз, и другие дефекты.
Позвоночник принято делить на 4 части, и рентген этих частей, как правило, проводится отдельно:
- Рентген шейного отдела позвоночник;
- Рентген грудного отдела позвоночника;
- Рентген поясничного отдела позвоночника;
- Рентген крестцового отдела позвоночника и копчика.
Рентген поясничного отдела позвоночника и рентген шейного отдела позвоночника – самые распространённые.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Стадии
Онкологи выделяют четыре основные стадии рака костей, которые различаются по размерам и распространению опухоли.
- Новообразование небольшого размера ограничено участком кости, в котором изначально сформировалось, и состоит из высокодифференцированных клеток.
- Опухоль остается в пределах кости, но ее клетки трансформируются в злокачественные. Лимфоузлы не поражены, метастазов в другие органы нет.
- Злокачественные клетки выходят за пределы кости и распространяются в близлежащие лимфоузлы или мягкие ткани. Метастазы в другие органы отсутствуют.
- Опухоль проникает глубоко в мягкие ткани, дает метастазы в другие органы – легкие, печень, почки, репродуктивную систему и т.д.
Необходимость визуализации опухолей посредством МРТ
Новообразования на снимках можно обнаружить уже на начальной стадии рака. Современный аппарат МРТ способен улавливать самые малейшие колебания в неоплазиях.
МР-томография при подозрении (выявлении) онкозаболевания костей проводится в следующих случаях:
- При диагностике кости были выявлены доброкачественные образования/уплотнения невнятного происхождения, которые угрожают перейти в стадию злокачественной опухоли. В данной ситуации требуется проходить МРТ пару раз в год.
- Выявлена опухоль на начальной стадии иными методами диагностики и для ее лечения требуется несложная операция без применения химио- или радиотерапии, а требуется лишь уточнение местоположения образования.
- При противоположных диагнозах, поставленных с помощью иных методов (после рентгенограммы и УЗИ).
- Перед осуществлением хирургического вмешательства в целях составления плана ликвидации опухоли. МРТ-снимок позволит увидеть уровень разрастания, повреждения соседних сосудов, решить вопрос о необходимости участия в операции нейрохирурга или кардиохирурга.
- В целях наблюдения за эффектом от осуществляемого лечения. МРТ не применяет опасного излучения, поэтому проводить процедуру можно несколько раз в год.
Для проведения сканирования костей шеи и груди в обязательном порядке применятся контрастная томография. Поэтому, вопросов вроде «Видна ли опухоль на МРТ?» возникать не должно. Только с ее помощью можно четко визуализировать результат. Кости в данных отделах имеют полую структуру и малое количество молекул воды, поэтому сигнал проходит хуже, а МРТ-сканер выдает нечеткую картинку, из-за чего врач имеет неполную информацию.
Диагностика
Симптомы и проявления рака костей не позволяют точно установить наличие опухоли. Поэтому важнейшее значение приобретает лабораторная диагностика рака костей и инструментальные исследования.
- Рентгенография. Снимки пораженной кости в нескольких проекциях позволяют распознать нарушение структуры и определить поврежденные участки.
- . Компьютерная томография – наиболее точное и информативное неинвазивное исследование костной ткани, позволяющее выявить мельчайшие изменения в ее строении.
- ПЭТ/КТ. Исследование выявляет даже небольшие опухоли, что важно при вторичном характере онкологического процесса.
- Биопсия. Для забора образца костной ткани используется местное или общее обезболивание.
- Гистологический анализ биоптата. Препарированные клетки изучаются под микроскопом, чтобы определить гистологический тип опухоли.
- Генетический анализ биоматериала. Для выявления специфического маркера саркомы Юинга этот тест обязательно проводится перед биопсией.
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 , или можете прочитать более подробно здесь…
Лечение
Чтобы вылечить рак костей, необходима команда врачей с разными специализациями: онколог, хирург-ортопед, химиотерапевт и лучевой терапевт, а также реабилитолог и психотерапевт. В процессе лечения применяются следующие методики в разных сочетаниях.
- Хирургия. В настоящее время применяются органосохраняющие схемы выполнения операций. Пораженную кость не ампутируют, а заменяют трансплантатом, металлическим или пластиковым эндопротезом. При удалении фрагмента кости сохраняют нижележащие части конечности, благодаря чему сохраняется ее функциональность, хотя и в ограниченном объеме.
- Альтернативные методы. Вместо хирургического вмешательства при небольшом объеме опухоли применяются другие методы – криодеструкция (замораживание) опухолевой ткани, введение в полость кости полиметилакрилатного горячего цемента, выскабливание опухоли и т.д.
- Лучевая терапия. Ионизирующее излучение используют для уничтожения остаточных клеток после операции либо при неоперабельной опухоли для уменьшения ее размеров, чтобы продлить жизнь пациента. Наиболее успешно лучевая терапия применяется для лечения саркомы Юинга.
- Химиотерапия. Как правило, цитостатические препараты используют для лечения саркомы Юинга и остеосаркомы.
- Таргетная терапия. Пациенту вводят специфические лекарства, блокирующие молекулы определенных белков, необходимых для роста злокачественных клеток. Препараты назначают только после генно-молекулярного анализа, подтверждающего наличие нужного белка.
- Лечение метастатического рака костей. Для уничтожения метастазов используют те же химиопрепараты, что и для лечения первичной опухоли.
Классическая медицина и лечение асептического некроза кости.
Асептический некроз кости имеет высокую вероятность сделать человека недееспособным (нетрудоспособным), т.к. часто приводит к полному разрушению, например, тазобедренного сустава. Какое возможное лечение? В конечных стадиях остеонекроза кости применяется хирургическое лечение с тотальным эндопротезированием пораженного сустава. Согласно Американсой национальной ассоциации остеонекроза и Центра исследования остеонекроза средний возраст пациентов, которым делают операцию по поводу аваскулярного остеонекроза головки бедренной кости является 38 лет. Учитывая относительно молодой возраст таких больных, можно ожидать, что через некоторое время после первой операции, будет необходима следующая операция для замены протезов. Для того чтобы попытаться остановить прогрессирование некроза и восстановить структуру головки бедра, лечение такое как опустошение (forage) само по себе или в сочетании с PRP, остеотомия и др. необходимо проводить через определенное время. Ни один из перечисленных методов не оказался достаточно полно эффективным в лечении этого заболевания. Ни один из предлагаемых на сегодняшний день методов лечения асептического некроза кости не направлен на устранение первопричинных нарушений, а именно восстановления нарушенного кровообращения в месте некроза.
Реабилитация
После операции по удалению участка кости восстановление продолжается около полугода, если проведена ампутация, и около года, если использовалась органосохраняющая методика. Реабилитационное лечение включает комплекс мер для правильного сращивания кости и заживления операционных ран, восстановления подвижности и функций конечности. Без этих мер функции прооперированной конечности будут через короткое время безвозвратно утрачены. Сложное и длительное лечение носит индивидуальный характер и зависит от масштабов хирургического вмешательства.
Как выглядят опухоли на снимках
Обычно на снимках различные новообразования выделяются своими контурами, отлично видимы на общем фоне. Злокачественную опухоль возможно опознать по неоднородной структуре, имеющей вкрапления и уплотнения. А при рассмотрении в различных плоскостях она может выглядеть бугристой с некоторыми ответвлениями.
Важно!
При проведении МРТ новообразования на костях должны выглядеть как четкие включения округлых форм с ясными границами. При решетчатом способе сканирования картинка должна получатся более ясной. При поперечном способе сканирования вторичные опухоли могут отображаться в более светлых тонах, а то и вовсе сливаться с обычной анатомической областью. Ввод контрастного препарата позволит устранить проблему и повысить яркость участков, подвергшихся поражению.
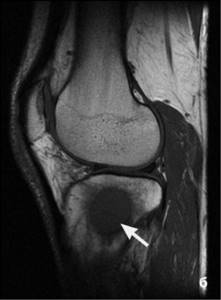
В остальном, при сканировании костей, достаточно хорошо должны просматриваться окружающие капилляры. Однако, при неровных контурах опухоли они могут мешать обзору либо вообще имитировать раздвоение новообразования. При изучении результатов МР-обследования костей, онколог обязательно должен обратить внимание на состояние лимфоузлов, ибо они первыми при возникновении рака задерживают пораженные клетки и вовлекаются в злокачественное развитие.
Как выявляются метастазы
При образовании метастазов пациент вполне сохраняет работоспособность, не замечая изменений. Для предупреждения новых заболеваний костей, врачи рекомендуют проходить периодические обследования после хирургического вмешательства по удалению опухоли (после прохождения курса лечения от рака).
Здесь диагностика может проводиться различными методами:
- Если УЗИ или КТ выявили проблемные участки, где видны неясной природы контуры, то МР-сканированию подлежат только они.
- В стадии ремиссии же рекомендуется проходить обследование всего тела. Именно оно поможет выявить своевременно новые метастазы, уплотненные кальцинаты или опухоли костей на МРТ.
Диагностика и лечение рака костей в Москве
Если у вас обнаружены симптомы рака костей, обратитесь в клинику «Медицина» для проведения качественной, достоверной диагностики, а в случае подтверждения диагноза – для лечения согласно высоким мировым стандартам. Клиника обеспечивает своим пациентам:
- выполнение любых анализов в собственной превосходно оснащенной лаборатории;
- обследование с применением новейшего диагностического оборудования;
- консультации и лечение у лучших онкологов, хирургов, ортопедов, реабилитологов;
- пребывание в комфортабельном стационаре, уход и обслуживание по стандартам западной медицины.
Позвоните нам, чтобы записаться на первичную консультацию к выбранному специалисту.
«Белые пятна» и «белые точки» на МРТ — что это такое?
Расшифровка МРТ — исключительно сложное и ответственное дело, которым профессионально занимаются врачи радиологи (рентгенологи). Но нередко пациенты, пройдя обследование, сами видят некие изменения на снимках, и задаются вопросом, что они означают. Эта статья написана в помощь таким пациентам. Также в статье будет рассказано о пользе второго мнения.
МРТ ГОЛОВНОГО МОЗГА: БЕЛЫЕ ПЯТНА
Один из таких вопросов — что за белые пятна или точки видны на снимках МРТ головного мозга. В норме структура мозга относительно однородна, но при различных болезнях в мозговой ткани видны участки, отличающиеся по цвету (как говорят специалисты-диагносты, по интенсивности сигнала) от окружающего мозгового вещества. В принципе, любые патологические изменения так или иначе проявляются изменением интенсивности сигнала на МРТ-снимках. Здесь мы рассмотрим основные причины «белых пятен» на магнитно-резонансной томографии.
Сделать МРТ головного мозга в Санкт-Петербурге
1) Периваскулярные пространства Вирхова-Робина, они же криблюры. Что такое периваскулярные пространства? Это скопления жидкости вдоль сосудов, пронизывающих мозговую ткань. В норме они почти не видны, но при нарушениях циркуляции крови могут расширяться, вызывая картину «белых точек» на снимках. Большого клинического значения периваскулярные пространства не имеют, и довольно часто встречаются у здоровых людей. Правда, несколько чаще они наблюдаются у людей с лабильным сосудистым тонусом.
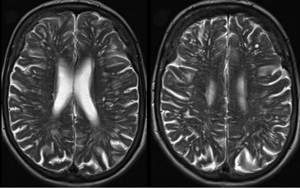
Множественные расширенные периваскулярные пространства — частая находка на МРТ, в том числе у молодых людей. Это не очень опасное состояние, требующее, однако, консультации невролога.
2) Множественные очаги демиелинизации при рассеянном склерозе. Это опасное заболевание, требующее немедленного обследования и лечения у врача-невролога! Подтвердить или исключить диагноз рассеянного склероза или другого демиелинизирующего заболевания можно, только внимательно проанализировав результаты МРТ с контрастным усилением, и проведя некоторые исследования крови (в частности, анализ на олигоклональные антитела). Очаги рассеянного склероза на МРТ выглядят иначе, чем криблюры, но достоверно разобраться в этом может только рентгенолог с большим стажем.
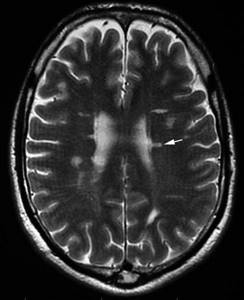
Характерное для рассеянного склероза расположение гиперинтенсивных (повышенного МР-сигнала) очагов — в белом веществе вдоль стенок боковых желудочков. Для подтверждения необходима консультация невролога, по возможности — получение Втрого мнения опытного нейрорадиолога по снимкам МРТ.
3) Множественные «сосудистые» очаги при дисциркуляторной энцефалопатии. При хроническом нарушении мозгового кровообращения (вследствие атеросклероза, гипертонии, шейного остеохондроза и т.д.) в белом веществе мозга также появляются участки в виде белых точек или пятен. Они имеют разные названия, в том числе глиоз и лейкоареоз. В большинстве случаев отличить их от рассеянного склероза можно по расположению, отсутствию накопления контрастного вещества, и некоторым другим признакам. К сожалению, иногда различить рассеянный склероз и дисциркуляторную энцефалопатию по МРТ бывает очень сложно! В таких случаях требуются дополнительные обследования, анализы крови, и, по возможности — повторный пересмотр МРТ с привлечением опытного рентгенолога.
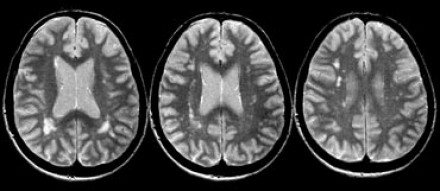
Рассеянный склероз или дисциркуляторная энцефалопатия (ДЭП)? В ряде случаев анализ снимков МРТ без глубокого знания нейрорадиологии не позволяет достоверно дифференцировать эти разные состояния.
БЕЛЫЕ ПЯТНА НА МРТ ПОЗВОНОЧНИКА
В других случаях пациенты, пройдя МРТ позвоночника, видят на позвонках «белые пятна». Возникает естественный вопрос, чем они обусловлены и насколько это опасно.
1) Гемангиома позвонка. Одиночная или множественные гемангиомы в позвонках встречаются у четверти пациентов, и при отсутствии деформации позвонков не несут никакой опасности и не требуют повышенного внимания. Если на снимках эти образования выглядят светлыми и в режиме Т1, и в режиме Т2 — это признак жирового замещения гемангиомы (ангиолипома, липогемангиома) и наиболее благоприятный вариант.
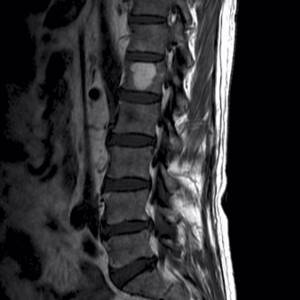
Яркое пятно на позвонке — типичная картина гемангиомы. Это доброкачественное образование, не являющееся настоящей опухолью.
3) Метастазы в позвонках. Метастазирование рака в позвоночник — нередкое состояние при онкологии простаты, легких, яичника или молочной железы. Поэтому светлые или темные пятна на МРТ позвоночника могут быть обусловлены злокачественными отсевами опухоли — метастазами. Отличить метастазы в позвонках от геманиомы, жировой дистрофии или кисты можно по ряду признаков — яркий сигнал в режиме жироподавления, накопление контрастного вещества, разрушение или вздутие кортикального слоя, мягкотканный компонент по контурам позвонка. Иногда такая дифференциальная диагностика представляет большие сложности и требует взгляда опытного рентгенолога.
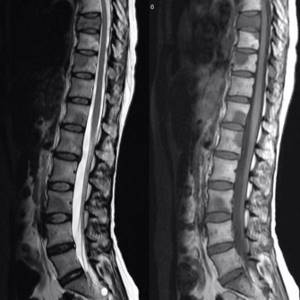
Темные пятна на МРТ позвоночника — метастазы рака предстательной железы у молодого мужчины. Необходима консультация опытного специалиста.
Сделать МРТ позвоночника в Санкт-Петербурге
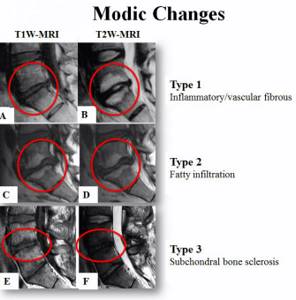
2) Жировая дистрофия и отек костного мозга. Изменения в позвонках при остеохондрозе — дегенеративно-дистрофическом заболевании межпозвонковых дисков — классифицируются по Modic (Модик). В зависимости от преобладающего типа изменений в соседних отделов позвонков (отек, жировая инфильтрация и остеосклероз) выделяют типы Modic 1, Modic 2 и Modic 3. Эта терминология иногда применяется при описании МРТ позвоночника. При расшифровке снимков важно не перепутать эти изменения с метастазами.
ВТОРОЕ МНЕНИЕ ПО МРТ
Даже опытные врачи в сложных случаях прибегают к советам коллег, показывая им МРТ-снимки с целью получить второе мнение. Ведь даже самый опытный врач не может знать все, и иногда требуется дополнительное мнение узкого специалиста. Для этих целей в России создана Национальная телерадиологическая сеть — система обмена медицинскими данными, с помощью которой можно получить экспертную консультацию по результатам МРТ, КТ, ПЭТ и другим современным обследованиям. Опытные врачи-радиологи из профильных центров Москвы и Санкт-Петербурга, таких как Институт мозга человека или Военно-Медицинская академия, проводят тщательную диагностику присланных снимков и формируют экспертное заключение. Любой человек, зайдя на сайт организации, может заказать удаленную расшифровку МРТ или КТ головного мозга, и получить официальное заключение с подписью специалиста.
Читать подробнее о Втором мнении
Читать подробнее о телемедицине
Павел Попов
Кандидат медицинских наук, член Европейского общества радиологов
Вопросы и ответы
Лечится ли рак костей?
Успех лечения рака костей зависит от стадии опухоли и от степени агрессивности злокачественных клеток. Следует помнить, что шансы на выздоровление остаются всегда, даже в самых запущенных случаях.
Сколько живут с раком костей?
Каждый случай индивидуален, и срок жизни пациента с раком костей во многом определяется типом опухоли. При хондросаркоме и остеосаркоме до 80% пациентов живут дольше пяти лет после обнаружения болезни.
Как определить рак костей?
Самостоятельно определить, что у вас саркома костей, невозможно. Для точной диагностики необходимо пройти обследование, которое включает ряд сложных лабораторных анализов, рентгенологические и другие исследования. При появлении болей в костях, продолжающихся дольше двух недель, необходимо обследоваться у онколога, чтобы подтвердить диагноз или рассеять свои подозрения.
Внимание! Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Лечение асептичекого некроза кости в медицинском центре “Аватаж”.
Из новых появившихся методов лечения является применение ударной волны, которая позволяет облегчить состояние на всех стадиях остеонекроза головки тазобедренной кости. Этот метод особенно эффективен при 1 и 2 стадиях заболевания (соответствует классификации Ficat и Arlet) когда возможно полное выздоровление. С появление метода ударно-волновой терапии ситуация радикально изменилась. Многие спрашивают, каким образом метод УВТ способствует лечению асептического некроза головки бедренной кости? Ответ очевиден, один из ключевых эффектов ударно-волновой терапии – это стимулирование ангиогенеза (роста новых сосудов) и остегенеза. Как следствие – обновление ткани в месте воздействия. Формируются сосудистые коллатерали и новые капилляры, которые в место некроза кости приносят кровь с питательными веществами и факторами роста кости, тем самым способствуя восстановлению структуры костной ткани.
Научные работы, посвященные использованию ЭУВТ в лечении асептического некроза кости.

Работа показала, что экстракорпоральная ударно-волновая терапия (ESWT) как новая терапевтическая технология, которая может заменить хирургическое вмешательство у пациентов с асептическим некрозом головки бедренной кости (ONFH) без хирургических рисков. В экспериментах на животных было показано, что ЭУВТ вызывает каскад биологических реакций и молекулярных изменений в диапазоне от неоваскуляризации до регенерации тканей.