Показания для процедуры
Поводами провести обследование могут стать характерные признаки аденоидита:
- храп во время сна;
- постоянная заложенность носа;
- гнусавость голоса;
- сонное апноэ – кратковременная задержка дыхания во сне;
- изменение произношения некоторых звуков («м», «н»);
- задержка речевого развития;
- ринит, провоцирующий частое покашливание;
- хрипы и сопение при дыхании;
- снижение остроты слуха.
Эндоскопия аденоидов иногда назначается для контроля медикаментозной и хирургической терапии, что позволяет регулярно отслеживать это заболевание и своевременно корректировать лечение.
Ребенок переспрашивает, невнимателен, плохо говорит, почему логопед в саду отправил к ЛОРу?
Недостаточность носового дыхания приводит к тому, что мозг ребенка постоянно находится в состоянии кислородного голодания, а это, в свою очередь, ведет к астеническому синдрому. У детей наблюдается повышенная утомляемость, снижение внимания, памяти, при этом страдают и изменяются все психические процессы. Нарушения физиологического дыхания ведут к изменениям речевого дыхания. Речевой выдох становится коротким. Слова прерываются необоснованными паузами большей частью для того, чтобы сделать дополнительный вдох. У детей с аденоидами наблюдаются нарушения голоса, основных его характеристик. Голос приобретает сильный носовой оттенок — гнусавость при аденоидах (так называемая закрытая ринолалия). После лечения аденоидита занятия с логопедом дают положительные результаты через 6 месяцев.
Противопоказания
Перед выполнением процедуры врач оценивает состояние носовых ходов ребенка, собирает подробный анамнез, чтобы выявить возможные ограничения для проведения эндоскопии. Противопоказаниями могут стать:
- слишком тонкие слизистые оболочки носоглотки, что может стать кровотечением при контакте с эндоскопом;
- патологически узкие носовые ходы;
- тяжелые психические болезни;
- непереносимость обезболивающих препаратов;
- острые инфекционные заболевания;
- тяжелое общее состояние (сепсис, шок);
- врожденные аномалии развития носоглотки, которые не позволяют ввести оборудование;
- выраженная сердечная и дыхательная недостаточность;
- онкологические процессы в организме;
- заболевания крови.
Может быть, рентгенография поможет точнее поставить диагноз?
Проведение рентгенологического исследования считается неоправданным в связи с тем, что оно не отображает в полной мере объема аденоидной ткани, воспаления, а показывает только тени лимфоидной ткани и оказывает излишнее рентгенологическое воздействие на детский организм.
Проведение компьютерной, магнитно-резонансной томографии по показаниям при сопутствующих заболеваниях позволяет оториноларингологам видеть аденоидную ткань на снимках, ее объем заполнения носоглотки, их структуру, а также оценить состояние соседних органов.
Как проводится эндоскопия аденоидов у детей
Процедура в основном выполняется при местной анестезии, наркоз или легкая седация требуется малышам до 3–4 лет, которые не в состоянии длительное время сидеть спокойно. У детей эндоскопия аденоидов проводится с помощью детского оборудования: такая трубка меньше в диаметре, что облегчает введение прибора в узкие носовые ходы. Алгоритм выполнения исследования стандартный:
- маленького пациента усаживают в кресло или на колени к родителям и фиксируют голову в запрокинутом назад положении (у малышей до 6 месяцев обследование проводится в положении лежа);
- проводят анестезию;
- область введения и эндоскоп обрабатывают антисептиком;
- медленно и постепенно вводят трубку в носовой проход, аккуратно продвигая наконечник в полость носоглотки;
- осторожно вращая эндоскоп, осматривают аденоиды, расположенные рядом ткани, оценивают объем воспаления и другие параметры заболевания;
- при необходимости во время исследования проводят биопсию – взятие кусочка слизистой ткани для дальнейшего анализа;
- после завершения обследования эндоскоп медленно и осторожно извлекают, а пациент остается под врачебным наблюдением еще несколько часов.
В ходе диагностики все данные отображаются на экране в виде четкой картинки, и врач может сделать фото отдельных участков или записать на видео всю процедуру аденоскопии, что поможет контролировать процесс лечения в дальнейшем
Эндоскопия аденоидов выполняется преимущественно с 6 месяцев, но при определенных показаниях показана даже новорожденным. Методика безопасна, вероятность развития осложнений минимальна.
Как подготовить ребенка к эндоскопии аденоидов
Основа информативной и комфортной для малыша процедуры – психологическая подготовка детей. Родителям вместе с лечащим врачом нужно рассказать ребенку, как будет проходить обследование, какие ощущения могут появиться в процессе диагностики, почему важно сидеть спокойно и слушать доктора.
Специальную диету перед аденоскопией соблюдать не нужно, но, чтобы избежать попадания пищи в дыхательные пути во время исследования, необходимо:
- в случае общей анестезии исключить прием пищи до процедуры;
- при местном обезболивании ограничить еду за 3–4 часа до осмотра.
В схему медицинской подготовки перед эндоскопией аденоидов могут входить:
- общий и биохимический анализ крови;
- коагулограмма – тест на свертываемость крови;
- аллергические пробы для выявления реакции организма на компоненты анестетиков.
Родителям пациента нужно заранее сообщить врачу, если у ребенка имелись в анамнезе острые аллергические реакции на лекарственные средства, продукты питания, укусы насекомых или иные вещества.
Возможные негативные последствия процедуры
Вероятность осложнений после эндоскопического обследования носоглотки и аденоидов крайне мала. В большинстве случаев нежелательные явления ограничиваются кратковременным онемением языка, гортани и затрудненным глотанием. К числу более опасных осложнений относятся:
- аллергические реакции на анестетики, местное или общее обезболивание;
- кровотечение, вызванное повреждение слизистых тканей носоглотки;
- развитие воспалительных процессов в верхних дыхательных путях.
Вероятность выявления данных последствий минимальна, особенно, если ребенок психологически подготовлен к обследованию и ведет себя во время процедуры спокойно.
Что делать после эндоскопической диагностики аденоидов
Особых правил поведения после обследования нет. Родителям нужно в течение первых 2–3 дней после эндоскопии изменить привычный рациона ребенка на меню, состоящее из мягких, не требующих тщательного пережевывания блюд – пюре, бульонов, супов, отварных овощей. На некоторое время придется исключить:
- орехи и семечки;
- твердые фрукты с толстой кожицей и семенами;
- крупы грубого помола;
- сухари и сушки.
Первые несколько дней желательно ограничить физические нагрузки детей, активные игры, бег, наклоны, прыжки. В течение 2–4 дней нужно избегать перегревания, длительного пребывания под солнцем и возможного переохлаждения.
Нас беспокоят частые отиты, тубоотиты, причем тут аденоиды?
Состояние аденоидов играет значительную роль в нормальной работе слуховой трубы и среднего уха у детей. В большинстве случаев перекрывание устьев слуховых труб воспаленными аденоидами приводит к их дисфункции и патологии среднего уха, что проявляется клиникой тубоотита и среднего отита.
При хроническом аденоидите в большинстве случаев можно наблюдать клинические признаки тубоотита, экссудативного отита: ребенок жалуется на заложенность, боль в ушах, ощущение жидкости в ухе, переспрашивает родителей, делает погромче телевизор или подсаживается ближе к нему. При осмотре выявляется изменение барабанных перепонок, просматривается уровень жидкости (слизи) в среднем ухе. Целесообразно проведение исследования проходимости слуховых труб, слуха, при котором, как правило, отмечается кондуктивная тугоухость, имеющая обратимый характер при полноценном лечении глоточной миндалины и среднего уха.
Причины заболевания
Чтобы предотвратить развитие болезни и её переход в хроническую форму, следует разобраться из-за чего она возникает. Среди наиболее распространенных причин возникновения аденоидита выделяют следующие:
- Развитие на фоне ОРЗ (активизация микробной флоры способствует воспалительным процессам);
- Переохлаждение;
- Длительное нахождение под воздействием аллергенов;
- Недостаток витамина D и преимущественно углеводистое питание;
- Недостаточное развитие иммунной системы (именно по этой причине дети чаще взрослых подвержены данному недугу).
Дополнительно по теме “Аденоиды”
Уважаемые посетители предлагаю Вам ознакомиться с дополнительными ресурсами на сайте по этой теме. В них предоставлена как текстовые, так видео материалы. Где подробно разобраны моменты как лечения и восстановления после операции, так и более углубленные данные – это может быть Вам полезным, для более лучшего понимания вопросов, связанных с проблемными аденоидными вегетациями.
Будьте здоровы. С уважением, врач оториноларинголог к.м.н. Боклин А.К.
Вводная информация о странице “Аденоиды у ребенка”
Несмотря на то, что в предыдущих материалах я уже описывал определение, причины, особенности протекания, и симптоматику увеличенных аденоидов – эта страница объединяет все имеющиеся данные, дополненные новыми сведениями из доказательной медицины.
Так же убежден в необходимости выделить данную патологию с учетом возраста, так как аденоиды могут возникать и у взрослых. Этому будет в дальнейшем посвящен дополнительный материал из-за своих особенностей как клиники, так и лечения.
Заранее признателен за вопросы, заданные Вами в онлайн чате или на странице сервиса: “Яндекс.Знатоки”.
У ребенка нарушается прикус, стоматолог-ортодонт отправил на консультацию к ЛОР-врачу, зачем?
При осмотре ребенка, страдающего хроническим аденоидитом, врач стоматолог-ортодонт может выявить признаки деформации зубочелюстной системы в виде дистального прикуса, высокого стояния твердого нёба, сужения верхней челюсти, дефицита места в зубных дугах, которые в сочетании с ротовым типом дыхания формируют «аденоидный» тип лица у ребенка. При несвоевременно начатом консервативном или оперативном лечении хронического аденоидита в дальнейшем нарушается постоянный прикус. В связи с этим стоматолог-ортодонт направляет пациента к оториноларингологу для восстановления носового дыхания, чтобы далее эффективно исправлять нарушенный прикус ребенку.
Может ли болезнь пройти самостоятельно?
Аденоиды обычно уменьшаются с возрастом – к началу полового созревания. При незначительном разрастании лимфоидной ткани хорошо помогает консервативное, медикаментозное лечение. Однако при прогрессировании заболевания с нарастанием выраженности симптомов, встает вопрос о необходимости хирургического вмешательства.
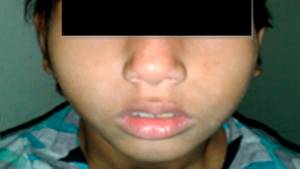
«Аденоидное лицо» у 9-летней девочки. Фото: Journal of Family Medicine and Primary Care / Open-i (Attribution-NonCommercial-ShareAlike 3.0 Unported)
Какая нужна реабилитация после операции?
После операции ребенку нужен особый уход. Его нельзя выпускать из дома и оставлять одного.
Режим. В первые сутки – строгий постельный, а в последующие 7-10 дней – домашний. Как минимум, на 2 недели необходимо исключить любые физические нагрузки и т.п. В течение недели ребенку не следует принимать горячую ванну и проводить любые тепловые процедуры (ингаляции, компрессы, прогревания).
Диета. Кормить ребенка обычной негрубой пищей, исключая горячую, очень холодную, острую, соленую, кислую пищу. Срок такой диеты от 3 до 10 дней, в зависимости от указаний врача.
Когда нужна операция?
Хирургическое удаление нужно проводить только при наличии четких показаний, которые зависят, прежде всего, от степени увеличения аденоидов. Это главное условие, но не единственное. В определенных условиях и при второй степени гипертрофии могут возникнуть такие показания. Решение об операции должен принимать опытный врач-хирург, а родители должны дать своё согласие, если они не сомневаются в правоте врача. Всегда есть возможность узнать мнение нескольких специалистов, которые могут советовать или не советовать хирургическое лечение. Так что если сомневаетесь, не теряйте время. И помните, если в течение 3-х месяцев консервативного лечения нет положительной динамики, нужно менять либо методы лечения, либо врача.
Методов аденотомии много, какой выбрать?
Данные методы предпочтительны, поскольку имеют минимальные риски рецидивов (1 %):
- Эндоскопическая аденотомия с использованием шейверной методики: аденоидная ткань постепенно и равномерно удаляется с помощью микродебридера (специальной насадки) под четким контролем эндоскопа над объемом удаления аденоидной ткани.
- Лазерная аденотомия: при проведении данной техники лимфоидная ткань коагулируется и валоризируется (выпаривается). Преимуществом данного метода является коагуляция сосудов, т. е. бескровность, возможность выбора интенсивности воздействия.
- Коблационный метод с использованием хладоплазменного луча является самым современным методом аденотомии в наше время. «Холодная плазма» (электрический ток в стерильном солевом растворе электролита образует узкосфокусированное разрушающее облако) отличается минимальной глубиной воздействия (сотые доли миллиметра), при этом здоровые ткани не травмируются. «Холодная плазма» обладает обезболивающим и коагулирующим свойством, вследствие этого отсутствуют риски кровотечения после операции.
В большинстве случаев операции проводятся под наркозом, не нанося психологической травмы ребенку.
Классическая аденотомия с использованием аденотома Бекмана проводится «вслепую», то есть высок риск оставления кусочка гипертрофированной ткани.
Симптомы заболевания
Если на раннем этапе обратить внимание на соответствующие недомогания, это существенно облегчит процесс лечения и уменьшит вероятность перехода болезни в хроническую форму. Одним из главных симптомов является нарушение процесса носового дыхания, вследствие чего могут развиваться головные боли и нарушаться режим сна (в некоторых случаях доходит до снижения слуха и возникновения хронической апатии). Из-за подобных нарушений может появиться привычка ходить с открытым ртом (ведь дышать носом проблематично) – так называемое «аденоидное лицо». По мере осложнения изменяется голос, может возникать недержание мочи и кашель в ночное время суток, а так же астматические приступы. Острый аденоидит сопровождается повышением температуры (до 38 и выше) и жжением в области носоглотки.
К вопросу о вредности рентгеновского облучения.
Здесь всё зависит от дозы. Естественный радиационный фон на поверхности нашей планеты не опасен для здоровья. В городе этот фон несколько выше. Суммарная средняя годовая доза по Москве составляет 3 мЗв в год, допустимая – 15 мЗв. Однократное облучение при соблюдении принятых норм для любых диагностических исследований абсолютно безопасно. Опасно «накопление дозы» при повторном облучении. И за этим нужно следить. Именно поэтому в нашей клинике нельзя только по собственному желанию сделать рентгеновское исследование. Технический прогресс позволяет на каждом новом поколении аппаратов снижать необходимую дозу. При томографии доза лучевой нагрузки составляет от 1 до 7 мЗв, а при рентгенографии носоглотки на современном оборудовании – 0,8-1 мЗв. Таким образом, вы в городе набираете больше в несколько раз.
Осложнения
Такая операция обычно хорошо переносится, не сопровождаясь неблагоприятными эффектами. Однако удаление глоточной миндалины все же может вызвать такие осложнения:
- аллергическая реакция на используемый анестетик;
- кровотечение, требующее повторного вмешательства, применения общих и местных гемостатических процедур;
- инфицирование послеоперационной раны с развитием гнойных очагов в лимфоузлах, заглоточном пространстве, средостении; в тяжелых случаях – сепсис;
- вдыхание удаленных тканей с развитием асфиксии (удушья) или аспирационной пневмонии;
- травма мягкого неба или корня языка, что приводит к изменениям голоса, нарушению глотания, обильному кровотечению.
Чтобы избежать подобных неблагоприятных эффектов, операцию нужно делать только в хорошо оснащенной клинике у опытного хирурга.
А если еще увеличены «гланды»?
Иногда вместе с аденоидами разрастаются и небные миндалины, которые в народе называют «гландами». Они хорошо видны при осмотре глотки. К сожалению, в этой ситуации могут возникнуть показания к дополнительному хирургическому вмешательству. Если увеличены и миндалины, и аденоиды, целесообразно решить обе эти проблемы одновременно, т.е. в течение одной операции удалить аденоиды и удалить миндалины частично (до физиологически нормального размера). В нашей клинике эту операцию делают по бескровной методике, с помощью радиохирургических инструментов.