Интересные факты
| Параметры | Показания |
| Срок с зачатия | 3 неделя |
| Срок по месячным | 5 недель |
| Какой месяц | 2 |
| Размеры и вес плода | 1-2 мм, 1 г |
| Размеры матки | Чуть больше нормы |
| Вес беременной | Может увеличиться на 1-1,5 кг |
Ваш малыш размером с
Рисовое зернышко
1-2 мм Размер
1 г Вес
Началась пятая неделя беременности. Что происходит с женщиной и будущим ребенком на этом сроке? Пора ли становиться на учет и когда нужно срочно обратиться к гинекологу. Рассказываем о возможных осложнениях и методах их профилактики.
Какие внешние изменения происходят с мамой
Как правило, на пятой неделе беременности тело еще неохотно выдает свою «тайну», внешне интересное положение женщины не очень заметно, даже на фото. Но все же стоит быть готовой к некоторым изменениям, которые могут сопровождать женщину с первых недель.
Живот на пятой неделе беременности.
Размер плода еще слишком незначительный для того, чтобы матка и живот увеличивались. Поэтому на таком сроке фигура будущей мамы сохраняет те же пропорции, что и до беременности. Но вот прогестерон, отвечающий за наступление и сохранение беременности, может вызывать незначительное выпячивание живота. Это происходит из-за того, что этот гормон замедляет перистальтику кишечника, вследствие чего в нем могут скапливаться газы. Но небольшая коррекция питания и исключение из меню продуктов, вызывающих метеоризм, способны быстро вернуть работу кишечника в норму.
Грудь на пятой неделе беременности.
К этому сроку у некоторых женщин молочные железы могут увеличиваться на 1–2 размера. И это единственное внешнее изменение, которое наблюдается на пятой неделе. Но женщины, грудь которых сохранила прежние размеры, также отмечают некоторые перемены, указывающие на то, что организм уже готовится кормить малыша. Это повышение чувствительности молочных желез, увеличение и потемнение ареол, нагрубание сосков.
Отеки.
Этот «симптом» многие считают практически неотъемлемой частью здоровой беременности. Но на самом деле отеки указывают на то, что мочевыделительная система не справляется с возросшими нагрузками и немного хуже выводит из организма избыток жидкости. Поэтому будущей маме следует изменить подход к своему питьевому режиму и питанию и свести к минимуму потребление соли и продуктов, которые провоцируют жажду (это жирное, острое, сладкое).
Ощущения будущей мамы
Главный признак, по которому можно уверенно судить о своем новом положении, – отсутствие менструальных кровотечений. Также срок 5 недель беременности – время появления токсикоза. Тошнит чаще всего по утрам, может наблюдаться и рвота. Если таких эпизодов в течение дня больше 4-5, и любая пища выходит обратно, обязательно обратитесь к лечащему врачу. Такое состояние опасно для будущей матери и плода и требует медикаментозного лечения.
Гормональные изменения в организме могут вызывать и другие симптомы:
- болезненная и чувствительная грудь;
- постоянная усталость и сонливость;
- частые позывы к мочеиспусканию;
- метеоризм и запоры;
- головная боль и кратковременная потеря сознания;
- повышение температуры тела до 37-37,2° С, не вызванное простудой;
- перепады настроения.
Заметим, что эти признаки появляются не у всех и не все вместе. Для многих беременность на 5 неделе протекает абсолютно бессимптомно.
Для чего необходимо УЗИ на раннем сроке
Ультразвуковая диагностика — безопасный метод, не имеющий противопоказаний. Но делать его до 4-5 недель бессмысленно, плодное яйцо так рано не разглядеть. В этом случае при УЗИ используют трансвагинальный датчик. В государственных клиниках первая ультразвуковая диагностика проводится в рамках первого скрининга в 12 недель, а раньше ее назначают, только если саму женщину или ее лечащего врача что-то беспокоит:
- женщина жалуется на боли в нижней части абдоминальной области и кровянистую “мазню”;
- будущая мама имеет серьезные хронические заболевания;
- беременность наступила, хотя пара предохранялась с помощью спирали;
- пациентка принимала опасные и тяжелые лекарства, перенесла инфекцию, была облучена. Хотя до 4 недель обычно действует принцип “все или ничего”, врачи рекомендуют обследоваться;
- в анамнезе у самой будущей мамы и ее родни были многоплодные беременности;
- эмбрион подсаживался с помощью ЭКО;
- врач подозревает пузырный занос, внематочную или замершую беременность;
- у пациентки диагностированы разные образования в матке и яичниках;
- если есть риск развития генетических аномалий (например, до этого уже были прерванные беременности из-за пороков развития, хромосомных нарушений).
Во всех остальных случаях женщина может по собственному желанию сделать УЗИ платно. В Калуге можно пройти обследование в клинике Элита. Наши врачи работают на современном высокоточном оборудовании и имеют большой опыт в инструментальной диагностике.
Развитие плода
На 5 неделе беременности эмбрион сопоставим по размерам с рисовым зернышком: в нем не более 1 грамма и 1-2 мм. Он выглядит как крошечный головастик. Но уже сейчас в нем начинают формироваться верхние дыхательные пути, половые железы, печень и селезенка, кровеносная система, глаза, кожа, волосы и ногти. Образуется плацента, через которую плод получает кислород и питательные вещества.
Нервная трубка постепенно закрывается, и на ее месте возникает спинной и головной мозг, позвоночный столб и вся нервная система. У плода появляются зачатки ног и рук, похожие на плавнички.
Из-за активного формирования внутренних органов и систем будущий ребенок на 5 неделе беременности очень уязвим к негативному влиянию окружающей среды. Стрессы мамы, воздействие химических веществ, инфекции и прием некоторых лекарственных препаратов может провоцировать необратимые изменения, в том числе пороки развития.
Трехмерная ультразвуковая реконструкция в I триместре беременности
УЗИ сканер RS80
Эталон новых стандартов!
Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Благодаря развитию и совершенствованию технологий, средств диагностики и визуализации, в последние годы возрос интерес специалистов репродуктологии, морфологов и клиницистов к ранним стадиям эмбрионального развития человека. Еще на Всемирном конгрессе по биоэтике (1996) обсуждалась необходимость всестороннего определения статуса эмбриона человека, проблема определения возраста, с которого эмбрион человека можно рассматривать как личность, обладающую правами и защищаемую законодательством, создания соответствующих международных правил для учреждений, работающих в области репродуктивных технологий. Для практикующего врача, как правило, наибольший интерес представляет возможность клинической оценки течения раннего гестационного периода и возможность прогнозирования осложнений беременности с целью своевременной коррекции и контроля состояния матери и плода.
Современная эхография дает возможность проследить за развитием плода с самых ранних этапов внутриутробного развития. Появление ультразвуковых аппаратов, позволяющих получить трехмерное изображение исследуемого объекта, в том числе и в режиме «реального времени» расширяет возможности ультразвуковой визуализации. Благодаря трехмерному УЗИ, на ранних сроках беременности можно более точно определить эмбриональный возраст, раньше выявить грубые пороки развития, с высокой степенью точности определять объем исследуемого объекта. Важнейшее условие благоприятного течения беременности и развития плода — становление маточно-плацентарного и плодово-плацентарного кровотока. Морфологические периоды развития плаценты достаточно хорошо изучены и описаны, а применение трехмерных технологий в сочетании с режимом энергетического допплера позволяет оценивать степень развития сосудистой сети органа.
В формировании хориона можно различить три периода: первый — предворсинчатый (7-8-й день эмбрионального развития) — пролиферация трофобласта превращает его в «трофобластический панцирь», несодержащий ворсин; второй — образования ворсин (9-49-й день эмбрионального развития) — гистологически выявляются тяжи и перегородки трофобласта, формирующие первичные ворсинки, к концу второй недели в первичные ворсинки врастает соединительная ткань — формируются вторичные ворсинки; третий — образование котиледонов (50-90-й день) — превращение первичных ворсинок в третичные является важнейшим критическим периодом формирования эмбриона [1, 6, 10]. К концу первого триместра беременности завершается плацентация, устанавливается маточно.плацентарный и плодово-плацентарный кровоток, т.е. к концу третьего месяца онтогенеза сформированы основные структурные элементы плаценты, она остается незрелой только в морфо-функциональном отношении; заложены основные пусковые моменты для формирования первичной ФПН [5, 8].
В настоящее время появились единичные работы об использовании трехмерного исследования сосудов фетоплацентарного комплекса [19, 21]. Данных об исследовании кровотока в хорионе в первом триместре беременности в доступной литературе мы не обнаружили. Цель данной работы — демонстрация возможности трехмерного ультразвукового исследования эмбриона, плода и хориона при беременности от 3 до 12 недель.
Материалы и методы
Обследовано 50 здоровых беременных без патологии эмбриона при нормальном течении данной беременности и 110 пациенток с клиническими и ультразвуковыми признаками угрозы прерывания. Определение гестационного срока производилось по дате последней менструации.
До 14-го дня после оплодотворения ведущие эмбриологи мира рассматривают эмбрион человека как проэмбрион, считая, что до этого срока он сформирован клеточными слоями, представляющими собой зародышевые оболочки, материал, не участвующий в построении в дальнейшем собственно эмбриона [1, 2, 6, 12, 13]. На 14-15 день определена ось зародышевого диска, формируется первичная полоска, гензеновский узелок, происходит закладка хорды, т.е. это срок начала формирования элементов нервной системы эмбриона человека.
Визуализация эмбриона впервые возможна при трехмерном исследовании плодного яйца сроком не менее 3-4 недель
, эмбриональные стадии имплантации визуализировать не удается. Дифференцировать зародыш на трехмерном УЗИ можно на стадии «первичной полоски», начиная с 9-й сомитной стадии [3], когда
размер зародыша достигает 1,35 — 1,5 мм
(4 недели гестации). На этом этапе можно рассмотреть амниотическую полость, зародыш в виде «рисового зернышка» и прикрепляющий стебелек. Эхографическая дифференциация головного и тазового конца, внутризародышевых структур еще невозможна (рис. 1).
Рис. 1.
Трехмерное исследование плодного яйца.
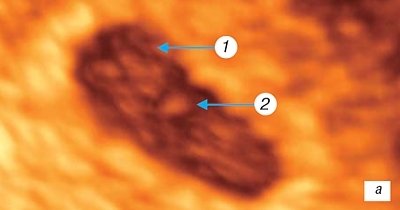
а)
Беременность 3 недели.
б)
Беременность 4 недели.
1 — амниотическая полость; 2 — эмбрион; 3 — «прикрепляющий стебелек».
Питание зародыша на этой стадии развития осуществляется за счет аллантоиса — плотного тяжа эпителиальных клеток, врастающего постепенно в ткань амниотической ножки и соединяющего зародыш с полостью желточного мешка [6, 18].
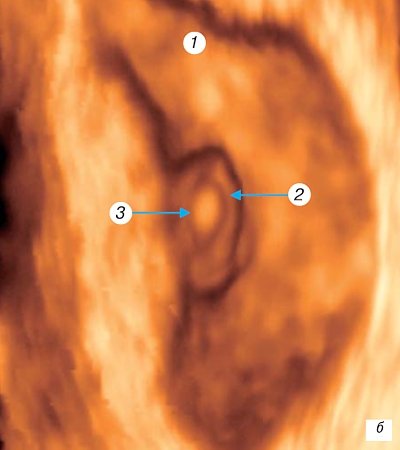
Морфологически в 5 недель
гестации (рис. 2 а) начинает формироваться нервная трубка. К этому сроку
длина эмбриона достигает 3 мм
, происходит образование сомитов, развиваются зачатки сердца, легких, щитовидной железы, пупочных сосудов. В открытой нервной трубке уже намечаются передний, средний и задний мозговые пузыри. Формируется слуховая плакода и зрительная борозда, выявлены мандибулярная и гиоидная дуги; идет отделение хорды от подлежащей энтодермы; различимы передняя, средняя и задняя кишка. Определяется формирующееся сердце, устанавливается замкнутое кровообращение через желточный мешок и ножку зародыша [1, 6, 11, 14, 16]. В этот период визуализируется амниотическая полость, желточный мешок, дифференцируется вентральная и дорсальная поверхности эмбриона, головной и тазовый конец, дифференциация внутренних органов невозможна. Трансвагинальная эхография с использованием цветного допплеровского картирования позволяет определить пульсацию сердечной трубки. В зоне имплантационной площадки происходит формирование типичных мезенхимальных ворсин, на противоположном полюсе плодного яйца ворсины останавливаются в своем развитии. В эти же сроки впервые отмечается инвазия цитотрофобласта в стенку спиральных артерий и вскрытие последних в формирующееся межворсинчатое пространство.
Рис. 2.
Трехмерное исследование плодного яйца.
а)
Беременность 5 недель.
б)
Беременность 6 недель.
1 — амниотическая полость; 2 — желточный мешок (срез); 3 — эмбрион с вентральной поверхности; 4 — головной конец эмбриона; 5, 6 — почки верхних и нижних конечностей соответственно.
6-я неделя
внутриутробного развития (рис. 2 б) завершает сомитный период развития эмбриона человека. В этот период определяются зачатки рук и ног, удлиняется почка передней конечности, появляется зачаток кистевой пластины, нижняя конечность остается в виде почки. Возникает зачаток парных полушарий головного мозга. Продолжается органогенез глаз и уха; в замкнутой нервной трубке четко различаются отделы мозга и обозначены полушария головного мозга и мозжечка. Устанавливается односторонний ток крови через сердце, почти завершается подразделение сердца на камеры, сердце функционирует. Сформирована первичная почка; определяются зачатки мочеточника, зачатки половых желез, а также печень, желчный пузырь, поджелудочная железа, различные отделы кишечного тракта [7, 14, 16]. Продолжается инвазия цитотрофобласта в сторону спиральных артерий, что приводит к формированию венозных коллекторов, однако увеличивающаяся маточно-плацентарная циркуляция обеспечивает только потребности самого ворсинчатого дерева, так как еще не связана с кровеносной системой эмбриона. К концу 6-й недели гестации
длина эмбриона достигает 6-7 мм
. Морфологически данный период характеризуется появленим жаберных дуг, формированием зрительного пузыря, началом дифференцировки гипофиза, индукцией хрусталика и формированием глазного бокала. Формируется промежуточный и средний мозг, определяется полость четвертого желудочка, заднего мозга. Начинается формирование кишечника и передней брюшной стенки. Эхографически определяется амниотическая полость, желточный мешок, эмбрион длиной 4-5 мм. Четко дифференцируется вентральная и дорсальная поверхности эмбриона, головной и тазовый конец, почки передних и задних конечностей. При проведении горизонтальных срезов возможна визуализация заднего мозга, зачатков парных полушарий головного мозга, полости четвертого желудочка. При двухмерном исследовании, особенно с применением цветного картирования, всегда возможно определение пульсации сердечной трубки. Дифференциация внутризародышевых структур, в том числе сердечной трубки, на данном этапе невозможна.
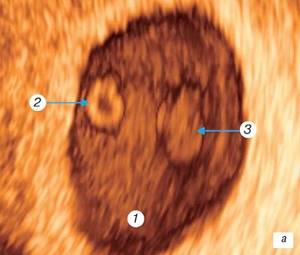
Начало 7-й недели
гестации — постсомитный период эмбриогенеза. Длина эмбриона к этому времени достигает 7-8 мм. Удлиняется верхняя конечность, возникает разделительная борозда между пальцами и начинается ротация первого пальца кисти, видны межпальцевые промежутки, появляются пальцевые пластинки на нижних конечностях. На поверхности зародыша определяется глаз, мандибулярная, гиоидная и языкоглоточная дуга, появляются носовая ямка, носовая складка, слуховое возвышение. На трехмерной поверхностной реконструкции определяется головка плода, вентральная и дорсальная поверхности тела, передний мозг, полость четвертого желудочка, верхняя конечность с пальцевой пластинкой, почки нижних конечностей. Пальцевые выступы на верхней конечности визуализировать не удается. Четко визуализируется пуповина (рис. 3 а, б). В это же время окончательно складывается эмбриоплацентарное кровообращение и устанавливается гемохориальный тип питания тканей эмбриона.
Рис. 3.
Трехмерное исследование плодного яйца.
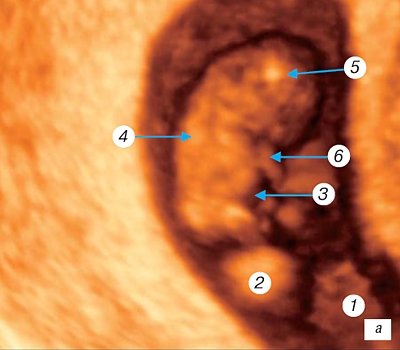
а)
Беременность 7 недель.
б)
Беременность 7 недель.
1 — амниотическая полость; 2 — желточный мешок (срез); 3 — вентральная поверхность эмбриона; 4 — дорсальная поверхность эмбриона; 5 — головка эмбриона; 6 — верхняя конечность; 7 — почки нижних конечностей; 8 — полость желудочка; 9 — пуповина.
Длина эмбриона в начале 8-й недели беременности составляет 15-20 мм.
Голова резко увеличивается, выпрямляется тело. Более выражены структуры головного отдела, сформированы пять первичных отделов мозга, сформированны ноздри, развивается наружное ухо. Происходит окостенение длинных трубчатых костей, осевого скелета и черепа. Установлено
начало двигательного поведения эмбриона
человека. При трехмерной реконструкции четко определяется головка плода, челюсти, шея. При проведении среза через мозговые структуры определяются латеральные желудочки и формирующиеся сосудистые сплетения. Различимы зачатки пальцев конечностей и локтевые сгибы. Начинается разделение пальцев и возникает сгибательная складка тенара с радиальной стороны кисти. Первый палец кисти полностью ротирован. Формируется пальцевая дуга стопы и пяточное возвышение, колено. Несмотря на четко визуализируемые гениталии дифференциация пола невозможна (рис. 4).
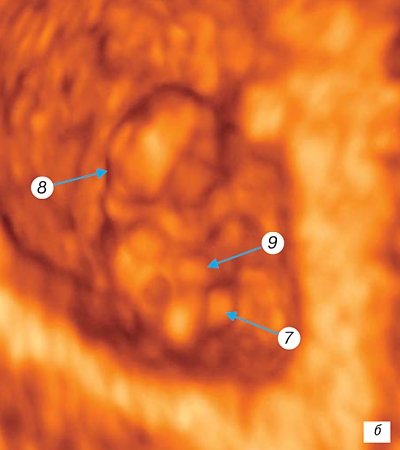
Период до конца 8-й недели
эмбриогенеза человека (
длина эмбриона достигает 40 мм
, масса 5 г) характеризуется интенсивным ростом и дальнейшей дифференцировкой систем органов. В этот период вырисовываются черты лица, что придает эмбриону большее сходство с человеческим обликом; обособляется шея, формируются наружное ухо и наружные отделы носа, сформированы веки и все отделы конечностей, пальцы, исчезает хвост. Интенсивно развиваются большие полушария, в них различимы кора и базальные ганглии.
Наружные половые органы дифференцированы по полу
. Конец 8-й недели внутриутробного развития знаменует окончание эмбрионального и начало плодного периода у человека. Дифференцированы основные структуры и системы органов [1, 6, 7, 11, 13]. В маточно-плацентарной области отмечается активная инвазия цитоторофобласта в миометрий. Это соответствует росту плаценты, преимущественно вследствие увеличения длины ворсин с боковыми ветвлениями. Развиваются капилляры ворсинчатого дерева и сосуды хориальной пластины. Анатомическое соединение плацентарной кровеносной сети с аллантоисными сосудами в составе пуповины обусловливает наличие постоянного кровотока в пуповине.
Рис. 4.
Трехмерное исследование плодного яйца.
Беременность 8 недель. 1 — головка плода; 2 — верхняя конечность с локтевым суставом.
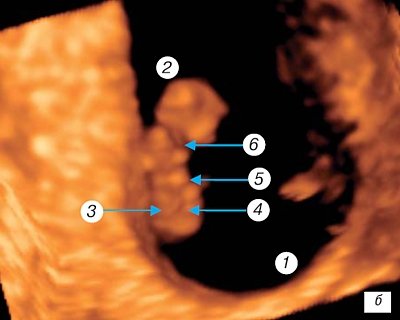
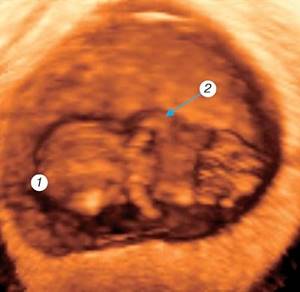
Начинающийся с 9-й недели
внутриутробного развития человека плодный период, завершающийся рождением плода, характеризуется его интенсивным ростом, дальнейшей дифференцировкой органов и систем и становлением их дифференцированных функций. Происходит закрытие лицевых щелей,
появление пальцев рук и ног
, хрящевой ушной раковины (рис. 5). По мере укрупнения плацентарных ворсин в центре их появляются крупные сосуды. Такие же сосуды создаются в хориальной пластине, соединяются с магистральными сосудами пуповины. Происходит дальнейшая структурная дифференцировка плацентарно-пуповинного отдела и слияние его с эмбриональной системой кровообращения.
Рис. 5.
Трехмерное исследование плодного яйца.
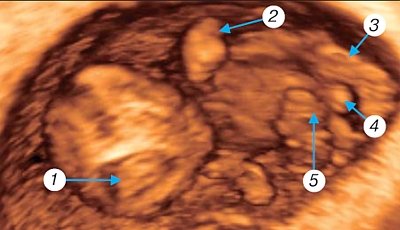
Беременность 9 недель. 1 — головка плода (частично — срез через боковые желудочки); 2 — верхняя конечность с локтевым суставом и пальцевой пластинкой; 3 — нижняя конечность с пяточным выступом; 4 — гениталии; 5 — пуповина.
На 10-й неделе наблюдается рефлекторное движение губ
(развивается рефлекс сосания) (рис. 6 а, б). Для формирующейся плаценты характерно замедление инвазии цитотрофобласта, начинается децидуализация эндометрия.
Рис. 7.
Трехмерное исследование плодного яйца.
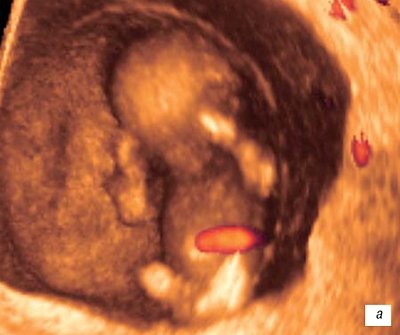
а)
Беременность 10 недель.
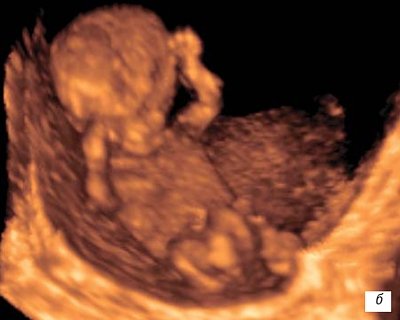
б)
Беременность 11 недель.
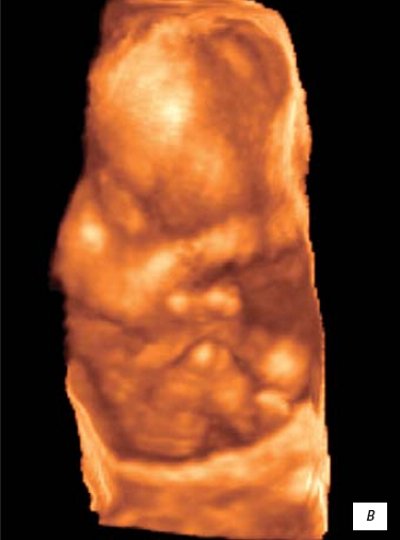
в)
Беременность 12 недель.
На 12-й неделе
внутриутробного развития
плод достигает 87 мм в длину
и весит около 45 г, приобретает все больше человеческих черт по сформированным частям лица и головы. Рефлекторное
движение пальцев конечностей в ответ на прикосновение
свидетельствует о развитии соответствующих центральных нейронных связей. Развиваются также нервные механизмы некоторых спинальных рефлексов плода. Отмечается
дыхательные движения
(рис. 6 в). Плацента приобретает дольчатую структуру, насчитывая около 30 котиледонов. Анатомически в ней обозначены септы и клеточные островки. Масса ее составляет около 20 г, по функциональной организации она значительно опережает другие органы эмбриона.
Методика, примененная нами при исследовании объема и внутриплацентарного кровотока, включала следующие этапы:
- определение зоны исследования хориона в режиме серой шкалы и энергетического допплера (возможности датчика позволяют записывать плодное яйцо до 13 недель беременности в полном объеме) (рис. 7);
- выбор угла исследования (для всех исследований выбран угол 15° — позволяющий корректно выделить хорион во всех срезах плодного яйца);
- построение области изображения сосудистой сети хориона;
- выбор частоты срезов (для всех исследований выбрана частота, соответствующая толщине срезов 1,5-2 мм, что является достаточным для получения достоверных результатов);
- построение гистограммы сосудистого компонента в полном объеме хориона.
Рис. 7.
Лицо плода.
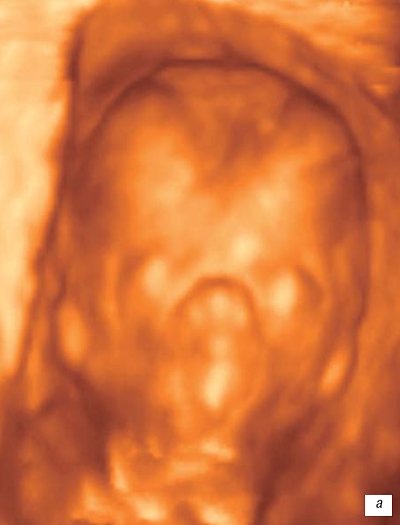
а)
беременности 13 недель.
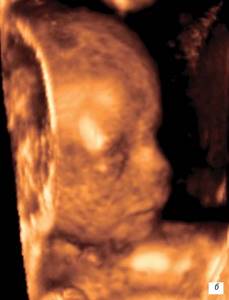
б)
беременности 14 недель.
Во всех случаях определялся общий объем ткани хориона.
При компьютерной обработке плацентограмм [21] автоматически рассчитывали следующие параметры:
- VI — индекс васкуляризации, который отражает процентное содержание сосудистых элементов в интересующем объеме плацентарной ткани;
- FI — индекс кровотока, который отражает количество клеток крови, транспортируемых в момент исследования, т.е. интенсивность кровотока.
В результате проведенных исследований выявлены закономерности формирования сосудистого компонента хориона при физиологически протекающей беременности. Согласно периодам структурного формирования хориона данные проанализированы отдельно в периоде образования ворсин (до 7 недель) и в периоде формирования котиледонов (до 12-13 недель) (рис. 8, табл. 1).
Рис. 8.
Сосуды хориона. Трехмерная реконструкция.
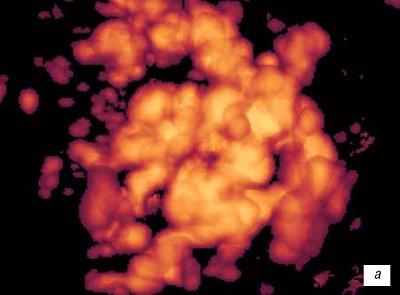
а)
7 недель гестации.
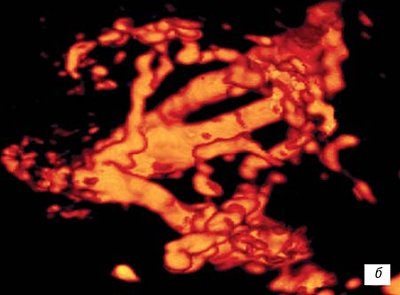
б)
12-13 недель гестации.
Таблица 1
. Объемный кровоток в хорионе в I триместре неосложненной беременности..
| Срок беременности | Kоличество наблюдений | Объем хориона, см³ | VI (индекс васкуляризации) | FI (индекс кровотока) |
| 5 недель | 4 | 5,5 | 14,4 | 33,6 |
| 6 недель | 4 | 9,2 | 18 | 30 |
| 7 недель | 3 | 15,8 | 15 | 41 |
| Средние показатели | 12,3 | 14,5 | 36,0 | |
| 8 недель | 2 | 20,2 | 17 | 40 |
| 9 недель | 2 | 32 | 18,8 | 40,9 |
| 10 недель | 3 | 71,6 | 22,6 | 41 |
| 11 недель | 3 | 147 | 16,2 | 49 |
| 12-13 недель | 4 | 158 | 18 | 49 |
| Средние показатели | 104 | 14,2 | 45,4 | |
Из табл. 1 видно, что в I триместре беременности происходит постепенное увеличение объема ткани хориона от 5,5 до 158 см³ к 13-й неделе гестации, причем в период завершения формирования ворсин нарастание объема хориона происходит «скачкообразно», в течение 2-х недель (с 10 до 12 см³) объем хориона возрастает практически вдвое (рис. 9).
Рис. 7.
Динамика изменения объема хориона.
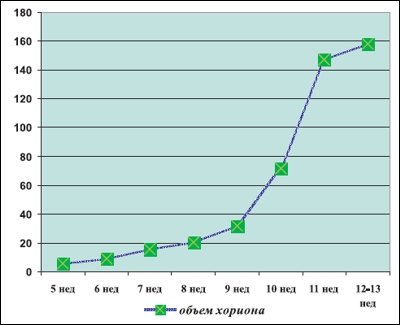
Рис. 9.
I-й триместр физиологической беременности.
Индекс васкуляризации, т.е. соотношение сосудистого компонента и паренхимы в данном объеме ткани, возрастает постепенно, достигая максимальных значений к 10 неделям гестации, затем несколько снижается (рис. 10).
Рис. 7.
Динамика изменения индекса васкуляризации хориона.
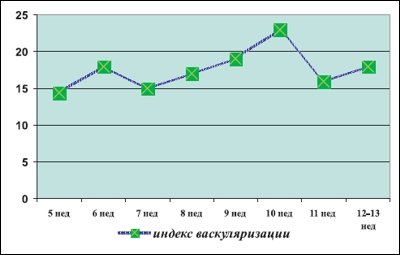
Рис. 10.
I-й триместр физиологической беременности.
Индекс кровотока в течение I триместра беременности постепенно увеличивается, достоверных различий в значениях данного показателя в период формирования ворсин и в период формирования котиледонов не выявлено.
При исследовании различных участков хориона — краевых и центральных — установлено, что в сроки беременности до 11 недель гетероморфизм кровотока в хорионе не выражен, достоверных отличий в кровоснабжении краевых и центральных участков не выявлено. После 12 недель беременности проявляется сосудистый гетероморфизм — индекс васкуляризации в центральной зоне хориона выше, чем в периферических участках (табл. 2).
Таблица 2
. Сравнительные показатели объемного кровотока в хорионе в I триместре неосложненной беременности..
| Срок гестации, недель | Индекс васкуляризации и кровотока | Центральная зона | Парацентральная зона | Периферическая зона | Весь хорион |
| До 11 | VI | 15,1* | 14,9* | 12,8* | 15,8* |
| FI | 35,6* | 35,0* | 30,0* | 34,6* | |
| 12-13 | VI | 20,8 | 15,3 | 7,7 | 14,8 |
| FI | 55,6 | 44,1 | 33,6 | 45,4 |
Примечание. * — различия статистически недостоверны.
Кроме того, были обследованы 110 беременных с клиническими и ультразвуковыми признаками угрозы прерывания беременности в I триместре. Производилось измерение объема хориона и вычисление у них показателей объемного кровотока. Выявлено изменение размеров и нарушение кровотока в формирующемся хорионе во всех наблюдениях (табл. 3).
Таблица 3
. Средние значения объема и васкуляризации хориона в I триместре при угрозе прерывания беременности.
| Показатель | Объем хориона, cм³ | Индекс васкуляризации VI | Индекс кровотока FI |
| До 8 недель | |||
| Средние показатели | 8,9 | 3,9 | 33 |
| 8-13 недель | |||
| Средние показатели | 63 | 4,23 | 35,1 |
Нарушение формирования сосудистой сети хориона выражалось в отсутствии четкой структурности сосудистого дерева, визуальном отсутствии гетероморфизма (рис. 11).
Рис. 11.
Сосудистая сеть хориона:
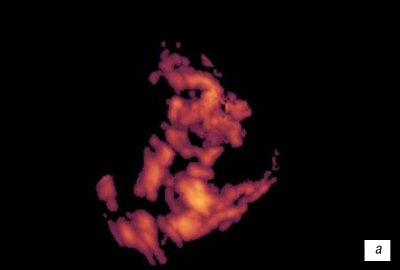
а)
При неразвивающейся беременности 8 недель.
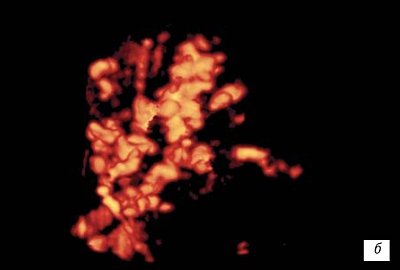
б)
При угрозе прерывания беременности 12 недель.
В зависимости от степени снижения показателей объема и васкуляризации все беременные ретроспективно были поделены на 3 группы. Группу I составили 76 женщин, у которых объем хориона был снижен на 25-35 % относительно нормативного при данном гестационном сроке, а индекс васкуляризации (VI) — на 45-55 %. В группе II, объединившей 21 наблюдение, объем хориона снижен на 36-58 %, а VI — на 56-65 %. Группа III включала 13 пациенток с наиболее выраженными нарушениями: объем хориона был уменьшен на 56-78 %, VI — на 70 % и более. Всем обследованным проводилась стандартная терапия угрозы прерывания и последующих патологических состояний, формировавшихся в течение гестации. Перинатальные исходы в зависимости от степени выявленных в I триместре особенностей формирования плацентарного кровотока представлены на рис. 12 и 13.
Рис. 12.
Осложнения беременности и родов:
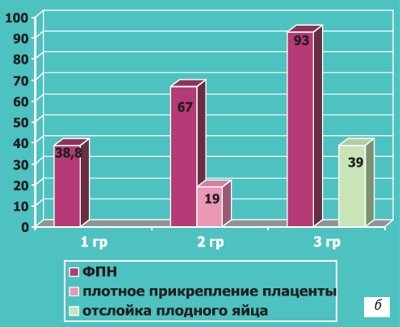
а, б)
При нарушении васкуляризации хориона в первом триместре беременности.
Выводы
Трехмерная эхография — новый шаг в диагностике внутриутробного развития плода, позволяет с ранних сроков беременности достаточно детально визуализировать эмбрион, максимально точно определять сроки гестации, начиная с 8 недель дает возможность выявить грубые пороки развития эмбриона и плода, некоторые маркеры хромосомной патологии. Получение объемного изображения плода, реконструкция его внешнего вида открывает новые возможности для родителей, которые могут увидеть своего будущего ребенка с фотографической точностью.
Трехмерная допплерометрия с вычислением показателей объемного кровотока демонстрирует закономерности формирования сосудистого компонента хориона в I триместре неосложненной беременности, может служить критерием отбора пациенток группы риска по формированию патологического течения беременности уже в I триместре гестации.
Литература
- Заварзин А.А. Краткое руководство по эмбриологии человека и позвоночных животных. — Ленинград, Наркомздрав, 1939. — 204 с.
- Курило Л.Ф. Морфофункциональные характеристики оогенеза человека и млекопитающих // Дисс. … д.ра биол. наук. — М., 1985. — 470 с.
- Курило Л.Ф. Оплодотворение и внутриутробное развитие человека.
- Медведев М.В., Курьяк А., Юдина Е.В. Допплерография в акушерстве. — М.: Реальное Время, 1999.
- Медведев М.В., Юдина Е.В. Задержка внутриутробного развития плода. — М.: РАВУЗДПГ, 1998.
- Милованов А.П, Савельев С.В. Внутриутробное развитие человека//Руководство для врачей. — М.: МДВ, 2006. — 384 с.
- Савельев С.В. Стадии эмбрионального развития мозга человека. — М.: «ВЕДИ», 2002.
- Стыгар А.М., Медведев М.В. Ультразвуковое исследование плаценты, пуповины и околоплодных вод // Клиническое руководство по ультра-звуковой диагностике. Под. Редакцией Митькова М.В., Медведева М.В. — М.: Видар, 1997.- Т.2. — С. 68.69.
- Фалuн Л.И. Эмбриология человека. Атлас. — М.: Медицина, 1976. — 544 с.
- Федорова М.В. Калашникова Е.П. Плацента и ее роль при беременности. — М.: Медицина, 1986. — 265 с.
- Bodemer Ch.W. Modern embryology // N.Y.,1968; 475p.
- Corliss C.E. Patten`s human embryology. Elements of clinical development // McGroww.Hill Book Company, A Blackiston Publication, N.Y., a.o., 1976; 470 p.
- Edwards R.G. Sciense et ethique de la segmentation des embrions humains in vitro // Contracpt. Fertil Sex 1986;14:4:313.318.
- England M.A. Farbatlas der Embriologie // F.K.Shattaner Verlag. — Stuttgart.N.Y.1985;25.
- McLaren A. IVF: regulation of prohibition? Nature 1989;342: 6249:469.470.
- McLaren A. Research on embryos in vitro. The various types of research. Report — Council of Europe’s Third Symposium on Bioethics, 1996; Strasbourg.
- Moore K.L. The Developing Human: Clinically oriented Embryology Philadelphia, L, Saunders, 1973;374.
- Patten B.M. Foundations of embryology // N.Y. 1958.
- Pretorius D.H., Nelson T.R., Baergen R.N., Pai E., Cantrell C. Imaging of placental vasculature using three.dimensional ultrasound and color power Doppler: a preliminary study // Ultrasound Obstet Gynecol, 1998 Jul; 12 (1): 45.9.
- Welsh A.W., Humphries K., Congrove D.O., Taylor M.J., Fisk N.M. Developments of three-dimensional power Doppler ultrasound imaging of fetoplacental vasculature // Ultrasound Med Biol, 2001 Sep; 27 (9): 1161.70.
- Kurjak А., Kupesic S., Zoclan T. Three-dimensional and power Doppler in the study of angiogenesis // Ultrasound Obstet Gynecol, 2001 Okt; 18 (4).
УЗИ сканер RS80
Эталон новых стандартов!
Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Анализы и исследования
Подозревая беременность и сделав домашний тест, женщина обращается к гинекологу. Становиться на учет еще рано, однако врач уже может назначить ряд предварительных исследований:
- общий анализ крови и мочи;
- тест на ВИЧ, гепатиты и СПИД;
- определение группы крови и резус-фактора.
Если же речь идет о 5 неделе от зачатия – эмбриональном сроке, который больше акушерского на 2 недели, — вас ждет обширный список анализов и консультаций узких специалистов.
Что видно на УЗИ
Ультразвук позволяет точно подтвердить или опровергнуть факт беременности. На 5 неделе эмбрион уже хорошо различим, специалист оценивает размер и количество зародышей, состояние матки и соответствие этих показателей предполагаемому сроку гестации. Иными словами – вам точно скажут, сколько недель и дней сейчас будущему ребенку.
В некоторых случаях на пятой неделе уже можно прослушать сердцебиение плода.
Пятая неделя эмбрионального развития
Эмбриональный (истинный) срок беременности отсчитывается от первого дня последней менструации плюс еще две недели. Именно в середине цикла происходит овуляция, т.е. примерно на 14-й день после критических дней. Иными словами, 5 неделя эмбрионального развития соответствует 7 акушерской неделе.
Через 14 дней после ЭКО проводится тест на ХГЧ, с помощью которого определяется факт наступления беременности. В случае успешного зачатия женщины проходят первое УЗИ уже на 5-й неделе гестации. Обследование позволяет определить:
- Размеры матки;
- Расположение эмбриона;
- Количество прижившихся бластоцист;
- Наличие или отсутствие патологий в развитии плода.
Следует понимать, что эмбриологи определяют гестационный возраст плода не так, как акушеры. После ЭКО специалисты могут точно установить день зачатия, который отсчитывается от момента имплантации бластоцисты в матку.
В среднеэмбриональный период плод находится возле стенки желточного мешка, который с помощью УЗИ визуализируется как небольшая киста сферической формы с плодным яйцом внутри. Зародыш располагается внутри мешка эксцентрично, из-за чего на мониторе возникает типичная УЗ-картина «двойного пузыря».
На данном этапе эмбрионального развития многие органы и жизненно важные системы уже начинают свое развитие, но визуализировать их при помощи трансабдоминального УЗИ очень сложно. Именно поэтому для определения особенностей течения беременности специалисты прибегают к трансвагинальному исследованию, с помощью которого удается получить более детализированную картину.
Возможные осложнения
Беременность на ранних сроках часто заканчивается самопроизвольным прерыванием. Среди основных негативных факторов:
- недостаток прогестерона и гормонов щитовидной железы, избыток андрогенов и другие гормональные нарушения;
- генетические аномалии развития эмбриона;
- избыточные физические нагрузки;
- резус-конфликт;
- заболевания, передающиеся половым путем;
- вирусные гепатиты, краснуха, осложненный грипп и ангина;
- химическое отравление в результате бесконтрольного приема лекарств.
Своевременная медикаментозная терапия, в том числе в условиях стационара, во многих случаях позволяет сохранить беременность. В частности при гормональных нарушениях. Важно лишь вовремя обратиться за помощью. Поэтому если на 5 неделе вы заметили резкое ухудшение общего самочувствия, кровянистые выделения из половых путей, медлить не стоит. Другие тревожные симптомы – это сильные боли внизу живота и в пояснице.
Заметим, что незначительная коричневая «мазня» допустима на ранних сроках, как симптом успешной имплантации эмбриона.
Что можно и нельзя
Беременную женщину чуть ли не с первых недель окружают различные запреты. Тяжелое не поднимать, волосы не красить и не стричь, в кино или на концерт, где громко и людно, не ходить. Отметим, что большая часть этих запретов – предрассудки и мифы. Будущей маме важно себя беречь и не переутомляться. Больше 3-5 кг действительно поднимать не стоит. Но запрещать себе развлечения или походы в парикмахерскую не нужно.
Те же рекомендации по питанию. Не стоит резко переходить на пророщенные зерна, сыроедение и покупать только продукты с пометкой БИО. Исключите фастфуд, колбасы и другие полуфабрикаты, алкоголь и кофеин. Однако если вам чего-то очень сильно хочется, побалуйте себя, соблюдая меру. Еда – это не только «топливо» для тела, но и источник положительных эмоций, а их во время вынашивания должно быть как можно больше.
Тошнота
Обычно она проявляется по утрам, а днем может усилиться. У некоторых женщин тошнота становится настолько серьезной, что переходит в стадию неукротимой рвоты. На сегодняшний день нет стопроцентно эффективных средств от этого неприятного состояния. И чтобы токсикоз как можно меньше портил вам жизнь, попробуйте придерживаться нескольких рекомендаций:
- Ешьте чаще, но маленькими порциями;
- Откажитесь от пищи с неприятными для вас запахами;
- Употребляйте продукты с повышенным содержанием белка;
- Чтобы не было обезвоживания организма, пейте достаточное количество жидкости;
- Чаще отдыхайте;
- Избегайте стрессовых ситуаций.
Чек-лист пятой недели беременности
- Придерживайтесь режима дня, высыпайтесь.
- Пробуйте разные способы борьбы с токсикозом: дробное питание, имбирный чай, сухарики и сушки. Ищите свой метод, но при частой рвоте обязательно проконсультируйтесь с гинекологом.
- Если вдруг вы почувствовали, как резко тянет живот или поясницу, немедленно обратитесь за медицинской помощью.
- Выделения на 5 неделе беременности в норме должны быть светлыми, прозрачными, допустимо – слегка желтоватыми. Все другие случаи стоит осудить с лечащим врачом.
- Начните искать курсы для беременных: полезная информация о вынашивании и родах, а также общение с командой единомышленников очень ценно.
- Уточните у гинеколога, на каком сроке вам нужно встать на учет по беременности. Обычно это 6-8 неделя.
Беременность – время волнительное и ни с чем несравнимое. Избавьтесь от страхов осложнений и патологий во время вынашивания, обратившись к специалистам Медицинского женского центра. Мы составляем индивидуальные программы наблюдения и имеем многолетний успешный практический опыт ведения пациенток с отягощенным анамнезом.
Диагностика анэмбрионии
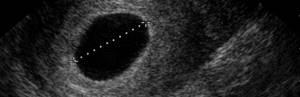
Основным способом выявления этой патологии является ультразвуковое обследование. Именно с его помощью можно установить присутствие зародыша в плодном яйце и его нормальное развитие. При нормальной беременности эмбрион не видно в среднем до 6-7 недели после зачатия, поэтому на этом этапе косвенными признаками патологии могут служить падение уровня ХГЧ в крови или дефицит прогестерона.
Для постановки диагноза анэмбрионии необходимо выполнение следующих условий:
- отсутствие желточного мешка в плодном яйце диаметром 8-25мм;
- отсутствие эмбриона в плодном яйце размером свыше 25 мм.
Также имеются дополнительные признаки анэмбрионии, в частности деформация плодного яйца, аномально низкий прирост его размеров, слабо выраженная децидуализация эндометрия в точке имплантации, нерегистрируемое сердцебиение на 6-7 неделе беременности. В пользу такого диагноза могут свидетельствовать и признаки отторжения плода – изменения тонуса матки, появление участков отслоения хориона с образованием субхориальных гематом.
В зависимости от выявленной при ультразвуковом обследовании клинической картины патологии выделяют 3 ее разновидности:
- Анэмбриония I типа – зародыш не обнаруживается на визуализации, размеры плодного яйца составляют обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели беременности;
- Анэмбриония II типа – эмбрион отсутствует, но размеры плодного яйца и матки соответствуют сроку гестации.
Отдельно стоит выделить резорбцию зародышей при многоплодной беременности. Чаще всего такое состояние возникает после экстракорпорального оплодотворения, когда для повышения шансов на успешное зачатие пациентке подсаживается сразу несколько эмбрионов. Обычно из них приживается только один, но в редких случаях успешно имплантируется 2 и более зародышей. При этом часть из них замирает в своем развитии, после чего рассасываются или удаляются из организма естественным путем.
Сделайте первый шаг
запишитесь на прием к врачу!