Щитовидная железа находится в передней части шеи и является элементом эндокринной системы. Вырабатывает гормоны, координирующие процессы роста, разграничения тканей, обмена веществ. Иногда пациентам назначают КТ щитовидной железы. Данный вид диагностики позволяет за короткое время получить множество высококачественных снимков органа, на основе которых можно создать объемную реконструкцию с детальной визуализацией патологии.
Компьютерная томограмма щитовидной железы
Компьютерную томографию применяют лишь при недостаточной информативности других методов, поскольку ткани щитовидной железы отличаются повышенной чувствительностью к радиации. На начальном этапе обследование выполняют при помощи пальпации, УЗИ, лабораторных технологий и функциональных проб. Если данные методы не смогли показать полной картины либо врач сомневается в полученных сведениях, нужна томография. Рентгенологическая компьютерная диагностика актуальна при загрудинном расположении увеличенного в размерах органа и при противопоказаниях к проведению МРТ.
Что показывает КТ щитовидной железы?
По компьютерным сканограммам специалист может судить о форме, размерах, строении и положении органа, состоянии лимфоузлов, паращитовидных желез, трахеи, пищевода, наличии или отсутствии патологических изменений.
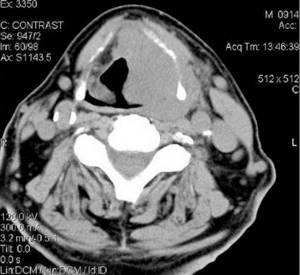
Опухоль щитовидной железы на компьютерной томографии
КТ показывает:
- увеличение щитовидной железы;
- изменения очагового характера (кисты, узлы, аденомы, кальцинаты);
- воспалительные процессы;
- новообразования (доброкачественное или злокачественное выяснится после сдачи материала на анализ);
- прорастание опухолью трахеи или сосудисто-нервных пучков;
- атрофию или гипоплазию (врожденное уменьшение всего органа или недоразвитие одной из долей);
- местные расстройства кровообращения (артериальную и венозную гиперемию);
- кровоизлияния в ткань железы.
КТ щитовидной железы с контрастом
КТ тканей щитовидной железы требует контрастирования, поскольку обычные изображения не показывают узелки, сосуды, опухоли. С целью улучшения визуализации внутривенно вводят специальные йодсодержащие препараты. Попадая в кровеносное русло, контрастирующее средство быстро заполняет сосудистую сеть органа и четко выделяет на томограммах не только последнюю, но и патологически измененные участки.
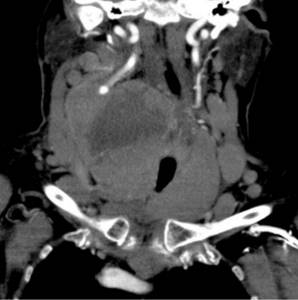
Фото КТ щитовидной железы с контрастом
После введения раствора индикатора сразу либо спустя некоторое время человек может почувствовать тошноту, вкус металла во рту, ощущение тепла в теле. Это стандартная реакция на контрастное вещество, не требующая постороннего вмешательства.
Настораживающие симптомы:
- лицевой отек;
- сильное головокружение;
- кожный зуд, сыпь;
- першение в горле;
- затруднение дыхания (бронхоспазм);
- резкое снижение артериального давления;
- патологическое возбуждение.
При появлении хотя бы одного из них нужно обратиться к медицинскому персоналу, не дожидаясь пока томография щитовидной железы закончится.
Подготовка к исследованию щитовидной железы
КТ щитовидной железы не требует серьезной подготовки. За один-два дня до исследования следует лишь отказаться от йодсодержащих продуктов и лекарственных препаратов (в том числе для наружного применения). В противном случае данные диагностики могут быть искажены.
Перед процедурой желательно умеренно поесть, на голодный желудок побочные эффекты контрастирующего вещества выражены сильнее. Женщинам в период лактации рекомендуется заранее сцедить и сохранить молоко, так как проводимая диагностика на несколько часов исключает кормление грудью.
КТ-исследование щитовидной железы с контрастом делают только при наличии результатов анализа на креатинин. Концентрация данного соединения в крови напрямую зависит от функционирования почечной фильтрации. Малейшее отклонение от нормы увеличивает риск ухудшения самочувствия после введения йодсодержащего препарата.
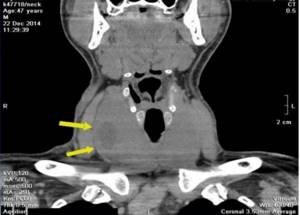
Узловой зоб щитовидной железы на компьютерной томограмме (очаговые изменения указаны стрелками)
Когда показана рентгенография
Данное исследование назначают предельно редко, так как сегодня существуют более безопасные и точные методики. Назначение на прохождение исследования можно получить, если визуализируется зоб, при нарушениях пищевода или трахеи.
В период проведения процедуры можно обнаружить: метастазы, которые остались после удаления ракового образования; наличие гипертиреоза и гипотиреоза; определить границу между узлом и диффузным поражением.
Важно понимать, что данный вид исследования негативно воздействует на все остальные жизненно важные органы, так как лучевая нагрузка увеличивается как минимум в десять раз.
Как делают КТ щитовидной железы
Перед тем, как войти в кабинет, где будет проводиться обследование, надо снять с себя все вещи, в которых присутствует металл. Компьютерная томография щитовидной железы проходит на аппарате, оборудованном подвижным столом и сканирующей системой, состоящей из рентгеновской трубки и датчиков. Пациент ложится спиной вниз, под шею помещают подставку. При помощи автоматического инжектора в середине процедуры в вену вводят контраст.
Компьютерный томограф — фото
Врач наблюдает за процессом обследования из соседней комнаты через стекло. С помещением, где находится персонал, есть громкая связь, по которой пациент получает указания и может сообщить о возникшем дискомфорте.
Процедура диагностики абсолютно безболезненна. Рентгеновская трубка вращается вокруг области шеи и грудной клетки, веерообразный пучок лучей проходит сквозь тело человека и фиксируется системой детекторов. Информация поступает на компьютер, где впоследствии ее анализирует рентгенолог.
В момент сканирования следует расслабиться и сохранять неподвижное положение, чтобы снимки получились максимально четкими. КТ-диагностика щитовидной железы с контрастом занимает 15 минут, после чего практически сразу можно вернуться к привычным делам.
Где можно провести исследование
Данная процедура может проводиться в государственных медицинских учреждениях, в специальных диагностических центрах. Важно, чтобы в учреждении присутствовало необходимое оборудование и компетентный рентгенолог.
Содержание:
- Кто назначает диагностику
- Где можно провести исследование
- Когда показана рентгенография
- Противопоказания к рентгенодиагностике
- Как подготовиться к исследованию на рентгеновском аппарате
- Расшифровка результатов
- Какие заболевания можно определить посредством рентгенодиагностики
Томография щитовидной и паращитовидных желез
Паращитовидными называют железы внутренней секреции, расположенные с задней стороны щитовидной железы. Обычно у человека их четыре – нижняя и верхняя пары, но может насчитываться от одной до двенадцати. Основная функция паращитовидных желез – продуцирование паратиреоидного гормона, регулирующего фосфатно-кальциевый обмен. Нарушение этого процесса приводит к сбою в работе большинства важных систем, из-за чего развиваются различные заболевания.
КТ-сканирование щитовидной и паращитовидных желез назначают в следующих случаях:
- тетания (непроизвольные болезненные сокращения мышц);
- судороги;
- парестезии (ощущение онемения, ползания мурашек или покалывания в конечностях, лице, языке);
- появление неврологических симптомов — раздражительности, психозов, эпилептических припадков;
- остеопороз неясного происхождения;
- мочекаменная болезнь;
- наличие в области шеи объемного новообразования;
- контроль после оперативного вмешательства.
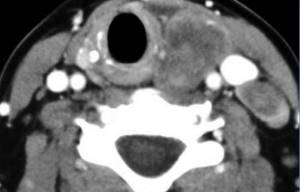
Опухоль паращитовидной железы на снимке компьютерной томограмме
Исследование с контрастом позволяет точно определить местоположение и размеры паращитовидных желез, даже если они находятся в загрудинном пространстве.
Показания и противопоказания
Основные показания к проведению КТ-анализу щитовидной железы:
- внезапное изменение голоса;
- дыхательные расстройства вследствие сдавления и сдвига щитовидной железой соседних анатомических образований;
- трудности при глотании пищи и жидкости;
- увеличение шейных лимфатических узлов;
- нетипичное расположение органа (когда нижняя часть или вся железа находится за грудиной);
- наличие узлов (по результатам УЗИ);
- подозрение на опухоль;
- необходимость исключить или подтвердить метастазирование;
- врожденные аномалии щитовидной железы;
- подготовка к операции и контроль после ее проведения.
Общие противопоказания к процедуре:
- беременность независимо от срока;
- детский возраст до 5 лет;
- масса тела выше 150 кг и обхват груди (живота) более 150 см.
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
Щитовидная железа состоит из двух долей, соединенных перешейком. Перешеек расположен между 2 и 4 хрящами трахеи. Размер доли примерно 4,0 х 1,5 х 2, 0 см (длина-ширина-глубина). Нижний полюс доходит до 5-6 кольца трахеи. Сверху доля доходит до щитовидной пластины. железа покрыта пучками подъязычной мышцы. у 40% людей имеется пирамидальная долька, расположенная в области верхнего полюса перешейка. Весит железа 15-25 г. Кровоснабжается железа из верхней и нижней щитовидной артерий и собственной артерии, отходящей от дуги аорты или безымянной артерии. Отток крови идет по верхней, средней и нижней щитовидным венам.
Клинические проявления патологий состоят из гипо- или гипертиреоидизма. Гипотиреодизм связан с нарушением выработки гормонов, главным образом, при различных вариантах тиреоидита. Гипертиреоидизм связан с различными вариантами тиреотоксиказа.
ЭТИОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
- I. Аутоиммунные тиреопатии.
- Болезнь Грейвса.
1.1. Изолированная тиреопатия.
1.2. Тиреопатии с экстратиреоидными проявлениями.
- Аутоиммунный тиреоидит.
2.1. Хронический аутоиммунный тиреоидит.
2.2. Транзиторный аутоиммунный тиреоидит.
2.2.1. Безболевой («молчащий») аутоиммунный тиреоидит.
2.2.2. Послеродовый аутоиммунный тиреоидит.
2.2.3. Цитокинининдуцирующий аутоиммунный тиреоидит
- II. Коллоидный в разной степени пролиферирующий зоб. Диффузный зоб.
- Узловой и многоузловой зоб.
2.1. Узловой и многоузловой зоб без функциональной автономии.
2.2. Узловой и многоузловой зоб с функциональной автономией.
III. Инфекционные тиреопатиии.
- Подосрый тиреоидит.
- Острый гнойный тиреоидит.
- Специфические тиреоидиты.
- IV. Опухоли Доброкачественные.
- Злокачественные.
- V. Врожденные (наследственные) тиреопатии.
- VI. Заболевания щитовидной железы при патологии других органов и систем.
Узлы в щитовидной железе встречаются у 4-7% взрослого населения. Это могут быть коллоидный узлы, аденома, очаговая гиперплазия, кисты, метастазы, опухоль щитовидной железы.
Методы диагностики: радионуклидный, ультразвуковой, и МРТ.
Сцинтиграфия с иодом-123 показывает “горячие” и “холодные” узлы. Применяется также иод-131 и препараты технеция. “горячие” узлы обычно аденомы, “холодные” узлы могут быть злокачественными у 1-4% при исследовании с йодом и до 30% при исследовании с технецием.
УЗИ отлично показывает анатомию железы и гипоэхогенные узлы, а также кисты. Недостатком является плохая визуализация лимфаденопатии и окружающих тканей. УЗИ наиболее точна в плане диагностике кист. Однако осложненные кисты могут оказаться карциномой. Для точности диагноза УЗИ дополняют тонкоигольной биопсией.
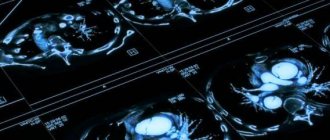
Томографические исследования лучше отражают анатомию и возможны тонкими срезами. Поскольку введение йодных контрастов нежелательно МРТ предпочтительнее КТ. МРТ отлично демонстрирует распространение в сторону средостения. Считается, что МРТ достоверно показывает узлы до 4 мм.
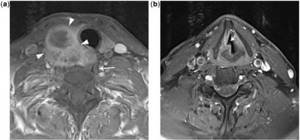
МРТ. Рак щитовидной железы с прорастанием возвратного нерва. Т1-зависимая и Т2-зависимые аксиальные томограммы.
К наиболее частым патологиям щитовидной железы относится узловая гиперплазия. На УЗИ у 30% обследуемых в возрасте 19-50 лет обнаруживаются узлы, а в возрасте старше 60 лет – у 60% и больше. Только 1 из 20 узлов оказывается злокачественным.
КТ и МРТ при опухолях отражают признаки злокачественности: инфильтративный рост и инвазию сосудов. Карцинома контрастируется при КТ и МРТ.
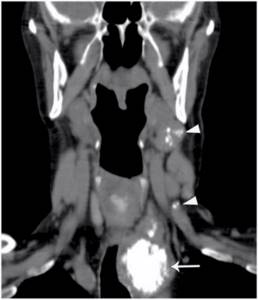
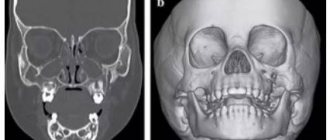
КТ. Реформация в корональную плоскость. Лимфатические узлы шеи с кальцинатами.
Стадирование рака щитовидной железы осуществляется согласно системе TNM:
Т-опухоль
- TX – Первичная опухоль не может быть оценена
- T0 – Нет данных за опухоль
- T1a-Оухоль ≤1 cm, ограничена щитовидной железой
- T1b – Опухоль >1 cm но ≤2 cm в наибольшем измерении, ограничена щитовидной железой
- T2 – Опухоль >2 cm но ≤4 cm в наибольшем измерении, ограничена щитовидной железой
- T3 – Опухоль >4 cm в наибольшем измерении, ограничена щитовидной железой или любая опухоль с минимальным распространением за ее пределы
- T4 – Распространенное заболевание T4a – Умеренно распространенная болезнь- опухоль любых размеров, выходящая за пределы капсулы в подкожные мягкие ткани, гортань, трахею, пищевод, или возвратный нерв
- T4b – Очень распространенная болезнь- опухоль внедряется в околопозвоночные фасции или охваиывает сонную артерию либо сосуды средостения
- cT4a – Внутрищитовидная анапластическая карцинома
N: Лимфатические узлы
- NX – Региональные лимфатические узлы не могут быть оценены
- N0 – Нет метастазов в региональные лимфатические узлы
- N1 – Есть метастазы в региональные лимфатические узлы N1a – Метастазы до уровня VI (претрахеальные, паратрахеальные, и предгортанные)
- N1b – Метастазы односторонние, двухсторонние и контрлатеральные шейные (Уровни I, II, III, IV, or V) или ретрофарингеальные или верхние медиастинальные лимфатические узлы (Level VII)
M: Метастазы
- MX – Отдаленные метастазы не могут быть оценены
- M0 – Нет отдаленных метастазов
- M1 – Есть отдаленные метастазы
Помимо принятой ВОЗ системы TNM еще существует упрощенная система TIRADS, принятая лучевыми диагностами в некоторых странах (например, США). Система предполагает визуализационную оценку состояния щитовидной железы, например, ультразвуковым методом.
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
- Аутоиммунные тиреопатии
Болезнь Грейвса (Диффузно-токсический зоб, Базедова болезнь).
Характеризуется гиперплазией щитовидной железы с повышением ее функции. Эхографически определяется неровность или фестончатость контуров железы. Снижение эхогенности не относится к специфичным признакам гипертиреоза, поскольку может происходить за счет повышения васкуляризации паренхимы или других процессов, приводящих к увеличению гидрофильности тиреоидной ткани (лимфоцитарная инфильтрация, реактивные изменения щитовидной железы на фоне аденовирусной инфекции). Гиперваскуляризацию щитовидной железы с использованием эходопплерографии впервые описал Rails в 1988 году и назвал “Thyroid inferno” – “пожар” в щитовидной железе. Однотипность показателей кровотока по всем регионарным сосудам щитовидной железы, а также в области долей, у больных болезнью Грейвса подтверждают известное мнение о равномерной функциональной активности всей паренхимы щитовидной железы. На фоне гиперпродукции гормонов щитовидной железы происходит реканализация находящихся ранее в спавшемся состоянии сосудов паренхимы железы.
Аутоиммунный тиреоидит.
В эту группу входят острые, под острые и хронические воспалительные заболевания щитовидной железы, в основе которых лежат аутоиммунные, цитотоксические процессы, с одновременно возникающими процессами дегенерации и регенерации ткани. Эхографическая картина во многом зависит от функционального состояния железы. Железа может быть, как увеличена, так и нормальной или уменьшенной в размерах, контуры ее часто неровные. Эхоплотность железы чаще понижена, эхоструктура неоднородна за счет множественных гипоэхогенных участков различной формы и размеров, преимущественно без четких контуров, а также гиперэхогенных тяжей, придающих железе дольчатую структуру. Крупные очаги низкой, реже повышенной эхогенности, могут напоминать узлы, однако при УЗИ сосудистый рисунок в зоне “узлов” не отличается от соседних участков. Паренхиматозный кровоток характеризуется увеличением общего количества визуализируемых сосудов. При этом обнаруживается прямая пропорциональная зависимость между числом визуализируемых сосудов и активностью хронического аутоиммунного тиреоидита (чем выше число сосудов, тем выше активность патологического процесса), равномерностью распределения сосудов по всему объему органа, повышением скоростных показателей и индекса резистентсности.
Аутоиммунный тиреоидит (зоб Хашимото).
Заболевание характеризуется увеличением количественных показателей в равной степени по всем регионарным сосудистым коллекторам при нормальных значениях качественных параметров. В активную стадию эхографически практически не отличим от болезни Грейвса. Обнаружение гипоэхогенных претрахеальных лимфатических узлов диаметром 4—8 мм служит косвенным признаком активности тиреоидита. Клиническая диагностика основывается на основании выявления повышения титра антител к тиреоглобулину.
УЗИ. Тиреоидит Хашимото.
Хронический тиреоидит.
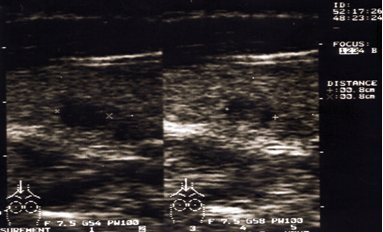
В процессе лечения тиреоидита медикаментозными средствами не всегда удается достичь нормализации структуры тиреоидной ткани. На одном из этапов улучшения общего состояния пациента эхографическая картина как бы замораживается, и ремиссия определяется как субклиническая., При эхографии визуализируется железа нормальных, увеличенных, и даже иногда уменьшенных размеров, с чередованием участков сниженной, средней и повышенной эхогенности.
УЗИ. Хронический аутоиммунный тиреоидит.
Фиброзно-инвазивный тиреоидит (зоб Риделя).
Очень редкая форма тиреоидита, отличающаяся очаговым или диффузным увеличением железы, наиболее часто изменяется одна доля и перешеек. В результате замещения паренхимы гиалинизированной фиброзной тканью, на эхограммах железа выглядит неоднородной за счет наличия изо.- и гиперэхогенных участков.
УЗИ. Фиброзно-инвазивный тиреоидит.
Атрофический тиреоидит.
Щитовидная железа уменьшена в размерах, эхоструктура ее становиться неоднородной, плохо дифференцируется от окружающих мышечных структур. При УЗ-ангиографии васкуляризация щитовидной железы снижена.
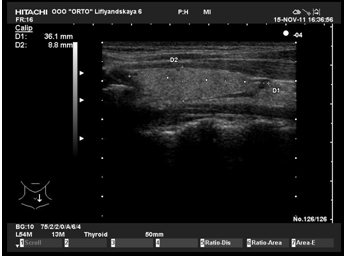
УЗИ. Атрофический тиреоидит.
Гипертрофический (узловой) тиреоидит.
Щитовидная железа увеличена за счет внутрипаренхиматозных узлов. При УЗА можно видеть смещение узлами паренхиматозных сосудов к периферии.
УЗИ. Гипертрофический тиреоидит.
Коллоидный в разной степени пролиферирующий зоб
Диффузный зоб.
Характеризуется увеличением объема щитовидной железы более чем на треть. Выделяют следующие степени увеличения щитовидной железы:
степень 0 — железа не видна и не пальпируется;
степень 1 — железа не видна, но перешеек прощупывается и виден при глотательных движениях;
степень 2 — во время глотания хорошо видна и хорошо прощупывается, но форма шеи не изменена;
степень 3 — железа изменяет контур шеи, придавая ей толстый вид;
степень 4 — увеличенная железа достигает огромных размеров, что нередко сопровождается сдавлением пищевода и трахеи с нарушением глотания и дыхания.
Эхоструктура железы средне- и крупнозернистая, с участками кистозной дегенерации в виде анэхогенных и гипоэхогенных зон. При УЗА заметно небольшое увеличение количества и размеров сосудов железы, что связано с увеличением ее объема.
Узловой зоб.
При узловом зобе щитовидная железа увеличена в размерах за счет одиночных или множественных узлов. Контуры железы четкие, чаще ровные, но могут быть и неровными при краевой локализации узлов. Структура узлов отличается выраженным полиморфизмом — от четко визуализируемых образований пониженной или повышенной эхогенности до сливных изоэхогенных очагов, едва отличимых от окружающей паренхимы. При УЗА трехмерная реконструкция сосудов коллоидных узлов позволяет четко определить ход сосудистых структур, оценить васкуляризацию узла, как по периферии, так и в центре, а также выявить питающие узел сосуды. Коллоидным образованиям чаще свойственен экстранодулярный кровоток.
Аденомы при сканировании в В-режиме не имеют специфических ультразвуковых признаков, позволяющих отличать их от других узловых поражений. Они могут визуализироваться в виде одиночных или множественных гипер-, гипо- или изоэхогенных образований округлой или овальной формы, с четкими, ровными контурами, гомогенной или гетерогенной структурой (кистозно-геморрагическая дегенерация наблюдается у 1/3 больных), с гипо- или гиперэхогенной перинодулярной капсулой по периферии. Иногда в аденомах визуализируются одиночные или множественные кальцинаты. Наличие гипоэхогенного ободка по периферии обусловлено, прежде всего, сосудистым компонентом, что подтверждается УЗА. Экстранодулярный кровоток и/или эффект дистального псвевдоусиления позволяет предположить доброкачественный процесс.
Коллоидные узлы являются наиболее частой находкой при оперативных вмешательствах и не имеют патогномоничных ультразвуковых признаков. В случае многоузлового коллоидного зоба структура железы может быть представлена узлами всех эхографических типов. УЗА значительно повышает точность диагностики узловых образований. Так при формировании узлов в ткани железы отмечается нарушение хода сосудов, их оттеснение к периферии с последующим формированием сосудистого ободка, где регистрируется высокая скорость кровотока — более 40 см/с. Вероятно, это обусловлено сдавлением сосудов узловой тканью. Применительно к узловым образованиям можно выделить три типа сосудистого рисунка: аваскулярный, экстранодулярный, смешанный. В узлах менее 0,4 см сосуды и кровоток обычно не определяются (аваскулярный тип). Наиболее типичным изображением гиперпластического процесса являются изоэхогенные образования с гипоэхогенным ободком различной толщины (“хало”) по периферии – гиперваскуляризация вокруг узла. Трехмерная реконструкция сосудов в узлах позволяет определить их ход. Чаще в коллоидных образованиях определяется экстранодулярный кровоток. Узловые образования с экстранодулярным кровотоком делятся на гиповаскулярные и гиперваскулярные. Гиперваскулярные (“горячие”) узлы характеризуются: значительным увеличением количества визуализируемых сосудов, концентрацией их по периферии узлов. Гиповаскулярные (“холодные”) узлы отличаются неизмененным числом визуализируемых сосудов или небольшим их увеличением по сравнению с нормой, экстранодулярным кровотоком. Иногда в коллоидных образованиях определяется смешанный тип сосудистого рисунка, который характеризуется наличием экстра.- и интранодулярного кровотока.
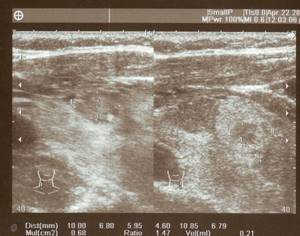
УЗИ. Коллоидные узлы.
УЗИ. Коллоидный узел.
Трехмерная реконструкция сосудов позволяется дифференцировать тип васкуляризации (нормальная или повышенная) за счет выраженности сосудистого рисунка и наличия расширенных сосудов, как по периферии, так и внутри узла. Смешанный тип кровотока характерен как для нетоксической, так и для токсической аденомы щитовидной железы (автономная аденома, болезнь Плюммера). В большинстве случаев они имеют вид четко очерченных гиперэхогенных образований с перинодулярным ободком толщиной 1—3 мм.
III. Инфекционные тиреопатиии
Подострый тиреоидит.
Подострый гранулематозный тиреоидит (тиреоидит Де Карвена) – редкое заболевание. Возникновение заболевания связано с вирусной инфекцией, однако возбудитель четко не установлен. Считают, что подострый тиреоидит может быть индуцирован вирусом Коксака, аденовирусами, вирусом эндемического паротита и т.д. Развитию тиреоидита Де Карвена способствуют наследственные факторы. Генетическая предрасположенность к этому заболеванию связана с функциональными нарушениями системы гистосовместимости.
Чаще всего встречается у женщин в возрасте 40-50 лет. Характеризуется дегенеративно-дистрофическими изменениями в фолликулах с одновременной пролиферацией стромы. В результате этих процессов образуются своеобразные гранулемы, которые содержат гигантские клетки и замурованы среди фиброзной соединительной ткани. Диагностика заболевания трудна, что объясняется стертой симптоматикой и редкостью заболевания.
Ранними признаками тиреоидита Де Карвена являются: дискомфорт при глотании, общее недомогание, болезненность в области щитовидной железы. Стадия развития клинической симптоматики характеризуется интенсивными болями в области шеи с иррадиацией в нижнюю челюсть, затылочную область. Боли усиливаются при повороте головы, жевании, глотании. Отмечается интенсивная потливость, сердцебиение, бессонница, артралгия.
При пальпации щитовидная железа может быть умеренно увеличена в размерах, плотная, болезненная. Регионарные лимфоузлы обычно не увеличены. У большинства пациентов в начальном периоде заболевания наблюдаются явления тиреотоксикоза.
В распознавании тиреоидита Де Карвена определенное значение приобретают данные лабораторных исследований. При общем анализе крови у больных отмечается увеличение СОЭ и лимфоцитоз. В сыворотке крови появляются неспецифические маркеры острой воспалительной реакции. Характерно также возрастание уровня содержания тироксина и трийодтиронина крови. У части больных отмечается резкое возрастание в крови тиреоглобулина. Описанные изменения не являются патогномоничными для подострого тиреоидита. Окончательный диагноз формулируется, обычно, при цитологическом изучении аспиратов из ткани щитовидной железы.
При ультразвуковом исследовании определяется увеличение размеров и объема щитовидной железы с диффузным снижением эхогенности паренхимы. У ряда пациентов визуализируются локусы отчетливого снижения акустической плотности.
Безболевой подострый тиреоидит.
Возникает обычно спорадически или после беременности. Его особенностью является отсутствие болевого синдрома. Безболевой подострый тиреоидит проявляется симптомами тиреотоксикоза у 30-40% больных и гипотиреоза у 25-40%. Характерной особенностью данного заболевания, сопровождающегося явлениями тиреотоксикоза, является относительно низкий уровень накопления I ¹³¹ щитовидной железой при сцинтиграфическом исследовании, что является основным критерием дифференциальной диагностики.
При ультразвуковом исследовании определяется увеличение размеров и объема щитовидной железы с незначительным диффузным снижением эхогенности паренхимы и гипоэхогенными участками с нечеткими контурами. ТАБ позволяет исключить диагноз злокачественных опухолей.
Острый гнойный тиреоидит (струмит).
Очень редкое заболевание, которое вызывает бактериальная инфекция. Поражение щитовидной железы обычно вторичное (на фоне тонзиллитов, сепсиса и т.д.). Инфекция распространяется на щитовидную железу непосредственно из рядом расположенного гнойного очага, лимфогенно или гематогенно.
Определяется увеличение размеров и объема щитовидной железы с диффузным снижением эхогенности паренхимы. При прогрессировании заболевания формируется абсцесс.
IV Опухоли
Доброкачественные опухоли.
Доброкачественные опухоли щитовидной железы развиваются вследствие локальной гиперплазии тиреоцитов. Под влиянием неустановленных факторов, происходит резкое увеличение скорости деления отдельных фолликулярных клеток, вследствие роста которых формируются аденоматозные узлы.
Аденомы щитовидной железы встречаются довольно часто. Они составляют 17-25% всех объемных образований, удаляемых во время хирургических заболеваний на щитовидной железе. Аденомы обычно встречаются в виде единичных узловых образований, но, нередко, в ткани щитовидной железы формируются и множественные аденоматозные узлы. Различают макро- и микрофолликулярные аденомы, папиллярные аденомы, фолликулярно-папиллярные аденомы, аденомы из клеток Ашкинази-Гюртля и аденомы из С-клеток. Для всех этих доброкачественных опухолей щитовидной железы, независимо от типа их гистологического строения, характерно наличие соединительнотканной капсулы, расположенной вокруг образования.
При ультразвуковом исследовании, в большинстве случаев, аденома имеет вид четко очерченного гиперэхогенного образования. В типичных случаях она окружена ободком толщиной 1-3 мм с резко повышенной интенсивностью отраженных эхосигналов («гиперэхогенный венчик»). В трети случаев эхоструктура опухоли однородная. Более чем в 50% заболеваний, в ткани аденом появляются гипоэхогенные включения, которые являются следствием кровоизлияний в паренхиме аденом. В 10% случаев в структуре опухолей определяются кальцификаты.
УЗИ. Множественные аденомы.
Однако встречаются доброкачественные опухоли щитовидной железы плотностью неотличимой от неизмененной ткани (10% аденом) или гипоэхогенные (4% аденом), что связано с типом их гистологического строения. Лишь цитологический анализ биоптатов позволяет определить доброкачественную природу клеток.
Злокачественные опухоли.
Рак щитовидной железы не имеет специфичных ультразвуковых признаков и эхографически неотличим от аденомы или коллоидного узла. Злокачественные эпителиальные опухоли щитовидной железы с различной гистологической структурой могут иметь разнообразные ультразвуковые признаки.
Недифференцированные раки щитовидной железы на сонограммах идентифицируются как гипоэхогенные зоны различных размеров и формы, с неровными «изъеденными» краями и нечетким отграничением от неизмененной ткани щитовидной железы. В большинстве случаев визуализируются признаки прорастания опухоли в окружающие ткани, что сопровождалось нарушением целостности капсулы щитовидной железы. При цветовом допплеровском картировании определяется экстра- и интранодулярный кровоток.
Папиллярный рак щитовидной железы при ультразвуковом исследовании наиболее часто визуализируется как гипоэхогенный участок неправильной формы с нечеткими контурами. В центре и по периферии опухолевого узла нередко видны гиперэхогенные участки, представляющие собой зоны обызвествлений. В ряде случаев имеет место кистозное перерождение ткани раковой опухоли. Характерной особенностью папиллярных раков щитовидной железы является их медленный рост и относительно позднее метастазирование. Цветовое допплеровское картирование демонстрирует гиперваскуляризацию в виде краевого и внутриузлового кровотока.
Фолликулярные аденокарциномы занимают промежуточное место к инвазивному росту среди эпителиальных злокачественных опухолей, что характеризуется особым разнообразием эхосемиотических признаков. Довольно часто определяются низкоэхогенные образования с неоднородной эхоструктурой (множественные кальцификаты располагаются по центру и по периферии узла). По периферии образования широкий низкоэхогенный ободок неравномерной толщины. В других случаях опухолевая ткань прорастала капсулу железы. В большинстве случаев узлы фолликулярного рака не имеют четких границ. При цветовом допплеровском картировании определяется экстра- и интранодулярный кровоток, который характеризуется преимущественно артериальными сосудами.
Медуллярный рак щитовидной железы при ультразвуковом исследовании характеризуется визуализацией на фоне гипоэхогенных зон различных размеров и формы гиперэхогенных участков. Считают, что участки уплотнений в опухолевом узле, обусловлены появлением зон, содержащих амилоид и реактивным фиброзом. Возможно возрастание акустической эхоплотности щитовидной железы и появление гиперэхогенных зон в шейных лимфатических узлах. При цветовом допплеровском картировании определяется интранодулярный кровоток.
УЗИ. Медуллярный рак.
У больных с подозрением на рак щитовидной железы ультрасонография может быть использована лишь в качестве метода, позволяющего распознавать локальные изменения тиреоидной паренхимы. Для постановка окончательного диагноза, вне зависимости от эхоплотности и размеров образования, необходимо производить прицельную биопсию из патологических участков.
Кисты щитовидной железы
Простые кисты щитовидной железы встречаются крайне редко. Большей частью кистозными поражениями щитовидной железы являются претерпевшие кистозную либо геморрагическую дегенерацию аденомы или аденоматозные узлы. При ультразвуковом исследовании простая киста щитовидной железы визуализируется в виде анэхогенного образования округлой или овальной формы, с четкими, ровными контурами, гладкой внутренней поверхностью и дистальным псевдоусилением. В полости кист иногда прослеживается крупно- или мелкодисперсная взвесь, иногда с образованием горизонтального уровня, что может быть обусловлено как геморрагическим содержимым кисты, так и коллоидом. Структура геморрагических кист претерпевает быстрое изменение за счет образования сгустков и нитей фибрина, способствующих повышению эхогенности кисты. Сложные кисты щитовидной железы, помимо вышеперечисленных признаков, характеризуются наличием пристеночного тканевого компонента.
Таким образом, ультразвуковое исследование с использованием метода цветовой допплерографии и энергетического картирования является высокоинформативным методом неинвазивной уточняющей диагностики патологии щитовидной железы. Полученные результаты свидетельствуют о высокой эффективности использованных методик в дифференциальной диагностике доброкачественных и злокачественных процессов.
Использование современных ультразвуковых технологий позволяет совершенно на новом качественном и количественном уровнях решать задачи диагностики патологических процессов, а также осуществлять мониторинг больных в процессе специфического лечения. МРТ СПб редко сталкивается с исследованием щитовидной железы. При неясностях УЗИ мы рекомендуем МРТ в СПб как уточняющий метод в высоком поле или открытом МРТ.
Оставить отзыв.
МРТ в Санкт-Петербурге USA
Противопоказания к компьютерной томографии
Также есть ряд противопоказаний, связанных с применением йодсодержащих веществ. Щитовидная железа (КТ с контрастом) не обследуется у пациентов с:
- тяжелой почечной либо печеночной недостаточностью;
- непереносимостью йода;
- гипертиреозом (дополнительный йод в любом виде усугубляет заболевание);
- сахарным диабетом при приеме метформина.
Компьютерную томографию с контрастированием обычно не делают детям до 12 лет.
Расшифровка результатов
После процедуры выполняются следующие действия:
- диагност через 30 минут отдает готовые снимки либо доктору, либо пациенту;
- доктор производит полный анализ полученных снимков;
- ставится диагноз (если данных исследований недостаточно, выписывается направление на МРТ или КТ);
- подбирается лечение и назначается соответствующая диета.
Самостоятельно пытаться рассмотреть заболевание и назначать себе лекарственную терапию крайне не рекомендуется, чтобы не усугубить ситуацию.