Синдром Дауна является относительно частой врожденной патологией, вызванной наличием лишней хромосомы в 21 паре. Синдром Дауна еще называют трисомией по 21 паре хромосом. Из всех хромосомных аномалий эта патология является наиболее известной для широкого круга людей.
Синдром Дауна ассоциирован с множеством значительных пороков развития. Такими как, например, врожденные пороки сердца, атрезия двенадцатиперстной кишки (состояние, когда часть тонкого кишечника не развивается), повышенный риск развития острого лейкоза (лейкемии). Около 50% детей с данным состоянием рождаются с пороками сердца, наиболее распространенным из которых является дефект межжелудочковой перегородки. Еще одно заболевание, которое часто отмечается у таких детей – болезнь Гиршпрунга – аганглионарный участок толстого кишечника, ведущий к развитию кишечной непроходимости.
Для того, чтобы оценить риск рождения ребенка с синдромом Дауна применяют скрининговые исследования во время беременности. Эти тесты являются безболезненными и неинвазивными (не причиняющими повреждения тканей беременной и плода), но не позволяют точно судить о наличии или отсутствии врожденной патологии. Все же широкое их применение позволяет заподозрить риски и рекомендовать проведение инвазивных процедур. К инвазивным методам диагностики относятся интервенции, производимые под УЗИ контролем – амниоцентез, хордоцентез и биопсия ворсин хориона.
Механизм развития синдрома Дауна
Хромосомную аномалию в преобладающем количестве случаев вызывает ооцит (женская половая клетка), который на момент слияния с мужской половой клеткой содержит в наборе не 23, а 24 хромосомы. Поскольку сперматозоид, участвующий в оплодотворении, имеет 23 хромосомы, одна из хромосом ооцита остается лишней. Только в 10% случаев лишняя хромосома передается отцом.
Почему образуется лишняя хромосома? Для ответа на этот вопрос следует вспомнить процесс деления клетки. В одной из фаз деления (мейозе) происходит растягивание пары хромосом к полюсам делящейся клетки, чтобы в результате обе дочерние клетки получили по хромосоме. В процессе растягивания хромосомы участвует моторный белок с микротрубочками для транспортировки. В случае ослабления или истончения микротрубочки с одной из сторон происходит перетягивание к одному полюсу обеих хромосом, после чего вокруг них формируется оболочка. Так формируется половая клетка с набором из 24-х хромосом. Если ей удается принять участие в оплодотворении, у плода будет развиваться синдром Дауна.
Факторы риска рождения ребенка с синдромом Дауна
Механизм развития заболевания обусловливает его генетическую случайность. Причины случайной мутации и трисомии по 21-й хромосоме невозможно объяснить особенностями режима жизни и питания, местожительством, экологией, расовой принадлежностью.
Как фактор наследственности эта аномалия может проявиться только в том редчайшем случае, если и мать, и отец являются носителями мутации 21-й хромосомы. Количество таких пар не превышает 2% среди зарегистрированных случаев рождения детей с синдромом Дауна.
Единственный достоверно установленный фактор, который может стать причиной рождения больного ребенка, связанного с трисомией по хромосоме 21 – возраст матери. Если исходить из статических данных, у женщин разных возрастных групп появление ребенка с синдромом Дауна приходится в среднем на 700 здоровых новорожденных, в то время как у рожениц старше 40 лет это соотношение составляет 1:19.
Чем старше была мама беременной при ее рождении, особенно если сама будущая роженица пребывает в позднем фертильном возрасте, тем выше риск хромосомной аномалии.
Ранний возраст беременной (до 18 лет) также может привести к хромосомной мутации в период овогенеза, так как механизм созревания яйцеклеток у молодых девушек еще не сформировался.
Условно к группе риска может относиться супружеская пара, в родовом анамнезе которых есть случаи рождения детей с синдромом Дауна. Риск увеличивается, если эта пара находится в близкородственных связях.
Основные ультразвуковые маркеры синдрома Дауна
Ультразвуковые маркеры – это измерения при проведении узи, которые с наибольшей вероятности ассоциируются с высокими шансами наличия синдрома Дауна у плода. Ни один из этих маркеров не является специфичным, то есть присущим только данной патологии. В расчет берутся такие показатели как: толщина воротникового пространства (75 % чувствительности), отсутствие носовой кости (58%), пороки сердца, короткие бедренные кости и плечевые кости, гиперэхогенный кишечник, кисты сосудистого сплетения, эхогенные фокусы в сердце, признаки атрезии двенадцатиперстной кишки. Конечно, ни один из этих маркеров не является абсолютным признаком хромосомной аномалии.
Измерение толщины воротникового пространства
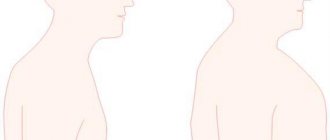
Воротниковым пространством (шейной складкой) называется прозрачная при узи область между складками тканей плода, расположенная ниже затылка в районе формирования шеи. У детей с хромосомными аномалиями, такими как синдром Дауна или трисомия по 18 паре хромосом в этом месте скапливается жидкость. Измерение этого пространства проводят с 11 по 14 неделю в ходе узи беременности в первом триместре. Измерения, полученные в этом сроке, являются наиболее значимыми для предсказания индивидуального риска развития хромосомных аномалий плода. Толщина воротникового пространства более, чем 3 мм воспринимается как показатель повышенной вероятности наличия генетических дефектов у плода. Увеличение воротникового пространства еще не значит, что у плода обязательно есть синдром Дауна, но если принимать в расчет срок гестации плода на котором были проведены измерения, возраст матери и показатели биохимического скрининга, вероятность правильной постановки диагноза становится выше 80%. Несмотря на то, что скрининг толщины воротникового пространства является одним из самых значимых тестов для определения хромосомных аномалий, существуют погрешности. Погрешность возникает из-за нарушений техники измерений. Это касается не только измерений воротникового пространства, но и носовой кости. Возникают погрешности из-за человеческого фактора. Очень важна правильная методика измерений и опыт специалиста УЗИ.
Измерения таза и структур головного мозга плода
У плодов с трисомией по 21 паре хромосом при ультразвуковом исследовании может быть обнаружена гипоплазия мозжечка (уменьшение размеров) и уменьшение лобной доли. Данные факты используются для оценки вероятности синдрома Дауна. Сочетание укороченного поперечного размера мозжечка и уменьшения лобно-таламического расстояния имеет большее значения для диагностики данной хромосомной аномалии, чем измерения каждого расстояния внутримозговых структур под отдельности.
У плода с синдромом Дауна при проведении узи отчетливо уменьшена длина подвздошных костей и увеличен угол между этими костями. Наиболее ясно это можно измерить на уровне середины крестца в поперечном сечении.
Признаки синдрома Дауна
Фенотипичные признаки болезни Дауна являются общими практически для всех людей с этим синдромом:
- монголоидный разрез глаз характерен для 90% больных;
- плоское лицо по причине плохо выраженной переносицы и неглубокой посадки глаз;
- измененная форма черепа – плоский затылок, брахицефалия (отношение ширины к длине от 80% и выше);
- гиперподвижные суставы;
- гипотонус мышц;
- кожная складка во внутреннем углу глаза, перекрывающая слезный бугорок (эпикантус);
- кожная шейная складка;
- укороченная длина ног и рук;
- форма внешнего уха в виде почти идеального полукруга;
- укороченный, повернутый внутрь ладони пятый палец («мизинец»);
- короткопалость в целом из-за недоразвитых средних фаланг;
- одиночная поперечная складка ладони;
- отставленный большой палец ступни;
- кожные складки ступни;
- постоянно приоткрытый рот;
- большой язык с многочисленными глубокими бороздами;
- дефекты речи.
Люди с синдромом Дауна имеют целый ряд заболеваний, характерный для этой хромосомной патологии.
Синдром Дауна –приговор или надежда?
Синдром Дауна — самая распространенная генетическая аномалия, вызванная трисомией по 21 паре хромосом. По статистике, примерно 1 ребенок из 700 появляется на свет с синдромом Дауна. Это соотношение одинаково в разных странах, климатических зонах, социальных слоях. Оно не зависит от образа жизни родителей, их здоровья, вредных привычек, питания, достатка, образования, цвета кожи или национальности. Вероятность рождения такого ребенка увеличивается с возрастом матери, но так как более молодые матери рожают чаще, то среди родителей детей с синдромом Дауна в равной степени представлены все возрастные категории.
Этот синдром был описан Джоном Лангдоном Дауном в 1866 году как умственная отсталость, сочетающаяся с рядом характерных внешних признаков. А в 1959 году Жером Лежен выявил его генетическую природу.
К 1964 году стали известны три основных типа хромосомных нарушений при синдроме Дауна:
- Стандартная трисомия (94%) — утроение 21 хромосомы присутствует во всех клетках и возникает в результате нарушения процесса мейоза.
- Мозаичная форма (2%) вызывается нарушениями процесса митоза в одной из клеток на стадии бластулы или гаструлы, утроение 21 хромосомы присутствует только в дериватах этой клетки. При этих формах родители имеют нормальный генотип.
- Транслокационная форма (4%) — плечо одной 21 хромосомы прикреплено к другой хромосоме и при мейозе отходит в образовавшуюся клетку вместе с ней. Перед рождением следующего ребенка родителям необходимо пройти генетическое обследование.
Предположительный диагноз, как правило, ставится сразу после рождения ребенка по ряду внешних признаков: «плоское» лицо (90%), брахицефалия (81%), кожная складка на шее у новорожденных (81%), антимонголоидный разрез глаз (80%), эпикант (80%), гиперподвижность суставов (80%), мышечная гипотония (80%), короткие конечности (70%), аркообразное небо (58%) и т. д. Поперечная ладонная складка, считающаяся универсальным признаком синдрома Дауна, встречается в 45% случаев, а пятна Брушфильда (пигментные пятна по краю радужки) в 19% случаев. Обычно у новорожденного с синдромом Дауна присутствует часть известных признаков, иногда некоторые признаки встречается и у обычных детей. Окончательный диагноз ставится после получения результатов анализа на кариотип.
Синдром Дауна часто сопровождается соматическими заболеваниями.
Многие дети часто рождаются с признаками морфофункциональной незрелости. Врожденные пороки сердца встречаются в 40–60% случаев. Частым нарушением является апноэ во сне (до 50%), возникающее из-за особенностей строения носоглотки, и обструкция ротоглотки корнем языка. Приобретенные формы гипотиреоза могут составлять до 35% и требуют особого внимания, так клинические признаки гипотиреоза маскируются проявлениями синдрома Дауна. Патология опорно-двигательного аппарата (в т. ч. мышечная гипотония и гиперэластичность связок) присутствует практически у всех детей. Офтальмологические проблемы встречаются в 45%, снижение слуха в 38–78%, аномалии желудочно-кишечного тракта в 12% случаев.
Развивающаяся пренатальная диагностика позволяет все лучше диагностировать синдром Дауна и становится более доступной для женщин в России. Однако этот метод не помогает решить вопрос о том, готова ли семья воспитывать ребенка с синдромом Дауна, а лишь переносит его на период до рождения ребенка. В наш Центр обращается все больше семей, в которых родители знали о синдроме Дауна до рождения ребенка и приняли решение сохранить беременность.
В течение многих лет синдром Дауна считался медицинской проблемой, что отражает его старое название «болезнь Дауна», а так как эта хромосомная аномалия не может быть излечена, то таких пациентов, как правило, с рождения помещали в интернаты, где за ними осуществлялся общий уход. Сопутствующие заболевания также считались частью синдрома и нередко оставались без лечения. Находящиеся в таких условиях дети с синдромом Дауна демонстрировали низкий уровень психофизического развития при средней продолжительности жизни около 10 лет.
Ситуация начала изменяться около 50 лет назад. На фоне гуманизации общества в развитых странах было признано, что условия содержания людей в закрытых учреждениях не удовлетворительны, их права часто нарушаются, а длительное пребывание в стационарных условиях оказывает неблагоприятное воздействие на их состояние. Кроме того, содержание людей с интеллектуальными нарушениями в стационарах требовало неоправданных финансовых затрат. В то же время психологические и педагогические исследования показали важность эмоциональной привязанности к взрослому и стимулирующей окружающей среды для развития ребенка. Родители пациентов с особенностями развития также выступали за право их детей жить дома и получать всю необходимую им помощь по месту жительства. Эти требования нашли широкую поддержку у врачей-педиатров. Все это привело к началу процесса деинституализации, т. е. расформированию системы интернатов и созданию служб помощи на местах. Эти изменения нашли свое отражение в документах ООН, определяющих права детей с нарушениями развития на жизнь в семье, получение образования и интеграцию в общество.
В России основная масса детей с синдромом Дауна продолжала находиться в государственных учреждениях и только около 10% детей воспитывались дома. Отношение к людям с синдромом Дауна стало изменяться с начала 90-х годов. Большую роль в этом сыграли родительские ассоциации и общественные организации. В 1997 году в Москве был создан благотворительный фонд, целью которого является улучшение качества жизни детей с синдромом Дауна в России. В 1998 году на базе этой организации был открыт Центр ранней помощи, оказывающий бесплатную психолого-педагогическую помощь детям от рождения до 8 лет. До этого времени семьям, воспитывающим своего ребенка дома, было трудно найти профессиональную поддержку, и уровень развития таких детей не исследовался. Все обследования уровня развития детей с синдромом Дауна проводились в интернатах, где для многих детей фактор депривации, т. е. отсутствия родительской любви и заботы, оказывается едва ли не ведущим в генезе их нарушений. С другой стороны, развитие системы помощи детям, живущим в семье, позволило добиваться хороших результатов в их реабилитации и изменило представление об их возможностях. Данные, приведенные ниже, заимствованы из иностранной литературы и подтверждены опытом работы Центра ранней помощи (
.).
Таким образом, дети с синдромом Дауна проходят те же этапы развития, что и обычные дети, и при специальном обучении, хотя и несколько позже, осваивают те же навыки.
На сегодняшний день более 1000 семей из Москвы и регионов России получают информационную поддержку, с ними регулярно занимаются и оказывают консультативную помощь. Подобные программы получают все более широкое распространение в нашей стране и странах ближнего зарубежья.
В основе современного подхода к обучению детей с синдромом Дауна лежит семейно-центрированная модель ранней помощи, включающая психолого-педагогическую поддержку родителей и ориентированная на помощь родителям в воспитании их детей. Большое внимание уделяется развитию детей раннего возраста (от 0 до 3 лет), профилактике вторичных нарушений, возникающих из-за сопутствующих заболеваний или неравномерности развития ребенка. С первых недель в сфере внимания педагогов находится взаимодействие родителей с ребенком, моторное развитие, познавательные процессы, развитие коммуникации. С 1,5 лет дети начинают посещать групповые занятия, направленные на социализацию и подготовку к детскому саду. К 3 годам дети, как правило, поступают в детские сады, продолжая при этом получать дополнительные специальные занятия. Все больше детских садов организуют интегративные группы, где дети с синдромом Дауна находятся вместе с обычными сверстниками, и отмечают их положительное влияние друг на друга. К 8 годам дети поступают в школы, подобранные в соответствии с уровнем их развития. Основная масса детей учится в специализированных школах, однако есть отдельные примеры обучения детей с синдромом Дауна в общеобразовательных школах.
Безусловно, только межведомственное взаимодействие, включающее органы здравоохранения, социальной защиты и образования, позволяет комплексно решать проблемы ребенка с нарушениями развития и его семьи.
С 2002 г. ведется активная работа, направленная на профилактику социального сиротства детей с синдромом Дауна, а также на изменение отношения к данной категории детей в профессиональной медицинской среде и в общественном сознании.
Основными компонентами программы являются:
- Предоставление врачам родильных домов современных знаний об особенностях развития детей с синдромом Дауна, живущих в семье, возможностях педагогической помощи таким детям, тактике сообщения диагноза. Информация о программе и печатные материалы о синдроме Дауна бесплатно передаются в родовспомогательные учреждения.
- Оказание специалистами кризисной психологической помощи и социальной поддержки родителям, находящимся на стадии принятия решения о судьбе ребенка.
- Включение семьи в службу ранней помощи буквально с первых дней жизни ребенка, психолого-педагогическое сопровождение в дошкольный период и при поступлении в школу.
Результатом реализации данной программы является устойчивое увеличение числа детей с синдромом Дауна, воспитывающихся в семьях. Так, в 2002 году в Москве в семьях оставалось примерно 15% детей, также как в среднем по России, а через 4 года работы программы — в 2006 году — 50% детей.
Поговорим об этом проекте более подробно.
Многие родители помнят те слова, которые они услышали в родильном доме, долгие годы. Поскольку синдром Дауна определяется сразу после рождения ребенка, родители узнают диагноз до того, как сформируются их отношения с ребенком, а часто даже раньше, чем они его в первый раз увидят. То, каким образом сообщается о диагнозе, во многом влияет на дальнейшее формирование детско-родительских отношений и принятие ребенка, даже если ребенок остается в семье.
Сообщение о синдроме Дауна разрушает образ того ребенка, о котором родители мечтали в течение беременности, их планы и представления о себе, как о родителях. Значимость этой утраты определяет интенсивность и продолжительность переживаний. Этот процесс имеет несколько фаз и, в конечном итоге, направлен на реорганизацию жизни в соответствии с новой ситуацией.
Первая фаза (шок) может быть описана словами: «Этого не может быть, это не со мной». Она может длиться от нескольких минут до нескольких дней. Затем наступает фаза реакции, которая проявляется в чувстве гнева, конфликтности, недоверчивости, поисках «виноватого». Эти чувства часто обрушиваются на тех, кто оказался рядом, сообщил о диагнозе. Важно понимать, что подобное поведение является нормальным проявлением этого этапа переживания горя, и постараться эмоционально поддержать родителей. Эта фаза может длиться от нескольких дней до нескольких недель.
На следующем этапе начинается адаптивная фаза. Родители постепенно принимают факт синдрома Дауна у их ребенка, у них заметно снижается тревога, они начинают думать о насущных нуждах. Эта фаза может длиться до года. После этого наступает фаза ориентирования или реорганизации, когда семья осваивает роль родителей необычного ребенка, конструктивно подходит к решению своих проблем, ищет помощи у соответствующих служб, строит планы на будущее, завязывает новые отношения.
К сожалению, родители обычно должны принять решение о судьбе ребенка, пока он находится в родильном доме, т. е. в течение первых нескольких дней после его рождения. В это время они находятся в шоковой или реактивной фазе, и в таком состоянии практически невозможно принять взвешенное решение. Возможность отложить выбор дает им необходимое время для адаптации. В Центре ранней помощи зарегистрировано около 30 случаев, когда родители забирали ребенка домой через несколько дней или месяцев после отказа.
Врач в родильном доме, сообщающий о диагнозе, тоже находится в стрессе, вызванном несоответствием новорожденного его ожиданиям, необходимостью сообщать неприятную новость, предполагаемой реакцией и т. д. Кроме того, он оказывается тем единственным человеком, к которому родители могут обратиться, и ему приходится отвечать на вопрос: «Что это значит?», представляя педагогическую информацию о развитии и социализации ребенка, а также оказывать психологическую поддержку матери, отвечая на вопрос: «Что же теперь делать?».
Не имея достаточной психологической подготовки, врачи нередко действуют за счет своих душевных сил, «примеряя ситуацию на себя». Часто врачу трудно определить границы своей ответственности, и он, искренне желая помочь родителям, советует им отказаться от ребенка, исходя из собственных представлений и своего психологического ресурса. При этом получается, что врач советует отказаться от чужого ему ребенка, а родителям приходится отказываться от своего.
Реакция матери, растерянность, слезы, агрессивное поведение также вызывают желание помочь ей, и часто ей назначают препараты, снижающие интенсивность проявлений горя, но замедляющие его переживание.
Понимание границ своих возможностей и ответственности, возможность пригласить психолога, педагога или представителя родительской ассоциации облегчают врачам стоящую перед ними задачу.
Остановимся подробнее на том, что важно сделать в родильном доме:
- поздравить родителей с рождением ребенка, перечислить обычные в таких случаях позитивные вещи: пол, рост, вес и т. д.;
- рассказать о его проблемах, плане обследования и необходимых медицинских мероприятиях;
- приносить ребенка матери, стараться сохранить грудное вскармливание, поскольку это крайне важно для здоровья ребенка, улучшения его контакта с матерью и развития речи в дальнейшем;
- предоставить родителям общие сведения о синдроме Дауна, избегая прогнозов, так как развитие новорожденного ребенка предсказать невозможно;
- поддерживать любое решение родителей о дальнейшей судьбе ребенка;
- агитировать родителей принять то или иное решение не допустимо, так как мы не понимаем в полной мере обстоятельств жизни этой конкретной семьи и не можем разделить с ними ответственности за совместно принятое решение;
- доброжелательно расспрашивая родителей об их решении, мы возвращаем их к их чувствам, обстоятельствам жизни и их собственной мотивации и ответственности. Это приводит к тому, что они принимают более естественное решение — не отказываться от ребенка и в дальнейшем занимают более активную родительскую позицию;
- дать время для принятия решения о судьбе ребенка, поскольку состояние родителей после сообщения диагноза часто не позволяет им сделать обоснованный выбор. Организовать при необходимости встречу с другими членами семьи или психологом;
- дать информацию об организациях, где семья может получать поддержку в дальнейшем. Если у ребенка остаются медицинские проблемы, он должен быть направлен в медицинское учреждение, если проблемы развития — в учреждение психологического или педагогического профиля. Это могут быть педагогические службы, родительские группы взаимной поддержки, социальные службы и т. д. Лучшим вариантом, безусловно, является служба ранней помощи, поскольку семейно-центрированная модель ранней помощи дает возможность родителям получить психологическую поддержку, обращаясь по поводу развития ребенка.
Начало работы с семьей на этапе родильного дома, включение семьи в службу ранней помощи, с последующим переходом ребенка в детский сад, школу и проекты занятости для взрослых, обеспечивает развитие, обучение и социализацию детей, а также дает возможность их родителям работать и вести обычный образ жизни.
Т. П. Медведева , Москва
Заболевания, сопутствующие синдрому Дауна
Особенностью и одним из признаков генетической аномалии по 21-й хромосоме является наличие при синдроме Дауна большого количества заболеваний различных органов и систем. Это объясняется снижением мышечного тонуса, ослабленным иммунитетом на клеточном уровне, нарушением обменных процессов и другими патологиями. В результате этих нарушений у детей и взрослых с синдромом Дауна наблюдаются:
- постоянные инфекционные болезни, поражающие глотку, бронхи и трахеи;
- врожденные пороки сердца почти у половины больных;
- патологии зрения (близорукость, катаракта, повышение внутриглазного давления и др.) вследствие врожденных аномалий глаза и инфекций – подвержены более 60% больных;
- сужение или полная непроходимость 12-перстной кишки наблюдается у 8% новорожденных;
- заброс пищи в пищевод из желудка (рефлюкс);
- припадки с признаками эпилепсии;
- гипофункция щитовидных желез, приводящая к нарушениям обменных процессов, ожирению, дерматологическим проблемам – до 15% больных;
- врожденный вывих бедра;
- остановка дыхания во сне по причине слабого тонуса мышц глотки и большого языка;
- патологии слуха в связи с частыми воспалениями и аномалиями строения среднего уха;
- врожденный рак крови (лейкоз) с кровоизлияниями во внутренние органы, слизистые оболочки, кожные покровы;
- умственная отсталость легкой и средней степени, системное недоразвитие речи, недоразвитая моторика;
- раннее начало болезни Альцгеймера и других психических заболеваний, связанных со старческой деменцией.
Признаки синдрома Дауна при узи во втором триместре беременности
При проведении узи плода во втором триместре беременности можно обнаружить такие отклонения как нарушение формирования костей скелета, расширение воротникового пространства более, чем на 5 мм, наличие пороков сердца, расширение почечных лоханок (пиелоэктазия), эхогенность кишечника, кисты сосудистого сплетения головного мозга. Причем только пороки сердца, нарушения формирования скелета и расширение воротникового пространства являются независимыми факторами риска.
Использование в оценке вероятности наличия хромосомных аномалий плода только одного из измерений, например определение толщины воротникового пространства или измерение подвздошного угла обладает меньшей точностью, чем принятие в расчет совокупности измерений.
Как диагностируется синдром Дауна при беременности в НИАРМЕДИК
При поражении эмбриона синдромом Дауна велик риск самопроизвольного аборта примерно на сроке беременности 6-8 недель, что и наблюдается почти у трети женщин. При повторе таких выкидышей при следующей беременности необходимо обязательно пройти дородовый скрининг, позволяющий выявить синдром Дауна на ранних стадиях развития плода.
Пренатальная диагностика синдрома Дауна в многопрофильной сети клиник НИАРМЕДИК проводится в рамках обследования беременных в каждом триместре. На пренатальную диагностику направляет врач-гинеколог, у которого наблюдается будущая мама.
Для профилактики и при подозрении на синдром Дауна в процессе диагностики на разных сроках беременности могут проводиться различные анализы и процедуры по показаниям.
Ультразвуковое обследование
Этот неинвазивный метод обследования проводится в гинекологических отделениях сети клиник НИАРМЕДИК в I триместре (11-13-я неделя) и повторно – на 24-й и 34-й неделях. При УЗИ-диагностике в разные сроки беременности можно выявить следующие признаки, свидетельствующие о возможном синдроме Дауна у плода:
- укороченные кости бедер и плеч;
- кисты в головном мозге;
- аномалии развития сердца;
- отсутствие или недоразвитие костей носа;
- отсутствие одной из пупочных артерий;
- увеличенное пространство между шейной костью и кожей заполнено жидкостью и др.
Одновременное наличие этих патологий позволяет установить синдром Дауна с 90-процентной достоверностью. Один симптом позволяет заподозрить заболевание и перевести женщину в группу риска.
Биохимический анализ крови
Проверяется объем в крови определенных белков и гормонов, которые вырабатываются в организме беременной женщины.
Проводится в I (двойной тест – исследование сыворотку крови на ХГЧ и РАРР-А) и II триместрах беременности (тройной тест – исследуется уровень ХГЧ, АФП и свободного эстриола).
Возможность выявить синдром Дауна у плода в процессе биохимического анализа крови – около 70%. На его наличие может указывать пониженное содержание перечисленных белков и гормонов.
Исследование околоплодных вод
Если вышеперечисленные неинвазивные анализы вызывают у врачей подозрение на хромосомную аномалию, применяются более высокоточные методики. Одна из них – амниоцентез, исследование амниотической жидкости, или околоплодных вод, который проводится на 8-14-й неделе беременности.
Этот инвазивный метод заключается в заборе жидкости через живот с помощью иглы под видеоконтролем с последующим генетическим анализом клеток плода, находящихся в околоплодных водах. Наличие в клетках трех хромосом 21 на 99% подтверждает предварительный диагноз.
Исследования пуповинной крови
Это исследование называется кордоцентез, проводится с 18-й недели беременности, поскольку в более ранние сроки сосуды пуповины слишком тонкие и не позволяют взять кровь с помощью специальной иглы. Прокол под контролем ультразвукового аппарата производится в брюшной стенке или шейке матки. Оптимальный срок кордоцентеза – 22-24 неделя.
Генетическое исследование клеток плода, содержащихся в пуповинной крови, позволяют с точностью до 98-99% диагностировать синдром Дауна при обнаружении трех двадцать первых хромосом.
Исследование ворсин наружной оболочки зародыша
Биопсия ворсин хориона (так называется ворсистая наружная оболочка плода) проводится на 10-12 неделе. Прокол и забор образца ткани из мелких пальцеобразных выростов на плаценте производится биопсийной иглой или с помощью гибкого зонда, если процедура проводится через шейку матки.
Хромосомы, содержащиеся в клетках хориона, аналогичны клеткам плода. Если при генетическом исследовании в клетках хориона содержатся три хромосомы-21, можно говорить о синдроме Дауна с 99% точностью.
В генетическом отделении НИАРМЕДИК проводится редкое исследование генотипа будущих родителей на транслокацию генов, вызывающую хромосомную мутацию.
После всех обследований и постановки окончательного диагноза о наличии у плода синдрома Дауна будущая мать должна самостоятельно принять решение о прерывании беременности или родах. При этом она получает достоверную информацию о том, что эта хромосомная аномалия неизлечима, какие трудности ей предстоит преодолевать. Но современная медицинская наука и возможности генетического отделения НИАРМЕДИК позволяют поддерживать таких детей и обеспечивать их жизнедеятельность на всех этапах жизни, оказывая адекватную медицинскую помощь и консультируя родителей. В Западной Европе к «солнечным» людям, как называют обладателей лишней хромосомы, уже не относятся как к обузе, по достоинству оценив их качества эмпатов, незлобивый и ласковый нрав. Среди таких людей уже появились первые спортсмены, артисты, художники, поскольку они отлично поддаются обучению, о чем говорил еще Джон Даун.
Записывайтесь на прием к врачу-гинекологу или врачу-генетику, воспользовавшись формой обратной связи на сайте, или звоните по указанному номеру телефона в наш контакт-центр.
Узи плода — основной способ диагностики вероятности синдрома Дауна
Узи плода с целью выявления отклонений в развитии называется ультразвуковым скринингом. Чаще всего ультразвуковой скрининг сочетается с проведением биохимических анализов крови беременной женщины и такое исследования называют комбинированным скринингом. В зависимости от выбора критериев, вероятность выявления синдрома Дауна во втором триместре составляет 60-91%. Использование для ультразвукового скрининга технологии цветного допплера позволяет выявлять дефекты сердца плода и повышает точность диагностики.