Особенности проявления аппендицита
Аппендицит – воспаление аппендикса, наиболее распространенная патология среди всех заболеваний органов пищеварительной системы. Согласно данным статистики, заболевание встречается у 7–10% жителей всех стран мира. Специалисты в области медицины не могут спрогнозировать вероятность развития патологического процесса у пациентов на основании данных диагностики. Острый аппендицит может внезапно проявиться у взрослых людей, подростков и детей дошкольного возраста, за исключением детей до года. Наиболее уязвимая возрастная категория – от 5до 40 лет, причем до 20 лет острый аппендицит чаще встречается у мужчин, после 20 лет – у женщин. Коварность заболевания состоит в стремительном развитии и часто развивающихся осложнениях, которые могут представлять опасность для жизни. При появлении первых настораживающих симптомов необходимо срочно вызывать врача или неотложную помощь.
Аппендикс и иммунитет
Долгое время считалось, что аппендикс является рудиментарным органом, на 100% утратившим свою функциональность. В начале XX века отросток даже удаляли грудным детям, чтобы предупредить развитие аппендицита в дальнейшей жизни. Наблюдения за пациентами без аппендикса позволили сделать вывод, что у этих людей снижен иммунитет, они в большей степени подвержены инфекционным заболеваниям. Современные ученые придерживаются мнения о том, что аппендикс является нужным и полезным органом, который помогает поддерживать оптимальный баланс кишечной среды, обеспечивает защиту от патогенных микроорганизмов и возбудителей инфекций, помогает восстановиться после отравлений и стрессового нарушения баланса микрофлоры.
Лечение острого аппендицита – почти всегда хирургическое. Удаление отростка не означает, что у пациента обязательно возникнут проблемы со здоровьем, но иммунная и пищеварительная система могут снизить функциональность. Чтобы избежать дисбаланса кишечной флоры после оперативного вмешательства, в рацион вводят специальные биодобавки, содержащие пробиотики и пребиотики.
Формы заболевания
В зависимости от характера протекания болезни, различают острый и хронический аппендицит. Острый аппендицит начинается внезапно и развивается стремительно. Крайне редко симптоматика проходит самостоятельно и наступает излечение.
Хронический аппендицит – более редка форма патологии. В большинстве случаев это последствие острого аппендицита, который не был удален. Симптомы выражены менее ярко, период относительного спокойствия сменяется резким обострением. При хроническом течении болезни наблюдается ухудшение самочувствия, появление слабости и недомогания. Согласно медицинской классификации, хроническая форма заболевания может быть осложненной и неосложненной.
К неосложненным формам аппендицита относятся:
- катаральная (воспаление слизистой оболочки отростка);
- деструктивная (сопровождается разрушением тканей с образованием флегмоны, или по гангренозному типу).
К осложнениям аппендицита относятся такие патологические процессы, как разрыв стенки органа (перфорация), образование инфильтрата вокруг аппендикса, перитонит (воспаление брюшины), заражение крови (сепсис), гнойное воспаление с тромбозом воротной вены (пилефлебит).
Особенности хронического аппендицита
Хроническая форма патологии представлена несколькими видами заболеваний, различающихся симптоматикой, частотой проявления приступов, возможными осложнениями. Остаточный, или резидуальный аппендицит развивается после острой формы болезни, которая закончилась спонтанным излечением. Для резидуального аппендицита характерны периодические тупые боли в подвздошной области с правой стороны, образование спаек.
Рецидивирующий аппендицит характеризуются возникновением приступов на фоне ранее перенесенной острой формы болезни. После обострений состояние здоровья нормализуется. Хронический аппендицит в первичной форме развивается самостоятельно, без предшествующих острых приступов.
Хронический аппендицит клиника и диагностика
Ведущим симптомом хронического аппендицита являются умеренные колющие, ноющие или давящие боли в правой подвздошной области, усиливающиеся при ходьбе, беге, физической нагрузке и нарушении режима питания. Боли чаще всего иррадиируют в правую ногу. Локализация и иррадиация болей меняются в зависимости от положения слепой кишки и червеобразного отростка.
У больных с рецидивирующим и резидуальным хроническим аппендицитом симптоматика заболевания появляется после перенесенных ранее приступов острого аппендицита, а при первично хроническом — развивается постепенно, без заметных причин. Не исключена . возможность, что причиной первичного хронического аппендицита являются болезни других органов пищеварения, болезни половой сферы у женщин и бессимптомно прошедшее острое воспаление слизистой червеобразного отростка.
Боли периодически усиливаются, приковывают внимание больных, мешают их нормальной жизни и работе, угнетают возможным появлением острого приступа и необходимости экстрепной операции, что нередко приводит к неврастеническим состояниям и исхуданию.
У многих больных боли сопровождаются тошнотой, редко — рвотой. Почти у всех больных бывают запоры, которые вызывают интоксикацию и ухудшают течение аппендицита. Иногда больные хроническим аппендицитом жалуются на понижение аппетита, изжогу, отрыжку, вздутие живота, урчание, усиление болей после приема грубой пищи. При выраженной клинической картине работоспособность больных понижается.
Общее состояние больных удовлетворительное, они нередко выглядят вполне здоровыми. Язык обложен беловатым налетом, иногда ощущается неприятный запах изо рта. При длительном страдании может быть обнаружена некоторая дряблость брюшной стенки в правой подвздошно-паховой области. Выполнение активных движений сопровождается небольшими болевыми ощущениями в правой подвздошной области или в другом месте, соответственно локализации червеобразного отростка. В этой же области обнаруживается слабая перкуторная болезненность, и иногда повышение перкуторного звука (слепая кишка раздута).
Пальпация дает болезненность правой подвздошной области, усиливающуюся при глубокой пальпации. У многих больных прощупывается раздутая уплотненная и болезненная слепая кишка. У худощавых людей, и у. детей можно прощупать червеобразный отросток и определить его длину и толщину. Пальпацию отростка надо проводить осторожно. Wullstein, Wilms (1913г.) в своей книге сообщают о наблюдении, когда после настойчивой пальпации червеобразного отростка в последнем образовалась «гематома величиною с грецкий орех». Аускультация в диагностике хронического аппендицита имеет малое значение. Исследование через прямую кишку и через влагалище у женщин необходимо для дифференциальной диагностики и может оказаться ценным при тазовом положении червеобразного отростка.
При хроническом аппендиците бывают слабо положительные симптомы Ситковского, Образцова, Бартомье — Михельсона, Ровзинга. Длительное страдание с многократными приступами острого аппендицита может привести к атрофическим изменениям мышц в правой подвздошной области, и тогда становится положительным второй симптом Иванова — увеличение расстояния между пупком и верхней остью правой подвздошной кости. У некоторых больных после недавнего обострения (усиления) болей, не давшего картины острого аппендицита (больной перенес обострение на ногах, не обращаясь к врачу), могут быть едва уловимыми (очень слабыми) симптомы Воскресенского и Щеткина — Блюмберга.
Диагностика должна основываться на подробном изучении жалоб, анамнеза, объективного и дополнительных методов исследования. Если диагноз хронического аппендицита не вызывает сомнения, показана операция, и расширять дополнительные методы исследования нет необходимости,—конечно, если нет других показаний к этому (например, подозрение на язвенную болезнь желудка). При сомнении в диагнозе или недостаточной уверенности следует исследовать желудочный сок, сделать рентгеноскопию желудка и кишечника, ирригоскопию, провести специальное исследование печени, желчного пузыря или мочеполовых органов. В диагностике хронического аппендицита придают большое значение рентгеновскому исследованию слепой кишки и червеобразного отростка. Высокую оценку рентгеновскому методу исследования хронического аппендицита дают А.А. Русанов (1960), Г.М. Щекотов, С.Г. Жукова (1970). И.X. Геворкян (1970) пишет, что рентгеновский диагноз хронического аппендицита подтверждается морфологическим исследованием у 99,5% больных. Е.С. Драчинская и А.Л. Поляков (1969), А.М. Ерухимович (1967) считают рентгеновское исследование, ведущим в диагностике хронического аппендицита. К рентгенологическим признакам хронического аппендицита относят болезненность в области слепой кишки под экраном, стаз в червеобразном отростке и слепой кишке, болезненность и ограниченную подвижность отростка, ограничение подвижности слепой кишки, незаполнение контрастной массой червеобразного отростка, деформацию отростка. Относительными признаками хронического аппендицита считают спазм привратника, спазм баугиниевой заслонки, расширение терминального отдела подвздошной кишки. Большой интерес представляют данные Г.М. Щекотова и С.Г. Жуковой, отражающие рентгенологические изменения в червеобразном отростке при хроническом аппендиците (табл. 5).
Хронический аппендицит клиника и диагностика 1
Объем исследования определяется трудностью диагностики. При невозможности решить вопрос о наличии хронического аппендицита (такие случаи бывают) надо перейти к решению вопроса о нуждаемости больного в операций. При этом наряду с многими факторами учитывают течение заболевания (прогрессирует или регрессирует) и эффективность консервативного лечения.
Тщательный анализ диагностических и тактических ошибок при хроническом аппендиците показывает, что они в основном связаны с нарушением элементарных правил исследования больного. Пренебрежение этими правилами и поспешность в работе — источник ошибок. Не надо никогда делать исключений при исследовании больного, нельзя выпускать ни одного элемента из схемы истории болезни, как бы ни казались состояние больного хорошим, а диагноз — несомненным.
Опытный ординатор с большим стажем работы исследовал больного К., 57 лет, поступившего в клинику 27/VIII-71 г. с диагнозом «хронический аппендицит». Диагноз не вызывал никакого сомнения, в анамнезе два приступа аппендицита, типичная клиника, выразительная симптоматика. Состояние больного хорошее. «Границы сердца нормальные, верхушечный толчок в V межреберье слева, пульс 74 удара в минуту, ритмичный, хорошего наполнения и напряжения». Как в последующем оказалось, эту запись врач сделал без исследования сердечно-сосудистой системы и допустил первую грубую ошибку.
Не обратив внимания на ускоренную РОЭ (31), сдвиг в формуле белой крови (вторая ошибка) и не считая нужным направить больного на обязательную рентгеноскопию легких (третья ошибка), врач назначил больного на операцию, уверенно доложив на клинической конференции о типичной клинической картине хронического аппендицита и очевидных показаниях к операции (четвертая ошибка1 — врач не сообщил на конференции об изменениях в крови и невыполненной рентгеноскопии).
30/VIII-71 г. лечащий врач под местной анестезией вскрыл брюшную полость в правой подвздошной области, вместо слепой кишки нашел сигмовидную и вызвал в операционную профессора. Слепая кишка с червеобразным отростком оказалась в левой подвздошной области. Произведена аппендэктомия. Анестезиолог обнаружил, что сердце у больного в правой половине грудной клетки.
В послеоперационном периоде начали исправлять ошибки. Сделали рентгеноскопию грудной клетки и желудка. Подтвердили диагноз полного обратного положения внутренних органов (situs viscerum inversus), а в желудке обнаружили большой полип в пилорическом и рак в кардиальном отделах. После соответствующей подготовки больному вскоре была сделана гастрэктомия, которую он перенес хорошо.
Морфологическое исследование подтвердило все три диагноза: хронический аппендицит, рак и полип желудка.
Если бы врач не допустил следующих одна за другой четырех грубых ошибок, то, конечно, больной был бы оперирован по поводу злокачественной опухоли желудка с одновременным удалением червеобразного отростка, который беспокоил больного в настоящее время больше, чем бессимптомно протекавший раковый процесс. Диагноз был бы построен точно, если бы врач не покривил душой и послушал здоровому на вид человеку сердце. Обнаружив сердце справа, он, конечно, назначил бы рентгеноскопию желудка и кишечника (для определения их положения) и получил бы в руки основной диагноз, сопутствующее заболевание и ясный план действий.
Приведенный пример не столько иллюстрирует ошибочную диагностику хронического аппендицита (таких примеров в литературе много), сколько раскрывает механизм возникновения диагностической и тактической ошибок, обусловленных нарушением, казалось бы, совершенно незначительного момента в исследовании больного с хроническим аппендицитом.
Причины заболевания
Несмотря на огромную распространенность патологии, представители официальной медицины не могут составить систематизированный список причин, приводящих к развитию заболевания. В то же время существует несколько теорий о происхождении и развитии аппендицита. К ним относятся:
- Гипотеза об инфекционной природе заболевания. Согласно положениям теории, развитие острого аппендицитаобусловлено нарушением микрофлоры внутри органа, что приводит к активизации условно-патогенных бактерий и их трансформации в патогенную среду. Теория, впервые опубликованная в 1908 году немецким ученым Ашшофом, поддерживается многими современными учеными.
- Нервно-психические расстройства (ангионевротическая теория). Многие ученые считают, что вследствие неврозов и психических нарушений в тканях аппендикса происходит спазм сосудов, в результате чего ухудшается их снабжение питательными веществами. В результате этого процесса некоторые фрагменты тканей отмирают и постепенно становятся очагами распространения различных инфекций.
- Застойные явления (теория застоя). Сторонники данной теории считают, чтоаппендицит развивается по причине гипотонии кишечника, которая приводит к застою каловых масс и их попаданию в придаток толстой кишки.
Таким образом, единого механизма развития заболевания не существует, но нельзя отрицать факторы риска, к которым относятся:
- сужение или закупорка просвета отростка инородным телом, в том числе опухолями, гельминтами, каловыми отложениями;
- наличие инфекционных возбудителей, бактерий и вирусов, вызывающих воспаление тканей кишечника;
- внешние травмы (удары в живот), в результате которых происходит смещение аппендикса или его закупорка;
- системные сосудистые воспаления (васкулиты);
- нарушение обмена веществ;
- нарушение перистальтики кишечника;
- несбалансированное питание.
Стенки аппендикса становятся более уязвимыми к воздействию всех перечисленных негативных факторов при снижении функциональности иммунной системы.
Острый аппендицит
Аппендицит – это острое воспаление внутренней оболочки аппендикса. Он является самой частой причиной острых хирургических вмешательств и чаще всего возникает в 10-30 лет.
Боль обычно начинается с центра живота, затем спускается в его нижнюю правую часть. Как правило, она усиливается в течение 12-18 часов и становится очень выраженной.
Лечениеаппендицита заключается в незамедлительном хирургическом удалении аппендикса. Без операции он приводит к серьезным осложнениям.
Синонимы русские
Воспаление аппендикса.
Синонимы английские
Appendicitis.
Симптомы
- Ноющая боль в животе, которая начинается с области пупка, а затем обычно смещается в нижнюю правую часть живота.
- Кратковременная тошнота, рвота.
- Потеря аппетита, запор.
- Боль в животе, которая обостряется в течение нескольких часов.
- Острая боль в нижней правой части живота, которая возникает при внезапном ослаблении давления при прощупывании.
- Боль в животе, усиливающаяся при кашле, ходьбе, при резких движениях.
- Болезненность живота в нижней правой части при прощупывании.
- Повышение температуры тела до 37,7-38,3 °C.
- У детей до 3 лет – изменения поведения и отказ от приема пищи, а также понос и рвота.
- У больных пожилого возраста симптомы могут быть не выражены.
Сложность заключается в том, что типичные симптомы характерны лишь для 50 % больных. Иногда боль в животе может отсутствовать, быть не локализованной в правой части и т. д. Нетипичные симптомы обычно наблюдаются у пожилых людей и беременных женщин.
Общая информация о заболевании
Аппендицит – это острое воспаление внутренней оболочки аппендикса – червеобразного отростка слепой кишки (слепая кишка – начальный отдел толстой кишки в нижней правой части живота; аппендикс – небольшой отросток слепой кишки, функция которого в организме до сих пор точно не установлена). Он является самой частой причиной острых хирургических вмешательств и чаще всего возникает в 10-30 лет.
Воспаление аппендикса вызывается его закупоркой, которая может быть связана с повышением давления в просвете кишки. Это может происходить из-за:
- лимфоидной гиперплазии – увеличения лимфоидной ткани, расположенной фрагментарно вдоль стенки кишки;
- каловых камней (фрагментов затвердевших каловых масс);
- паразитов;
- инородных тел, опухоли.
Закупорка приводит к расширению отростка и присоединению инфекции. Как следствие, нарушается отток венозной крови из аппендикса, что вызывает кислородное голодание его тканей.
Также в некоторых случаях аппендицит является следствием воспалительных или инфекционных заболеваний кишечника.
Выделяют следующие виды аппендицита.
- Катаральный (простой). Протекает наиболее легко и характеризуется минимальным воспалением червеобразного отростка. Нагноения при этом не возникает.
- Флегмонозный. Аппендикс изъязвляется, происходит его воспаление и нагноение.
- Гангренозный. Является следствием тромбоза сосудов, питающих аппендикс, в результате происходит омертвение тканей, которое приводит к перитониту – воспалению брюшины (оболочки, покрывающей все органы брюшной полости). Этот тип аппендицита крайне опасен.
- Перфоративный. При нем происходит нагноение отростка с последующим расплавлением тканей, в аппендиксе образуется отверстие и его содержимое попадает в брюшную полость. Это вызывает воспаление брюшины, которое сопровождается системным воспалением всего организма. Сопровождается сильной болью.
Аппендикс может быть расположен в атипичном месте: позади слепой кишки, в малом тазу, близко к печени. В этом случае симптомы будут значительно отличаться от классических и напоминать признаки других заболеваний. Постановка диагноза при атипичном расположении аппендикса может быть затруднена. Кроме того, положение аппендикса изменяется при беременности, что также может осложнить диагностику.
Аппендицит может приводить к следующим осложнениям.
- Аппендикулярный инфильтрат – образование, состоящее из слепой кишки, аппендикса, петель толстого кишечника и сальника. Формируется в месте расположения червеобразного отростка на 3-5-й день с начала острого аппендицита и обычно рассасывается самостоятельно в течение месяца. В некоторых случаях может происходить его нагноение с образованием периаппендикулярного абсцесса.
- Перитонит – воспаление брюшины – оболочки, покрывающей все органы брюшной полости снаружи.
- Периаппендикулярный абсцесс – гнойное воспаление тканей, их расплавление и образование гнойной полости. Появление абсцесса требует его хирургического удаления.
Кто в группе риска?
- Люди в возрасте 10-30 лет.
- Страдающие воспалительными заболеваниями кишечника.
- Страдающие паразитарными заболеваниями кишечника.
- Беременные.
Диагностика
В случае наличия классических симптомов диагноз «аппендицит» обычно не вызывает сомнений. При атипичных или стертых симптомах для его постановки требуется проведение дополнительных исследований.
Лабораторные исследования
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). У 80-85 % пациентов с аппендицитом уровень лейкоцитов повышается. В то же время их нормальное количество не исключает наличия аппендицита. Так как при беременности отмечается физиологическое повышение уровня лейкоцитов, общий анализ крови в таком случае не помогает в диагностике заболевания.
- Лейкоцитарная формула. Определяет соотношение различных видов лейкоцитов в процентах. При аппендиците может наблюдаться значительное преобладание нейтрофильных лейкоцитов.
- С-реактивный белок. Это белок, вырабатываемый в печени, который быстро реагирует на активное воспаление. Нормальный уровень СРБ практически исключает диагноз «аппендицит», однако повышение его уровня не является специфичным для аппендицита. Тест особенно достоверен в сочетании с определением уровня лейкоцитов.
- Общий анализ мочи. Проводится для исключения инфекции мочевыводящих путей и камней в почках.
- Определение уровня ХГЧ. Исследование назначается женщинам для исключения внематочной беременности.
Для исключения заболеваний печени и поджелудочной железы проводятся следующие анализы:
- аспартатаминотрансф
Симптоматика заболевания
Симптомы острого аппендицита ярко выражены, поэтому первичная диагностика не вызывает затруднений. Приступ начинается внезапно, чаще в ночное время или ранним утром. Боль сосредоточена в области пупка и над пупком либо разливается по всему животу. Спустя несколько часов от начала приступа боль смещается в правую сторону, в подвздошную область (синдром Кохера-Волковича).
Интенсивность боли нарастает, больной мечется, не может найти положения, чтобы снизить болевые ощущения. Незначительное облегчение наступает при переворачивании на правый бок и подгибании коленей как можно ближе к животу. Если аппендикс расположен нетипично, то пациент ощущает болезненность в области поясницы, с левой стороны, в паху. Как правило, брюшная стенка напряжена.
Если боль проходит, это не означает, что произошло самостоятельное исцеление. Ткани отростка отмирают, уходит болевой синдром, создается ощущение выздоровления. Необходимо обратиться к врачу как можно скорее после начала приступа, иначе с большой долей вероятности разовьется перитонит.
Обратите внимание на такие симптомы острого аппендицита, как расстройства стула, сухость во рту, постоянное подташнивание, пропажа аппетита, слабость, недомогание, субфебрильная температура, перепады артериального давления. Появление температуры выше 38 градусов на фоне тупой или острой боли в животе – опасный симптом!
У пожилых людей симптомы часто проявляются размыто. Это неприятные ощущения в животе, слабость, незначительная боль и тошнота. Такие признаки характерны для многих хронических заболеваний, поэтому пациенты не спешат обращаться к врачу. Ни в коем случае нельзя принимать обезболивающие и откладывать вызов врача на дом, поскольку каждый день без отсутствия медицинской помощи в разы повышает риск развития перитонита.
Дети до 5 лет зачастую легко переносят приступ. Заподозрить острый аппендицит можно по внезапно повышающейся температуре, развитию диареи, появлению налета на языке. Лучше перестраховаться и вызвать врача при появлении первых симптомов, чтобы исключить развитие крайне опасных осложнений.
Симптомы аппендицита

Аппендикс расположен в нижней части живота. Первый симптом – это нестерпимая боль, которая появляется в области пупка и распространяется на нижнюю правую часть живота. Боль усиливается в течение короткого времени, при движении, глубоком вдохе, кашле или чихании.
Другие типичные симптомы:
- тошнота, вплоть до рвоты
- снижение или полное отсутствие аппетита
- запор или, наоборот, диарея
- метеоризм, болезненное вздутие живота
- повышение температуры, озноб, симптомы интоксикации
- позывы к акту дефекации
Признаки воспалительного процесса аппендикса у мужчин и женщин могут отличаться. Так, например, у женщин появляется тошнота, рвота и повышение температуры. В начале развития болезни боль давящая, тянущая и даже необязательно с правой стороны, что ошибочно может распознаваться как гинекологические проблемы.
Затем боль может стать схваткообразной, такие симптомы чаще всего возникают в вечернее или ночное время.
У мужчин при остром воспалении возникает сильная боль в области живота, самопроизвольное подтягивание правого яичка. При оттягивании мошонки возникает дискомфорт и боль в области ануса и выраженный позыв к опорожнению кишечника.
У пожилых людей симптомы аппендицита могут проявляться менее отчетливо: незначительные боли, несильная тошнота. При этом аппендицит у пожилых людей часто отличается тяжелым течением и развитием осложнений.
У детей до 5 лет симптомы аппендицита выражены не так ярко, как у взрослых. Боли часто не имеют четкой локализации. Распознать аппендицит у маленького ребенка можно по повышению температуры тела, диарее и наличию на языке налета.
Аппендицит у женщин при беременности
Аппендицит представляют особую опасность для беременных женщин. Ввиду того, что отросток расположен в непосредственной близости от придатков матки, признаки его воспаления совпадают с симптоматикой заболеваний органов репродуктивной системы.
Настораживающими признаками, указывающими на аппендицит, являются болезненная пальпация в области ниже пупка, повышение температуры, простреливающая боль в паховой области. Необходимо провести обследование в стационаре для постановки правильного диагноза и предупреждения осложнений аппендицита.
С чем можно спутать аппендицит у детей
Мезентериальный лимфаденит
— увеличение лимфатических узлов;
— утолщение стенок тонкого кишечника с небольшим количеством свободной жидкости между петлями кишечника и в дугласовом пространстве.
Болезнь Крона
— обычно типичный анамнез;
— клиническое течение;
— предрасположенность к развитию в конечных отделах подвздошной кишки.
Лимфома
— может возникать как первичное поражение стенки кишки (МАLТ-лимфома);
— увеличение брыжеечных и забрюшинных лимфатических узлов.
Перекрут кисты яичника
— могут возникать кровоизлияние и типичная седиментация;
— расположен рядом с придатками матки;
— кишечник обычно нормальный.
Инвагинация
— типичная ультразвуковая морфология и клинические признаки.
Воспаление дивертикула Меккеля
— клинически неотличимо;
— обычно не определяется при УЗ-сканировании, когда прикрыто газом.
Диагностика заболевания
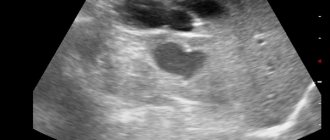
Первичные данные – осмотр, опрос пациента, ощупывание живота. Врач, на основании симптомов и клинической картины, принимает решение о необходимости проведения дополнительных исследований, к которым относятся УЗИ органов брюшной полости, КТ, МРТ. В обязательном порядке проводятся лабораторные анализы крови и мочи, дополнительно – анализ кала на гельминты, копрограмма.
При наличии симптомов катарального аппендицита у пациентов молодого и среднего возраста в анализах выявляется лейкоцитоз, повышенное содержание нейтрофилов и уровня С-реактивного белка. Эта триада далеко не всегда выявляется у детей и лиц пожилого возраста.
Острый аппендицит схож по симптомам с такими заболеваниями, как панкреатит, перфорация язвы желудка и 12-перстной кишки, острый аднексит, внематочная беременность, апоплексия яичника (у женщин), почечная колика, острый холецистит. Необходимо провести экстренную дифференциацию диагноза, поскольку все перечисленные патологии способны привести к угрожающим жизни осложнениям.
Аппендикс — червеобразный отросток слепой кишки, который расположен практически на границе между тонким и толстым кишечником.
Червеобразный отросток в организме имеется у многих грызунов, некоторых хищников, обезьян и, разумеется, у человека. Длина человеческого аппендикса в среднем составляет 5 — 15 см, диаметр — около 1 см. Предположительно, его основная задача состоит в том, чтобы защищать тонкий кишечник от бактерий, населяющих слепую кишку.
Аппендицитом называют воспаление аппендикса. Это заболевание встречается чрезвычайно часто и требует проведения экстренной хирургической операции.
Аппендицит может случиться у каждого человека, болезнь не зависит от возраста.
Симптомы аппендицита
Клинические проявления острого аппендицита зависят от характера морфологических изменений в отростке, его расположения, возраста больных, характера присоединившихся осложнений. Начальный симптом заболевания — внезапно возникающая тупая боль без четкой локализации в верхней половине живота или области пупка. Через А-6 ч (с колебаниями от 1 до 12 ч) боль перемещается в правую подвздошную область. Изменение локализации болей с возникновением болезненности в правой подвздошной области указывает на тревожное появление соматических болей, обусловленных раздражением висцеральной брюшины (т. е. воспаление захватило все слои стенки отростка). Локализация боли зависит от расположения червеобразного отростка: при типичном положении его больной ощущает боль в правой подвздошной области, при высоком положении — почти в правом подреберье, при ретроцекальном положении- на боковой поверхности живота или в поясничной области, при тазовом положении — над лобком. Тошнота — частый симптом острого аппендицита, иногда, особенно в начале заболевания, возможна рвота. Стул обычно не нарушен. При расположении отростка рядом со слепой или прямой кишкой или среди петель тонкой кишки воспаление может распространяться на кишечную стенку, что приводит к скоплению жидкости в просвете кишки и поносу.
Язык на первой стадии заболевания влажный, часто обложен белым напетом. Вольной лежит на спине или правом боку; изменение положения тела, кашель, смех, чиханье резко усиливают боль в животе. При осмотре живота может отмечаться отставание правого нижнего квадранта брюшной стенки при дыхании. При пальпации обнаруживают напряжение мышц и резкую болезненность в правой подвздошной области. Здесь же могут определяться положительные симптомы раздражения брюшины (симптом Щеткина — Блюмберга, Раздольского, Воскресенского). Патогномоничных симптомов острого аппендицита нет, вся симптоматика обусловлена явлениями местного перитонита Боль, как правило, усиливается при положении больного на левом боку (симптом Ситковского), особенно при пальпации (симптом Бартомье — Михельсона). При ретроцекальном расположении отростка может быть положительный симптом Образцова -усиление болезненности при поднимании выпрямленной правой ноги. Этот симптом следует проверить очень осторожно, так как при грубом давлении на брюшную стенку возможна перфорация отростка. Температура часто повышена. В крови -лейкоцитоз со сдвигом формулы влево. При пальцевом исследовании прямой кишки или влагалищном исследовании отмечается болезненность при пальпации правой стенки таза (особенно при тазовом положении отростка). Наличие эритроцитов и лейкоцитов в моче не исключает острого аппендицита.
Диагноз острого аппендицита в типичных случаях несложен, однако атипичность расположения и особенности течения воспалительного процесса иногда чрезвычайно затрудняют диагностику заболевания. Дифференциальный диагноз проводят с пиелитом, почечной коликой (см. Мочекаменная болезнь), острым аднекситом, внематочной беременностью, острым энтеритом, мезаденитом, дивертикулитом, острым холециститом, острым панкреатитом, прободной язвой желудка и двенадцатиперстной кишки, правосторонней пневмонией, опоясывающим лишаем и др. Различают острый простой и деструктивный аппендицит. В последнем случае симптоматика острого аппендицита более выражена: сильнее боль, более четки симптомы раздражения брюшины, выше лейкоцитоз и температура. Однако полного соответствия клинической картины заболевания характеру выявляемых морфологических изменений в отростке все же не наблюдается.
Течение острого аппендицита у разных возрастных групп и беременных имеет свои особенности. У детей недоразвитие большого сальника и гиперергическая реакция организма приводят к быстрому прогрессированию воспалительного процесса и развитию перитонита. Диагностика острого аппендицита у детей в начальной стадии заболевания трудна: тошнота, многократная рвота, высокая температура, разлитая боль в животе, в связи с чем нередко допускаются диагностические ошибки. У стариков снижение реактивности организма обусловливает стертость клинических симптомов заболевания, что может быть поводом к запоздалой диагностике и госпитализации. Отсюда превалирование деструктивных форм острого аппендицита и нередко — аппендикулярных инфильтратов. У беременных смещение купола слепой кишки и червеобразного отростка маткой приводит к изменению типичной локализации болей, а расположение отростка за маткой — к снижению выраженности перитонеальных симптомов.
Лечение аппендицита
Лечение оперативное. Операция показана не только в каждом ясном с диагностической точки зрения случае, но и при обоснованном подозрении на острый аппендицит, при невозможности на основании клинических признаков и специальных методов исследования (включая лапароскопию) исключить острое воспаление отростка. При выраженных признаках перитонита целесообразно еще до операции ввести антибиотики (аминогликозиды) и метронидазол. У худощавых пациентов молодого возраста аппендэктомию, как правило, проводят под местной анестезией 0,25-0,5% раствором новокаина. При выраженном болевом синдроме у больных с неустойчивой психикой, детей, беременных, больных пожилого и старческого возраста отдается предпочтение общему обезболиванию.
Методы лечения
Основной метод лечения – хирургическое удаление отростка. Консервативный способ применяется крайне редко, при наличии абсолютных противопоказаний к операционному вмешательству. Медикаментозные средства назначают также при вялом течении процесса, с редкими неявно выраженными обострениями.
Операция проводится традиционным и малоинвазивным (лапароскопическим) способом. Классическая хирургия предусматривает открытый доступ к операционному полю (разрез в брюшной стенке). Лапароскопическая операция проводится с помощью специального прибора с видеокамерой, вводимого в полость через небольшой разрез.
Это малотравматичное вмешательство, позволяющее избежать кровопотери, а также снижающее риск развития внутренних инфекций и других осложнений. До и после операции назначаются антибиотики. Способ хирургии при остром аппендиците зависит от состояния здоровья пациента, возможностей клиники, вида аппендицита (стандартный, осложненный).
Осложнения аппендицита
Самым опасным осложнением заболевания является разрыв аппендикса с признаками нагноения. В этом случае все отмершие ткани и гнойное содержимое отростка попадают непосредственно в брюшную полсть. Стремительно развивается интоксикация и состояние, угрожающее жизни пациента. Поражаются все органы брюшной полости, инфекция проникает в ткани и жидкости организма. Больной мечется, испытывает тупую боль в области живота, поднимается температура, нарушается сердечный ритм, усиливаются тошнота и рвота.
Первый симптом перитонита – распространение боли на все отделы живота, нарастающая слабость, вялость, сонливость. Через некоторое время боль может пройти, что создает иллюзию выздоровления. При пальпации отмечается вздутие живота.
При отсутствии экстренной медицинской помощи (хирургической операции) нарастают симптомы интоксикации: усиливается рвота, появляется головная боль, одышка, нарушается функционирование выделительной системы.
Справиться с перитонитом удается только на первых этапах развития опасного процесса. Хирурги проводят классическую операцию по удалению аппендикса и гнойного содержимого из брюшной полости. Операция по санации органов брюшной полости длится несколько часов. В дальнейшем пациенту назначается комбинированная антибактериальная терапия с применением сильных антибиотиков и дезинтоксикационных препаратов.
Однако даже успешные и правильные действия хирургов не в состоянии предотвратить дальнейшие осложнения, вызванные перитонитом. К ним относятся:
- септические поражения органов малого таза;
- почечная и печеночная недостаточность;
- образование спаек;
- бесплодие (у женщин).
Из-за массированной антибактериальной терапии снижается иммунитет, нарушается микрофлора кишечника, повышается уязвимость ко всем инфекционным заболеваниям.
Наиболее опасным осложнением перитонита, возникшего в результате разрыва аппендикса, является пиелфлебит, который представляет собой острое воспаление и нагноение воротной вены. По причине стремительного развития сепсиса в тканях и жидкостях организмов в большинстве случаев наступает летальный исход.
Что такое аппендикс и аппендицит и почему болезнь сложно диагностировать
Содержание статьи
Аппендикс — червеобразный отросток слепой кишки — это орган с переменными размерами и местоположением. Примерно определить, где находится аппендикс, можно проведя 2 воображаемые линии:
- горизонтально, от пупка вправо;
- вертикально, от правого грудного соска вниз.
Правый нижний угол, образованный перекрестием этих линий – правая подвздошная область — наиболее вероятное место нахождения аппендикса. Из-за длинной брыжейки, отросток легко смещается, поэтому, где именно находится аппендикс определяют на УЗИ брюшной полости.
Воспаление аппендикса называют аппендицитом. Заболевание отличается разнообразием и сложностью симптомов. Брюшнополостная боль при аппендиците, как правило, схожа с симптомами других заболеваний органов брюшной полости и малого таза, включая дивертикулит, овариальное образование, внематочную беременность и даже камни в почках.
Ежегодно около 300 тыс. операций по удалению аппендикса из-за ложного диагноза оказываются ошибочными.
Особенно сложно диагностируется аппендицит на начальных этапах, когда боль не имеет строгой локализации, а симптомы слишком размыты, и при хронических формах — здесь помогает только УЗИ. Самостоятельно догадаться о том, что начался аппендицит можно только тогда, когда боль уже достигла пика и операция может выйти за рамки простой.
Профилактика аппендицита
Специфической профилактики аппендицита не существует, однако здоровый образ жизни и правильное питание помогают избежать развития любых нежелательных процессов в органах системы пищеварения. Принимать пищу следует по режиму, приблизительно в одни и те же часы, избегать переедания. Курение и употребление алкоголя несовместимы со здоровым образом жизни. Необходимо употреблять как можно больше продуктов растительного происхождения, богатых клетчаткой, и уменьшить долю животных белков в суточном рационе.
При появлении настораживающих симптомов (внезапная боль в животе, слабость, ощущение страха) вызывайте неотложную помощь. Врач быстро определит по симптоматике аппендицит и направит на экстренное обследование. Очень важно не допустить осложнений патологии, которые лечатся долго и не всегда успешно. Следите за своим здоровьем, обращайте внимание на все непривычные симптомы, не откладывайте визит к врачу.
Удаление аппендикса лапароскопическим методом – лучший вариант лечения патологии. Восстановление происходит быстро, без осложнений, а на теле остается едва заметный шрам, который с годами полностью рассасывается.