Ультразвуковая диагностика — это высокоточный, безболезненный и доступный во всех отношениях метод исследования организма, активно используемый в различных областях медицины. В офтальмологической практике УЗИ также занимает важное место — это один из основных инструментов, дополняющий общепризнанные методы диагностики глазных патологий.
В основе ультразвуковых исследований лежит принцип эхолокации. Глазное яблоко представляет собой набор сред с разным акустическим сопротивлением. Оценивая особенности отражения ультразвуковых волн от разных внутриглазных структур, можно получать информацию об их строении, определять нормальные и патологически измененные биосреды.
Ультразвуковая диагностика позволяет проводить высокоточные измерения глазного яблока, получать информацию о состоянии анатомо-оптических элементов глаза и оценивать характер кровотока в глазничных сосудах.
Возможности ультразвуковой диагностики в офтальмологии
УЗИ глаза отличается от других методов офтальмологической диагностики своей универсальностью — его используют для выявления широкого круга глазных заболеваний. Ультразвук позволяет оценивать как общее состояние внутренних структур глаза, так и измерять его конкретные биометрические параметры.
Основными показаниями к проведению УЗИ глаза являются:
- закрытые травмы глаза и повреждения зрительного нерва;
- прогрессирующее ухудшение зрения;
- отслойка сетчатки;
- патологии цилиарного тела;
- попадание в глаз инородных тел (в т.ч. те, которые не определяются рентгеном);
- помутнения оптических сред различной природы;
- подозрения на внутриглазные новообразования и др.
УЗ-сканирование имеет особую ценность при динамической оценке результатов лечения. Его используют при расчете оптической силы искусственных хрусталиков, а также для измерений и дифференциации внутриглазных опухолей. Ультразвуковая диагностика — незаменимый инструмент при подготовке к некоторым офтальмологическим операциям.
Как проходит исследование?
Каждый глаз исследуется отдельно всего за одно посещение офтальмолога. Пациенту требуется только поставить подбородок на специальную панель и зафиксировать взгляд на светящейся метке. Прибор сканирует все необходимые параметры, после чего выдает результаты в распечатанном виде. На измерение радиуса кривизны роговицы, длины оси глаза, диаметра роговицы и зрачка и других параметров уходит всего 10 минут.
Измерение проводится бесконтактным способом, поэтому пациент не испытывает боли и чувства дискомфорта. Ему никак не нужно готовиться к процедуре, достаточно просто записаться на прием к офтальмологу. При измерении отсутствует риск получения инфекции, при этом результаты получаются максимально точными, что значительно упрощает подбор наиболее подходящих параметров искусственного хрусталика.
Чаще всего процедура используется при установке искусственного хрусталика. Эта операция в свою очередь проводится для лечения катаракты, коррекции близорукости и дальнозоркости. С учетом большого количества людей, страдающих от этих патологий, биометрия является довольно востребованной услугой.
Методы ультразвуковой диагностики глаз: режимы А и В сканирования
В офтальмологической практике используют несколько методов УЗИ-диагностики (режимов сканирования), каждый из них имеет свои технические особенности, отличается диагностическими возможностями и предназначен для конкретных медицинских случаев.
УЗИ в А-режиме. Сканирование глаза в одномерном режиме. Данные на мониторе отображаются в виде графика, на их основании специалист проводит оценку биометрических параметров глаза. Ультразвуковое сканирование в А-режиме выделяют в отдельное направление — эхобиометрию.
Обследование в А-режиме позволяет с высокой точностью измерять аксиальную длину глаза, глубину его передней камеры, параметры хрусталика. Эти данные имеют решающее значение при подготовке к экстракции катаракты, для точного расчета оптической силы искусственного хрусталика, при диагностике нарушений рефракции. Ультразвуковая диагностика в А-режиме также позволяет определять и оценивать внутриглазные опухоли.
УЗИ в B-режиме. Метод сканирования с расширенными возможностями. С его помощью на мониторе получают уже не график, а двухмерное изображение с детализацией внутренних структур глазного яблока: хрусталика, сетчатки, глазных мышц и пр. Исследование в B-режиме позволяет с высокой точностью оценивать и дифференцировать внутриглазные изменения: определять характер патологии, ее форму, протяженность. В отличие от статического А-режима, В-сканирование отображает внутриглазную картину в динамике, что в значительной мере расширяет его диагностический потенциал.
Наряду с этими двумя методами, которые принято считать золотым стандартом офтальмологической диагностики, используют и другие режимы сканирования:
Комбинированный метод — режим, сочетающий возможности А- и В-диагностики.
Ультразвуковая биомикроскопия — метод УЗИ, позволяющий с высоким разрешением изучать структуры переднего сегмента глаза — речь идет о роговице, радужке, хрусталике, угле передней камеры.
Трехмерная эхография — высокоинформативный метод, обеспечивающий трехмерную акустическую визуализацию внутриглазных структур. Изображение дается в объеме. Оно транслируется в реальном времени, что позволяет оценивать общее состояние глаза в динамике.
Ультразвуковая допплерография — метод, позволяющий оценивать параметры кровотока в глазничных сосудах.
Расшифровка показателей, нормальные показатели
После проведения биометрии офтальмолог получает данные по параметрам глазного яблока. Он сравнивает их с нормальными показателями, определяя здоровое или патологическое состояние глаз. Поэтому были выделены следующие нормы:
- длина глазной оси взрослых пациентов от 18 лет – 23-24 мм;
- длина глазной оси у детей до 4 лет – 20-22 мм;
- длина глазной оси пациентов от 4 до 18 лет – 22-23 мм.
Выявленные отклонения в перечисленных параметрах свидетельствуют о развитии следующих патологий:
- дальнозоркость – уменьшение показателя на 1-2 мм;
- близорукость – увеличение на 1 мм и более.
Выделены параметры других участков глаза:
- нормальная толщина хрусталика составляет 4,26 мм, объем – 230 мм. куб.;
- глубина передней камеры – 2,57 мм;
- преломляющая сила роговицы – 48,22 мм.
Не всегда небольшое превышение или уменьшение показателя свидетельствует о развитии патологии. Об этом можно судить только в случае, если проведена полноценная диагностика, состоящая из нескольких анализов.
Как проводят ультразвуковое исследование глаз
Процедуру проводят в положении сидя или лежа. Она не предусматривает какой-либо специальной подготовки и ее продолжительность в среднем составляет от 15 до 30 минут.
Диагностику в А-режиме проводят контактным способом. Пациент находится с открытыми глазами. Стерильный датчик УЗИ-аппарата соприкасается с глазом, и его медленно перемещают по поверхности. Слезная жидкость выступает естественной контактной средой. Для уменьшения дискомфорта и слезотечения, из-за непосредственного контакта датчика с глазом, перед процедурой пациенту закапывают анестетический препарат.
Диагностику в В-режиме проводят с закрытыми глазами. На веки наносят легкосмываемый водорастворимый гель, выступающий контактной средой. Специалист перемещает датчик по веку, периодически указывая, какие действия пациенту нужно совершать глазами. Процедура не предполагает использование анестетика.
Особенности проведения процедуры
- Биометрия полностью безопасна для людей любого возраста.
- При проведении исследования не используется анестезия или специальные капли. Пациент не проходит никакой дополнительной подготовки.
- Нет никаких предварительных мер или ограничений.
- Сканирование производится всего за несколько минут.
- Благодаря высокоточным результатам и персонализации значений, аппарат обеспечивает хирургам идеальные условия для достижения превосходных результатов при проведении операции.
- Не происходит никакого внедрения в структуру глаза, процедура бесконтактна.
- Исследование проводится на одном приборе и за один сеанс. Пациенту не нужно куда-то переходить или посещать офтальмолога в другой день.
- Для достоверности показателей необходима прозрачность оптических сред. В случае замутнения биотканей в большинстве случаев вместо биометрии назначается ультразвуковое исследование глаза.
- Результаты биометрии могут храниться в базе данных на протяжении длительного времени.
Сочетание УЗИ с другими методами диагностики
Высокая информативность УЗИ не исключает необходимости в дополнительных методах диагностики. В общих случаях УЗИ предшествует сбор анамнеза и проведение врачом общего клинико-офтальмологического осмотра.
При подозрении на присутствие инородного предмета предварительно делают рентгенографию глаза. Если у пациента подозревают внутриглазные опухоли, УЗИ предшествует диафаноскопия глазного яблока. Для подтверждения наличия объемного образования в глазнице дополнительно проводят экзофтальмометрию и рентгенографию.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Запись на прием
Биометрия глаза: показания к проведению
Исследование обязательно проводится перед хирургическими, лазерными операциями, имплантацией. Недоношенным детям исследование проводится в 6 месяцев и 1 год. До 5 лет – при ухудшении зрения, врожденных поражениях, появлении непрозрачных слез, подозрении на офтальмологические патологии. Показаниями к обследованию являются:
- контроль за развивающейся миопией;
- офтальмологические болезни (катаракта, глаукома и т.д.);
- кератоконуса (деформация, истончение роговицы);
- подбор контактных линз;
- послеоперационная кератэктазия;
- исследование роговицы после пересадки;
- быстрая утомляемость глаз;
- стремительное ухудшение зрения;
- тяжесть век при моргании;
- частые головные боли, отдающей в глаза;
- деформация или помутнение роговицы;
- искривленное, удвоенное изображение;
- подозрение на отслоение сетчатки;
- прогрессирующая близорукость;
- диагностика онкологических заболеваний.
Биометрия глаза проводится в качестве профилактики глазных заболеваний. Метод обязательно используется при сахарном диабете, возрастной макулодистрофии, попадании вовнутрь инородных предметов.
Результаты и обсуждение
В настоящее время высокий уровень точности измерения биометрических параметров, правильное применение формул расчета ИОЛ третьего поколения и персонифицированных констант ИОЛ позволяют получить запланированную послеоперационную рефракцию до ±0,5 дптр и выше вплоть до абсолютной. Данное утверждение вполне справедливо не только для неосложненной катарактальной хирургии, но и для авитреальных глаз после удаления тампонирующих агентов. К сожалению, приходится констатировать, что, несмотря на существующие определенные рекомендации, ни один из методов оценки величины ПЗО для авитреальных глаз с силиконовой тампонадой не может обеспечить гарантированную точность измерения.
При попытке измерения ПЗО в глазу с силиконовой тампонадой в стандартном режиме с помощью УЗ нами были получены значения, превышающие реальные на 10 мм и более, с помощью IOL-Master — на 0,7—2 мм. Ошибка измерения величины ПЗО в 1 мм индуцирует ошибку в послеоперационной рефракции от 1,75 до 3,75 дптр в зависимости от длины глаза.
Конечно, современный технический уровень катарактальной хирургии позволяет нам достаточно просто и атравматично осуществить замену ИОЛ или имплантацию дополнительной ИОЛ для коррекции рефракционной ошибки, однако — это дополнительная операция для авитреального глаза и пациента, которой можно избежать при наличии достоверных значений величины ПЗО.
Мы продолжили наши исследования, несмотря на заявление K. Hoffer на ASCRS 2012 о том, что для глаз с силиконовой тампонадой «измерение с помощью ультразвука почти невозможно» («Almost impossible to measure with Ultrasound») и следует руководствоваться только данными IOL-Master.
Наш предшествующий клинический опыт свидетельствовал о неоднозначности такой трактовки данной проблемы. К тому же, при контекстном поиске и анализе доступной литературы нам не удалось обнаружить ни опубликованных результатов исследований, аналогичных нашим, ни упоминаний об их проведении.
Перед обсуждением полученных результатов считаем целесообразным представить клинический случай, иллюстрирующий алгоритм выбора наиболее достоверных данных величины ПЗО из определенного диапазона, обозначенного нами как «полоса достоверности».
Пациент М
., в анамнезе — оперированная отслойка сетчатки, незрелая заднекапсулярная катаракта, силиконовая тампонада.
На факичном глазу с силиконовой тампонадой с помощью модифицированных методов биометрии получены следующие данные:
ПЗО при скорости УЗ 980 м/с — 23,55 мм;
ПЗО при скорости УЗ 1000 м/с — 23,8 мм;
ПЗО IOL-Master (режим «Silikon Filled Eye») — 24,45 мм.
На начальных этапах исследований ретроспективный анализ результатов привел нас к некоторым предварительным заключениям, которые при многократном последующем подтверждении позволили сформировать следующий подход к достоверности данных модифицированной биометрии:
1. Данные, получаемые при модифицированной ультразвуковой биометрии при скорости УЗ 980 м/с, значительно занижены.
2. Данные, получаемые при модифицированной ультразвуковой биометрии при скорости УЗ 1000 м/с, близки к реальным, но занижены в очень небольшой степени.
3. Данные, получаемые с помощью IOL-Master в режиме «Silikon Filled Eye», незначительно завышены.
Таким образом, данные, наиболее приближенные к реальным, находятся в диапазоне между значениями, полученными методом модифицированной ультразвуковой биометрии при скорости УЗ 1000 м/с и оптической биометрии IOL-Master в режиме «Silikon Filled Eye», названном нами «полосой достоверности».
Соответственно, в нашем случае выбор величины ПЗО мы должны осуществить в диапазоне от 23,8 до 24,45 мм, а точнее — до 24,25 мм, если привести оптическое значение ПЗО в соответствие с ультразвуковым. Здесь необходимо пояснение, поскольку в IOL-Master измерение происходит по задней границе оптически прозрачного нейроэпителия (среднестатистическая толщина которого 170 мкм), его результат должен быть в среднем на 0,2 мм больше эхобиометрического значения.
В клинической практике при корректном измерении эта разница варьирует от 0,1 до 0,3 (иногда 0,4) мм. При анализе этого параметра, проведенного нами в выборке из 600 глаз с диапазоном величины ПЗО от 22,5 до 25,0 мм, в 90% случаев было получено значение 0,2 мм.
Приведение оптического значения ПЗО в соответствие с ультразвуковым необходимо для корректного определения «полосы достоверности», поскольку при расчете мы используем эхобиометрические константы и опорными данными являются УЗ-значения ПЗО.
Для расчета выбрано значение ПЗО, равное 23,9 мм.
Кератометрия — 40,87/42,75 дптр.
Для расчета оптической силы ИОЛ для «эмметропии» — 20,64 дптр.
Проведено плановое удаление СМ с одномоментной факоэмульсификацией и имплантацией ИОЛ +20,0 дптр.
На артифакичном глазу с уже удаленным СМ с помощью стандартных методов биометрии получены следующие данные:
ПЗО УЗ (стандартный режим) — 23,9 мм;
ПЗО IOL-Master (стандартный режим) — 24,1 мм.
Полученная клиническая рефракция:
sph 0,0 дптр, cyl –2,5 дптр ax 102°.
Полученные данные, которые мы вправе считать максимально возможно достоверными, на наш взгляд, свидетельствуют о достаточной состоятельности представленной концепции «полосы достоверности».
В данной работе не планировался анализ полученных рефракционных результатов, однако следует отметить, что в большинстве случаев рефракция целевого диапазона была достигнута.
Результаты проведенных исследований представлены в таблице.
Результаты измерения величины ПЗО до удаления СМ с помощью модифицированных методов биометрии и после удаления СМ в стандартных режимах
Следует отметить, что изначально тематическая группа имела в своем составе около 200 глаз, стандартизация по указанным выше параметрам сократила этот показатель до 60, однако в таблице мы приводим данные только 30 случаев. Это связано с последующим исключением из группы случаев с парадоксально-абсурдными данными (например, УЗ-значение ПЗО превышает оптическое значение на 3,0 мм) и случаев с выпадением одного и более пунктов исследования, что имело место по причине отсутствия пациента для исследования и технической невозможности или нецелесообразности проведения биометрии (непрозрачность оптических сред, акустические артефакты, рецидив отслойки сетчатки).
Однако приведенных данных, на наш взгляд, достаточно для иллюстрации очевидных тенденций и закономерностей.
При статистическом анализе данных, представленных в таблице, получены следующие результаты:
1. Значения величины ПЗО, полученные с помощью модифицированной ультразвуковой биометрии при скорости УЗ 980 м/с на фоне силиконовой тампонады, в сравнении с аналогичными (заведомо достоверными) данными, полученными после удаления СМ в стандартном режиме, имели устойчивую тенденцию к занижению от 0,0 до 1,5 мм (в среднем на 0,52 мм).
2. Значения величины ПЗО, полученные с помощью модифицированной ультразвуковой биометрии при скорости УЗ 1000 м/с на фоне силиконовой тампонады, в сравнении с аналогичными (заведомо достоверными) данными, полученными после удаления СМ в стандартном режиме, были незначительно меньше — в диапазоне от 0,0 до 0,5 мм (в среднем на 0,15 мм).
3. Значения величины ПЗО, полученные с помощью модифицированной оптической биометрии на IOL-Master в режиме «Silikon Filled Eye» на фоне силиконовой тампонады, в сравнении с аналогичными (заведомо достоверными) данными, полученными после удаления СМ в стандартном режиме, были больше — в диапазоне от 0,0 до 1,2 мм (в среднем на 0,3 мм).
Таким образом, проведенные исследования подтвердили наши предположения о возможности достаточно корректного измерения величины ПЗО с помощью модифицированной ультразвуковой биометрии на фоне силиконовой тампонады, причем при скорости УЗ 1000 м/с получаемые данные даже ближе к истинным значениям, чем данные, полученные с помощью модифицированного режима на IOL-Master.
Использование модифицированной ультразвуковой биометрии при скорости УЗ 980 м/с параллельно со значением 1000 м/с может быть признано нецелесообразным ввиду его очевидно меньшей точности.
При приведении оптического значения ПЗО в соответствие с ультразвуковым мы получили достаточно узкий диапазон «полосы достоверности» (0,43 мм в среднем) между данными, полученными методом модифицированной ультразвуковой биометрии при скорости УЗ 1000 м/с и оптической биометрии IOL-Master в режиме «Silikon Filled Eye», что позволяет относительно безопасно осуществить выбор значения для последующего расчета оптической силы ИОЛ.
Оптическая биометрия
Оптическое биометрическое исследование глаза, прежде всего, показана пациентам в офтальмологических клиниках, которым необходимо пройти более подробное диагностическое обследование перед проведением лазерной коррекции зрения.
Справка.Для проведения диагностики используется оптический биомер – прибор, которым измеряются все необходимые параметры глаза без какого-либо контакта с органом.
При помощи бесконтактного биометрического исследования можно узнать следующие параметры:
- Глубину передней оси глазного яблока и определение размеров оси глаза;
- Кератометрия – тщательное обследование всех необходимых параметров роговицы глаза.
- Расчёт толщины хрусталика. Данный параметр необходим для того, чтобы определить точную силу интраокулярной линзы перед тем, как её имплантировать.
При проведении процедуры больной не испытывает дискомфорта или каких-либо неприятных ощущений. Диагностика проводится очень быстро, и подходит для обследования пациентов любой категории с самыми различными офтальмологическими заболеваниями.
Если принимать во внимание уровень
точности данного метода диагностики, то оптическая биометрия гораздо лучше ультразвукового метода обследования.
Однако и у оптической биометрии глаза есть один минус – процедура не проводится, если в тканях глаза есть хоть малейшее замутнение, орган должен быть абсолютно прозрачным. Если же обнаружено хоть малейшее помутнение, то пациент направляется на ультразвуковое исследование.
УДК 617.753.2
Е.Г. СОЛОДКОВА
Волгоградский филиал МНТК «Микрохирургия глаза им. акад. С.Н. Федорова МЗ РФ, 400138, г. Волгоград, ул. Землячки, д. 80
Солодкова Елена Геннадьевна ― заведующая отделением коррекции аномалий рефракции, тел. e-mail:
Обследован 21 пациент (42 глаза) с миопией: с миопией слабой степени ― 7 человек (14 глаз), средней степени ― 8 чел. (16 глаз), высокой степени ― 7 пациентов (14 глаз). Анализ полученных с помощью различных способов пахиметрических и биометрических данных глазных яблок у пациентов с миопией показал отсутствие статистически значимых различий между результатами измерений (t<2,0; p>0,05). Результаты исследований сопоставимы друг с другом, корректны и могут быть взаимозаменяемы в клинической практике.
Ключевые слова: миопия, пахиметрия, биометрия роговицы.
E.G. SOLODKOVA
The Volgograd Branch of the S. Fyodorov Eye Microsurgery Federal State Institution, 80 Zemlyachki Str., Volgograd, Russian Federation, 400138
Analysis of pachymetry and biometrics cornea results in patients with myopia
Solodkova E.G. ― Head of the Department of Refraction Abnormalities Correction, tel. (8442) 91-72-62, e-mail:
The study included 21 patients (42 eyes) with myopia: mild myopia ― 7 people (14 eyes), moderate ― 8 people (16 eyes), and high ― 7 patients (14 eyes). The analysis of pachymetric and biometric data obtained by various methods in myopic patients showed no statistically significant difference between the measurements (t<2.0; p>0.05). The research results are comparable with each other, correct and can be used interchangeably in clinical practice.
Key words: myopia, pachymetry, corneal biometry.
Существуют различные способы оценки пахиметрических и биометрических показателей глаза, основанные на различных физических принципах. Наиболее распространен принцип ультразвукового исследования морфометрических показателей глазного яблока, состоящий в регистрации отраженного от границ раздела сред с различной плотностью ультразвукового сигнала [1-3]. Исследование проводится аппланационным, контактным способом. Преимуществом метода является его доступность и простота выполнения, однако точность измерений может уменьшаться вследствие различной степени компрессии роговицы при аппланации ее датчиком. Возможность проводить исследование морфологических показателей глазных яблок бесконтактно в условиях снижения прозрачности оптических сред дает метод неинвазивной когерентной автоматической оптической биометрии, в основе которой лежит принцип бесконтактного измерения биометрических параметров с помощью инфракрасного лазера (длина волны 780 нм). Таким образом, осуществляется работа прибора IOL Master 500 (Carl Zeiss MediTec AG) [4-6].
Принцип работы Шаймпфлюг-анализаторов Galilei G6 (Ziemer Ophthalmic Systems AG, Switzerland) и Sirius (Schwind Eye-tech-solutions GmbH & Co. KG, Germany) схож, и состоит в построении трехмерной модели структур переднего отрезка глаза с помощью метода комбинированной видеокартоскопии. Он основывается на сочетании двух технологий: диска Пласидо и Шаймпфлюг-камеры. Отличия заключаются в технической реализации задачи в приборах ― наличии двух Шаймпфлюг-камер и диска Пласидо плоской формы в анализаторе Galilei G6 и одной Шаймпфлюг-камеры и диска Пласидо конической формы в анализаторе Sirius [7-10]. Такое разнообразие технических подходов к исследованию биометрических и пахиметрических параметров глазного яблока диктует необходимость оценки их точности в сравнении друг с другом, а также определения спектра их применения.
Цель работы ― сравнение значений пахиметрических и биометрических параметров глазных яблок пациентов с миопией различных степеней, полученных с помощью различных способов.
Материал и методы
В отделении коррекции аномалий рефракции клиники Волгоградского филиала МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова был обследован 21 пациент (42 глаза) с миопией. Из них с миопией слабой степени ― 7 человек (14 глаз), средней степени ― 8 чел. (16 глаз), а также с миопией высокой степени ― 7 пациентов (14 глаз). Средний возраст пациентов составил ― 23,4 лет. Мужчин ― 11 чел., женщин ― 10 чел.
Всем пациентам было проведено расширенное офтальмологическое обследование, включающее визометрию с определением НКОЗ и МКОЗ для дали, авторефрактометрию, в том числе в условиях медикаментозной циклоплегии с определением значения сфероэквивалента рефракции, тонометрию, офтальмобиомикроскопию, офтальмоскопию глазного дна с трехзеркальной линзой Гольдмана. Для измерения толщины роговицы применялась ультразвуковая аппланационная кератопахиметрия (Tomey AL-3000, Japan), кератотопографическое обследование с пахиметрией с помощью Шаймпфлюг-анализатора роговицы Sirius (Schwind Eye-tech-solutions GmbH&Co. KG, Germany) и Шаймпфлюг-анализатора Galilei G6 (Ziemer Ophthalmic Systems AG, Switzerland). Для измерения аксиальной длины глазного яблока применяли ультразвуковую аппланационную биометрию, оптическую биометрию с помощью приборов IOL Master 500 (Carl Zeiss MediTec AG) и Шаймпфлюг-анализатора Galilei G6 (Ziemer Ophthalmic Systems AG, Switzerland).
Статистическая обработка вариационных рядов проводилась с использованием прикладных компьютерных программ Microsoft Excel 2003, StatPlus 2009 и включала подсчет средних арифметических величин (М) и стандартных ошибок средних арифметических (m), стандартного отклонения (σ). В работе использовались методы параметрической статистики (t-критерий Стьюдента). В общем виде статистически достоверными признавались различия, при которых уровень достоверности (р) составлял более 95,0% (р<0,05), либо более 99,0% (p<0,01), в остальных случаях различия признавались статистически недостоверными (p >0,05).
Результаты и обсуждение
Пахиметрические показатели, полученные различными способами, представлены в таблице 1.
Таблица 1.
Пахиметрические показатели у пациентов с миопией, (М±σ)
| Метод/Группа | Миопия слабой степени | Миопия средней степени | Миопия высокой степени |
| УЗ-пахиметрия | 536,9±15,15* | 538,47±29,9* | 535,0±38,9* |
| Sirius | 540,3±15,7* | 542,13±27,18* | 534,8±47,59* |
| Galilei G6 | 547,9±16,59* | 546,9±29,13* | 543,8±41,5* |
Примечание: различия между средними значениями, отмеченные знаком * ― статистически не достоверны (t<2,0, р>0,05)
Офтальмобиометрические показатели, полученные различными способами, представлены в таблице 2. Анализ полученных с помощью различных способов пахиметрических и биометрических данных глазных яблок у пациентов с миопией показал отсутствие статистически значимых различий между результатами измерений.
Минимальные значения пахиметрии и офтальмобиометрии получены с помощью ультразвукового аппланационного исследования, максимальные ― с помощью Шаймпфлюг-анализатора Galilei G6 (рис. 1, 2). Полученные данные согласуются с данными литературы [6].
Рисунок 1.
Распределение значений пахиметрии, полученных различными способами
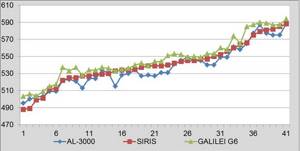
Рисунок 2.
Распределение значений биометрии глаза, полученных различными способами
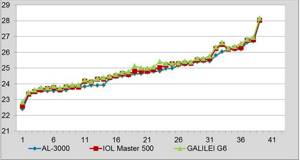
Таблица 2.
Офтальмобиометрические показатели у пациентов с миопией, (М±σ)
| Метод/Группа | Миопия слабой степени | Миопия средней степени | Миопия высокой степени |
| УЗ-пахиметрия | 24,1±0,8* | 25,3±0,8* | 26,45±1,13* |
| IOL Master 500 | 24,23±0,8* | 25,44±0,8* | 26,57±1,1* |
| Galilei G6 | 24,3±0,8* | 26,89±0,7* | 26,7±1,0* |
Примечание: различия между средними значениями, отмеченные знаком * ― статистически не достоверны (t<2,0, р>0,05)
Минимальные значения пахиметрии и офтальмобиометрии, полученные с помощью аппланационного ультразвукового метода, обусловлены компрессией роговицы ультразвкуовым датчиком, с другой стороны, некоторое завышение биометрических параметров, наблюдаемое при использовании бесконтактных методов исследования, может быть обосновано отражением инфракрасного лазерного излучения не от внутренней пограничной мембраны сетчатки, а от пигментного эпителия.
Полученные результаты исследования сопоставимы друг с другом, корректны и могут быть взаимозаменяемы в клинической практике, в зависимости от различных клинических ситуаций.
ЛИТЕРАТУРА
- Фридман Ф.Е., Гундорова Р.А., Кодзов С.Б. Ультразвук в офтальмологии. ― М.: Медицина, 1989. ― С. 50.
- Eletheriadis H. IOL Master biometry: refractive results of 100 consecutive cases // Br. J. Ophthalmol. ― 2003. ― Vol. 87. ― P. 960-963.
- Huang J., Lu W., Savini G. Evaluation of corneal thickness using a Scheimpflug-Placido disk corneal analyzer and comparison with ultrasound pachymetry in eyes after laser in situ keratomileusis // Journal of Cataract and Refractive Surgery. ― 2013. ― Vol. 39, №7. ― Р. 1074-1080.
- Аветисов С.Э., Ворошилова Н.А., Иванов М.Н. Оптическая когерентная биометрия // Вестник офтальмологии. ― 2007. ― №4. ― С. 46-47.
- Findl O., Kriechbaum K., Sacu S. Influence of operator experience on the performance of ultrasound biometry compared to optical biometry before cataract surgery // Journal of Cataract and Refractive Surgery. ― 2003. ― Vol. 29. ― №10. ― Р. 1950-1955.
- Utine C.A., Altin F., Cakir H. Perente I. Comparison of anterior chamber depth measurements taken with the Pentacam, Orbscan IIz and IOL Master in myopic and emmetropic eyes // Acta Ophthalmologica. ― 2009. ― Vol. 87, №4. ― Р. 386-391.
- Read S.A., Collins M.J. Diurnal variation of corneal shape and thickness // Optometry and Vision Science. ― 2009. ― Vol. 86, №3. ― Р. 170-180.
- Savini G., Carbonelly M., Barboni P., Hoffer K.J. Repeatability of automatic measurements performed by a dual Scheimpflug analyzer in unoperated and post-refractive surgery eyes // J. Cataract Refract. Surg. ― ― Vol. 37. ― P. 302-309.
- Shammas H.J., Hoffer K.J., Shammas M.C. Scheimpflug photography keratometry readings for routin intraocular lens power calculation // Journal of Cataract and Refractive Surgery. ― 2009. ― Vol. 35, №2. ― Р. 330-334.
- Sheng H., Bottjer C.A., Bullimore M.A. Ocular component measurement using the Zeiss IOL Master // Optometry and Vision Science. ― 2008. ― Vol. 8, №1. ― Р. 27-34.
REFERENCES
- Fridman F.E., Gundorova R.A., Kodzov S.B. Ul’trazvuk v oftal’mologii . Moscow: Meditsina, 1989. P. 50.
- Eletheriadis H. IOL Master biometry: refractive results of 100 consecutive cases. Br. J. Ophthalmol, 2003, vol. 87, pp. 960-963.
- Huang J., Lu W., Savini G. Evaluation of corneal thickness using a Scheimpflug-Placido disk corneal analyzer and comparison with ultrasound pachymetry in eyes after laser in situ keratomileusis. Journal of Cataract and Refractive Surgery, 2013, vol. 39, no. 7, rr. 1074-1080.
- Avetisov S.E., Voroshilova N.A., Ivanov M.N. Optical coherence biometry Vestnik oftal’mologii, 2007, no. 4, pp. 46-47 (in Russ.).
- Findl O., Kriechbaum K., Sacu S. Influence of operator experience on the performance of ultrasound biometry compared to optical biometry before cataract surgery. Journal of Cataract and Refractive Surgery, 2003, vol. 29, no. 10, rr. 1950-1955.
- Utine C.A., Altin F., Cakir H. Perente I. Comparison of anterior chamber depth measurements taken with the Pentacam, Orbscan IIz and IOL Master in myopic and emmetropic eyes. Acta Ophthalmologica, 2009, vol. 87, no. 4, rr. 386-391.
- Read S.A., Collins M.J. Diurnal variation of corneal shape and thickness. Optometry and Vision Science, 2009, vol. 86, no. 3, rr. 170-180.
- Savini G., Carbonelly M., Barboni P., Hoffer K.J. Repeatability of automatic measurements performed by a dual Scheimpflug analyzer in unoperated and post-refractive surgery eyes. J. Cataract Refract. Surg, 2011, vol. 37, pp. 302-309.
- Shammas H.J., Hoffer K.J., Shammas M.C. Scheimpflug photography keratometry readings for routin intraocular lens power calculation. Journal of Cataract and Refractive Surgery, 2009, vol. 35, no. 2, rr. 330-334.
- Sheng H., Bottjer C.A., Bullimore M.A. Ocular component measurement using the Zeiss IOL Master. Optometry and Vision Science, 2008, vol. 8, no. 1, rr. 27-34.
Ультразвуковая биометрия
Ультразвуковое обследование глаза — стандарт диагностики в офтальмологии. Применяется А и Б-методы для оценки состояния различных структур глаза, которые невозможно увидеть оптическими методами. Ультразвук безопасен в применении и практически не имеет противопоказаний.
Как проходит ультразвуковая биометрия
Ультразвуковая биометрия А-методом – это контактная процедура, которую применяют для определения толщины роговицы, хрусталика, глубины передней камеры, аксиальной длины глаза. Перед выполнением исследования в глаз закапываются капли для обезболивания и УЗ-датчик прикладывается к роговице глаза. Все необходимые параметры отображаются на экране прибора, оцениваются офтальмологом и фиксируются.
Ультразвуковое В-сканирование выполняется при зрелых катарактах и непрозрачных средах глаза с целью выявить состояние сетчатки, сосудистой оболочки и зрительного нерва. Врач наносит на веко пациента специальный гель для упрощения проводимости ультразвуковых волн. После этого к глазу подносят датчик, через который звуковая волна проходит через внутренние структуры глаза, отражается от них, переходит в электрический сигнал и создает изображение на экране и по специальной программе оценивается вачом.
В нашей клинике обследование занимает всего 3-5 минут. Мы гарантируем точность измерения и отсутствие дискомфорта для пациента. Ультразвуковая биометрия выполняется на диагностической системе Compact Touch (Quantel medical, Франция)