Около 7 % всех беременностей осложняются гестационным сахарным диабетом (ГСД), что составляет более 200 тысяч случаев в мире ежегодно [1]. Наряду с артериальной гипертензией и преждевременными родами ГСД относится к наиболее частым осложнениям беременности [2].
- Ожирение повышает риск развития гестационного сахарного диабета при беременности как минимум в два раза.
- Глюкозотолерантный тест должен проводиться всем беременным на 24–28 неделе беременности.
- Если уровень глюкозы в плазме натощак превышает 7 ммоль/л, говорят о развитии манифестного сахарного диабета.
- Пероральные сахароснижающие препараты при ГСД противопоказаны.
- ГСД не считается показанием к плановому кесаревому сечению и тем более к досрочному родоразрешению.
Патофизиология последствия гестационного сахарного диабета и влияние на плод
Начиная с самых ранних сроков беременности плод и формирующаяся плацента нуждаются в большом количестве глюкозы, которая непрерывно подается к плоду с помощью белков-транспортеров. В связи с этим утилизация глюкозы при беременности значительно ускоряется, что способствует снижению ее уровня в крови. Беременные женщины имеют тенденцию к развитию гипогликемии между приемами пищи и во время сна, так как плод получает глюкозу постоянно.
Чем опасен гестационный сахарный диабет при беременности для ребенка и матери:
По мере прогрессирования беременности чувствительность тканей к инсулину неуклонно снижается, и концентрация инсулина компенсаторно увеличивается [3]. В связи с этим повышается базальный уровень инсулина (натощак), а также концентрация стимулированного с помощью глюкозотолерантного теста инсулина (первая и вторая фазы инсулинового ответа). С увеличением гестационного срока повышается и элиминация инсулина из кровотока.
При недостаточной выработке инсулина у беременных развивается гестационный сахарный диабет, который характеризуется повышенной инсулинорезистентностью. Кроме того, для ГСД характерно увеличение содержания проинсулина в крови, что свидетельствует об ухудшении функции бета-клеток поджелудочной железы.

Описание анализа на гликированный гемоглобин
Гликогемоглобин присутствует в крови любого человека, основная разница между здоровым и больным состоит в том, что у страдающего сахарным диабетом количество этого соединения сильно превышает норму.
Причем анализ на гликированный гемоглобин позволяет не только выявить диабет на ранних стадиях, но и определить склонность к развитию этого заболевания. Поэтому тест нужно проводить даже здоровым людям не реже 1 раза в год. Это позволит своевременно обнаружить нарушения в углеводном обмене и применить эффективные меры профилактики, в результате человек сохранит здоровье и не допустит развитие диабета, бороться с которым значительно сложнее.
Нужно учитывать, что некоторые врожденные патологии могут влиять на уровень гликозилированного гемоглобина. Например, у больных серповидно-клеточной анемией его количество будет заметно ниже нормы.
К главным преимуществам теста на гликогемоглобин относятся:
- Можно делать в любое время, даже сразу после еды.
- Один из самых простых и быстрых анализов, позволяющих диагностировать диабет.
- Служит достоверным показателем того, как диабетик контролировал уровень сахара в предыдущие 2-3 месяца.
- На точность анализа почти не влияют посторонние факторы (инфекции, физические нагрузки, прием алкоголя).
Благодаря высокой достоверности этого исследования врач имеет возможность назначить соответствующую терапию и вовремя внести нужные корректировки в схемы лечения. Поэтому больные с установленным диагнозом сахарного диабета должны сдавать кровь на гликозилированный гемоглобин каждые 3-4 месяца.
Экспресс-тесты для определения этого показателя пока не разработаны, поэтому пробы берутся только в медицинских учреждениях по направлению от лечащего врача.
Факторы риска ГСД
Оценка риска развития ГСД должна производиться еще при первом визите беременной женщины к акушеру-гинекологу по поводу беременности. Существуют факторы, которые увеличивают риск развития ГСД по крайней мере вдвое [4], это:
- избыточная масса тела и ожирение (индекс массы тела (ИМТ) выше 25 кг/м2 и выше 30 кг/м2);
- увеличение массы тела после 18 лет на 10 кг;
- возраст беременной старше 40 лет (по сравнению с женщинами в возрасте 25–29 лет);
- принадлежность к монголоидной расе (по сравнению с европеоидной).
Кроме того, вероятность ГСД повышают курение, малоподвижный образ жизни, генетическая предрасположенность к сахарному диабету (СД) 2‑го типа. В последние годы появилась информация, свидетельствующая, что низкорослость может быть ассоциирована с ГСД [5]. Более высока вероятность развития инсулинорезистентности во время беременности у женщин с нарушенной толерантностью к глюкозе (НТГ); пациенток, страдающих синдромом поликистозных яичников, а также артериальной гипертензией [4].
Выделяют и факторы риска, связанные с течением беременности. Так, вероятность развития ГСД значительно увеличивается при многоплодной беременности (в два раза при беременности двойней и в 4–5 раз — тройней), а также при быстрой прибавке в весе во время беременности. Применение бета-адреноблокаторов или кортикостероидов для предотвращения угрозы преждевременных родов повышает риск ГСД на 15–20 % и более [4].
К факторам риска ГСД, связанным с акушерским анамнезом, относятся:
- ГСД при предыдущих беременностях;
- глюкозурия (во время настоящей или предыдущей беременности);
- крупный плод в анамнезе и/или гидрамнион;
- мертворождение в анамнезе.
Что нельзя при гестационном сахарном диабете? При ГСД необходимо ограничить количество потребляемой энергии за сутки. Изменения в рационе должны быть направлены на переход к дробному питанию (например, три основных приема пищи и три «перекуса»). Углеводы должны составлять не более 50 % рациона, с содержанием жиров и белков по 25 %.
Согласно стандартам Американской диабетической ассоциации 2013 года [6] женщину относят к категории высокого риска развития ГСД при выявлении у нее хотя бы одного из критериев: ожирение; отягощенная наследственность; ГСД в анамнезе; глюкозурия; синдром поликистозных яичников в анамнезе.
О низком риске развития ГСД говорят, если женщина отвечает всем нижеперечисленным критериям: возраст младше 25 лет; нормальный вес до беременности; принадлежность к этнической группе с низкой вероятностью развития СД; отсутствие родственников первой линии, страдающих СД; отсутствие НТГ в анамнезе; отсутствие отягощенного акушерского анамнеза.
Женщины, не попадающие в категорию высокого и низкого риска, имеют умеренный риск развития ГСД.
Подготовка к сдаче теста на HbA1c
Многие исследования крови рекомендуется проводить только натощак. Гликозилированный гемоглобин не требует соблюдения этого условия, так как анализировать этот показатель можно даже после приема пищи. Это объясняется тем, что он отображает среднее значение гликемии за 3 месяца, а не в момент измерения.
На результат HbA1c не влияют:
- перекусы;
- прием антибактериальных препаратов;
- простуда;
- психическое состояние пациента.
Факторы, способствующие искажению результата:
- нарушения в работе щитовидной железы, которые требуют приема специальных гормональных средств;
- наличие анемии;
- прием витаминов Е или С.
Показатель HbA1c чаще всего определяется путем внутривенного забора крови, но в некоторых случаях материалом для исследования служит проба, взятая из пальца. Методику проведения анализа каждая лаборатория выбирает самостоятельно.
Диагностика гестационного сахарного диабета: показатели и норма
В 2012 году эксперты Российской ассоциации эндокринологов и эксперты Российской ассоциации акушеров-гинекологов приняли Российский национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» (далее — Российский национальный консенсус). Согласно этому документу ГСД выявляют следующим образом:
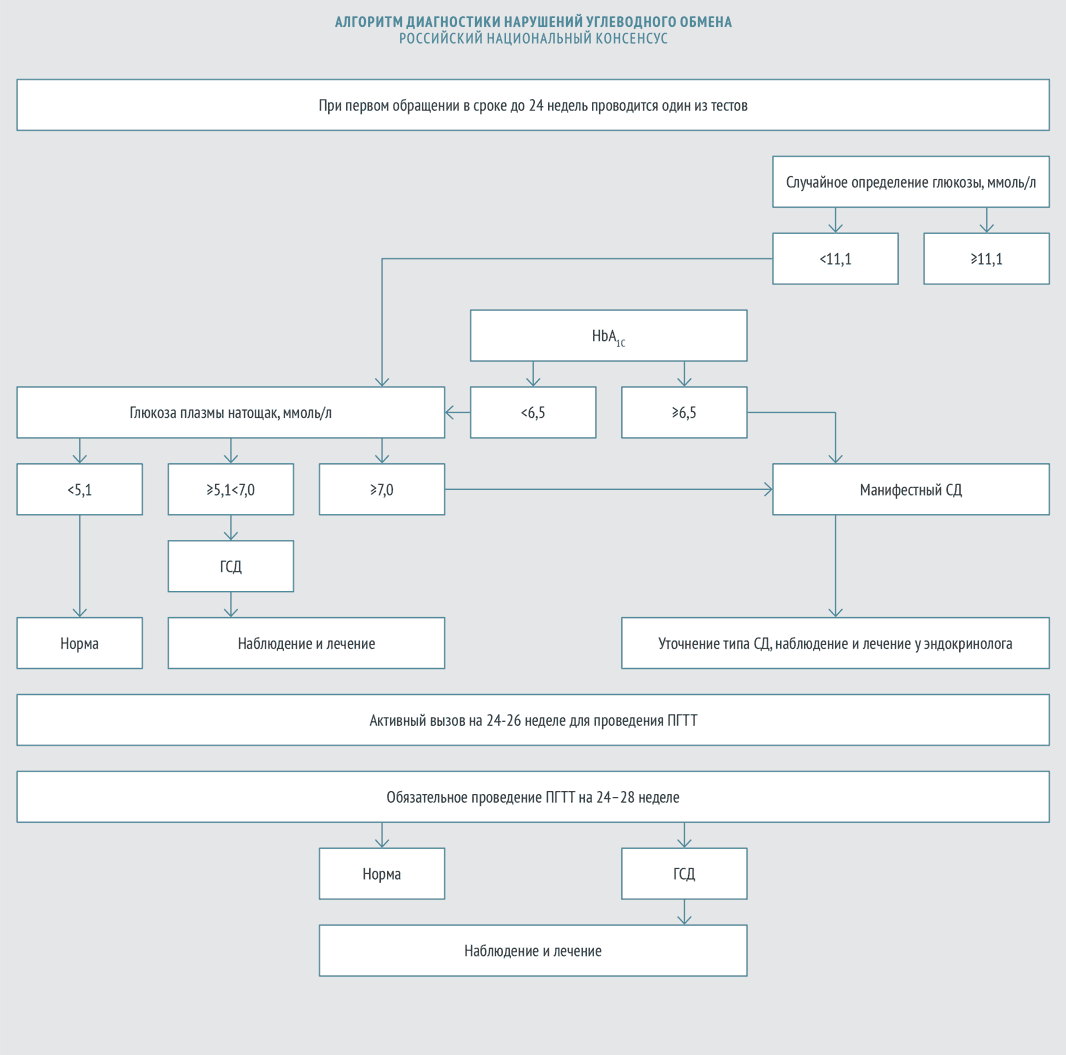
Ведение пациенток с ГСД
В течение 1–2 недель после установки диагноза пациентке показано наблюдение акушерами-гинекологами, терапевтами, врачами общей практики.
Правила проведения перорального глюкозотолерантного теста (ПГТТ)
- Тест проводится на фоне обычного питания. По крайней мере в течение трех дней до исследования в день должно поступать не менее 150 г углеводов.
- Последний перед исследованием прием пищи должен содержать по крайней мере 30–50 г углеводов.
- Тест проводят натощак (8–14 часов после приема пищи).
- Пить воду перед проведением анализа не запрещается.
- В ходе исследования нельзя курить.
- Во время проведения теста пациентка должна сидеть.
- По возможности накануне и во время исследования необходимо исключить прием препаратов, способных изменять уровень глюкозы в крови. К ним относятся поливитамины и препараты железа, в состав которых входят углеводы, а также кортикостероиды, бета-блокаторы, бета-адреномиметики.
- Не следует проводить ПГТТ:
- при раннем токсикозе беременных;
- при необходимости в строгом постельном режиме;
- на фоне острого воспалительного заболевания;
- при обострении хронического панкреатита или синдроме резецированного желудка.
Рекомендации для беременной с выявленным ГСД согласно Российскому национальному консенсусу:
- Индивидуальная коррекция рациона в зависимости от массы тела и роста женщины. Рекомендуется полностью исключить легкоусвояемые углеводы и ограничить количество жиров. Пища должна распределяться равномерно на 4–6 приемов. В умеренных количествах могут быть использованы некалорийные подсластители.
Для женщин с ИМТ>30 кг/м2 среднесуточный калораж должен быть снижен на 30–33 % (приблизительно 25 ккал/кг в день). Доказано, что такая мера позволяет уменьшить гипергликемию и уровень триглицеридов плазмы [12].
- Аэробные физические нагрузки: ходьба не меньше 150 минут в неделю, плавание.
- Самоконтроль основных показателей:
- уровень глюкозы в капиллярной крови натощак, перед едой и через 1 час после еды;
уровень кетоновых тел в моче утром натощак (перед сном или в ночное время рекомендуется дополнительно принимать углеводы в количестве около 15 г при кетонурии или кетонемии);
- артериальное давление;
- шевеления плода;
- масса тела.
Кроме того, пациентке рекомендуется вести дневник самоконтроля и пищевой дневник.
Что означает показатель?
Кровь содержит большое количество различных веществ, которые циркулируют в организме человека постоянно. Одной из частей общего гемоглобина, содержащегося в крови, а также тесно связанного с глюкозой, является HbA1с. Единицей измерения его считается процент. Отклонение показателя от установленного целевого значения сигнализирует о наличии проблем со здоровьем.
Анализ сдается в двух случаях:
- по направлению врача (при наличии показаний);
- при желании пациента самостоятельно проконтролировать показатель, даже если очевидные признаки заболевания отсутствуют.
Показатель HbA1с отражает средний уровень гликемии за 3 месяца. Результат исследования обычно можно получить на следующие сутки или в ближайшие 3 дня, так как скорость изготовления зависит от выбранной лаборатории.
Показания к инсулинотерапии, рекомендации Российского национального консенсуса
Препараты сульфонилмочевины (глибенкламид, глимепирид) проникают через плацентарный барьер и могут оказывать тератогенное действие, поэтому не применяются при ГСД.
- Невозможность достижения целевого уровня глюкозы в плазме крови
- Признаки диабетической фетопатии по УЗИ (косвенное свидетельство хронической гипергликемии [13])
- УЗИ-признаки диабетической фетопатии плода:
- крупный плод (диаметр живота больше или равен 75 процентилю);
- гепатоспленомегалия;
- кардиомегалия и/или кардиопатия;
- двухконтурность головки;
- отек и утолщение подкожно-жирового слоя;
- утолщение шейной складки;
- впервые выявленное или нарастающее многоводие при установленном диагнозе ГСД (в случае если другие причины исключены).
При назначении инсулинотерапии беременную ведут совместно эндокринолог (терапевт) и акушер-гинеколог.