Лейкоцитоз при беременности
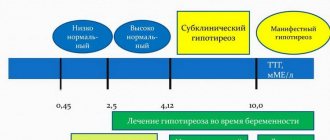
(классификация по МКБ-10 R70-R79) — состояние организма, при котором в кровяном русле повышается концентрация белых клеток крови (лейкоцитов). Каждая беременная женщина регулярно сдаёт анализ крови, который показывает не только уровень гемоглобина, но и количество лейкоцитов — важно, чтобы лейкоциты в крови не были повышены или понижены, поскольку это является свидетельством патологии. В норме уровень белых клеток крови может колебаться — от 4 до 8,8×109/л, но у беременных считается нормальным повышение лейкоцитов в крови до 11×109/л.
Незначительное повышение количества белых клеток крови при беременности свидетельствует об активации иммунитета, увеличением скорости оседания эритроцитов и незначительным сгущением крови. В тех случаях, когда лейкоциты в крови повышаются значительно, развивается лейкоцитоз, который свидетельствует о наличии у беременных воспалительных процессов или других патологий, требующих немедленного лечения.
Причины лейкоцитоза
Лейкоцитоз может развиваться у беременных по разным причинам. Самые распространённые причины такого нарушения, это: ОРВИ, ОРЗ и другие заболевания воспалительного характера, которыми женщина могла заразиться во время беременности; тяжёлые патологии, такие как вирусная пневмония или ветряная оспа, опасная не для самой женщины, а для ребёнка в её утробе; аллергическая реакция на некоторые назначаемые врачом медицинские препараты; получение травм, ожогов и других травматических повреждений (царапин с нагноением, абсцессов, переломов и прочих).
Также причины того, что у женщины развился лейкоцитоз, могут быть связаны с тяжёлыми процессами в её организме, например, с распадом злокачественных опухолей или внутренних кровотечениях. В некоторых случаях у беременных развивается лейкоцитоз на фоне повышенной психоэмоциональной нагрузки. Поэтому врачи рекомендуют женщинам в положении избегать стрессов, а также физических и психических переутомлений. Классификация лейкоцитозов Иногда лейкоцитоз бывает физиологическим, а не патологическим, то есть возникает как реакция на действие некоторых окружающих факторов.
Тактика лечения
Лечение лейкоцитоза при беременности назначается осторожно. Важно учитывать уровень высоких показателей, степень воспалительного процесса, характер беременности. При повышенных показателях по данным исследований влагалищной микрофлоры ограничиваются местной терапией или наблюдением. Обычно после родов влагалищная микрофлора нормализуется. В остальных случаях показаны следующие препараты:
- антибиотики;
- уросептические препараты при воспалении почек, органов мочевыделительной системы;
- иммуномодуляторы для повышения местного и системного иммунитета.
В терапии данного состояния у женщин отдают предпочтение препаратам на растительной основе для минимизации побочных явлений и рисков для растущего плода. Общая продолжительность лечения – 7–14 суток, после показан контрольный анализ влагалищного секрета и других биологических жидкостей. В тяжелых случаях терапию проводят в госпитальных условиях.
Повышены лейкоциты при беременности: возможные причины
Лейкоцитоз может иметь физиологическую природу, такое повышение лейкоцитов не является признаком наличия какого-либо заболевания.
Повышение количества лейкоцитов в крови происходит:
- При стрессе, переживаниях
- Во время второго триместра беременности
- После приема горячей ванны
- Спустя три часа после приема пищи
Чтобы избежать ложных результатов анализа кровь необходимо сдавать строго натощак в первой половине дня, а также во время забора крови пациентка должна быть максимально расслаблена и спокойна.
Более опасными причинами лейкоцитоза могут служить:
- Бактериальная или вирусная инфекция. Это может быть инфекционное заболевание дыхательных путей — пневмония или бронхит. Обычно такие заболевания сопровождаются повышением температуры и кашлем. Возможна и острая бактериальная инфекция — аппендицит, пиелонефрит и другие.
- Воспалительные процессы, происходящие в организме. Например, при обострении хронического гастрита или артрита может повышаться уровень лейкоцитов в крови.
- Разнообразные травмы кожи, ожоги и так далее.
- Аллергические реакции или астма.
- Развитие различных урогенитальных инфекций.
- Большие кровопотери.
- Злокачественные опухоли, метастазы.
Все вышеперечисленные заболевания могут оказать негативное влияние не только на организм будущей матери, но и на развитие плода. Поэтому они требуют немедленного начала лечения. Наибольшая опасность лейкоцитоза кроется в его стремительном развитии. Развиваясь буквально за несколько часов, лейкоцитоз может вызвать внутренние кровотечения. Именно по этой причине лечение этого заболевания должно происходить под строгим наблюдением врача, который в первую очередь должен установить и устранить его причины.
В медицинской практике чаще всего случаи лейкоцитоза у беременных вызваны медленно протекающими в организме воспалительными процессами, аллергическими реакциями, бесконтрольным приемом лекарственных препаратов, почечными коликами, а также обострениями хронических заболеваний.
Еще одной из причин повышения уровня лейкоцитов в крови является скопление белых телец крови в подслизистой оболочке матки. Это естественный физиологический процесс, который необходим для того, чтобы предотвратить попадание какой-либо инфекции к плоду, развивающемся в матке, а также для того, чтобы стимулировать сократительную функцию матки, необходимую во время родов.
Например, лейкоциты в крови беременных могут повышаться, если они принимают слишком горячую или слишком холодную ванну. Также количество лейкоцитов в крови может возрасти из-за ошибок в питании беременной женщины, что требует от врача коррекции её диеты. Занятие тяжёлой физической работой тоже может спровоцировать лейкоцитоз, однако важно помнить, что такой лейкоцитоз показывают анализы только в том случае, если они проведены в ближайшее время после воздействия извне на женщину неблагоприятного фактора.
Если же лейкоцитоз определяется в крови у беременной по истечении продолжительного времени после такого воздействия, речь уже идёт о патологическом состоянии. Самые серьёзные причины, способные вызвать повышение уровня лейкоцитов в крови беременных, это: абсцессы; перитонит; сепсис. Эти состояния опасны не только для ребёнка, но и для жизни матери, поэтому если своевременно не проведена диагностика и не назначено лечение, ребёнок в утробе беременной женщины и она сама могут погибнуть.
Несколько слов следует сказать о причинах снижения лейкоцитов в крови беременных.
К ним относятся:
- краснуха;
- корь;
- малярия;
- туберкулёз;
- вирусный гепатит
- и некоторые другие тяжёлые патологии.
Эти заболевания опасны сами по себе, но также их опасность заключается в том, что они могут спровоцировать развитие уродств у плода, а также вызвать преждевременные роды. Поэтому на данные вирусы и инфекции беременных регулярно обследуют — многие из них входят в комплекс обследования на TORCH-инфекции. Также низкий уровень лейкоцитов в крови может отмечаться при воздействии на женщину радиационного излучения, при воздействии на её организм некоторых вредных химических веществ, при истощении.
Правила сдачи анализа
Для того чтобы результаты анализа были достоверны, нужно соблюдать следующие правила:
- Лейкоциты в крови – норма по полу и возрасту, повышенные и пониженные значения
- За день до сдачи крови исключить из рациона жирную и острую пищу;
- Забор крови осуществляется на голодный желудок, до 12 часов дня;
- Перед исследованием избегать физических и эмоциональных нагрузок;
- Перед забором крови должен быть полноценный сон;
- За 10-15 минут до сдачи анализа нужно посидеть в спокойной, расслабленной обстановке.
Диагностика и лечение лейкоцитоза
Установить количество лейкоцитов в крови у беременных можно с помощью обычного анализа крови. Лечение начинается с установления причины развития лейкоцитоза. Для этого иногда приходится провести полное обследование женщины. Когда же диагноз установлен, врач-гинеколог, ведущий беременность женщины, принимает решение относительно дальнейшего лечения.
Препараты, которые используются, должны быть безвредными как для матери, так и для ребёнка. Но к сожалению, не во всех случаях есть возможность устранить лейкоцитоз и патологию, его вызвавшую, не навредив здоровью беременной и малыша в её утробе. Поэтому иногда, при тяжёлых патологических состояниях, врач может принять решение о прерывании беременности и спасении жизни самой женщины.
Профилактические мероприятия
Повышение лейкоцитов в анализах биологических жидкостей можно предупредить, следуя простым клиническим рекомендациям:
- половой контакт с использованием презерватива;
- частая и адекватная гигиена половых органов;
- исключение вредных привычек;
- охранительный режим, предупреждение переохлаждения, простудных заболеваний;
- своевременное лечение вирусных инфекций;
- адекватная асептика гнойничковых очагов на кожных покровах, слизистых.
На ранних сроках гестации важно провести санацию полости рта, чтобы исключить пародонтозы, пародонтиты, глубокий кариес, стоматиты. Беременность снижает иммунитет женщины, поэтому даже незначительные воспалительные очаги способны привести к распространению инфекции по всему организму.
Отзывы
Дарья 10.05.2017
Девочки, кому нибудь ставили при беременности? Какие последствия? Нашли ли причину и намного ли были повышены лейкоциты?
Илюшина Мама 19.05.2017
Мне не ставили, но повышены были в 3 раза. Потом прочитала, что такое может быть при беременности
Елена Лиукконен 22.06.2017
У меня с начала беременности и до 22 недели лейк.были в пределах 14. А потом резко повысились до 19 и также увеличилось соэ. Гинеколог назначила анализ на с-реактивный белок и он в норме. Тогда сказали, что повышение лейк.и соэ на беременность, воспаления нет.
Шапка, 25.06.2017
Привет всем!Пишу прям с больничной палаты!Меня 17 числа положили на сохранение(срок 28 недель) с угрозой преждевременных родов!Покапали магнезию 5 дней и уколы 7 дней и вот остальное время я просто лежу без процедур!Выписывать не хотят,т.к. говорят,что у меня повышенное количество лейкоцитов(лейкоцитоз).Его никак не лечат и на все вопросы орут,что меня здесь никто не держит и я могу уходить,но там каких-то денег не заплатят и больничный не дадут!Хочу у вас спросить про этот лейкоцитоз,потому что в интернете ничего толком не нашла!Заранее спасибо.
Пиелонефрит как причина лейкоцитурии
Для беременных особенно опасно развитие пиелонефрита – воспалительного заболевания почек инфекционной природы. При пиелонефрите в патологический процесс вовлекаются клубочки, почечная лоханка, паренхима, канальцевый аппарат. Среди беременных болеют пиелонефритом 2-8% женщин. Это одна из главных причин повышения артериального давления у женщины.
При беременности возникает много факторов риска для развития болезни:
- изменение гормонального фона женщины;
- давление беременной маткой на мочевой пузырь, что приводит к развитию рефлюкса мочи из мочевого пузыря в почки;
- нарушение иннервации мочевого пузыря при имеющихся сопутствующих заболеваниях (сахарный диабет, поражения нервной системы)
При наличии сахарного диабета течение пиелонефрита может осложниться уросепсисом, развитием кальциурии и закончиться летальным исходом.
Осложнения при пиелонефрите
Если воспалительные заболевания мочевого пузыря и почек не будут своевременно вылечены, это может привести к развитию:
- позднего токсикоза (гестоза), который протекает очень тяжело и, в свою очередь, сам вызывает различные осложнения вплоть до повышения артериального давления и гибели плода;
- эклампсии (один из симптомов – повышение артериального давления до критически высоких цифр и для матери, и для плода).
Любая причина, вызвавшая повышение лейкоцитов при беременности, не должна остаться без внимания. Развитие патологии у женщины во время вынашивания плода может отразиться на здоровье ребёнка и его развитии. В таких случаях необходима быстрая диагностика и щадящая терапия. У будущей матери может быть снижен иммунный статус, в таких случаях патологический процесс в период беременности развивается стремительно. Это может привести к тяжёлым осложнениям в виде:
- развития врождённых или хронических заболеваний у ребёнка;
- преждевременным родам;
- выкидышу.
Диагностика пиелонефрита
Женщине с подозрением на пиелонефрит необходимо дополнительные обследования мочи:
- по Нечипоренко (определяют скрытую лейкоцитурию, гематурию);
- по Зимницкому – определяют удельный вес мочи, который характеризует концентрационную функцию почек;
- бакпосев на различные питательные среды для обнаружения конкретного возбудителя;
- посев на чувствительность к антибиотикам (до получения результатов первичное назначение антибактериального препарата – эмпирическое; даже при таком лечении эффект наступает у 50% больных);
- при необходимости – анализы крови на креатинин и мочевую кислоту (повышение креатинина говорит о гибели нефронов почки);
- иногда проводится УЗИ почек.