Описание болезни, стадии
Лимфома Ходжкина – это злокачественное увеличение лимфоидной ткани, для которого свойственно формирование специфических клеток. Другое название болезни – лимфогранулематоз. Сопровождается увеличением лимфоузлов, расположенных под нижней челюстью, над ключицами, общей слабостью, увеличением селезенки, субфебрильной температурой.
Очаг патологии находится в лимфатических узлах и длительно не затрагивает костный мозг. Ходжкинскую лимфому можно отличить от остальных форм только по анализам, которые показывают наличие клетокБерезовского-Штернберга-Рида.
В группу риска входят молодые мужчины в возрасте 20-30 лет, а также пожилые, достигшие 60 лет. Наибольшее число случаев регистрируется в возрасте от 16 до 34 лет.
Выделяют пять стадий болезни:
- на нулевой стадии человек не чувствует изменений в состоянии здоровья;
- для первой характерна небольшая слабость из-за которой возможности физического труда ограничены;
- на второй утомляемость достигает пика – больной лежит половину дня, передвижение затруднено;
- на третьей стадии человек лежит уже больше половины дня, даже выполнение привычных действий составляет большую трудность, необходим постоянный уход;
- четвертая стадия является самой тяжелой, пациенты в основном лежат, быстро устают, даже разговор способен быстро утомить.
Типы болезни Ходжкина
Опухолевые клетки при болезни Ходжкина носят названия клеток Рида-Штернберга, по фамилии авторов, которые впервые их описали.
На основании микроскопических данных выделены несколько типов болезни Ходжкина. Такое подразделение имеет большое значение, т.к. различные типы заболевания отличаются по клиническому течению, распространению и лечению.
- Нодулярный склероз (чаще поражаются лимфатические узлы средостения)
- Смешанно-клеточный (наиболее частый подтип у детей)
- Обогащенный лимфоцитами (вариант лимфоидного преобладания)
- С угнетением лимфоцитов (вариант лимфоидного истощения) — самый редкий подтип у детей.
Как проявляется лимфома Ходжкина
Начальные признаки патологии включают:
- ощущение слабости;
- повышенную потливость, которая усиливается ночью;
- повышенную температуру – свыше 38°C.
Симптомы характерны для простудных заболеваний, поэтому люди не воспринимают их всерьез. Как результат со временем состояние ухудшается – человек теряет в весе, замечает увеличение лимфоузлов, их уплотнение, при этом дискомфорт при прощупывании отсутствует.
Симптомами ходжкинской лимфомы также являются:
- болезненность в узлах при употреблении алкогольных напитков;
- изменение реакции на укусы насекомых в сторону усиления;
- жалобы на зудящие ощущения без явных причин.
На более серьезных стадиях появляются: затруднение дыхания и глотания, а также набухание крупных сосудов на шее и голове. При отсутствии адекватного лечения при подобных симптомах, у человека начнутся осложнения в виде кишечной непроходимости, увеличения селезенки, проблем с работами почек. Возможно развитие почечной и сердечной недостаточности. Из-за ослабленности организма и снижения иммунитета возникает заражение инфекциями, возбудители которых безопасны для обычного человека.
Факторы риска возникновения болезни ходжкина
В настоящее время известно несколько факторов, которые могут способствовать возникновению болезни Ходжкина.
Инфекционный мононуклеоз (вызывается вирусом Эпштейна-Барр) в некоторой степени повышает риск развития болезни Ходжкина. Однако у 50% больных болезнью Ходжкина не было ранее этой инфекции.
Угнетение иммунитета также сопровождается повышенным риском развития болезни Ходжкина. Это возможно при таких состояниях как синдром приобретенного иммунодефицита (СПИД), трансплантация органов, врожденные синдромы иммунодефицита, например, атаксия-телангиэктазия.
Известны случаи болезни Ходжкина в одной семье. При этом если один из близнецов заболел болезнью Ходжкина, то у другого вероятность развития того же заболевания повышается.
К сожалению, в настоящее время нет достоверных путей предотвращения развития болезни Ходжкина как у детей, так и у взрослых.
Почему возникает лимфогранулематоз
Точных причин, вызывающих болезнь, не установлено. Различают несколько пусковых механизмов болезни Ходжкина:
- генетическая предрасположенность, когда болезнь является наследственной;
- ранее перенесенные тяжелые инфекционные болезни;
- спонтанное изменение лимфоцитов, спровоцированное воздействием вирусов или приемом медикаментов, угнетающих работу иммунитета.
К факторам, провоцирующим заболевание, относят:
- действие радиационного излучения;
- работу с вредными веществами – пестицидами, гербицидами, растворителями, бензолами;
- проживание в регионах с плохой экологией.
Так как точные причины данного вида лимфом неизвестны, то специальная профилактика отсутствует.
Частота возникновения болезни ходжкина
Болезнь Ходжкина возникает как у детей, так и взрослых, но чаще всего в двух возрастных периодах: в раннем взрослом возрасте (15-40 лет, но обычно 25-30 лет) и зрелом возрасте (после 55 лет).
В возрасте до 1 года болезнь Ходжкина не встречается. До 5 лет болезнь Ходжкина выявляется крайне редко. В 10-15% случаев заболевание наблюдается у лиц моложе 16 лет.
Заболеваемость болезнью Ходжкина в детском возрасте составляет 0,7-0,8 случаев на 100 000 детского населения, что значительно ниже частоты заболевания у взрослых. Стандартизованный показатель заболеваемости в России составляет 1,9 на 100000 детского населения. Мальчики заболевают чаще девочек, причем в возрастной группе до 10 лет преобладание мальчиков особенно значительно (3:1).
Методы диагностики
Важно выявить болезнь вовремя, так как от ранней постановки диагноза зависит шанс больного выздороветь. Обычно обследование включает:
- сдачу анализов – ОАК, ОАМ;
- анализ крови на биохимию, внимание уделяется печеночным пробам и белкам острой фазы воспаления;
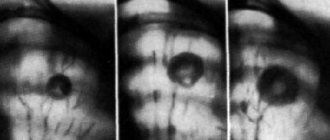
- рентгенографию грудной клетки;
- компьютерную томографию;
- МРТ;
- ультразвуковое исследование;
- позитронно-эмиссионную томографию;
- пункцию и биопсию клеток лимфатических узлов.
Исследованию подвергают разные органы и системы, а в некоторых случаях тело полностью. Благодаря анализам врач выясняет наличие сопутствующих инфекций – вируса иммунодефицита человека или гепатита. Для визуальной оценки степени разрастания лимфоузлов используются эндоскопические обследования: ФГДС, бронхоскопия, колоноскопия, лапароскопия.
Постановка диагноза занимает длительное время, в некоторых случаях назначается медицинский консилиум для определения тактики лечения.
Симптомы
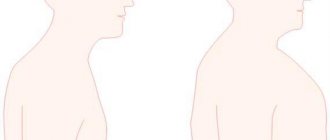
Первыми симптомами, которые замечает человек, являются увеличенные лимфоузлы. Начало заболевания характеризуется возникновением увеличенных плотных образований под кожей. Они безболезненны на ощупь и могут изредка уменьшаться в размерах, но впоследствии снова увеличиваться. Значительное увеличение и болезненность в области лимфоузлов отмечается после употребление алкоголя.
В некоторых случаях возможно увеличение нескольких групп регионарных лимфоузлов:
- Шейные и надключичные – 60-80% случаев;
- Лимфоузлы средостения – 50%.
Наряду с локальными симптомами пациента серьезно беспокоят общие проявления (симптомы группы B):
- Обильное потоотделение в ночное время (см. причины повышенной потливости у женщин и мужчин);
- Бесконтрольная потеря веса (более 10% массы тела в течение 6 месяцев);
- Лихорадка, сохраняющаяся более одной недели.
Клиника «B» характеризуют более тяжелое течение заболевания и позволяют определить необходимость назначения интенсивной терапии.
Среди других симптомов, характерных для лимфогранулематоза, выделяют:
- Кожный зуд;
- Асцит;
- Слабость, упадок сил, ухудшение аппетита;
- Боли в костях;
- Кашель, боль в груди, затрудненное дыхание;
- Боль в животе, расстройство пищеварения.
В ряде случаев единственным симптомом лимфогранулематоза в течение длительного времени является только постоянное чувство усталости.
Проблемы с дыханием возникают при увеличении внутригрудных лимфатических узлов. По мере роста узлов они постепенно сдавливают трахею и вызывают постоянный кашель и другие нарушения дыхания. Данные симптомы усиливаются в лежачем положении. В ряде случаев пациенты отмечают болезненность за грудиной.
Терапия лимфомы Ходжкина
Протокол лечения подбирается в индивидуальном порядке и зависит от стадии процесса. Болезнь на начальной стадии лечат с помощью радиотерапии. Для наступления ремиссии в некоторых случаях достаточно одного месяца.
На более поздних стадиях лечение дополняют химиотерапией. Продолжительность курса и вид препарата зависят от состояния пациента. Возможно назначение гормональных препаратов.
Если болезнь приняла тяжелую форму, то проводят операцию – удаляют опухоль, селезенку и другие органы, в которых произошли необратимые изменения. Для хирургического вмешательства должны быть основания, перечисленные в клинических рекомендациях по лечению лимфомы Ходжкина. Используется при неэффективности медикаментозной и радиотерапии.
Больным необходимо придерживаться правильного питания. В рационе должны присутствовать витамины в достаточном количестве, тяжелую пищу употреблять не следует. Меню должно быть разнообразным, прием пищи – дробным и частым.
Если правильное лечение начато на ранней стадии, то выживаемость достигает 90%. Чем позднее начато лечение, тем хуже становится прогноз выживаемости – до 45% на четвертой стадии.
Лимфогранулёматоз: лечение
Разработка тактики лечения лимфогранулёматоза гематологами ЦЭЛТ основана на результатах диагностики и индивидуальных показаниях пациента. В обязательном порядке учитывается стадия заболевания, практикуется комплексный подход. Методики, применяемые нашими специалистами, позволяют полностью излечить болезнь.
| Метод лечения | Когда показан? |
| Лучевая терапия | Показана при первой (локальной) стадии. Перед ней нередко удаляют поражённый узел и селезёнку. Облучают поражённые и здоровые лимфатические узлы. Воздействие на последние необходимо в качестве профилактики. |
| Химиотерапия | Показана на последней стадии для уничтожения опухолевых клеток или поддержания периода ремиссии. |
| Их комбинация | На второй и третьей стадиях сначала назначают вводную «химию», направленную на облучение поражённых узлов, потом – максимально облучают все остальные. В течение двух-трёх лет больному нужно проходить поддерживающие процедуры. |
Результаты лечения могут заключаться в полной или частичной ремиссии. Первая заключается в полном исчезновении лимфогранулёматоза и его отсутствии в течение тридцати дней, вторая – в устранении субъективных признаков, уменьшении размеров узлов наполовину в течение тридцати дней.
В отделении гематологии ЦЭЛТ ведут приём кандидаты, доктора и профессоры медицинских наук. Опыт их практической и научной работы составляет более двадцати пяти лет. Записаться к ним на консультацию можно онлайн или, обратившись к операторам нашей информационной линии. При необходимости, Вы можете записаться на приём к специалистам любого из наших отделений и пройти необходимые процедуры. Не менее опытные и квалифицированные специалисты работают в гинекологическом отделении нашей клиники, где можно пройти процедуру эмболизации маточных артерий.
В ЦЭЛТ вы можете получить консультацию гематолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Профилактика
К сожалению, к настоящему времени эффективная профилактика данного заболевания не разработана. В большей степени уделяется внимание профилактике рецидивов, для этого требуется неукоснительное соблюдение программы назначенного лечения лимфогранулематоза и выполнение необходимого режима и ритма повседневной жизни.
Среди наиболее распространенных причин повторного проявления болезни можно назвать инсоляции, беременность. После перенесения данного заболевания возможность беременности допустима спустя два года с момента ремиссии.
Прогноз
Наибольшее значение в прогнозе при лимфогранулематозе имеет стадия заболевания. У пациентов с 4 стадией заболевания отмечается 75% пятилетняя выживаемость, у пациентов с 1-2 стадией — 95%. Прогностически наличие признаков интоксикации является плохим. Ранними признаками неблагоприятного течения болезни являются «биологические» показатели активности.
К биологическим показателям активности относятся:
- альфа-2-глобулина более 10г/л,
- гаптоглобина более 1.5 мг%,
- увеличение в общем анализе крови СОЭ более 30 мм/ч,
- повышение концентрации фибриногена более 5 г/л,
- церрулоплазмина более 0.4 единиц экстинкций.
Если хотя бы 2 из этих 5 показателей превышает указанные уровни, то констатируется биологическая активность процесса.
Как лечить лимфогранулематоз?
Основной способ лечения больных лимфогранулематозом – комбинированная химиолучевая терапия, которая различается по интенсивности в зависимости от объема опухолевой массы, то есть суммарного количества опухолевых клеток во всех пораженных органах.
Кроме этого, на прогноз влияют следующие факторы:
- массивное поражение средостения;
- диффузная инфильтрация и увеличение селезенки или наличие в ней более 5 очагов;
- поражение тканей за пределами лимфоузлов;
- поражение лимфатических узлов в трех и более областях;
- увеличение СОЭ больше 50 мм/ч в стадии А и больше 30 мм/ч в стадии Б.
Для лечения больных с изначально благоприятным прогнозом используют от 2 до 4 курсов химиотерапии в сочетании с облучением только пораженных лимфоузлов. В группе с промежуточным прогнозом применяется 4-6 циклов полихимиотерапии и облучение пораженных зон лимфоузлов. У больных с неблагоприятным прогнозом болезни проводят 8 курсов полихимиотерапии и облучение зон с большим массивом пораженных лимфоузлов.