Главная – Пациентам –Полезные статьи –Гинекология – Мазок в гинекологии
Мазок – это один из методов обследования в гинекологии, который позволяет выявить некоторые заболевания женской половой сферы (бактериальный вагиноз, молочница, вагинит, инфекции передающиеся половым путем, опухоли шейки матки и пр.). Получение мазка представляет собой процедуру, во время которой врач осуществляет соскоб со слизистой оболочки внутренних половых органов (влагалища, шейки матки, канала шейки матки, мочеиспускательного канала), который затем исследуется под микроскопом. Различают 2 основных типа мазка: мазок на флору (исследование микробов, находящихся в соскобе) и цитология (исследования тканей шейки матки взятых при соскобе).
1.Мазок на флору.
Мазок на флору (общий мазок, бактериоскопия) – это лабораторное микроскопическое исследование, которое позволяет определить характер микрофлоры влагалища, канала шейки матки или уретры (мочеиспускательного канала). Микрофлора – это весь спектр «полезных» и болезнетворных микробов какого-либо органа. Микрофлора женских половых органов представлена преимущественно лактобациллами, поддерживающими во влагалище кислую среду, которая препятствует размножению болезнетворных микробов. Нарушение микрофлоры влагалища характерно для таких заболеваний как бактериальныйвагиноз, кандидоз (молочница), вагинит.
Описание последствий заболевания
Редко, но случается, что дрожжевые грибки Кандида проникают сквозь плацентарный барьер, способствуя внутриутробному инфицированию плода. Но в основном ребенок заражается молочницей в момент родов, когда движется по пораженным грибком родовым путям. Инфицирование во время родов может стать причиной тяжелого поражения кожных и слизистых покровов, оболочек внутренних органов.
Кандидоз опасен не только для будущего ребенка, но и для самой беременной. Грибки негативно влияют на состояние тканей влагалища и родовых путей, способствуя снижению их прочности, эластичности. Поэтому непосредственно в момент родов возрастает риск получения серьезных травм, которые могут стать причиной обильной кровопотери и прочих осложнений.
Кроме этого, невылеченный вагинальный кандидоз нередко становится причиной прогрессирования эрозивных процессов в матке. Эрозия в дальнейшем может негативно повлиять на женское здоровье и вызвать бесплодие.
В каких случаях рекомендуется сдать мазок на флору?
Мазок на микрофлору производится с целью диагностики и профилактики воспалительных заболеваний женской половой сферы (как правило, если женщину ничего не беспокоит, один раз в 6 месяцев), и в диагностических целях при наличии следующих симптомов:
- Боль или чувство дискомфорта внизу живота.
- Наличие патологических выделений из половых органов.
- Зуд в области половых органов.
- Боли при половом акте.
Мазок на флору рекомендуется сделать всем женщинам, планирующим беременность, а также после длительного лечения антибиотиками или лекарствами, снижающими иммунитет (кортикостероиды, противоопухолевые средства и др.).
Мазок на флору позволяет выявить заболевания, передающиеся половым путем: гонорею, трихомониаз, а также бактериальный вагиноз (нарушение соотношения полезных и болезнетворных бактерий во влагалище).
Стоимость лечения кандидоза у женщин
Стоимость лечения кандидоза в медицинском самая консервативная и доступная. Перед тем, как назначить план терапии, наши специалисты проведут тщательный осмотр, детально изучат результаты диагностического обследования, оценят общее состояния здоровья беременной и только после подберут эффективную терапевтическую схему, что позволит быстро и безопасно избавиться от инфекции и предупредить перетекание болезни в хроническую форму.
Узнать, сколько стоит лечение вагинального кандидоза в медицинской клинике «Здоровая семья» можно, позвонив по телефону +7 (495) 185 93 07 или заказав обратный звонок. Наши администраторы свяжутся с вами и ответят на все интересующие вопросы.
Мазок на флору при беременности.
Во время беременности, из-за изменения гормонального фона организма, риск возникновения различных воспалительных заболеваний влагалища особенно велик. Наличие воспалительного процесса в половых путях может иметь такие серьезные осложнения как прерывание беременности, преждевременные роды, инфицирование ребенка при родах при наличии специфических возбудителей. В связи с этим беременной женщине рекомендуется сдать мазок на флору как минимум 3 раза в течение беременности: при первом обращении к врачу, на сроке беременности 30 недель и на сроке 36-37 недель. Дополнительное исследование мазка на флору может быть назначено при появлении жалоб на зуд, жжение в области половых органов и изменение характера выделений (неприятный запах, изменение цвета выделений, их количества). Интерпретация (расшифровка) мазка на флору при беременности осуществляется по тем же параметрам, что и у небеременных женщин. Во время беременности допустимо некоторое превышение содержания лейкоцитов в мазке (до 15-20). Забор материала для мазка во время беременности совершенно безопасен для плода.
2.Мазок на цитологию.
Мазок на цитологию (на атипичные клетки) – это лабораторное микроскопическое исследование, которое осуществляется с целью ранней диагностики рака шейки матки. В мазке на цитологию оцениваются размер, количество, форма и расположение клеток шейки матки, что позволяет выявлять предраковые заболевания и рак шейки матки.
Опасность кандидоза у беременных
Если лечение кандидоза у женщин при беременности корректное и своевременное, ни ей, ни будущему ребенку ничто не угрожает в плане здоровья. Другое дело, когда болезнь прогрессирует, а беременная отказывается применять назначенные врачом препараты, боясь навредить плоду. Но стоит отметить, что на современном фармацевтическом рынке продается множество противогрибковых препаратов, которые разрешено применять уже на начальных сроках беременности. Они эффективно уничтожают грибковую инфекцию и в то же время не оказывают никакого влияние на рост и развитие плода.
Что можно и что нельзя
Достаточно часто в третьем триместре беременности возникают отеки. Чтобы предупредить их и облегчить свое состояние, исключите копченые и соленые продукты, сократите употребление жиров и сахара. Эти вещества удерживают жидкость в организме. Сокращать количество выпиваемой воды, напротив, не стоит: это еще больше провоцирует отечность. Контролируйте набор веса, ешьте больше овощей и фруктов.
Если отеки не спадают в течение 3 дней, поднялось давление или необъяснимо увеличился вес, немедленно обратитесь к врачу. Это симптомы гестоза беременных – состояния, опасного для жизни матери и плода.
Можно ли ускорить роды?
Рекомендуем вам не прибегать к «народным» и порой опасным методам приближения долгожданного события. Не поднимайте тяжести, не принимайте касторовое масло и не принимайте горячую ванну: это чревато стремительными родами, кровотечением и другими осложнениями.
Если малыш не спешит появляться на свет, то медицинская стимуляция в условиях роддома – это наиболее безопасный способ.
Особенности питания в 3 триместре
Когда опускается живот, уходит тяжесть в животе и изжога, у женщины улучшается аппетит, возникает желание съесть «что-то вредное и запрещенное». Советуем вам не увлекаться, дополнительная нагрузка на печень и поджелудочную железу сейчас совсем ни к чему. Нет, одно пирожное не навредит вам и малышу, но стоит знать меру.
Питайтесь, как и прежде, небольшими порциями. Чтобы получить необходимые витамины и минералы, включайте в свой рацион следующие продукты:
- свежие овощи и фрукты, листовая зелень;
- кисломолочные продукты и яйца;
- орехи, сухофрукты, растительные масла;
- нежирное мясо и рыба;
- овсянка, коричневый рис, пшено, гречка и другие крупы.
Ограничьте употребление картофеля, кондитерских и мучных изделий – источников простых углеводов. Откажитесь от алкоголя, газированных напитков, жареного и копченого.
Мясо, рыба и яйца должны пройти достаточную кулинарную обработку. Откажитесь от яиц всмятку или стейка слабой прожарки. Это убережет вас от листериоза – инфекции, имеющей тяжелые последствия для плода.
Как берут анализ на гонококки
Мазок берется с предполагаемого места локализации очага воспаления. Врач устанавливает его исходя из симптоматики. Зачастую бактерии поражают уретру. Поэтому клинический материал берется из цервикса и влагалища. Если гонококки поразили слизистую оболочку (глаз, носоглотки), то забор проводится ватными палочками.
Как берется мазок на гонококки у женщин? Перед забором уретру массируют. В результате из мочеиспускательного канала выходят выделения, которые берутся на анализ. Часто в процессе исследования материал окрашивают по Граму. Это позволяет сделать бактерии заметными. По окрашиванию различают отрицательные и положительные микроорганизмы.
Симптомы бактериального вагиноза
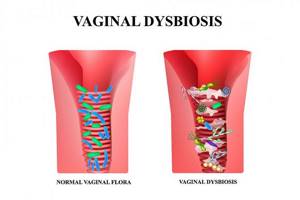
При БВ влагалищные выделения (бели) становятся беловато-серыми, отличаются жидкой консистенцией или напоминают творожистую массу. Они обладают неприятным рыбным запахом, а их общий объем значительно увеличивается по сравнению с нормой. Длительное течение заболевания приводит к тому, что бели приобретают желто-зеленоватый оттенок и становятся более густыми и тянущимися. Также пациентку могут беспокоить жжение, зуд и дискомфорт во время мочеиспускания, редко – боли внизу живота в надлобковой области.
В зависимости от общего самочувствия женщины встречается как острое течение заболевания, так и бессимптомное, когда пациентка даже не подозревает, что со здоровьем у нее не все в порядке. Встречается как моносимптомное течение болезни, т.е. беспокоят только выделения, так и полисимптомное, когда симптомов заболевания много. Диагноз БВ устанавливается на основании данных клинических и специальных лабораторных методов исследования.iv Материалом для оценки состояния флоры влагалища служит мазок из заднего свода и шейки матки. Регулярные посещения гинеколога и своевременное лечение заболевания требуется во всех случаях, даже если симптомы недуга отсутствуют и женщину ничего не беспокоит.
Лечение бактериального вагиноза
Терапия БВ чаще всего проводится антибактериальными препаратами. Такой подход в некоторых случаях позволяет купировать симптомы БВ, но к полному излечению не приводит. Это происходит по той причине, что антибиотики подавляют так же и оставшиеся лактобактерии, поэтому дисмикробиоценоз влагалища усугубляется. Кислая среда влагалища, являющая нормой, при таком лечении тоже не восстанавливается. Антибактериальная терапия, особенно достаточно длительная, также может привести к снижению чувствительности к антибиотикам. Т.е. антибактериальные препараты со временем могут оказаться бессильными даже для устранения симптомов заболевания.
Основная сложность лечения бактериального вагиноза при беременности заключается и в том, что в большинстве случаев бактерии в организме человека существуют не изолированно, а в форме организованных сообществ – биопленок. Активная кооперация между микроорганизмами и их плотное примыкание к слизистым влагалища повышает их выживаемость и позволяет успешно сопротивляться воздействию различных лекарственных препаратов. Это делает возможными частые рецидивы заболевания. Очевидно, что для результативного лечения БВ в современных условиях необходимы не только антибиотики, но и средства, повышающие иммунитет и пробиотики. Обе эти группы препаратов могут помочь восстановить микробиоценоз влагалища.
Как показывает практика, особенно непросто составить план лечения и подобрать лекарственные препараты для лечения беременных женщин. Существует достаточно много лекарственных средств, которые потенциально опасны для плода. В этой связи очень важно при назначении лекарственных препаратов будущим мамам серьезно подходить к оценке возможных пользы и риска приема лекарств в течение всех триместров.v Если пациентку беспокоит бактериальный вагиноз при беременности, допустимо применять только те препараты, в инструкции которых указано о безопасности их применения для лечения беременных женщин.
Список анализов во время первого триместра беременности (0–14 недель)
На учет в женскую консультацию женщины обязаны встать до срока 12 недель. На первичном приеме врач-гинеколог проведет осмотр, соберет анамнез и назначит анализы крови:
- Общий.
- Биохимию.
- На антитела классов M, G к вирусам краснухи, герпеса, цитомегаловирусу, а также токсоплазме (TORCH-панель).
- Коагулограмму.
- На группу крови, резус-фактор.
- На сифилис, гепатит B и C, ВИЧ.
- На сахар, на толерантность к глюкозе.
- Двойной тест (РАРР-А+ХГЧ). Позволяет обнаружить такие патологии, как синдромы Эдвардса, Патау, Дауна.
Кроме того, понадобится сдать анализ мочи, ПЦР на хламидии, гонококки, микоплазму, микроскопическое исследование влагалищных выделений.
Причины и пути заражения
Гонококковая инфекция – это венерическое заболевание, которое очень заразно. Зачастую в зону риска попадают представительницы прекрасного пола. У мужчин гонорея наблюдается редко. Это связано с анатомией мочеполовой системы. Чаще инфекция передается половым путем (оральный, вагинальный и анальный секс). Существуют другие причины гонококков в мазке у женщин:
- использование чужих мочалок;
- длительное ношение грязного белья;
- контакт с предметами и одеждой инфицированного;
- пользование общественным туалетом и бассейном (сауна, баня);
- использование грязной посуды;
- купание в стоячей воде;
- использование общего полотенца;
- поцелуи с больным.
В первую очередь воспаление поражает влагалище, а также мочеиспускательный канал. Не исключено воспаление слизистой прямой кишки, глаз и носоглотки.
Другие обследования
Одни лишь результаты анализов не позволяют сформировать полное представление о состоянии здоровья женщины и ребенка. Поэтому беременным назначают и другие обследования:
- УЗИ. Женщине предстоит три ультразвуковых скрининга: в 10–14, 20–24, 32–36 недель.
- ЭКГ. Нужно сделать, когда женщина становится на учет.
- КТГ (кардиотокограмму) проводят еженедельно с 32 недель. КТГ показывает сердцебиение и шевеление плода, сокращения матки.
- Допплер-исследование. Проводят на 30–32-й неделе. Позволяет понять, достаточно ли кислорода и питательных веществ ребенок получает через плаценту.
Не менее важен и осмотр профильных специалистов. В первом триместре нужно посетить отоларинголога, стоматолога, офтальмолога, эндокринолога, а также терапевта. В третьем триместре предстоит повторная консультация терапевта и офтальмолога – их заключение важно, например, при определении способа родоразрешения (естественные роды или кесарево сечение).
На протяжении всей беременности необходимо посещать гинеколога: один раз в 3 недели в первом триместре, один раз в 2 недели – во втором, один раз в неделю – в третьем.
Помните, что при вынашивании ребенка важно не только своевременно проходить назначенные исследования и тесты, но и внимательно следовать рекомендациям врачей. Так, женщинам рекомендуют обратить внимание на питание, избегать стрессов, чаще гулять на свежем воздухе.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Комплексы с этим исследованием
Репродуктивное здоровье женщины 3 710 Р Состав
Вступление в ЭКО Обследование при вступлении женщины в процедуру ЭКО 23 020 Р Состав
Женская безопасность Профилактическое обследование органов малого таза 1 960 Р Состав
В ДРУГИХ КОМПЛЕКСАХ
- Обследование во время беременности. 3 триместр 9 620 Р
- Обследование во время беременности. 1 триместр 16 690 Р
- Планирование беременности. Цервикальный скрининг и ИППП 4 700 Р
- Женский чек-ап №2 6 700 Р
Причины бактериального вагиноза

Среди главных причин, которые приводят к развитию БВ, – гормональная перестройка организма, которая обычно сопровождает беременность. Гормональный дисбаланс, который нередко наблюдается во время вынашивания малыша, изменяет секрецию шеечной слизи, что повышает уровень pH. Это и становится причиной нарушения нормальной микрофлоры влагалища и размножения условно-патогенных микроорганизмов, которые характерны для нормы, но при увеличении их популяции и в условиях повышенной нагрузки для женского организма они способны привести к развитию заболевания.
Также к появлению БВ у беременных женщин приводят те же причины, которые отвечают за развитие этого заболевания у женщин, не ожидающих ребенка. Например:
- Системная и местная антибиотикотерапия. Антибактериальные препараты не способны воздействовать на организм избирательно, а это значит, что во время борьбы с болезнетворными бактериями они губительны и для полезной микрофлоры в самых разных системах организма – всюду, куда попадают противомикробные компоненты лекарства вместе с током крови и лимфы.
- Лечение гормональными и цитостатическими препаратами. Эти лекарства также способны нарушить нормальную микрофлору влагалища.
- Нарушения гормонального фона. На гормональный фон влияет не только беременность, но и некоторые хронические заболевания, в числе которых сахарный диабет. Эта болезнь влияет на состав влагалищного эпителия и свойства его клеток, что может отрицательно сказаться на самочувствии женщины.
- Кишечный дисбактериоз. Изменение видового состава бактерий кишечника может привести к аналогичным изменениям в репродуктивных органах.
- Пороки развития половых органов. Врожденные нарушения могут отрицательно влиять на микрофлору влагалища.
- Пренебрежение элементарными правилами гигиены. Также вредно и чрезмерное усердие – не рекомендуется пользоваться антисептиками или антибактериальным мылом в регулярном режиме.