Зарождение новой жизни и формирование человека – загадочный и удивительный процесс, скрытый от глаз обычных людей. Однако ученые приоткрывают завесу тайны, и сегодня многое в этом процессе уже изучено. Что происходит с будущим ребенком в первые дни и недели после зачатия? Как он развивается? Что такое плодное яйцо, из чего оно состоит? Какие патологии в его развитии возможны?
Когда после оплодотворения появляется плодное яйцо?
После слияния яйцеклетки и сперматозоида зигота покрывается оболочкой оплодотворения, препятствующей проникновению других мужских гамет, и около суток пребывает в состоянии покоя. На второй день начинается ее дробление. Разделение зиготы длится около 6 часов и заканчивается через 30 часов после оплодотворения – образуются 2 бластомера. Еще через 10 часов их становится 4, а спустя 4–4,5 суток – 58.
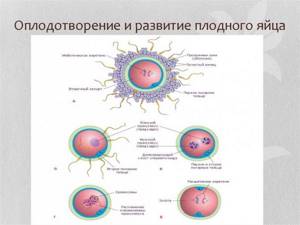
С самого начала образуются «светлые» и «темные» бластомеры. Из первых, дробящихся быстрее, впоследствии сформируется внешний слой – с его помощью эмбрион будет питаться и дышать. Из «темных» в дальнейшем образуются тело эмбриона и его внезародышевые органы.
На 3–4 сутки начинается образование полого пузырька с жидкостью – бластоцисты. Она трое суток перемещается по маточной трубе, а затем попадает в маточную полость. Она состоит из 100 и более клеток. Будущий зародыш представляет собой скопление темных клеток в виде своеобразного узелка, прикрепленного изнутри к одному из полюсов бластоцисты.
Двое суток в пузырьке идут процессы подготовки к предстоящему внедрению в маточную стенку. В это время бластоциста интенсивно вырабатывает особые ферменты, задача которых – разрушить ткани матки, проделать в них своего рода ямку. Имплантация (нидация) происходит в 2 этапа:
- наружный слой клеток «прилипает» к эндометрию;
- ферменты разрушают эндометриальный слой матки, образующиеся ворсины разрушают эпителиальную, соединительную ткань и сосудистые стенки.
В течение 2-х дней зародыш питается продуктами распада разрушенных им тканей, затем получает питание и кислород из материнской крови. Примерно в это время зародышевый узелок меняет форму и становится похожим на диск. Он готовится к новой стадии своего развития.
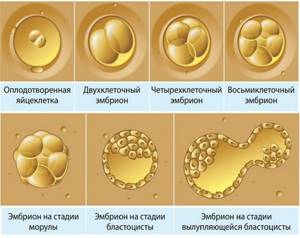
Стадии формирования плодного яйца
Клетки перемещаются и дифференцируются. Начинается образование внезародышевых органов. На этой стадии образуются:
- Амнион (будущий плодный пузырь). Прозрачная оболочка вырабатывает амниотическую жидкость, которая призвана быть для эмбриона питательной и окружающей средой, способствовать правильному формированию и росту частей тела, защищать от травматизации.
- Хорион (будущая плацента). Это наружная оболочка плодного яйца, непосредственно контактирующая со стенкой матки. Через эту оболочку вплоть до окончания формирования детского места зародыш получает питание и кислород для дыхания.
- Желточный пузырек. Из него образуется желточный мешок – главный кроветворный орган до окончания формирования плаценты, в котором появляются первые кровеносные сосуды и вырабатываются половые клетки.
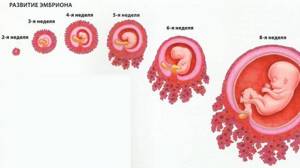
На 14–15 сутки после оплодотворения образуются 3 зародышевых листка, нервная трубка и хорда – будущий позвоночник. Развивается аллантоис, из которого затем сформируются пуповина и мочевой пузырь. С 15-го до 20-го дня продолжаются отделение тканей эмбриона от внезародышевых органов и образование туловищной складки.
До 35-го дня клетки зародыша разделяются и получают «специализацию» – формируются 43–44 сегмента, из которых до окончания второго месяца внутриутробной жизни будут образовываться скелет и зачатки всех органов. В 8–9 недель эмбрион выглядит как человечек и имеет вес около 5 г и рост 40 мм.
Первый триместр беременности: норма, риски, ощущения
Беременность длится 280 дней и ее принято делить на триместры. Первый триместр является самым важным, так как закладываются все органы и ткани плода, а так же плацента и сосуды, которые питают плод.
Первый триместр. 1-3 недели беременности
Репродуктивное здоровье
Для пар, которые планируют ребенка, у нас разработана диагностическая программа быстрой проверки здоровья. По результатам которой будет назначено или более глубокая диагностика, или даны рекомендации. Программа позволяет быстро и без лишних трат узнать состояние репродуктивного здоровья.
Некоторые рассчитывают срок беременности от зачатия, но это неверно. С 1 по 3 неделю происходит только оплодотворение яйцеклетки, ее спуск в матку по фаллопиевым трубам и имплантация. Только после имплантации оплодотворённой яйцеклетки можно говорить, что беременность наступила. В процессе своего путешествия по фаллопиевой трубе клетка активно делится и к моменту имплантации их уже около 30. УЗИ на 3 недели беременности обычно не делают, так как оно малоинформативно, а имплантация еще могла не произойти.
Если вы планируете беременность и хотите точно знать о своем состоянии, можно сдать анализ на гормон беременности. Он покажет наличие беременности уже через 2 недели после оплодотворения. Обычно женщины не ощущают каких-либо перемен в этот период, у некоторых может случиться имплантационное кровотечение, оно длится не более одного дня.
Первый триместр. 4-6 недели беременности
На этом сроке у женщин появляется главный симптом – задержка менструации, кроме того тесты для домашнего использования тоже покажут беременность. У некоторых женщин набухает грудь, появляется тошнота, может быть небольшая сонливость. В этот период плодное яйцо превращается в эмбрион: формируются зачатки всех систем, даже зубной эмали. И особенно важно вести здоровый образ жизни, избегать контакта с инфекцией и опасными веществами. Если вы принимаете лекарства, важно согласовать их прием с врачом.
Можно сделать УЗИ, если есть риск внематочной беременности – врач увидит, что плодное яйцо в полости матки, а беременность развивается нормально. Риск выкидыша остается очень высоким. Это может быть связано со слабой имплантацией плодного яйца – болезни эндометрия, частые аборты и роды могут истончить эндометрий и плодное яйцо будет недостаточно прикреплено. УЗИ в 6 недель беременности уже покажет сердцебиение, длина эмбриона от темени до крестца составляет 2-4 мм, а объем околоплодной жидкости 2-3 мл.
Первый триместр. 7-8 неделя беременности
Плод стремительно развивается, если сделать УЗИ на 7 недели, то у него еще есть «хвостик», а к концу 9 недели на УЗИ вы его уже не увидите. Уже работает печень, она вырабатывает клетки крови и будущий ребенок приобретает свою группу крови. УЗИ на сроке 7-8 недель покажет четкое и хорошо прослушивающееся сердцебиение плода. На зачатках конечностей формируются пальцы, а плод уже «умеет» сгибать локтевые и запястные суставы. Риск выкидыша остается высоким. Рекомендации:
- Измените стиль питания, это поможет не набрать лишний вес в дальнейшем;
- Следите за пищевым поведением, все лишние килограммы, набранные в первом триместре, останутся с вами после родов;
- Посетите врача-гинеколога для индивидуального подбора схемы приема витаминов, так как бесконтрольный прием может ухудшить состояние;
- Встаньте на учет по беременности в женскую консультацию или частную медицинскую клинику.
Первый триместр. 9-11 неделя беременности
Повышенный уровень гормонов беременности влияет на самочувствие будущей матери: женщины становятся эмоционально нестабильны, усиливается сонливость, могут быть изменения аппетита. Мозг будущего ребенка растет очень быстро – каждые две минуты появляется 500 000 новых нейронов.
К концу 10 недели происходит окончательное формирование клеток-кирпичиков и, если не было никаких ошибок, значит, врожденные аномалии исключены. По этой причине на сроке беременности 9-11 недель очень высокие риски выкидыша – так организм реагирует на эмбрион, который имеет серьезные нарушения. Мышечные волокна плода начинают работать, пока произвольно и хаотично, но если сделать УЗИ на 9-11 неделе беременности, ультразвук заметит их. Длина плода составляет 40-60 мм, а его вес – около 8 г.
Первый триместр. 12-13 неделя беременности
Плацента окончательно сформирована, риск выкидыша снижается до минимума, а тошнота и токсикоз отступают. На этом сроке делают первое контрольное УЗИ в рамках диагностического скрининга на врожденные аномалии и болезнь Дауна. Вы можете сделать УЗИ в 12 недель, как в женской консультации, так и в частной клинике. К концу 13 недели беременности плацента уже сама может продуцировать нужные гормоны, плод начинает глотать околоплодные воды, формируется нужный тип движения грудной клетки. Вес плода – 14-20 г, а его длина – 65-78 мм.
На протяжении первого триместра беременности основной риск – это выкидыш. Боли в области крестца, пояснице свидетельствуют о повышенном мышечном тонусе матки, нужно обязательно обратиться к врачу.
Медицинский центр им. Сперанского имеет лицензии на ведение беременности и все диагностические процедуры. Мы возьмем заботу о вашем здоровье на себя и снизим до минимума все возможные риски. Записаться на прием можно по телефону +7 (391) 205-20-35 или через онлайн-регистратуру.
У нас установлено новейшее диагностическое оборудование, позволяющее увидеть даже незначительные нарушения и предотвратить более серьезные патологии. Работает диагностическое отделение, чтобы вы могли пройти все необходимые обследования в день посещения.
Методы диагностики состояния и параметров плодного яйца
Единственным методом диагностики состояния и оценки параметров плодного яйца на сегодняшний день является УЗИ. Обнаружить его можно уже на 3-й неделе развития эмбриона, или на 5-й акушерской неделе. В норме оно выглядит как округлое или овальное эхонегативное образование 3–5 мм в диаметре. На 7-й неделе в плодном яйце визуализируется зародыш длиной 6-7 мм как полоска с повышенной эхогенностью. С 6,5 недели показателями нормального развития эмбриона считаются его подвижность и сердцебиение.
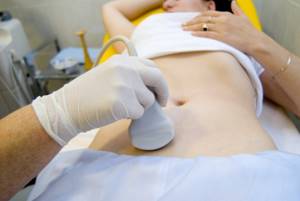
Первое ультразвуковое исследование при отсутствии показаний к его экстренному проведению проходит в 11–14 недель. Цели диагностики:
- уточнение срока беременности;
- выявление и измерение плодного яйца;
- выявление и измерение эмбриона, уточнение количества;
- определение места прикрепления хориона;
- обнаружение аномалий плодного яйца и зародыша.
Наиболее информативным в I триместре считается трансвагинальное УЗИ. Оно не требует особой подготовки. Женщине необходимо подмыться и опорожнить мочевой пузырь (последнее не является обязательным требованием, просто с полным мочевым пузырем во время процедуры она будет чувствовать дискомфорт).
Появление эмбриона в плодном яйце
На этапе бластоцисты эмбрион проходит процесс имплантации — внедрение зародыша в эндометрий женского репродуктивного органа — матки. Происходит формирование хориона и начало выделения хорионического гонадотропина человека. Именно того вещества, которое подействует на тест на беременность и покажет две заветное полоски. На третьей неделе развития эмбриона он имеет размеры 4 мм. Конечно же, на данном этапе даже при помощи современного аппарата ультразвуковой диагностики довольно сложно его визуализировать в полости матки.
Именно сейчас начинается формирование всех органов и систем. На этом этапе очень важно ограничить влияние вредных веществ, привычек или воздействий. Именно на этой неделе эмбрион настолько уязвим, что любое воздействие может быть чревато развитием врожденных пороков развития либо вовсе прерыванием беременности(банк ооцитов).
На четвертой неделе всё также происходят этапы формирования и развития органов и систем человека, и именно на этой неделе начинает биться сердце.
Казалось бы, на данном этапе эмбрион имеет сформированные органы, хоть и крошечные, и, кажется, что в любом случае можно идентифицировать беременность. Однако, это не совсем так.
Женщины, которые очень хотят получить долгожданную беременность, совершают банальные ошибки, которые заставляют их расстраиваться без определённой причины.
Первая распространенная ошибка — это в первый день задержки менструации бежать на ультразвуковое исследование. Именно данный срок при наличии беременности является уровнем четырех акушерских недель. В данном сроке развития хоть сердцебиение у самого эмбриона имеется, но увидеть его на аппарате ультразвуковой диагностики не всегда возможно. А на некоторых аппаратах и вовсе ещё на столь маленьком сроке трудно визуализировать плодное яйцо. Женщина переживает о том, что эмбрион не развивается либо и вовсе расстраиваются по поводу отсутствия беременности.
Однако, для визуализации беременности на довольно ранних сроках, а также идентификации сердцебиения на 5-6 неделе, необходимы ультразвуковые аппараты экспертного класса, которые обладают возможностью детализации изображений. На самом деле ультразвуковая диагностика и визуализация плодного яйца имеет довольно большое значение в гинекологической практике, а также в практике репродуктологии. При помощи ультразвуковых исследований возможна постановка таких диагноза, как замершая беременность, при которой отсутствует сердцебиение. Угроза прерывания беременности, о которой можно говорить при деформации контуров плодного яйца, деформации контура матки.
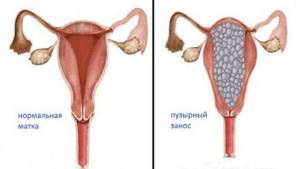
Также нередким патологическим состоянием, которое возникают у женщин во время беременности, является анэмбриония. То есть, визуализация пустого плодного яйца без каких-либо признаков развивающегося эмбриона внутри матки. Также довольно серьезной проблемой является визуализация при ультразвуковом исследовании содержимого плодного яйца в виде «снежной бури». Такая картина говорит о пузырном заносе, который может быть чреват тяжелыми осложнениями вплоть до развития хорионэпителиомы — злокачественного новообразования, исходящего из клеток трофобласта.
Поэтому чёткая визуализация полости матки является огромным диагностическим моментом в практике врача акушера-гинеколога(как часто можно быть донором яйцеклетки). При отсутствии показаний к проведению ультразвукового исследования первое УЗИ может быть проведено в сроки первого ультразвукового скрининга в 12-14 недель гестации. Для каждого метода исследования, как и лекарственного средства, нужны свои строгие показания. Проведение ультразвукового исследования без их наличия может быть чревато для здоровья женщины, так и для здоровья малыша.
Довольно большой проблемой является распространение частной практики ультразвуковой диагностики. Каждая женщина может получить консультацию врача с проведением УЗИ исследования. Дело в том, что ультразвук, проходя через ткани миометрия, может приводить их в тонус, вызывая такое состояние, как гипертонус матки, угрозу прерывания беременности. Никто не знает, какая угроза прерывания беременности купируется, а за которой последует прерывание данного состояния. Именно поэтому ультразвуковое исследование проводится при подозрении на осложнения беременности в виде эктопической (внематочной) беременности, нарушенной трубной беременности, замершей беременности, после протокола экстракорпорального оплодотворения
Стоит лишь выполнять рекомендации лечащего врача, а не заниматься самодеятельностью. В таком случае есть вероятность хорошего исхода, как для вашего ребёнка, так и для женщины.
Вторая распространённая ошибка — выполнение теста на беременность в ранние сроки, то есть еще до задержки менструации, с низким уровнем чувствительность к ХГЧ. При поздней имплантации уровень ХГЧ еще не успел настолько нарасти, чтобы тест показал наличие этого самого хронического гонадотропина человека. Например, если тест с чувствительностью 25 международных единиц, а при поздней имплантации при первых днях задержки уровень может быть равен 15-20, который не достигает порогового значения теста. При такой ситуации вторая полоска может и не появится. Однако, это не исключает наличие беременности. Чем раньше пытаетесь определить, беременна ли вы или нет, тем чувствительнее необходимо использовать тест для проведения идентификации «интересного положения».
Возможные аномалии и их причины
В ходе ультразвукового сканирования могут быть обнаружены следующие нарушения развития плодного яйца и зародыша:
- аномальная локализация хориона (предлежание, прикрепление вне матки – в фаллопиевой трубе, яичнике, шейке матки, брюшной полости);
- отсутствие эмбриона в плодном яйце (анэмбриония, которая диагностируется примерно у 15% беременных);
- гибель эмбриона и замершая беременность;
- аномалии строения, отклонения в размерах;
- пузырный занос (возникает вследствие оплодотворения яйцеклетки, не имеющей хромосом, или при слиянии одной женской клетки с двумя мужскими, при этом ворсины хориона перерождаются в пузырьки с жидкостью, эмбрион не развивается или гибнет).
Признаки и особенности имплантации эмбриона
Зарождение новой жизни – событие поистине чудесное. Ведь столько всего должно произойти в нужное время и в нужном месте, чтобы произошло оплодотворение яйцеклетки, что остается только удивляться предусмотрительности природы. Эмбриону предстоит очень важное испытание – его имплантация (внедрение) в матку. Что это такое, как и в какой день происходит, какие ощущения вызывает – все это необходимо знать не только беременным, но и женщинам, только планирующим беременность, в том числе с помощью ЭКО.
Оплодотворенная яйцеклетка под защитой особой мембраны, сформированной вокруг нее сперматозоидом, начинает свое движение из маточных труб, не переставая делиться. Одновременно с этим она, теперь уже называемая морулой, выделяет особый фермент трипсин, который дает сигнал матке готовить «место посадки». Для того, чтобы имплантация эмбриона в матку прошла благополучно, необходим неповрежденный и нормально функционирующий эндометрий, а также благоприятный гормональный фон в организме женщины и, в частности, вырабатывание прогестерона в необходимом количестве. Этот гормон в дальнейшем будет сохранять беременность до того момента, пока не сформируется плацента.
На какой день происходит имплантация эмбриона?
Примерно на 3-4 сутки плодное яйцо достигает слизистой оболочки матки и, избавившись от мембраны, начинает имплантацию, которая продолжается до 40 часов. За это время эмбрион, вернее, та часть, которая называется трофобластом, внедряется в эндометрий, «присоединяется» к капиллярам и продолжает свое развитие. В дальнейшем трофобласт превратится в плаценту и станет защищать и кормить ребенка, а эндометрий будет обеспечивать его всеми необходимыми питательными веществами.
В некоторых случаях путешествие яйцеклетки из маточных труб может длиться дольше указанного времени – около 10 суток. Это явление называется поздней имплантацией.
Признаки имплантации
Практически никаких особенных ощущений при имплантации эмбриона беременная женщина не испытывает. Только в редких случаях будущая мама может отмечать раздражительность, плаксивость, неприятные ощущения внизу живота, металлический привкус во рту и легкую тошноту. Медики считают эти признаки не связанными непосредственно с самой имплантацией плодного яйца и записывают на счет ХГЧ (хорионического гонадотропина человека). Этот гормон начинает вырабатываться в организме беременной как раз после внедрения эмбриона в эндометрий.
У некоторых женщин признаком имплантации эмбриона в матку будут кровянистые выделения. В отличие от менструации, они очень скудные, практически незаметные для женщины и быстро проходящие. Эти выделения появляются тогда, когда яйцеклетка внедряется в слизистую матки и разрушает стенки капилляров. Но если они обильные и сопровождаются болями, стоит немедленно обратиться к врачу, потому что таким образом могут проявляться выкидыш, внематочная беременность, эндометриоз и некоторые другие серьезные заболевания.
Также день имплантации эмбриона в матку возможно вычислить при измерении базальной температуры. Об этом будет свидетельствовать ее небольшое снижение и последующее повышение. Этот метод будет достоверно сообщать о факте беременности даже в случае поздней имплантации. Базальная температура измеряется в утренние часы в прямой кишке. И если будущая мамочка, планирующие беременность заранее, измеряет базальную температуру каждый день, она может вычислить как день овуляции, так и имплантацию эмбриона в матку, что будет говорить об успешном наступлении долгожданной беременности.
Не каждая оплодотворенная яйцеклетка имплантируется в матку
Иногда после оплодотворения имплантации не происходит. Это случается, например, при генетических отклонениях или отсутствии эмбриона в плодном яйце. Можно сказать, что таким образом проводится естественный отбор. Имплантации эмбриона в матку может не произойти и в случае слишком крепкой наружной мембраны морулы или при нарушениях в самом эндометрии. Однако иногда само «испытание» может пойти неправильно, и здоровый эмбрион не сможет имплантироваться. И напротив, плодное яйцо с генетическими аномалиями сумеет легко прикрепиться к эндометрию.
Чаще всего такой генетический «брак» закончится самопроизвольным выкидышем на ранних сроках. Бывает также, что плодное яйцо прикрепляется не к стенке матки, а, например, в маточных трубах. Тогда говорят об эктопической (внематочной) беременности, которая будет проявляться кровянистыми выделениями, болями внизу живота, общим плохим самочувствием. Ни в коем случае не стоит игнорировать это состояние и ждать, что все пройдет само собой. Следует немедленно обратиться к врачу, чтобы не допустить опасных осложнений.
Факт внедрения яйцеклетки в стенку матки и ее нормальное развитие может подтвердить гинеколог на осмотре, начиная с 5-7 недели беременности. Дело в том, что к этому сроку половые органы претерпевают некоторые изменения, обнаруживаемые специалистами при влагалищном исследовании. Также ультразвуковое исследование помогает поставить точный диагноз, определяя сердцебиение у плода даже на ранних сроках беременности. Иногда при поздней имплантации УЗИ не определит наличие эмбриона в матке. В таком случае обследование необходимо повторить через семь дней, когда плодное яйцо уже наверняка будет заметно.
Имплантация эмбриона при ЭКО
Когда по каким-то причинам не получается длительное время зачать или выносить ребенка, возможно экстракорпоральное оплодотворение (ЭКО), получающее в последнее время все большую популярность. Однако даже этот метод не всегда срабатывает и после искусственного оплодотворения возможен срыв беременности. Это может происходить по многим причинам: генетические аномалии эмбриона, гормональные нарушения матери, ее возраст и общее здоровье. Но женщинам, мечтающим о ребенке, не стоит отчаиваться. В клинике «Центр ЭКО» в Петрозаводске производится искусственная имплантация эмбриона в матку даже при неудачных попытках в других клиниках.
Стоит понимать, что ЭКО – это целый комплекс обследований и лечения, направленный на благополучную ЭКО – имплантацию эмбриона в матку и дальнейшее протекание беременности.
Экстракорпоральное оплодотворение производится в несколько этапов:
- Стимуляция овуляции с помощью лекарственных препаратов
- Извлечение яйцеклеток и сперматозоидов
- Отбор необходимого «материала»
- Искусственное оплодотворение
- Перенос эмбриона и их имплантация в полость матки.
Искусственно подсаженный эмбрион должен какое-то время адаптироваться в новой среде, поэтому день имплантации произойдет позже, чем при естественном оплодотворении. Чтобы увеличить долю вероятности успешного «подселения» специалисты клиники подсаживают двух эмбрионов. В дальнейшем необходимо создать благоприятные условия для будущей мамы, чтобы обезопасить ее от самопроизвольного выкидыша и других осложнений. Женщина должна избегать чрезмерной физической нагрузки, стрессов. Необходимо больше отдыхать, питаться здоровой пищей и избегать контактов с инфекционными больными. Также на ранних сроках нельзя принимать горячий душ, исключить половые акты, не переохлаждаться и больше бывать на свежем воздухе, но без длительной ходьбы.
Ощущения при имплантации и собственно при беременности не отличаются от таковых при естественном оплодотворении. Их различие состоит лишь в большей подверженности различным осложнениям тех женщин, которые произвели искусственное оплодотворение. После ЭКО беременных могут подстерегать внутриутробные инфекции, плацентарная недостаточность, выявление врожденных пороков развития, иммунный конфликт матери и ребенка.
Тактика ведения беременных после экстракорпорального оплодотворения более жесткая и включает в себя получение гормональных препаратов в больших, чем обычно, дозах; усиленную витаминотерапию; прием метаболических препаратов; профилактика и своевременное лечение инфекционных заболеваний и повышенное внимание лечащего врача. Но даже при такой интенсивной терапии остается риск развития осложнений и срыва беременности. Часто следствием искусственного оплодотворения является многоплодная беременность, которая также может стать проблемой для матери. Однако при грамотном ведении специалистов клиники, точном следовании их рекомендациям и позитивном настрое беременность после ЭКО будет протекать довольно благополучно и разрешится рождением долгожданного малыша.
Если у вас имеются любые проблемы с деторождением, вы можете обратиться в «Центр ЭКО» в Петрозаводске. Наши специалисты установят причину отсутствия желанной беременности и подберут оптимальное для вас лечение. Вы наверняка сможете испытать радость материнства!
Терапевтическая тактика при обнаружении патологий
Действия врачей после обнаружения той или иной патологии плодного яйца или эмбриона зависят от характера нарушения. Так, если выявлены предлежание хориона, изменение формы плодного яйца, несоответствие его размеров и параметров эмбриона предполагаемому сроку гестации, специалисты занимают выжидательную позицию и назначают повторное УЗИ через неделю.
При выявлении внематочной или замершей беременности, анэмбрионии, пузырного заноса показано прерывание, удаление плодного яйца и его содержимого. В дальнейшем врач анализирует ситуацию, ищет причины случившегося и назначает генетический анализ, определяет состояние гормонального фона и т. д. Затем разрабатывается индивидуальная схема лечения.
Плодное яйцо неправильной формы
Форма плодного яйца в норме является овальной или округлой. Если же оно выглядит приплюснутым с боков и напоминает фасолину, это может говорить о тонусе матки. Подобное состояние должен отслеживать врач. Если пациентку не беспокоит ничего, тогда деформация не имеет угрозы состоявшейся беременности. При повышенном тонусе матки доктора принимают определенные меры (прием лекарственных медикаментов, постельный режим), чтобы убрать гипертонус, а также вернуть плодному яйцу его нормальную правильную форму. Этого добиваются, расслабив мышцы матки женщины.
Однако, если плодное яйцо обладает неправильной формой, а у пациентки наблюдаются болевые ощущения, выделения или симптомы раскрытия шейки матки, то необходимо принимать срочные меры. В подобных случаях женщина определяется в стационар на дальнейшее сохранение беременности.