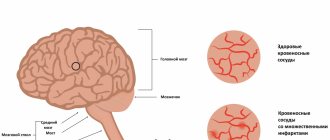
Холестерин — жирообразное органическое вещество, входящее в состав клеточных мембран и необходимое для функционирования каждой клетки организма. Однако избыток холестерина в организме может быть опасен, так как считается одной из причин развития атеросклероза и сердечно-сосудистых заболеваний: ишемической болезни сердца, инфаркта, инсульта и т.д.
Большая часть необходимого для функционирования организма холестерина синтезируется в печени, но следует помнить о том, что он также поступает в организм с пищей. В сочетании с генетическими предрасположенностями и физиологическими особенностями организма избыточное употребление продуктов, богатых холестерином, приводит к повышению его уровня в крови и образованию излишков, которые оседают на стенках сосудов, формируя атеросклеротические бляшки. Эти образования сужают просвет сосуда и препятствуют нормальному кровотоку, затрудняя или вовсе перекрывая питание тканей и органов, и вызывают атеросклероз — причину большинства сердечно-сосудистых заболеваний, таких как инсульт и инфаркт миокарда, которые по статистке занимают лидирующее место среди причин смертности.
Наиболее богатыми холестерином являются насыщенные жиры (мясо, животный жир, яичный желток, молочные продукты) и трансжиры (образуются из нагретых растительных жиров, содержатся в большинстве готовых продуктов фабричного производства, маргаринах, выпечке, кондитерских изделиях и т. д.).
Чтобы знать свой уровень общего холестерина и контролировать его, можно сдавать анализ липидного профиля. Особенно важным является этот анализ для мужчин среднего возраста от 35 лет и пациентов, входящих в группу риска по атеросклерозу и сердечно-сосудистым заболеваниям.
Что включает в себя анализ липидного профиля
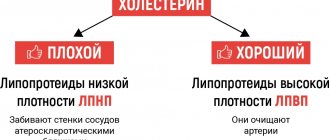
Общий холестерин — это общий уровень холестерина в крови.
ЛПНП — липопротеиды низкой плотности. Именно этот тип холестерина считается «вредным» из-за доказанной связи между высоким содержанием ЛПНП и развитием сердечно-сосудистых заболеваний. Главная цель при лечении в случае повышенного уровня холестерина состоит именно в снижении уровня ЛПНП.
ЛПВП — липопротеиды высокой плотности, иногда называют«полезным холестерином». Было установлено, что более высокий уровень ЛПВП снижает риск развития атеросклероза и сердечно-сосудистых заболеваний. ЛПВП помогают выводить часть холестерина из крови, возвращая его в печень. Следует стремиться к тому, чтобы уровень ЛПВП был выше 1,55 ммоль/л. Особенно это важно для пациентов, страдающих сердечно-сосудистыми заболеваниями.
Триглицериды — это частицы жира, уровень содержания которых в крови повышается при таких состояниях, как неконтролируемый диабет и ожирение. Злоупотребление алкоголем и прием некоторых лекарственных препаратов также способны повысить уровень триглицеридов. Высокие уровни триглицеридов (свыше 1,7 ммоль/л) означают более высокий риск сердечно-сосудистых заболеваний.
Отношение общего холестерина к ЛПВП (коэффициент атерогенности, он же КА) — служит важным показателем риска развития сердечно-сосудистых заболеваний. В идеале этот показатель не должен превышать 3,5.
Холестерол – липопротеины низкой плотности (ЛПНП)
Липопротеины низкой плотности – основные переносчики холестерола (холестерина) в организме. Холестерол, входящий в их состав, считается «вредным», так как при его избытке повышается риск появления в артериях бляшек, которые могут приводить к их закупорке и вызывать инфаркт или инсульт.
Синонимы русские
ЛПНП, липопротеины низкой плотности, ЛНП, ХС ЛПНП, холестерин липопротеинов низкой плотности, холестерол бета-липопротеидов, бета-липопротеины, бета-ЛП.
Синонимыанглийские
LDL, LDL-C, low-density lipoprotein cholesterol, Low density lipoprotein.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение и не курить в течение 30 минут перед исследованием.
Общая информация об исследовании
Холестерол (ХС, холестерин) – жироподобное вещество, жизненно необходимое организму. Правильное научное именование этого вещества — «холестерол» (окончание -ол указывает на принадлежность к спиртам), однако в массовой литературе получило распространение именование «холестерин», которым мы будем пользоваться в дальнейшем в этой статье. Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерина создаются гормоны, которые необходимы для развития организма и реализации функции воспроизведения. Из холестерина образуются желчные кислоты, с помощью которых в кишечнике всасываются жиры.
Холестерин нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из аполипопротеинов. Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
Холестерин ЛПНП считается «плохим», так как при его избытке в стенках сосудов возникают бляшки, которые могут ограничивать движение крови по сосуду, что грозит атеросклерозом и значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
В печени производится достаточное для нужд организма количество холестерина, однако его часть поступает с пищей, в основном с жирным мясом и жирными молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много животных жиров, то уровень ЛПНП в крови может повыситься до опасных значений.
Для чего используется исследование?
- Чтобы оценить вероятность атеросклероза и проблем с сердцем (это наиболее важный показатель риска развития ишемической болезни).
- Для контроля за эффективностью диеты со сниженным количеством животных жиров.
- Для наблюдения за уровнем липидов после применения препаратов, снижающих холестерин.
Когда назначается исследование?
Анализ на ЛПНП обычно входит в состав липидограммы, которая также включает в себя определение общего холестерола, ХС ЛПОНП, ХС ЛПВП, триглицеридов и коэффициента атерогенности. Липидограмму могут назначать при плановых профилактических осмотрах или при увеличении концентрации общего холестерола, чтобы выяснить, за счет какой именно фракции он повышен.
Вообще, липидограмму рекомендуется делать всем людям старше 20 лет не реже одного раза в 5 лет, но в некоторых случаях даже чаще (несколько раз в год). Во-первых, если пациенту предписана диета с ограничением приема животных жиров и/или он принимает лекарства, снижающие уровень холестерина, – тогда проверяют, достигает ли он целевого уровня значений ЛПНП и общего холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний. И, во-вторых, если в жизни пациента присутствует один или несколько факторов риска развития сердечно-сосудистых заболеваний:
- курение,
- определенный возраст (мужчины старше 45 лет, женщины старше 55),
- повышенное артериальное давление (от 140/90 мм рт. ст.),
- повышенный холестерин или сердечно-сосудистые заболевания у членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет или женского моложе 65),
- ишемическая болезнь сердца, перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
Если у ребенка в семье были случаи повышенного холестерина или заболеваний сердца в молодом возрасте, то впервые липидограмму ему рекомендуется сдавать в возрасте от 2 до 10 лет.
Что означают результаты?
Референсные значения:
Понятие «норма» не вполне применимо по отношению к уровню ХС ЛПНП. У разных людей, в жизни которых присутствует разное количество факторов риска, норма ЛПНП будет своей. Исследование на ХС ЛПНП используется для определения риска возникновения сердечно-сосудистых заболеваний, однако, чтобы точно определить его для какого-либо человека, необходимо учесть все факторы.
Повышение уровня холестерина ЛПНП может быть результатом наследственной предрасположенности (семейной гиперхолестеролемии) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестерином в той или иной мере задействованы оба фактора.
Согласно клиническим рекомендациям1, уровень
«Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. 2020».
«2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk».
Возможные причины повышения уровня холестерина ЛПНП:
- холестаз – застой желчи, который может быть вызван заболеванием печени (гепатитом, циррозом) или камнями в желчном пузыре,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- алкоголизм,
- ожирение,
- рак простаты или поджелудочной железы.
Пониженный уровень ХС ЛПНП не используется в диагностике из-за низкой специфичности. Тем не менее его причинами могут быть:
- наследственная гипохолестеролемия,
- тяжелое заболевание печени,
- онкологические заболевания костного мозга,
- повышение функции щитовидной железы (гипертиреоз),
- воспалительные заболевания суставов,
- B12- или фолиеводефицитная анемия,
- распространенные ожоги,
- острые заболевания, острые инфекции,
- хроническая обструктивная болезнь легких.
Что может влиять на результат?
Концентрация холестерина время от времени может изменяться, это нормально. Единичное измерение не всегда отражает обычный уровень, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Повышают уровень холестерина липопротеинов очень низкой плотности ( ХС ЛПОНП):
- беременность (липидограмму следует делать по меньшей мере через 6 недель после рождения ребенка),
- длительное голодание,
- сдача крови стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.
Снижают уровень ХС ЛПОНП:
- нахождение в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
- диета с низким содержанием холестерина и насыщенных жирных кислот и, напротив, высоким содержанием полиненасыщенных жирных кислот.
Важные замечания
- Липидограмму необходимо сдавать, когда человек относительно здоров. После острого заболевания, инфаркта, хирургической операции следует подождать перед измерением холестерола как минимум 6 недель.
- ЛПНП, как правило, рассчитывают по следующей формуле: ХС ЛПНП = общий ХС – (ХС ЛПВП – ТГ (триглицериды)/2,2).
- В США липиды измеряются в миллиграммах на децилитр, в России и в Европе – в миллимолях на литр. Пересчет осуществляется по формуле ХС (мг/дл) = ХС (ммоль/л) × 88,5 или ХС (ммоль/л) = ХС (мг/дл) х 0,0113.
- ХС ЛПНП обычно рассчитывают, исходя из результатов других анализов, входящих в липидограмму: общего холестерола, ХС ЛПВП и триглицеридов – еще одного вида липидов, входящих в состав липопротеинов. Чаще достигается достаточно точный показатель, однако если уровень триглицеридов значительно повышен (> 10 ммоль/л) или перед сдачей анализа человек употребил много жирной пищи, результат может быть не вполне корректным. В этом случае ЛПНП измеряют напрямую.
Также рекомендуется
- Триглицериды
- Холестерол – липопротеины высокой плотности (ЛПВП)
- Коэффициент атерогенности
- Аполипопротеин A1
- Аполипопротеин B
Кто назначает исследование?
Врач общей практики, терапевт, кардиолог.
Как подготовиться к сдаче анализа на липидный профиль
Анализ на липидный профиль — один из вариантов биохимического анализа крови, однако для получения достоверного результата следует более тщательно подготовиться к этому тесту.
Для сдачи клинического анализа крови и оценки уровня общего холестерина достаточно не принимать пищу всего 3 часа, однако такие показатели, как ЛПВП, ЛПНП, триглицериды чувствительны к приему пищи, и для получения достоверного результата рекомендуется воздерживаться от еды в течение 10–12 часов непосредственно перед взятием крови. Также перед сдачей липидного профиля рекомендуют:
- в течение трех недель соблюдать свой обычный режим и рацион питания
- за 3 дня до сдачи анализа воздержаться от употребления большого количества алкоголя
- непосредственно перед сдачей анализа воздержаться от курения
- осуществлять физические нагрузки в обычном режиме
- сообщить врачу о приеме лекарственных препаратов, т. к. некоторые препараты могут иметь влияние на липидный профиль.
Низкий уровень холестерина, насколько это опасно?
Уровень стерола крови – величина изменяющаяся. Он главный показатель жирового обмена организма – липидного статуса человека. Еще совсем недавно считалось, что чем холестерин меньше, тем лучше. Сегодня выясняется, что это совсем не так.
Холестерин – непременный компонент клеточных мембран человека, строительное вещество, необходимое для их здоровья, а также правильного функционирования. Без холестерина, у мембран не было бы необходимой жесткости – устойчивости к внешнему воздействию.
Не менее важным, является и то, что холестерин:
- является регулятором синтеза половых гормонов, а также кортикостероидов;
- помогает усвояемости витамина D;
- становится базисом выработки желчных кислот.
Именно поэтому, его снижение от нормальных 5 ммоль/литр крови, как и переизбыток являются патологическим состоянием, которое чревато серьезными последствиями. Ведь, низкий его уровень, выявленный у мужчин или женщин, способен стать причиной:
- проблем с работой ЖКХ;
- психических расстройств (депрессия);
- сахарного диабета;
- снижения репродуктивной функции;
- ожирения.
Кроме того, нарушение прочности клеточных мембран при сниженном уровне, провоцирует разрывы стенок сосудов, что приводит к кровоизлиянию в мозг – геморрагическому инсульту. Невозможность усвояемости витаминов и минералов, сопровождается возникновением остеопороза. У пожилых, во много раз повышается риск деменции, эмфиземы легких, астмы, ХОБЛ.
Особенно опасно снижение уровня холестерина возникновением психогенных факторов. К ним относятся затяжные депрессии, которые протекают с пристрастием к алкоголю или наркотикам, усугубляясь суицидальными наклонностями.
Кто входит в группу риска по атеросклерозу
- Мужчины старше 35 лет.
- Люди с избыточной массой тела (метаболический синдром, ожирение).
- Курильщики.
- Пациенты с повышенным артериальным давлением.
- Женщины с СПКЯ (синдром поликистозных яичников).
- Пациенты с диабетом 2-го типа.
- Пациенты, у близких родственников которых диагностировано наличие атеросклероза и сердечно-сосудистых заболеваний.
- Пациенты, уже страдающие атеросклерозом и сердечно-сосудистыми заболеваниями.
- Пациенты, ведущие малоподвижный образ жизни.
- Пациенты, злоупотребляющие алкоголем.
Оценка результатов анализа
При выдаче результата анализа на бланке будет указано полученное значение, а также границы, к которым надо стремиться. Эти границы не средние для определенного пола и возраста интервалы, как обычно используют в референсных значениях. Врачи при ведении пациентов с рисками сердечно- сосудистых осложнений в первую очередь руководствуются не референсными значениями, а порогом принятия решений — целевыми значениями показателей липидного профиля, согласно Рекомендации третьего доклада экспертов NCEP ATP III (The National Cholesterol Education Program Adult Treatment Panel III). Эти цифры рассчитаны в соответствии с популяционными и клиническими критериями, подкреплены многочисленными статистическими данными и утверждены ВОЗ.
Критерии порога принятия решений являются очень важными диагностическими данными, исходя из которых врач, на ряду с результатами анализов пациента и полагаясь на свой опыт, знания и специальные методики расчетов риска, может определить наиболее вероятный прогноз и подобрать лечение для конкретного пациента.
Наиболее известной методикой, помогающей врачу определить степень риска для пациента, является так называемая шкала SCORE — Systematic COronary Risk Evaluation, позволяющая рассчитать риск смерти от сердечно-сосудистых заболеваний в зависимости от уровня холестерина и артериального давления пациента.
Синдром гиперлипидемии у детей и подростков: патогенез, клиника, лечение
Липиды это органические субстанции, которые вместе с белками и углеводами составляют основную массу органических веществ организма. Они накапливаются в жировой ткани в виде триглицеридов (ТГ), являясь основным энергетическим веществом. Липиды входят в состав мембран клеток, участвуют в синтезе стероидных гормонов.
Физиология липидного обмена
Липиды без связи с белком нерастворимы или плохо растворимы в воде, но в составе липопротеидных комплексов, состоящих из липидов и белков, легко переходят в раствор. В этом состоянии они обеспечивают транспорт липидов в плазме для доставки последних к тканям организма.
Компонентами липидов являются жирные кислоты (насыщенные, мононенасыщенные, полиненасыщенные), триглицериды, свободный холестерин (ХС), эфиры холестерина (ЭХ), фосфолипиды (ФЛ, сложные липиды).
ТГ — химические соединения глицерина с тремя молекулами жирных кислот. В обыденной жизни их называют жирами. При гидролизе ТГ в адипоцитах в присутствии липопротеиновой липазы (ЛПЛ) из них освобождаются жирные кислоты, которые используются организмом на энергетические цели.
Холестерин (холе — желчь, стерин — жирный) вырабатывается в печени и используется для строительства мембран клеток, синтеза стероидных гормонов и желчных кислот. В кишечнике желчные кислоты необходимы для эмульгирования и всасывания экзогенного жира.
Основной формой холестерина, циркулирующего в плазме, являются его эфиры (холестерин, связанный с жирной кислотой). Они находятся в виде хорошо растворимых комплексов с белками-транспортерами. Для их образования необходим фермент лецитинхолестеринацилтрансфераза (ЛХАТ).
ФЛ — это липиды, в состав которых входят глицерин, жирные кислоты, фосфорная кислота, азотсодержащие соединения. Они являются составной частью клеточных мембран.
В крови ТГ, ХС, ФЛ трансформируются в форме липопротеидов (ЛП), а свободные, не входящие в состав жира, неэстерифицированные жирные кислоты (НЭЖК) в виде комплексов с альбумином [1].
В процессе ультрацентрифугирования изолируются отдельные фракции ЛП: хиломикроны (ХМ) — самые легкие частицы, липопротеиды очень низкой плотности (ЛПОНП), липопротеиды переходной плотности (ЛППП), липопротеиды низкой плотности (ЛПНП), липопротеиды высокой плотности (ЛПВП).
Белки, которые входят в состав ЛП, обозначаются как аполипопротеины (апо). Они необходимы для транспорта различных липидов (главным образом триглицеридов и эфиров холестерина) от мест синтеза к клеткам периферических тканей, а также для обратного переноса холестерина в печень. Апобелки регулируют активность ферментов — ЛХАТ, ЛПЛ, печеночной триглицеридлипазы (ТГЛ).
Выделяют шесть основных классов аполипопротеинов, обозначаемые буквами (А, В, С, Е, Д, Н). Синтез их происходит преимущественно в печени, кишечнике.
Главными липидами хиломикронов являются ТГ, а их структурным апобелком В48. ЛПОНП на 55% состоят из ТГ, на 20% из холестерина, транспортным белком является апо-В100.
ЛППП образуется из ЛПОНП, содержит 35% холестерина и 25% ТГ и переносится апо-В100. Фракция ЛППП является промежуточным продуктом, предшественником ЛПНП, который образуется в процессе превращения ЛПОНП при участии печеночной липазы. Характеризуется коротким временем жизни в плазме и быстро метаболизируется в ЛПНП.
ЛПНП — конечный продукт гидролиза ЛПОНП. Они являются основными переносчиками холестерина к тканям. Период полураспада составляет 3–4 дня. Примерно 70% общего холестерина связано с ЛПНП. Катаболизм ЛПНП происходит преимущественно в периферических тканях. У человека ежесуточно рецептороопосредованным путем удаляется из плазмы 70–80% ЛПНП. Остальная часть захватывается фагоцитирующими клетками ретикулогистиоцитарной системы. Считают, что это основной атерогенный липопротеид. Апо-В100 составляет более 95% общего белка ЛПНП.
ЛПВП образуются главным образом в печени, но также в кишечнике из экзогенных липидов. Это гетерогенная группа молекул, имеющая различные метаболические роли. ЛПВП абсорбируют свободный холестерин ФЛ, который образуется в плазме под действием ЛХАТ. Высокие уровни ЛПВП оказывают защитное действие от атеросклероза. ЛПВП на 50% состоят из белка апо-А1, апо-Е, апо-С, 25% ФЛ, 20% ХС и 5% ТГ.
Образование комплекса липидов с белком осуществляется через множество рецепторов. Изменения генов, кодирующих рецепторы апобелков, могут нарушать функцию липопротеидов [2].
С пищей поступают разнообразные жирные кислоты в составе ХМ, которые перерабатываются при участии печеночной липазы. Основными липидами, находящимися в плазме крови, являются НЭЖК, ФЛ, ТГ, ХС и ЭХ. У здорового человека ХМ после употребления жиров исчезают из крови через 12 ч после еды.
Важным источником образования жирных кислот являются углеводы. Значительная часть заменимых жирных кислот синтезируется в печени, меньше в адипоцитах из ацетил-коэнзима А, образующегося при превращении глюкозы.
Инсулин является мощным ингибитором активности гормончувствительной ЛПЛ и, следовательно, липолиза в печени и жировой ткани. В адипоцитах высокие уровни глюкозы и инсулина способствуют отложению СЖК в виде ТГ. Инсулин и глюкоза также стимулируют биосинтез СЖК в печени при избыточном ее употреблении. СЖК превращаются в ТГ с последующим образованием ЛПОНП. СЖК захватываются различными клетками и используются в качестве энергетического материала, а при избытке депонируются в виде триглицеридов в ткани.
Расход энергии (липолиз) происходит под контролем адреналина, норадреналина, глюкагона, адренокортикотропного гормона (АКТГ). Образующиеся СЖК захватывают работающие органы.
По содержанию холестерина и ТГ в плазме крови можно судить о природе липопротеидных частиц. Изолированное повышение уровня ТГ указывает на увеличение концентрации ХМ или ЛПОНП. С другой стороны, изолированное повышение уровня холестерина почти всегда свидетельствует об увеличении концентрации ЛПНП. Часто одновременно повышаются уровни ТГ и холестерина. Это может отражать резкое увеличение концентрации ХМ и ЛПОНП [1, 2].
Гиперлипидемия
Содержание липидов в плазме различается у детей вследствие генетических и диетических факторов. Гиперлипопротеинемия (дислипидемия) — это синдромокомплекс, сопровождающийся избыточным уровнем липидов и/или ЛП в плазме крови.
Гиперлипидемия (ГЛП) встречается у 2–10% детей и 40–60% взрослых [2]. ГЛП является важным фактором развития сердечно-сосудистых заболеваний. В крови могут накапливаться ЛП одного или нескольких классов вследствие увеличения образования или секреции либо повышения введения экзогенных компонентов липидов, снижения выведения их из организма. В некоторых случаях имеют место все эти процессы.
Нарушение метаболизма жиров может быть связано с изменением белков, участвующих в жировом обмене (ЛП, апопротеины), рецепторного аппарата ЛП. Механизм этих нарушений может быть обусловлен дефицитом или блоком апобелков и рецепторов ЛП, которые являются важнейшими кофакторами активности ЛПЛ и эндоцитоза макрофагами. Синтез рецепторов ЛПНП угнетается глюкокортикоидами.
ГЛП подразделяют на первичные (1/3) и вторичные (2/3). По механизму развития ГЛП группируют на алиментарные, ретенционные, транспортные. В большинстве случаев они сочетаются.
По классификации ВОЗ разнообразные сочетания ЛП, уровень которых повышен при патологии, подразделяют на шесть типов или категорий. Большинство из них может быть обусловлено разными генетическими болезнями. Типы гиперлипопротеинемий следует рассматривать как свидетельство нарушения обмена ЛП, а не как название конкретной болезни.
Первичные ГЛП
Первичная ГЛП 1-го типа (семейная недостаточность липопротеинлипазы) встречается в 1% случаев с аутосомно-рецессивным наследованием, возникающим из-за мутации в гене ЛПЛ. Дефект связан с врожденным или приобретенным дефицитом ЛПЛ. В результате этого нарушения блокируется метаболизм ХМ, что приводит к их чрезвычайному накоплению в плазме. При недостаточной активности ЛПЛ крови нарушается переход жирных кислот из хиломикронов плазмы крови в жировые депо (не расщепляются ТГ). Блокируется выведение ЛП, богатых ТГ. Развивается тяжелая триглицеридемия.
Патология проявляется обычно уже в раннем детском возрасте рецидивами приступов болей в животе. Они обусловливаются панкреатитом, который развивается в связи с образованием токсических продуктов при частичном гидролизе ТГ и ФЛ хиломикронов. Избыток ХМ может вызывать микротромбозы в различных органах.
В клинике у больных обнаруживаются желтые папулы с эритематозным ободком на разных участках кожи и ксантомы в результате отложения больших количеств хиломикроновых триглицеридов в гистиоцитах. ТГ откладываются также в фагоцитах ретикулогистиоцитарной системы, вызывая гепатомегалию, спленомегалию и инфильтрацию костного мозга пенистыми клетками. При обследовании офтальмоскопом можно обнаружить белесую сетчатку и белые сосуды в ней, позволяющие диагностировать липемию сетчатки. Несмотря на резкое повышение содержания ТГ в плазме, развитие атеросклероза не ускоряется.
Диагноз семейной недостаточности липопротеинлипазы следует предполагать при обнаружении молочно-желтой, сливкообразной плазмы крови при стоянии. Диагноз подтверждают отсутствием повышения активности липопротеинлипазы в плазме после введения гепарина, резкого повышения уровня ХМ и ТГ.
Симптоматика становится менее выраженной, если больного переводят на обезжиренную диету. Поскольку ТГ со средней длиной цепи не включаются в ХМ, именно эти жиры и следует использовать в диете для обеспечения ее нормальной калорийности. Больной обязательно должен получать и жирорастворимые витамины.
ГЛП 2-го типа (семейная гиперхолестеринемия) наиболее часто встречающаяся форма. Это аутосомно-доминантное заболевание, связанное с мутацией в гене апо-В100, белка, связывающего ЛПНП с рецептором ЛПНП.
Из-за сниженной активности рецепторов ЛПНП катаболизм этих ЛП блокируется, и их количество в плазме увеличивается пропорционально снижению функции рецепторов. Печень неспособна достаточно эффективно захватывать ЛППП, которые должны превращаться в ЛПНП. Это приводит к нарушению захвата, нарушению выведения ЛПНП и накапливанию общего холестерина в плазме крови. В результате их концентрация увеличивается в 2–6 раз.
Эту форму ГЛП подразделяют на подтипы 2а и 2б. Для первой характерны наряду с повышением ЛПНП и ХС нормальные показатели ЛПОНП и ТГ. При подтипе 2б, описанном в 1973 г., типична комбинированная липидемия: повышение ЛПНП, ЛПОНП, ТГ, холестерина.
Гетерозиготную семейную гиперхолестеринемию 2а типа следует предполагать при обнаружении изолированного повышения уровня холестерина в плазме у детей на фоне неизмененной концентрации триглицеридов. Изолированное повышение уровня холестерина обычно обусловливается увеличением концентрации только ЛПНП. При семейной гиперхолестеринемии лишь у половины родственников первой степени родства обнаруживают повышенный уровень холестерина в плазме. В диагностике помогают наличие кожных ксантом. При сборе анамнеза у родственников можно выявить ранние проявления ишемической болезни сердца.
ГЛП 2б типа у детей встречается значительна чаще. Обнаруживают высокое содержание ХС, ТГ, ЛПНП, ЛПОНП. Избыток ЛПНП инфильтрирует сосудистую стенку, ведет к нерегулируемому накоплению холестерина в клетках, их пенистой трансформации, способствует развитию и раннему прогрессированию атеросклероза и ишемической болезни сердца.
У родственников нередко выявляют гиперинсулинизм, инсулинорезистентность, артериальную гипертензию, урикемию, раннее развитие атеросклероза. При семейной гиперхолестеринемии частота ожирения и сахарного диабета не увеличивается. У больных масса тела, как правило, даже меньше нормы.
Эта форма ГЛП встречается уже у новорожденных. С гомозиготным носительством такие больные умирают в детстве от инфаркта миокарда. В случаях выявления очень высоких показателей холестерина в плазме крови следует обследовать родителей для исключения семейной гиперхолестеринемии.
Поскольку атеросклероз при этом заболевании обусловливается продолжительным повышением уровня ЛПНП в плазме, больных следует перевести на диету с низким содержанием холестерина и насыщенных жиров и высоким уровнем полиненасыщенных жиров. Следует исключить сливочное масло, сыр, шоколад, жирные сорта мяса и добавлять полиненасыщенные масла (кукурузное, оливковое, рыбий жир и др.). В этом случае уровень холестерина в плазме у гетерозигот снижается на 10–15% [1].
Семейная ГЛП 3-го типа редко встречающаяся форма. При этом врожденном заболевании в плазме повышены уровни как холестерина, так и ТГ. Это обусловлено накоплением в плазме остатков, образующихся в результате частичного разрушения ЛПОНП. Мутация, определяющая заболевание, поражает ген, кодирующий структуру апопротеина Е — белка, который в норме содержится в ЛППП и остатках хиломикронов. Он с очень большим сродством связывает как рецептор остатков хиломикронов, так и рецептор ЛППП. В плазме крови повышаются ЛПОНП, ЛППП, ТГ. Нарушается превращение ЛПОНП в ЛПНП, снижается уровень ЛПВП. Эти ЛП в большом количестве накапливаются в плазме и тканях, вызывая ксантоматоз и атеросклероз.
ГЛП проявляется после 20 лет. В клинике типично ускоренное склерозирование сосудов сердца, сонных артерий, сосудов нижних конечностей, а следовательно, ранние инфаркты миокарда, инсульты, перемежающаяся хромота и гангрена ног.
Заболевание может сопровождаться ожирением, сахарным диабетом 2-го типа, гепатозом. Патогномоничным считаются бугорчатые ксантомы, которые локализуются в области локтевых и коленных суставов. Плазма при стоянии становится мутная.
Первичная ГЛП 4-го типа, или семейная триглицеридемия, характеризуется высокой концентрацией ТГ при нормальном или слегка повышенном уровне ХС натощак. Это часто встречающаяся (17–37%) аутосомно-доминантная аномалия. Проявляется в различных периодах детства, но чаще в старшем.
Патогенез первичной триглицеридемии не совсем ясен. Считают, что имеет место избыточная продукция ТГ в присутствии нормального содержания апо-В липопротеинов, вызывающая образование богатых ТГ ЛПОНП в печени. Нет достаточно данных о атерогенности этих липопротеинов [2].
Семейную триглицеридемию можно подозревать при наличии у больного высокого содержания ТГ, ЛПОНП и нормального количества ХС. Заболевание следует подтвердить исследованием липидного спектра у ближайших родственников. При стоянии взятой крови в течение 8 часов в плазме можно обнаружить хлопья. У некоторых пациентов ЛПВП повышены, с чем, возможно, связана низкая атерогенность данной формы ГЛП. Для семейной гипертриглицеридемии ксантомы нехарактерны.
Этот вариант вторичной ГЛП встречается при метаболическом синдроме, сахарном диабете 2-го типа и других эндокринопатиях.
ГЛП 5-го типа, или семейная комбинированная ГЛП, наследуется как аутосомный доминантный признак. Эта форма, сочетающая повышение ТГ и ХМ, имеет признаки 1-го и 4-го типа ГЛП. У близких родственников может быть лишь легкая форма заболевания с умеренной гипертриглицеридемией без гиперхиломикронемии, гиперхолестеринемии, т. е. может характеризоваться гиперлипидемией разных типов. При стоянии плазма образует мутный слой. Мутантный ген неизвестен.
Повышение уровня холестерина и/или триглицеридов в плазме обнаруживается в пубертатном возрасте и сохраняется на протяжении всей жизни больного. Повышение уровня липидов и ЛП непостоянно: в разные периоды обследования высокие показатели могут снижаться, другие, наоборот, существенно увеличиваться.
В семейном анамнезе часто есть указания на раннее заболевание коронарных артерий. ГЛП смешанного типа обнаруживают примерно у 10% всех больных с инфарктом миокарда. Частота ожирения, гиперурикемии и нарушения толерантности к глюкозе повышена [1].
Слабая или умеренная гипертриглицеридемия может резко усиливаться при действии разнообразных провоцирующих факторов (декомпенсированный сахарный диабет, гипотиреоз, прием препаратов, содержащих эстрогены). Уровень триглицеридов в плазме может повышаться. В периоды обострений у больных развивается смешанная гиперлипидемия, т. е. увеличивается концентрация как ЛПОНП, так и ХМ. После устранения провоцирующих факторов хиломикроноподобные частицы из плазмы исчезают и концентрация триглицеридов возвращается к исходному уровню.
Вторичные ГЛП
Различают базальные и индуцированные ГЛП. Базальные ГЛП обнаруживаются при исследовании крови натощак и являются более тяжелыми и свидетельствуют о глубоких нарушениях метаболизма жиров. Индуцированные (постпрандиальные) ГЛП выявляются после приема углеводов, жиров, гормональных препаратов, выраженной физической нагрузки. К ним относятся алиментарные ГЛ, которые развиваются после избыточного употребления в пище жиров.
Вторичные ГЛП чаще проявляются повышенным содержанием в плазме крови нескольких классов ЛП. Изменение спектра липидов может быть сходным с первичными типами ГЛП. Клинические изменения определяются основным заболеванием. Часто (прежде всего в начале развития патологического процесса) количественные и качественные сдвиги в составе ЛП в плазме крови носят адаптивный характер [3].
Сахарный диабет 1-го типа
Инсулинозависимый сахарный диабет (СД) существенно влияет на метаболизм липидов. Гипертриглицеридемия встречается у большинства больных. Она связана с ролью инсулина в образовании и выведении богатых липидами ЛП из плазмы [1, 3].
При дефиците инсулина увеличивается синтез ТГ, содержание апо-В липопротеинов. Из-за нарушения активности ЛПЛ снижается выведение богатых ТГ частиц. Дефицит инсулина увеличивает липолиз в жировой ткани, следствием чего является высокий приток к печени СЖК. В ней усиливается синтез и секреция ТГ в кровь в составе ЛПОНП как вторичная реакция на повышенную мобилизацию свободных жирных кислот из жировой ткани.
Повышается содержание холестерина в составе ЛПНП, но в меньшей степени. При декомпенсированном СД концентрация в плазме СЖК повышена и коррелирует с уровнем глюкозы в крови.
По мере увеличения продолжительности гипоинсулинемии снижается и скорость удаления ЛПОНП и ХМ из крови вследствие снижения активности липопротеинлипазы, т. к. инсулин необходим для синтеза ЛПЛ в адипоцитах. Развивается диабетическая липимия. Этому способствует глюкагон, который резко возрастает при декомпенсации, усиливая выход СЖК в кровь.
Часть СЖК метаболизируется до ацетила-КоА, который затем превращается в ацетоуксусную и В-оксимасляную кислоты. Данные нарушения липидного обмена напоминают фенотип, характерный для первичной ГЛП 4-го или 5-го типа.
Выраженная липидемия приводит к жировому гепатозу печени и поджелудочной железы, кремовому виду сосудов сетчатки, болям в животе.
Согласно данным В. М. Делягина с соавт. у детей с СД 1-го типа дислипидемические нарушения проявлялись изменениями рисунка паренхимы печени, уплотнением стенок сосудов, изменением соотношения медиа/интима, снижением эластичности сосудов [4].
Кровь имеет молочный цвет, при стоянии появляется сливкообразный слой. Это связано с приобретенным дефицитом ЛПЛ. Но, учитывая распространенность СД, возможно сочетание первичных наследственных нарушений липидного обмена и ГЛП, связанной с абсолютной инсулиновой недостаточностью. Заместительная гормональная терапия быстро уменьшает выраженность липопротеинемии.
Итак, гипертриглицеридемия, повышение уровня холестерина ЛПОНП, неферментативное гликозилирование апопротеидов являются факторами риска развития атеросклероза у больных с СД 1-го и СД 2-го типа. Компенсация диабета снижает тяжесть ГЛП и, следовательно, тормозит развитие атеросклероза.
Ожирение
Среди всех форм ожирения в детском возрасте встречается простая форма (85–90%). Конституциональный фактор является ведущим в генезе данной формы заболевания. Генетическая предрасположенность к ожирению может быть связана с центральной дисрегуляцией энергетического баланса, с увеличением количества адипоцитов и повышенной метаболической активностью последних.
В жировой ткани постоянно происходит синтез и гидролиз липидов, синтез жирных кислот, в том числе из углеводов, их этерификация в нейтральные жиры (ТГ), депонирование и расщепление их с образованием ЖК, использование их для энергетических целей.
Активность ЛПЛ в жировой ткани регулируется инсулином, т. е. инсулин стимулирует захват и накопление циркулирующих СЖК в адипоцитах.
Другой механизм отложения липидов в жировой ткани связан с превращением глюкозы и других углеводов в жиры, который контролирует инсулин. В физиологических условиях одна треть пищевой глюкозы используется на синтез эндогенного жира, у больных с ожирением до двух третей.
В крови больных с ожирением выявляются повышение уровня ХС, ТГ, ЛПНП и снижение ЛПВП. У таких больных понижена толерантность к экзогенным липидам — в ответ на жировую нагрузку у них возникает выраженная пролонгированная гиперлипидемическая реакция. ХМ у данных больных расщепляются медленно, липолитическая активность появляется с запозданием [3].
Важное значение в патогенезе ожирения имеет гиперинсулинемия. Усиленная секреция инсулина вызывает повышенный аппетит. Печень начинает больше синтезировать ТГ.
Метаболический синдром
Ожирение с избыточной массой висцерального жира, сопровождающееся инсулинорезистентностью (ИР) и гиперинсулинемией (ГИ), нарушением углеводного, липидного, пуринового обменов, артериальной гипертензией, систематизируют под термином «метаболический синдром (МС)» [5].
Абдоминальное ожирение способствует увеличению выброса СЖК из адипоцитов в плазму крови и захвату их печенью. Увеличивается в ней синтез ТГ и апо-В липопротеинов, доминируют маленькие частиц ЛПНП. Снижается выработка ЛПВП, нарушается выведение избытка холестерина из организма, повышается содержание глюкозы в крови, увеличивается склонность к тромбообразованию и воспалению. Создаются условия для формирования атеросклеротического процесса. К этому предрасполагает гликирование апобелков, что ухудшает связывание их с липидами. В крови дольше циркулируют гликированные ХС ЛПОНП и ХС ЛПНП. Увеличивается риск развития сердечно-сосудистых заболеваний.
Патогенетическая причина МС до настоящего времени не известна, но отмечена тесная взаимосвязь между увеличением массы тела и ИР и ГИ. Абдоминальное ожирение способствует повышенной ИР, вызывая усиленный приток СЖК из адипоцитов к печени. Адипоциты висцеральной жировой ткани, обладая повышенной чувствительностью к липолитическому действию катехоламинов и низкой к антилипическому действию инсулина, секретируют СЖК, которые препятствуют связыванию инсулина с гепатоцитом, что приводит к ГИ [6].
Факторами риска метаболического синдрома у ребенка является наличие у родственников абдоминального ожирения, СД 2-го типа, артериальной гипертензии, инфаркта миокарда, инсульта и других сосудистых нарушений [2].
Для диагностики МС необходимо оценивать антропометрические измерения, артериальное давление, определение уровня глюкозы, инсулина, С-пептида натощак, липидный спектр. Простой индикатор — ИР-отношение концентрации ТГ натощак к уровню ХС ЛПВП. Если этот индекс 3,5 и более, то это свидетельствует о ИР.
Гипотиреоз
Дислипидемия, сопутствующая гипотиреозу, сопровождается увеличением атерогенных ЛП и снижением содержания антиатерогенных ЛП.
Тиреоидные гормоны влияют на все этапы липидного обмена. Они способствуют захвату и синтезу липидов в печени, окислению ТГ из жировой ткани, транспорту СЖК, абсорбции и выведению ХС в составе желчных кислот, увеличению активности печеночной липазы.
По-видимому, свои эффекты тиреоидные гормоны проявляют путем стимуляции генов, ответственных за синтез и липолиз липидов и ЛП. При дефиците тиреоидных гормонов уменьшается количество апо-В и апо-Е белков, рецепторов ЛПНП в печени, нарушается экскреция ХС, повышается в крови уровень ЛПОНП и ЛПНП. Снижение активности печеночной липазы нарушает превращение ЛПОНП в ЛППП, а из последних образование ЛПВП. Снижение активности холестерино-транспортного белка ведет к нарушению обратного транспорта ХС в печень.
Высокий уровень ХС ЛПНП при сниженной концентрации ЛПВП ассоциирован с высоким риском атеросклероза [7].
При обнаружении гипотиреоза назначают левотироксин. Это лечение сопровождается нормализацией уровня липидов у больного в течение месяца.
При субклиническом гипотиреозе также показано наличие атерогенной дислипидемиии, которая требует корригирующей терапии. О заместительной терапии тиреоидными гормонами при субклиническом гипотиреозе мнения разделились [7, 8]. Некоторые авторы считают, что назначение L-тироксина чаще нормализует липидный спектр у таких пациентов. Другие считают, что назначение гиполипидемических средств достаточно для коррекциии дислипидемии.
Соматотропная недостаточность
Гормон роста (ГР) играет активную роль в регуляции основного обмена. Он является анаболическим гормоном, обладает липолитической активностью. В жировой ткани ГР увеличивает количество преадипоцитов, подавляет активность ЛПЛ, фермента, гидролизующего ТГ ЛП до НЭЖК, которые повторно этерифицируются в печени и откладываются в адипоцитах [9].
У большинства больных с соматотропной недостаточностью (СТН) обнаруживается избыток жировой ткани, снижение мышечной массы и силы, остеопороз, ранний атеросклероз. Дефицит ГР у взрослых увеличивает риск смерти от сердечно-сосудистых заболеваний (инфаркт миокарда, инсульт и др.). Одним из факторов, провоцирующих изменения в сосудах при СТН, является нарушение липидного обмена. Обнаруживается повышение уровня общего холестерина, ЛПНП, апопротеина В. В других исследованиях выявили повышение содержания ТГ, снижение ЛПВП [10]. Более значительные изменения липидного обмена отмечены у больных с множественным дефицитом гормонов гипофиза.
Длительная заместительная терапия рекомбинантным гормоном роста приводила к снижению уровней общего холестерина и ЛПНП, однако не влияла на содержание ЛПВП и ТГ [11].
Синдром Кушинга
Глюкокортикоиды (ГК) играют важную роль в энергетическом гомеостазе и сложное, но до конца неясное влияние на метаболизм липидов. ГК модулируют экспрессию около 10% генов человека. Они регулируют дифференцировку, функцию и распределение жировой ткани.
Под действием ГК возрастают СЖК в крови, т. к. эти гормоны ускоряют липолиз, нарушают образование глицерина, снижают утилизацию глюкозы. Влияние ГК на жировой обмен зависит от локализации подкожножировой клетчатки. При избытке ГК на конечностях жировой слой снижен, а на лице и туловище избыточно развит.
При избытке глюкокортикоидов в крови происходит увеличение общего холестерина и ТГ, при этом уровень ЛПВП может быть разным. Ключевую роль в данной дислипидемии играет инсулинрезистентность. In vitro кортизол увеличивает уровень липопротеинлипазы в жировой ткани, особенно в висцеральном жире, где активируется липолиз и в кровоток высвобождаются СЖК.
Нарушение толерантности к глюкозе или стероидный СД, ИР, гиперкоагуляция определяют повышенный риск кардиоваскулярной патологии у этой группы пациентов. Однако степень дислипидемии в клинике весьма вариабельна у пациентов с экзогенным и эндогенным избытком ГК [1, 2].
Исследование 15 004 пациентов показало, что использование ГК не было напрямую связано с неблагоприятным липидным профилем. При синдроме Кушинга происходит увеличение ЛПОНП, но не ЛПВП, с последующим повышением триглицеридов и общего холестерина. Распространенность стеатоза печени среди больных, получающих ГК, и больных с синдромом Кушинга не одинакова. У последних она прежде всего зависит от объема брюшного и висцерального жира [12].
Эти изменения нормализуются или значительно улучшаются после коррекции гиперкортицизма.
Почечные заболевания
ГЛП при почечных заболеваниях встречается часто. Изменения спектра липидов возникают уже на ранних этапах гломерулонефритов и усугубляются при хроническом течении. В остром периоде заболевания характерно увеличение ТГ, представленных ХМ и ЛПОНП, т. е. развивается дислипидемия, сходная с первичной ГЛП 4-го типа. В ЛПОНП также повышается содержание ХС с относительным снижением ТГ. Противоположные соотношения характерны в ЛПНП.
При хронической болезни почек дислипидемия проявляется увеличением ТГ. Это обусловлено ростом содержания и снижением клиренса ЛПОНП и аккомуляцией ЛПНП [13]. В эксперименте показано, что при почечной недостаточности нарушается образование рецепторов к ЛПОНП в жировой ткани, что повышает их концентрацию, а следовательно, поддерживает гипертриглицеридемию. Этому способствует снижение активности ЛПЛ в жировой ткани. Дефицит печеночной липазы нарушает гидролиз ТГ ЛППП с образованием ЛПНП и фосфолипидов ЛПВП.
При почечной недостаточности повышается содержание наиболее атерогенного ЛППП, что ускоряет атеросклеротический процесс.
С нефритическим синдромом часто выявляется смешанная форма ГЛ с повышением как ХС, так ТГ, которая схожа со 2-м типом ГЛП. Увеличивается концентрация ЛПНП при нормальном или пониженном количестве ЛПВП. ГЛП имеет связь с гипоальбуминемией. Ремиссия заболевания сопровождается нормализацией липидемии.
Лечение
Этиологическое лечение при первичных ГЛП еще не разработано. Некоторые формы вторичных ГЛП хорошо корригируются заместительной терапией (СД 1-го типа, гипотиреоз, соматотропная недостаточность).
Патогенетическое лечение ГЛ прежде всего направлено на снижение уровня холестерина в плазме. Диета с низким содержанием холестерина и насыщенных жиров и высоким уровнем полиненасыщенных жиров. Исключают сливочное масло, сыр, шоколад, свинину. В рационе используют кукурузное, подсолнечное масло.
При выявлении метаболического синдрома рекомендуется ограничить или исключить легкоусвояемые углеводы. Уменьшается количество жиров до 70% в основном за счет животных, которые на 50% заменяются растительными.
Двигательная активность наряду с диетой при ГЛП является важнейшим фактором лечения. Физические нагрузки повышают обмен веществ и ускоряют мобилизацию жира из депо.
Применение гиполипидемических препаратов в детском возрасте из-за множества побочных эффектов ограничено [14].
Литература
- Кроненберг Г. М. и соавт. Ожирение и нарушение липидного обмена / Пер. с англ. под ред. И. И. Дедова, Г. Ф. Мельниченко. М.: ООО «Рид Элсивер», 2010. 264 с.
- Эндокринология и метаболизм. Т. 2. Пер. с англ. / Под. ред. Ф. Фелинга, Дж. Бакстера, А. Е. Бродуса, Л. А. Фромена. М.: Мед., 1985. 416 с.
- Туркина Т. И., Щербакова В. Ю. Особенности дислипидемии у детей // Рациональная фармакотерапия в кардиологии. 2011, № 7 (1), 65–69.
- Делягин В. М., Мельникова М. Б., Серик Г. И. Синдром дислипидемий у детей с хроническими заболеваниями // Практическая медицина. 2014, № 9 (85), с. 7–10.
- Бокова Т. А. Метаболический синдром у детей. Учебное пособие. М., 2013. 21 с.
- Гурина А. Е., Микаелян Н. П., Кулаева и др. Взаимосвязь между активностью инсулиновых рецепторов и АТФ крови на фоне дислипидемии у детей при сахарном диабете // Фундаментальные исследования. 2013, № 12–1, с. 30–34.
- Biondi B., Klein I. Cardiovascular abnormalities in subclinical and overt hypothyroidism/The Thyroid and cardiovascular risk. Stuttgart; New York, 2005. 30–35.
- Будиевский А. В., Кравченко А. Я., Феськова А. А., Дробышева Е. С. Дислипидемия при субклинической гипофункции щитовидной железы и эффективность ее коррекции заместительной терапии L-тироксином // Молодой ученый. 2014, 17, с. 138–141.
- Дедов И. И., Тюльпаков А. Н., Петеркова В. А. Соматотропная недостаточность. М.: Индекс Принт, 1998. 312 с.
- Волеводз Н. Н. Системные и метаболические эффекты гормона роста у детей с различными вариантами низкорослости. Дисс. д.м.н. 2005.
- Волеводз Н. Н., Ширяева Т. Ю., Нагаева Е. В., Петеркова В. А. Состояние липидного профиля у больных с соматотропной недостаточностью и эффективностью коррекции дислипидемии на фоне лечения отечественным рекомбинантным гормоном роста «Растан». https://umedp.ru |articles|sostoyanie_lipidnogo_profilya.
- Arnaldi G., Scandali V. M., Trementino L., Cardinaletti M., Appolloni G., Boscaro M. Pathophysiology of Dyslipidemia in Cushing’s Syndrome // Neuroendocrinology. 2010; 92 (suppl 1): 86–90.
- Руденко Т. Е., Кутырина И. М., Швецов М. Ю. Состояние липидного обмена при хронической болезни почек. Клиническая нефрология. 2012, № 2, с. 14–21.
- Васюкова О. В. Федеральные клинические рекомендации по диагностике и лечению ожирения у детей и подростков. М.: Институт детской эндокринологии ЭНЦ, 2013. 18 с.
В. В. Смирнов1, доктор медицинских наук, профессор А. А. Накула
ГБОУ ВПО РНИМУ им Н. И. Пирогова МЗ РФ, Москва
1 Контактная информация
Пороги принятия решений
Для общего холестерина, по данным экспертов NCEP ATP III (The National Cholesterol Education Program Adult Treatment Panel III), оптимальное значение должно быть ниже 5,2 ммоль/л. Это усредненная верхняя граница, к которой надо стремиться. Значения в диапазоне 5,2–6,1 ммоль/л считаются пограничными. При значениях выше 6,1 ммоль/л можно говорить о серьезных рисках развития атеросклероза.
Для ЛПНП оптимальное значение составляет не более 2,6 ммоль/л. Пограничными считаются значения от 2,6 до 3,3 ммоль/л. Выше 3,3 ммоль/л — риск развития атеросклероза.
Значение уровня ЛПВП в норме должно быть не менее 1,03 ммоль/л для пациентов с низким риском развития атеросклероза. Для пациентов группы риска, а также для пациентов, уже страдающих атеросклерозом, целевой показатель выше — более 1,55 ммоль/л.
Для триглицеридов нормой считается значение до 1,7 ммоль/л. От 1,7 до 2,2 ммоль/л — пограничное значение, выше 2,2 ммоль/л — опасно повышенное, связанное с риском развития атеросклероза. Однако следует помнить, что само по себе повышение триглицеридов может и не быть признаком атеросклероза или нарушения липидного обмена. Так, это может быть связано с тем, что пациент неправильно подготовился к сдаче анализа (не выдержал 10–12-часового голодного перерыва) или иными патологическими процессами.
Важным показателем риска развития атеросклероза является коэффициент атерогенности (КА).
Формула его расчета следующая:
Нормальный уровень КА для молодых людей 20–30 лет составляет до 2,7. Для лиц старше 30 лет значение может составлять до 3–3,5.
Показатель КА 4 и выше — признак начавшегося атеросклероза и риска развития сердечно-сосудистых заболеваний. В этом случае врач обычно назначает медикаментозную терапию, снижающую уровень холестерина.
Холестерин-ЛПОНП (расчетный показатель: общий холестерин, ЛПВП, ЛПНП, триглицериды)
Холестерол – жироподобное вещество, жизненно необходимое организму. С его помощью происходит образование клеточных мембран всех органов и тканей тела. На основе холестерола создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Кроме того, из холестерола образуются желчные кислоты, входящие в состав желчи, благодаря им в кишечнике всасываются жиры. Холестерол нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
Холестерол липопротеинов очень низкой плотности – один из наиболее агрессивных видов холестерола. При избытке холестерола ЛПОНП он откладывается на стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду. К тому же они делают сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта. Кроме того, ЛПОНП – основные переносчики в организме еще одного вида жиров – триглицеридов. Повышенный уровень триглицеридов тоже способствует развитию атеросклероза. В печени производится достаточное для нужд организма количество холестерола и триглицеридов, однако часть этих жиров поступает с пищей, в основном с мясом и молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерола и триглицеридов или он употребляет слишком много холестеролсодержащей пищи, то уровень холестерола в крови может повышаться и причинять вред организму. Для чего используется анализ? Тест на ХС ЛПОНП, вместе с другими анализами, входящими в липидограмму, необходим для того, чтобы оценить риск развития атеросклероза и проблем с сердцем. Атеросклероз – процесс роста бляшек внутри сосудов, которые могут ограничивать кровоток по сосуду или полностью перекрывать его просвет. Кроме того, данное исследование может проводиться для контроля за эффективностью диеты со сниженным количеством животных жиров и наблюдения за уровнем липидов крови после назначения препаратов, снижающих холестерол. Когда назначается анализ? ЛПОНП обычно входит в состав липидограммы, наряду с определением общего холестерола, ХС ЛПНП, ХС ЛПВП, триглицеридов и коэффициента атерогенности. Липидограмму могут назначать при плановых профилактических осмотрах или при повышении общего холестерола, чтобы выяснить, за счет какого именно вида его концентрация увеличена. Липидограмму рекомендуется делать всем взрослым старше 20 не реже одного раза в 5 лет. Она может назначаться и чаще (несколько раз в год), если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень холестерола. В этих случаях проверяют, достигается ли у пациента целевой уровень значений липидов и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Повышение уровня ХС ЛОНП Повышение концентрации ХС ЛПОНП может быть результатом наследственной предрасположенности (семейная гиперхолестеролемия) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестеролом в той или иной мере задействованы обе причины. Другие возможные причины повышения ЛПОНП:
- холестаз – застой желчи, который может быть вызван заболеванием печени (гепатитом, циррозом) или камнями в желчном пузыре,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- алкоголизм,
- ожирение,
- рак простаты или поджелудочной железы.
Понижение уровня ХС ЛОНП
- Пониженный уровень ХС ЛПНОП не имеет особого клинического значения, он может наблюдаться при следующих состояниях:
- наследственная гипохолестеролемия,
- тяжелое заболевание печени,
- онкологические заболевания костного мозга,
- повышение функции щитовидной железы (гипертиреоз),
- воспалительные заболевания суставов,
- B12- или фолиеводефицитная анемия,
- распространенные ожоги,
- острые заболевания, острые инфекции,
- хроническая обструктивная болезнь легких.
Что может влиять на результат? Количество ХС ЛПОНП способно изменяться время от времени, так что разовое его измерение не всегда отражает «обычный» уровень холестерола. В связи с этим иногда требуется повторно сдать анализ через 1-3 месяца. Бывает, что уровень ХС ЛПОНП повышается или понижается в течение небольшого промежутка времени. Это явление называется биологической вариацией и отражает нормальные колебания метаболизма холестерола в организме. Повышают уровень ХС ЛПОНП:
- беременность (липидограмму следует делать по меньшей мере через 6 недель после рождения ребенка),
- длительное голодание,
- сдача крови стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.
Снижают уровень ХС ЛПОНП:
- нахождение в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
- диета с низким содержанием холестерола и насыщенных жирных кислот и, напротив, высоким содержанием полиненасыщенных жирных кислот.
Повышению риска развития сердечно-сосудистых заболеваний способствуют:
- курение,
- возраст (мужчины старше 45 лет, женщины старше 55 лет)
- повышение артериального давления (140/90 мм. рт. ст и выше),
- повышение холестерола или сердечно-сосудистые заболевания у других членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет, женского моложе 65),
- ишемическая болезнь сердца, перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
Как можно улучшить свой липидный профиль
Изменение питания:
- Выбирайте продукты с низким общим содержанием жира: следите за тем, чтобы жиры в вашем рационе составляли не более 30% от общего количества калорий.
- Выбирайте продукты, содержащие Омега-3-ненасыщенные жирные кислоты. Омега-3 содержатся в жирной рыбе (лосось, тунец, сардина, сельдь, скумбрия и другие холодноводные виды рыб), в меньшем количестве в льняном масле, сое, шпинате, брокколи. Однако следует помнить о том, что людям, страдающим сердечно-сосудистыми заболеваниями, следует избегать соли, поэтому свежая рыба предпочтительнее соленой. Также удобным и безопасным источником Омега-3 могут служить пищевые добавки с высоким содержанием Омега-3.
- Ограничьте долю красного мяса в своем рационе.
- Выбирайте молочные продукты с низким содержанием жиров: однопроцентное или обезжиренное молоко, творог или йогурт.
- Выбирайте продукты с высоким содержанием сложных углеводов и клетчатки: хлеб и крупяные продукты из цельного зерна, свежие фрукты, листовые овощи, фасоль и чечевицу.
- Отдавайте предпочтение растительным белкам: употребляйте в пищу чечевицу, сою и тофу, а также фасоль и бобовые в качестве альтернативы 2–3 раза в неделю или чаще.
Другие изменения в образе жизни:
- Поддерживайте нормальный вес: проконсультируйтесь со своим лечащим врачом относительно вашего индекса массы тела (ИМТ). ИМТ измеряется соотношением вашего роста к весу.
- Регулярно занимайтесь физическими упражнениями хотя бы по 20–40 минут 3–4 раза в неделю.
- Откажитесь от курения. Курение является важным дополнительным фактором риска, усугубляющим течение атеросклероза и отрицательно воздействующим на липидный профиль.
Низкий холестерин – это хорошо или плохо?
Самым известным из всех жировых соединений организма, безусловно, является холестерин. Об этом веществе и его влиянии на организм говорят и пишут достаточно много. Но обычно упоминают повышенный уровень общего холестерина или «плохой» его фракции, образующей повреждения сосудов и жировые бляшки на их стенках. Это состояние называют атеросклерозом, оно опасно тем, что поврежденные сосуды хуже справляются со своей функцией – доставкой крови к органам и тканям. С высоким уровнем холестерина также связан повышенный риск развития сахарного диабета, гипертонической болезни, инфарктов и инсультов.
Если холестерин низкий – это хорошо?
Много пишут о том, как нужно корректировать диету, чтобы снизить уровень холестерина, предлагают способы держать его под контролем за счет физической активности и приема препаратов. Однако, есть ситуации, когда возникает противоположное состояние – пониженный уровень холестерина. Логично бы было заключить, что если высокий уровень холестерина – это плохо, то очень низкий – это хорошо. Но организм – это сбалансированная система, резкие отклонения показателей как в меньшую, так и в большую сторону для него опасны. Поэтому низкие показатели холестерина тоже могут быть опасны.
Хотя высокий уровень общего и «плохого» холестерина опасен для здоровья человека, и нужно всеми силами корректировать его концентрацию в крови, нельзя добиваться его выраженного снижения. Недавно проведенные исследования выявили, что крайне низкие концентрации холестерина не менее опасны. Но даже врачи редко обращают внимание на снижение холестерина, поэтому данных о том, как устранить или лечить гипохолестеринемию – очень мало.
Роль холестерина в организме
Холестерин – это вещество, которое жизненно необходимо организму. Хотя повышение уровня этого соединения в крови может быть сигналом начала различных проблем со здоровьем, важно понимать, что сам по себе холестерин – не вреден, и не стоит предпринимать попыток снижать его уровень, если показатели вполне нормальные. Низкий уровень холестерина, по мнению ученых, не менее опасен, чем высокий. Чтобы понять, почему уровень холестерина должен быть постоянным, нужно знать, зачем телу нужны эти жировые молекулы.
Прежде всего, холестерин является составной частью клеточных стенок, он помогает создавать прочность мембраны и защищает клетки от повреждений. Не менее важно достаточное количество холестерина для того, чтобы организм мог производить стероидные (в том числе – половые) гормоны. Кроме того, из холестериновых молекул в печени синтезируется желчь, густая желтая жидкость, которая помогает расщеплять и переваривать жирную пищу. Кроме того, холестерин помогает трансформировать в коже неактивные формы витамина D в активные. За счет достаточного количества холестерина активно усваиваются другие жирорастворимые витамины – это А, Е и К.
Почему холестерин может снизиться?
Есть данные о том, что низкий уровень холестерина возможен у людей, профессионально занимающихся спортом. Это связано с тем, что они рационально и активно расходуют жировые накопления и получают достаточно энергии для физической активности. Холестерин у них не накапливается, а сразу же расходуется на нужды тела. Кроме того, есть небольшой процент людей, у которых на фоне полного здоровья при исследовании анализа крови выявляются немного сниженные показатели холестерина. Если отклонения резкие, превышают 10% от нормативных значений, это должно стать поводом для более прицельного обследования. Только 20% холестерина поступает с пищей, остальные 80% тело вырабатывает само. Поэтому, низкий уровень холестериновых соединений может быть сигналом о неполадках в метаболизме. В редких случаях дефект имеет наследственную природу, все члены семьи имеют заниженные показатели холестерина, но, если это выявляется у относительно внешне здорового человека, важно знать, какие факторы могут стать причинами.

Очень низкие показатели холестерина плазмы возможны при:
Патологиях печени.
Именно печень играет ведущую роль при метаболизме холестерина и многих других жировых субстанций. Поэтому любые проблемы с органом, особенно если воспаляются или повреждаются ее клетки, приводит к изменениям уровня жиров. Среди ключевых болезней можно выделить опухоли пени, вирусные гепатиты и серьезные эндокринно-обменные поражения (жировой гепатоз, алкогольное поражение, метаболический синдром). На фоне серьезного снижения активности печеночных клеток снижается уровень холестерина – печень просто не может синтезировать его достаточное количество.
Патологии щитовидной железы.
Резкое снижение или избыточная активность органа, называемые гипотиреозом или тиреотоксикозом соответственно, провоцируют расстройства холестеринового обмена. Хотя окончательно не ясно, как щитовидная железа влияет на обменные процессы, включая жировой метаболизм, но на фоне тиреотоксикоза, когда щитовидная железа синтезирует слишком много тироксина (гормон Т4), резко снижается уровень холестерина. Наряду с этим снижается вес, повышается температура тела, возникают аритмии, потливость и проблемы памяти и внимания, дрожь тела.
Нарушениях кишечного всасывания.
Есть ряд проблем с кишечником, при которых нарушается полноценное всасывание пищевых компонентов. Примером может служить целиакия (глютеновая энтеропатия), на фоне которой может нарушаться усвоение жиров, включая холестерин. Если нарушается работа ферментов кишечника, возникает синдром мальабсорбции (нарушение кишечного всасывания), снижается уровень холестерина. Вне зависимости от того, что и в каких количествах ест пациент, при серьезных проблемах с кишечником холестерин будет снижаться.
Систематическом голодании и диетах для похудения.
Нередко на фоне недоедания и постоянного похудения снижается поступление питательных веществ и минералов. Особенно страдает количество марганца, который связывают со снижением уровня холестерина. Пока этот факт еще изучается, но в лабораторных условиях подтверждение связи низкого холестерина с дефицитом марганца и других минералов уже доказано.
Чем опасен низкий холестерин: неврологические расстройства
Не так давно был обнародован факт, что патологическое снижение уровня холестерина как у мужчин, так и у женщин связано с психическими расстройствами. Особенно это справедливо в отношении развития патологической тревожности и депрессии. Кроме того, исследователи из Южной Кореи обнаружили, что среди пациентов, склонных к суициду, гораздо больше людей с низким холестерином.
Считается, что гипохолестеринемия связана с расстройствами поведения – агрессией и импульсивностью. Есть также данные о том, что люди, которые принимают высокие дозы лекарств, снижающих холестерин, чаще других гибнут от патологий и причин, не связанных с сердцем и сосудами. Нередко это катастрофы и ДТП, несчастные случаи и различные проблемы, связанные с импульсивным поведением.
Но самое опасное, что особенно прицельно изучают, – это риск геморрагического инсульта (или кровоизлияния в мозг). Есть данные, что очень низкий холестерин повышает риск этого осложнения в 5 раз.

Проблемы пищеварения и снижение холестерина
Низкий холестерин типичен для худощавых людей, пациентов, которые страдают проблемами пищеварения или плохо питаются, постоянно сидят на диете. Нарушение всасывания холестерина из пищи и проблемы с метаболизмом могут частично объяснить гипохолестеринемию. Есть категория лиц, которые могут есть много любой пищи, при этом, не набирая вес, у них же чаще отмечаются и сниженные уровни холестерина. при детальном обледовании у них могут выявиться гастриты, панкреатиты или дискинезия желчных путей. Лечение помогает набрать вес, нормализовать пищеварение, но холестерин может оставаться на низком уровне. В этом случае им рекомендуется потребление большего количества насыщенных, животных жиров. Хотя это идет вразрез с принципами здорового питания, но именно для этих людей подобна диета может быть спасением от возможных проблем. Если холестерин не корректировать, возможны проблемы с дыханием, склонность к обильным кровотечениям, нарушения работы сердца и депрессии, нарушения концентрации внимания и несчастные случаи.
Для будущих мам
Исследования, проводимые несколько лет назад в НИИ Генома Человека (США), выяснила, что низкий холестерин при беременности может повышать риск преждевременных родов. Кроме того, ученые также выяснили, что гипохолестеринемия у матери может негативно отражаться на развитии плода, формируя у него дыхательные расстройства и снижение масс тела при рождении.
Связь с тяжелыми болезнями
Нужно понимать, что ни одно из соединений организма не снижается без реальных причин. Поэтому низкий холестерин – это серьезная проблема, значимость которой пока еще изучается. Есть публикации, связывающие снижение уровня холестерина с онкологическими болезнями (миелома, лейкоз, метастатический рак). Также есть данные о том, что гипохолестеринемия cвязана с хроническими инфекциями, аутоиммунными болезнями, преждевременным старением и провокацией системного воспаления. Все эти состояния негативно отражаются на здоровье человека.

Жиры в питании и холестерин: нужно ли их сокращать?
Естественно, что, постоянно слыша о вреде холестерина, люди волей-неволей начинают предвзято относиться ко всем насыщенным жирам. Они стараются полностью исключить пищу с животным жиром и холестерином из своего рациона. Но это неправильно, организм устроен так, чтобы получать из пищи все возможные компоненты, включая насыщенный животный жир. Исключением являются только искусственные, гидрогенизированные, трансжиры. Они однозначно не принесут пользы телу.
Если же речь идет о животном жире натурального происхождения (молоко, мясо животных), небольшие количества этих веществ необходимы телу.
Во-первых, это хороший источник энергии для тела, резервное топливо на случай голодания.
Во-вторых, жиры создают защитную прослойку вокруг органов под кожей, защищая от сотрясений, ударов и переохлаждения.
Проблемы с жировым обменом обычно возникают при избыточном потреблении углеводов и жиров, особенно ненатуральных (гидрогенизированные, трансжиры), на фоне дефицита белка и омега-3 кислот. Кроме того, человек потребляет много крытых жиров с продуктами промышленного производства, которые добавляют для удешевления продукции и повышения ее вкусовых качеств (но не полезности).