При относительной простоте и доступности метод весьма информативен, поэтому он по умолчанию входит в стандартную схему гинекологического осмотра, являясь важной частью скринингового обследования женщин с целью раннего выявления фоновых и предраковых заболеваний.
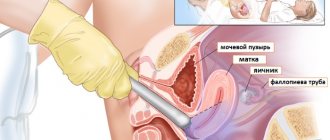
Это безопасная и безболезненная процедура, которая может выполняться на регулярной основе. Забор биологического материала производится врачом-гинекологом с помощью специальных шпателей и щеточек (при наличии видимо измененных участков – прицельно), затем полученный материал переносится на предметные стекла, мазки подсушиваются и маркируются. Подготовленные таким образом мазки направляются в клинико-диагностическую лабораторию, где врачом-лаборантом осуществляется их микроскопия.
Показания для проведения исследования
- скрининг при гинекологическом осмотре – рекомендуется проводить цитологическое исследование ежегодно всем женщинам старше 25 лет, а также тем, кто ведет половую жизнь в возрасте моложе 25 лет;
- динамическое наблюдение пациенток, у которых в мазках ранее были выявлены патологические изменения, а также пациенток, имеющих в анамнезе папилломавирусную инфекцию;
- контроль эффективности проводимого лечения.
Забор материала не производится в период менструального кровотечения, оптимальный срок проведения – не ранее чем на 5-й день менструального цикла и не позднее чем за 5 дней до начала менструации.
Подготовка к выскабливанию
Эндоцервикальный кюретаж является завершающим этапом диагностики. В качестве основной цели данного этапа рассматривают морфологическую верификацию предполагаемого клинического диагноза. Процедуру выполняют при наличии показаний, которые устанавливают по результатам цитологического мазка и кольпоскопического исследования. Пациентке проводят простую и расширенную кольпоскопию. Обнаружение аномальных кольпоскопических признаков служит показанием не только к выскабливанию цервикального канала, но и к прицельной биопсии шейки матки.
С помощью ультразвукового сканирования органов малого таза исключают заболевания матки и придатков. При сочетанной патологии эндометрия и эндоцервикса назначают гистероскопию с РДВ. Также больной рекомендуют выполнить цервикоскопию, которая позволяет визуализировать канал на всем протяжении. Общеклиническое обследование включает общие анализы крови и мочи, исследование крови на ВИЧ, гепатиты В и С, RW. Гинеколог назначает обследование на урогенитальные инфекции (микроскопия мазка, посев на флору), диагностику ИППП методом ПЦР, цитологическое исследование мазков (PAP-тест), тестирование на ВПЧ-инфекцию качественным и количественным методом.
Перед процедурой выскабливания цервикального канала необходимо побрить область наружных половых органов. В течение 2 суток до манипуляции следует исключить половые контакты, использование влагалищных тампонов, спермицидов, спринцеваний. Выскабливание цервикального канала проводят в первую фазу менструального цикла. Подготовка также включает опорожнение мочевого пузыря непосредственно перед процедурой. При сниженном болевом пороге рекомендуют прием обезболивающего препарата за 30-40 минут до манипуляции.
Результаты исследования
Характеристики клеточного материала мазков во многом зависят от возраста пациентки и фазы менструального цикла, в которой были сделаны мазки. В норме в мазках с влагалищной части шейки матки присутствуют клетки плоского эпителия, из цервикального канала – клетки цилиндрического эпителия. Цитологическое исследование помогает выявить признаки, характерные для острых и хронических воспалительных процессов, инфекционного поражения, а также диагностировать предраковые изменения и даже злокачественные новообразования на ранних стадиях.
Неудовлетворительные результаты цитологического исследования – повод для проведения кольпоскопии и биопсии шейки матки (при обнаружении предраковых изменений, подозрении на рак), а также для проведения дальнейших бактериологических исследований, ПЦР-диагностики (при выявлении признаков инфекции). На основании полученных данных, а также результатов гинекологического осмотра и других методов исследования, гинеколог ставит окончательный диагноз и разрабатывает план лечения.
Основная ценность метода в том, что он позволяет выявить предраковые изменения и предотвратить развитие рака шейки матки, выявить рак на ранних, преклинических стадиях и начать своевременное щадящее лечение, что позволит избежать инвалидности и преждевременной смерти.
Жидкостная цитология шейки матки и цервикального канала
Цитологическое исследование соскобов
из цервикального канала и с поверхности шейки матки уже давно входит в обязательный скрининг, рекомендуемый проводить ежегодно женщинам, живущим половой жизнью. Такая необходимость появилась в результате повышения риска развития рака шейки матки у достаточно молодых женщина. Во всем мире рак шейки матки занимает третье место среди онкозаболеваний у женщин, уступая лишь раку молочной железы и кишечника. Следует отметить, что в последнее время рак “помолодел”, то есть случае онкопатологии шейки матки стали наблюдаться чаще у женщин репродуктивного периода, в том время как ранее в группу риска попадали женщины в период менопаузы. Такая тенденция во многом объясняется установленным предрасполагающим фактором развития рака шейки матки, а именно наличием вируса папилломы человека. Данный вирус передается половым путем, длительное время может оставаться незамеченным, так как не вызывает ничего, кроме изменения слизистых оболочек шейки матки и влагалища. Оценить такие изменения может врач во время осмотра, но даже в таком случае заключение носит субъективный характер — врач подозревает о наличии неких изменений, но точно о них можно говорить только оценив материал, полученный из шейки матки. Именно такое исследование вошло в стандарт скрининга рака шейки матки.
Ранее цитологическое исследование
материала экто- и эндоцервикса проводили путем его нанесения на предметное стекло сразу после забора. В настоящее время появилась возможность забора материала в специальную среду, которая способствует лучшему сохранению клеток, очищению их от слизи и загрязнений. Данный метод получил название жидкостной цитологии, так как клетки находятся в жидкости. В лабораторных условиях пробу с материалом центрифугируют и клетки образуют определенный слой, оценивая который врач-цитолог может дать более точное описание цитограммы, снизив возможность ошибки из-за примесей в мазке.
Данный метод позволяет обеспечить высокое качество взятия биоматериала и его длительную сохранность без изменения морфологических свойств клеток, превосходное качество цитологических препаратов и возможность выполнения дополнительных исследований (ВПЧ-тест, иммуноцитохимические исследования), не прибегая к повторному взятию мазка. Таким образом можно минимизировать возможные технические ошибки при проведении исследования — в жидкость помещается цитощетка, на которой сохраняются все полученные клетки. Это позволяет врачам лабораторной диагностики наиболее верно оценить полученный материал. Результат исследования носит не описательный характер, а согласно общепринятой терминологической системы Бетесда (TBS). Данная система оценки мазков используется во всем мире, на ней основана постановка клинического диагноза.
Следует отметить, что окрашивание препарата производится по методу Папаниколау, поэтому данный анализ также носит название ПАП-тест жидкостный. В мазок попадают клетки экзо- и эндоцервикса, при этом особое внимание уделяется тому, присутствуют ли в материале клетки зоны трансформации. Данная зона является переходной между двумя видами эпителиев, большая часть всех изменений начинается именно с зоны трансформации.
Также оценивается адекватность материала, то есть насколько правильно врач произвел забор. Например, при обильных слизистых выделениях, если не проводилась подготовка шейки к забору, материал может содержать недостаточное количество клеток для оценки, и результат может быть недостоверным. Чтобы этого избежать, в отдельной графе врач-лаборант отмечает, насколько качественный материал поступил.
Статистика
Уровень заболеваемости РШМ упал более чем на 50% с середины 1970-х до середины 2000-х годов отчасти из-за увеличения количества скрининговых обследований, позволяющих выявить изменения шейки матки до того, как они станут злокачественными. Снижение показателей заболеваемости среди молодых женщин может быть связано с использованием вакцины против ВПЧ. РШМ чаще всего диагностируется в возрасте от 35 до 44 лет. Средний возраст постановки диагноза 50 лет. Около 20% случаев рак диагностируется после 65 лет. Обычно эти случаи возникают у людей, которые не проходили регулярные обследования на РШМ до достижения возраста 65 лет. 5-летняя выживаемость показывает, какой процент людей живет не менее 5 лет после обнаружения рака. 5-летняя выживаемость для всех людей с раком шейки матки составляет 66%.
После выскабливания
В течение 1 часа после манипуляции пациентка находится под медицинским наблюдением, при удовлетворительном состоянии женщину отпускают домой. Боли тянущего характера и скудные сукровичные выделения из половых путей после выскабливания цервикального канала могут беспокоить в течение нескольких дней. На этот период следует исключить половые контакты, тепловые процедуры (посещение бань, саун). Вопрос о необходимости использования антибактериальных препаратов решается в индивидуальном порядке. Через 10-15 дней необходимо посещение лечащего гинеколога для обсуждения результатов гистологического заключения и определения дальнейшей тактики лечения.
Осложнения после выскабливания цервикального канала встречаются в крайне редких случаях. В отдаленном периоде существует вероятность развития эндометриоза шейки матки, рубцового стеноза канала, истмико-цервикальной недостаточности.
Факторы риска
- Инфекция, вызванная вирусом папилломы человека (ВПЧ).
Самым важным фактором риска рака шейки матки является инфицирование ВПЧ. ВПЧ — обычное явление. Большинство людей заражаются ВПЧ, когда становятся сексуально активными, и большинство людей избавляются от вируса без проблем. Существует более 100 различных типов ВПЧ. Не все они связаны с раком. Типы или штаммы ВПЧ, которые наиболее часто связаны с РШМ — это ВПЧ16 и ВПЧ18. Начало полового акта в более раннем возрасте или наличие нескольких сексуальных партнеров повышает риск заражения ВПЧ высокого риска.
- Ослабленная иммунная система.
Люди с пониженной иммунной системой имеют более высокий риск развития рака шейки матки. Снижение иммунной системы может быть вызвана подавлением иммунитета кортикостероидными препаратами, трансплантацией органов, лечением других типов рака или вирусом иммунодефицита человека (ВИЧ), который является вирусом, вызывающим синдром приобретенного иммунодефицита (СПИД). Когда человек заражен ВИЧ, его иммунная система не способна бороться с раком на ранней стадии.
- Герпес.
Женщины с генитальным герпесом имеют более высокий риск развития РШМ.
- Курение.
У курящих женщин вероятность развития РШМ примерно в два раза выше, чем у женщин, которые не курят.
- Возраст.
Люди моложе 20 лет редко заболевают раком шейки матки, риск возрастает в 30 лет. Женщины старше этой возрастной группы остаются в группе риска и нуждаются в регулярных обследованиях, которые включают мазок Папаниколау и / или ВПЧ.
- Оральные контрацептивы.
Некоторые исследования показывают, что оральные контрацептивы, которые представляют собой противозачаточные таблетки, могут быть связаны с повышенным риском РШМ.
Об аномальных клетках шейки матки, которые могут вызвать рак
РШМ начинается, когда здоровые клетки на поверхности шейки матки изменяются или поражаются вирусом папилломы человека (ВПЧ) и выходят из-под контроля, образуя массу, называемую опухолью. Длительная инфекция шейки матки ВПЧ может привести к раку, что в дальнейшем приведет к онкологическому процессу. Опухоль может быть злокачественной или доброкачественной. Сначала изменения в клетке являются ненормальными, не злокачественными и иногда их называются «атипичными клетками». Ученые считают, что некоторые из этих аномальных изменений являются первым шагом в серии медленных изменений, которые могут привести к злокачественным новообразованиям. Некоторые атипичные клетки исчезают без лечения, но другие могут стать злокачественными. Эта фаза предракового заболевания называется дисплазией шейки матки, то есть аномальным ростом клеток. Иногда ткань дисплазии необходимо удалить, чтобы предотвратить развитие рака. Часто ткань дисплазии может быть удалена или разрушена без вреда для здоровой ткани, но в некоторых случаях для предотвращения рака шейки матки требуется гистерэктомия — это удаление матки и шейки матки.
Показания к процедуре
По рекомендациям гинекологов, Пап-тест следует проводить женщинам после трех лет половой жизни и затем ежегодно в профилактических целях. В том случае если 3 раза подряд тест покажет отрицательный результат, его можно проводить раз в 2-3 года. Существуют так называемые группы риска женщин, склонных к развитию онкологических заболеваний репродуктивных органов.
К ним относятся женщины:
- использующие методы гормональной контрацепции;
- имеющие диагноз бесплодие;
- имеющие диагноз генитальный герпес;
- страдающие от ожирения, нарушения обмена веществ;
- при подготовке к гинекологической операции;
- курящие.
Иногда это обследование назначается внепланово. Например, желательно проведение Пап-теста женщине, планирующей беременность и беременной женщине перед постановкой на учет в женской консультации. Гинекологи рекомендуют проведение процедуры взятия мазка из цервикального канала перед установкой внутриматочной спирали.
Как делают онкоцитологию шейки матки
Полученные мазки изучают в лаборатории. При окрашивании стёкол по Папаниколау оценка производится сотрудниками с помощью микроскопического исследования. Если клеток очень много, и они наслаиваются друг на друга, сделать правильные выводы не всегда является возможным, поэтому врачи-лаборанты рекомендуют повторить тест.
Жидкостная онкоцитология отличается большей информативностью, так как биологические образцы получаются более «чистыми» (нет нагромождения клеток, элементов крови и т.д.). Они готовятся и обрабатываются специальной компьютеризованной системой. При необходимости биологический материал можно подвергнуть дополнительным методам диагностики, например, иммунногистохимическому анализу. Поэтому именно жидкостная онкоцитология считается стандартом в диагностике заболеваний шейки матки, в частности, рака.
Методика проведения
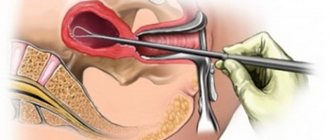
Выскабливание цервикального канала осуществляют в амбулаторных условиях под местной парацервикальной блокадой. Процедуру производят с соблюдением всех правил асептики и антисептики без предварительного расширения шейки и зондирования полости матки. После введения во влагалище двухстворчатых зеркал шейку матки дезинфицируют спиртовым йодным раствором. Для выпрямления маточного канала переднюю губу шейки захватывают однозубым держателем и несколько низводят к входу во влагалище. Выскабливание цервикального канала осуществляют малой острой кюреткой №2. Инструмент вводят только до внутреннего зева. При проникновении кюретки в полость матки в соскоб эндоцервикса попадают клетки эндометрия, что снижает диагностическую ценность метода.
Заостренную поверхность кюретки плотно прижимают к стенке и движениями сверху вниз по направлению от внутреннего зева к наружному выскабливают канал по всей окружности, не извлекая из него инструмент. После выскабливания всех стенок материал, состоящий из крови, слизи, клеточного и тканевого детрита, помещают в емкость с формалином и отправляют на гистологическое исследование. На предметное стекло кюреткой наносят мазок для цитологического исследования. Инструменты извлекают, шейку матки повторно обрабатывают антисептиком. Длительность процедуры выскабливания цервикального канала составляет 3-5 минут.