Что надо знать об инфекции?
Сифилис – венерическое заболевание, известное с древних времен. Инкубационным считается период с заражения до образования твердого шанкра. Средней продолжительностью его считается 21 день, хотя в практике известны варианты и 10, и 90 дней.
Самый частый способ инфицирования — половой. Инфекция также передается:
- вследствие контакта с кровью — ее следами на бритве, шприце, маникюрных принадлежностях;
- внутриутробно от матери к плоду;
- бытовым способом (минимальный процент заражения).
В международной медицинской практике специалисты пользуются категориями врожденного, раннего, позднего сифилиса, его неуточненных форм. В специализированной литературе авторы оперируют понятиями первичного, вторичного, третичного и латентного сифилиса:
- Первичным сифилисом называют период от образования твердого шанкра (язвочки) в точке проникновения бактерии (как правило, на половых органах) до высыпаний на коже. В это время обычно увеличиваются лимфатические узлы. Твердый шанкр исчезает в течение 2-6 недель. На данной стадии болезни в крови пациента нет антител к сифилису, поэтому тест не выявляет инфекцию.
- Вторичный сифилис – стадия болезни, которая начинается через 4-8 недель с момента появления твердого шанкра. Больной ощущает общее недомогание, у него повышается температура тела, возникает головная боль, на коже появляется характерная сыпь. Симптомы могут проявляться с разной степенью тяжести.
- Латентная форма заболевания может протекать бессимптомно. Признаки сифилиса исчезают, но поскольку возбудитель по-прежнему находится в организме, возможны рецидивы в острой форме. Если пациент не прошел лечение, следует ожидать тяжелых системных поражений кожи, костей, суставов, нервной и сердечно-сосудистой системы.
Вероятность инфицирования сифилисом увеличивается при наличии других инфекций, передающихся при сексуальных контактах – хламидиоза, генитального герпеса, папилломовируса. Опасность заразиться при анальном сексуальном контакте, особенно если имеются повреждения слизистых, существенно выше, чем при вагинальном защищенном сексе.
Больной может заразить здорового на любой стадии заболевания. Наиболее опасны первичный и вторичный сифилис, когда дерма и слизистые страдают от активных проявлений болезни. Бактерия Treponema pallidum проникает в организм через микроскопические повреждения кожных и слизистых покров. Вскоре она поражает лимфатическую систему, потом все органы, содержится в слюне, сперме, грудном молоке.
Поздние формы сифилиса: современное состояние проблемы
Сифилис занимает важнейшее место в структуре инфекций, передаваемых половым путем (ИППП), и является социально значимым заболеванием, так как не только наносит большой урон здоровью и репродуктивной функции пациента, но и представляет угрозу экономическому и общественному потенциалу страны [1–7]. 1990-е гг. в Российской Федерации ознаменовались настоящей эпидемией сифилиса, сравнимой по показателям только с далекой допенициллиновой эпохой. В настоящее время ситуация стабилизировалась, однако на фоне постоянного снижения общей заболеваемости наблюдается заметная тенденция роста числа больных поздними формами [1, 8–10]. В Республике Татарстан удельный вес больных поздним сифилисом увеличился с 1991 по 2014 год в 120 раз.
При поздних формах сифилиса немногочисленные сохранившиеся в тканях бледные трепонемы постепенно теряют свои антигенные свойства и ведущая роль переходит к реакциям клеточного иммунитета. На фоне снижения гуморального иммунитета падает напряженность гуморального ответа и уменьшается количество специфических антител, что сопровождается негативацией серологических тестов, в первую очередь нетрепонемных, из которых в настоящее время используется реакция микропреципитации (МРП) [8, 11–13]. Проведенный нами анализ заболеваемости поздним сифилисом с 1991 по 2013 гг. (901 больной) установил, что большая часть этих пациентов (68,8%) выявлена в период с 2005 по 2014 годы после внедрения в 2005 г. серологического тестирования методами иммуноферментного анализа (ИФА) и реакция пассивной гемагглютинации (РПГА). При этом результат МРП у наблюдаемых был отрицательным в 65,7% случаев. Почти все больные инфицировались в период эпидемии сифилиса в 90-е гг. ХХ века. Удлинение диагностического маршрута в подавляющем большинстве случаев было вызвано антибиотикотерапией, причины назначения которой были довольно разнообразны. В 5,0% случаев больные получали в прошлом превентивное лечение (всегда дюрантными препаратами пенициллина) как контактные по сифилису, в 7,3% — лечились по поводу других ИППП, в 13,4% — занимались самолечением или обращались к медицинского бизнеса, в 17,8% — антибиотики были назначены как терапия интеркуррентных заболеваний. Ранее перенесли сифилис 22,8%, из них получили лечение дюрантными препаратами 85,0% пациентов. И, наконец, небольшая часть (4,1%) наблюдалась у дерматовенерологов с диагнозом «ложноположительные серологические реакции». Только треть (29,6%) пациентов до выявления у них поздней формы сифилитической инфекции никогда не болела сифилисом и не лечилась антибиотиками. Обращает на себя внимание, что до установления диагноза треть пациентов наблюдаемой группы (35,6%) тестировалась методами МРП и комплексом серологических реакций (КСР) от одного раза в жизни до нескольких в год с отрицательным результатом.
По нашим данным из всех клинических вариантов позднего сифилиса в настоящее время превалирует скрытая форма (83,0%). Поздний сифилис с симптомами чаще всего манифестирует поражением нервной (13,6%) и сердечно-сосудистой (2,7%) системы. Поздние поражения нервной системы в основном диагностируются в виде патологического процесса в сосудах кровоснабжения головного мозга, который сопровождают эпилептоидные припадки, нарушения чувствительности и речи, ишемические инсульты. Пролиферативные изменения и гуммы в ткани головного или спинного мозга встречаются в виде эпизодов. Кардиоваскулярный поздний сифилис чаще определяется в варианте сифилитического аортита неосложненного или сифилитического аортита, осложненного стенозом устьев венечных артерий и недостаточностью клапанов аорты.
Больные с диагнозом «другие симптомы позднего сифилиса» или более привычный по терминологии «третичный сифилис» в настоящее время встречаются крайне редко. Третичный сифилис (syphilis III tertiaria), названный А. Фурнье «самой злополучной станцией, на которой сталкиваются наиболее важные и тяжелые проявления болезни», в конце ХIХ века занимал 59,4–87,0% от всех его форм [4, 9, 14]. В 1911 г. его удельный вес в городах России составлял 29,6%, в селах — 55,9%, в 1921 г. — от 33,0 до 77,0% в различных регионах РСФСР [1]. После введения в арсенал противосифилитической терапии препаратов мышьяка, а затем антибиотиков регистрация третичной формы стала заметно снижаться и в 70–80 гг. прошлого века составляла всего лишь 3,2% от общей заболеваемости сифилисом [4, 9, 15]. В настоящее время третичные сифилиды встречаются редко, т. к. лечение пенициллином ранних форм предупреждает постэпидемический рост поздних проявлений. Не менее значимыми причинами снижения являются активная диспансерная работа и массовые скрининговые мероприятия, проводившиеся в СССР после вспышки сифилитической инфекции 1970-х годов, а также широкое и бесконтрольное употребление населением антибиотиков [4, 15–17]. В Российской Федерации в 2007 г. было диагностировано 5 случаев гуммозного сифилиса, а в 2008 — ни одного. Однако после внедрения в практику дюрантных препаратов пенициллина ожидается рост поздних форм с клинической симптоматикой, о чем уже имеются сообщения в отечественной и зарубежной литературе. К возврату гуммозного сифилиса, спинной сухотки и прогрессирующего паралича может привести также ассоциация бледной трепонемы с возбудителями других ИППП, особенно с вирусом иммунодефицита человека (ВИЧ), что подтверждает Н. С. Потекаев (2004), наблюдавший ВИЧ-инфицированного больного с диффузным гуммозным менингоэнцефалитом [10, 18–22]. В Республике Татарстан последняя регистрация гуммозной формы относилась к 1960 году. Однако в 2009 г. было диагностировано сразу 2 случая этого клинического варианта инфекции.
Клиническими проявлениями позднего сифилиса являются деструктивные поражения кожи, костей, суставов, внутренних органов и нервной системы (рис. 1–3). Существенно меняется и психика человека. Пациенты становятся «странными», страдают психической неустойчивостью, у них может наблюдаться галлюцинаторный бред [1, 14, 20]. На коже и слизистых оболочках сифилиды проявляются бугорками или гуммами. Поражения опорно-двигательного аппарата протекают тяжело и сопровождаются деструктивными изменениями, главным образом, костей голеней, черепа, грудины, ключицы, локтевой, носовой костей и др. Поздний сифилис костей проявляется в виде остеопериостита или остеомиелита. Остеопериостит может быть ограниченным и диффузным. Ограниченный остеопериостит развивается чаще и представляет собой гумму, которая в своем развитии либо оссифицируется, либо распадается и превращается в типичную гуммозную язву. Через некоторое время появляются секвестры; реже костная гумма оссифицируется. Заживление заканчивается образованием глубокого втянутого рубца. Диффузный остеопериостит — следствие диффузной гуммозной инфильтрации. Обычно он заканчивается оссификацией с образованием костных мозолей. При диффузном гуммозном остеопериостите изменения сходны с ограниченным процессом, но более распространенные, в виде веретенообразного, бугристого утолщения. Особенно хорошо заметны они в средней части гребня большеберцовой и локтевой костей. При остеомиелите гумма либо оссифицируется, либо в ней образуется секвестр. Пациенты жалуются на боль, усиливающуюся в ночное время и при поколачивании по пораженным костям. Иногда секвестрация приводит к развитию гуммозной язвы. В процесс вовлекаются надкостница, корковое, губчатое и мозговое вещество с деструкцией центральной части очага и возникновением реактивного остеосклероза по периферии. В дальнейшем поражаются кортикальный слой кости, надкостница, мягкие ткани, образуется глубокая язва, выделяются костные секвестры, кость становится хрупкой, может возникнуть патологический перелом. На рентгенограмме наблюдается сочетание остеопороза с остеосклерозом. Морфологически наблюдается продуктивно-некротическое воспаление с формированием бугорков, гумм (сифилитическая гранулема) и гуммозных инфильтратов. Гумма и бугорковый сифилид являются инфекционными гранулемами, сопровождающимися выраженными изменениями кровеносных сосудов. Гумма представляет собой обширный очаг коагуляционного некроза, края которого состоят из крупных фибробластов, напоминающих эпителиоидные клетки при туберкулезе. Вокруг определяется воспалительный мононуклеарный инфильтрат из плазмоцитов и небольшого количества лимфоцитов. Гигантские клетки Лангханса встречаются очень редко. В гуммозных инфильтратах наблюдается типичная картина с формированием периваскулярных воспалительных муфт. В сосудах, особенно крупных, отмечается пролиферация эндотелия, вплоть до их облитерации. Иногда по соседству встречаются микроскопические гранулемы, по своему строению практически ничем не отличающиеся от туберкулезных и саркоидных гранулем.
Верификация сифилитического поражения органов в позднем периоде представляет определенные трудности, так как клинические проявления скудны, а серологические реакции информативны лишь в 65–70% случаев. К тому же врачами часто допускаются диагностические ошибки, при этом пациенты получают разнообразное лечение, в том числе хирургическое, которое им противопоказано и не дает желаемого эффекта.
В качестве примера приводим собственное наблюдение.
Больной Л., 1967 г. р. (46 лет), холостой, ведущий беспорядочную половую жизнь, злоупотребляющий алкоголем, в 2006 г. (7 лет назад) обратился к участковому терапевту, с жалобами на слабость в коленных и локтевых суставах, головную боль, головокружение. В участковой поликлинике после проведения рекомендованного стандартами экспресс-обследования на сифилис был получен положительный результат, в связи с чем пациент направлен в районный кожно-венерологический диспансер (КВД). При осмотре проявления сифилиса на коже и слизистых не обнаружены. При этом у пациента имелась объективная неврологическая симптоматика, которая не привлекла внимание дерматовенеролога. Установлен диагноз: сифилис скрытый ранний, проведено лечение препаратами пенициллина средней дюрантности (Бициллин-3). После окончания курса специфической терапии Л. в течение года находился на клинико-серологическом контроле, который самостоятельно прервал. До осени 2013 г. тестирование на сифилис не проводил. Несмотря на выраженные изменения суставов и носовой перегородки, за медицинской помощью не обращался. Только в сентябре 2013 г. при оформлении на работу был обследован серологически с положительным результатом всех тестов (МРП 3+, ИФА пол., РПГА 4+ от 6.09.13). Догоспитальное обследование в районном КВД позволило заподозрить у Л. позднее сифилитическое поражение нервной системы и опорно-двигательного аппарата. Пациент госпитализирован в стационарное отделение КВД.
При поступлении: видимые кожные покровы и слизистые бледные, без высыпаний. Периферические лимфатические узлы не увеличены. Мышцы лица гипотрофичны. Объем движений в шейном отделе позвоночника резко ограничен — повороты головы в обе стороны не более 10 градусов. Движения в плечевых, локтевых и коленных суставах сильно ограничены, суставы деформированы, утолщены. Мышцы конечностей гипотрофичны. Проприорефлексы повышены, d = s, кроме ахилловых, которые снижены, d ≤ s, чувствительность не изменена.
Общий анализ крови: эритроциты 2 190 000, гемоглобин 60 г/л, цветной показатель 0,82, лейкоциты 7 600, эозинофилы 1%, палочкоядерные лейкоциты 2%, сегментоядерные лейкоциты 80%, лимфоциты 12%, моноциты 5%, СОЭ 65 мм/ч.
Общий анализ мочи, биохимический анализ крови — в пределах нормы.
Серологическое обследование: кровь МРП 4+, ИФА положителен, РПГА 4+; ликвор МРП отрицательна, ИФА положителен, РПГА 4+, РИФ-200 4+.
Рентгенография локтевых и коленных суставов: с обеих сторон — резкое сужение суставных щелей, склероз и массивные экостозы сочлененных поверхностей, гуммозный периостит передней поверхности локтевой кости, деструкция костной ткани плечевой кости. Заключение: сифилитическое поражение обоих локтевых и коленных суставов (периостит, остеомиелит, артрит).
Консультация окулиста: ретиносклероз.
Консультация оториноларинголога: обширная перфорация носовой перегородки.
Консультация терапевта: анемия гипохромная тяжелой степени тяжести неуточненного генеза.
Консультация невролога: нейросифилис с бульбарными проявлениями пирамидной недостаточности.
На основании этих данных установлен диагноз: поздний нейросифилис с симптомами А52.1.
Другие симптомы позднего сифилиса (сифилис костей, гумма, сифилис синовиальный) А52.7.
Больному проведены 2 курса специфической терапии: бензилпенициллина натриевая соль кристаллическая по 12 млн ЕД в/в капельно, 2 раза в сутки, 20 дней, перерыв 2 недели. На фоне лечения улучшилось общее самочувствие, уменьшилась головная боль, слабость в суставах.
Приведенное наблюдение свидетельствует о том, что недостаточная осведомленность специалистов о клинических особенностях сифилитической инфекции в ее поздних проявлениях может иметь очень опасные последствия. Особенно удручает то, что удлинение диагностического маршрута произошло по вине дерматовенеролога. Отрицательное отношение пациента к собственному здоровью, возможно, спровоцированное заболеванием, и неадекватные действия лечащего врача привели к тяжелому, калечащему исходу.
При выяснении причин поражения внутренних органов и центральной нервной системы неоценимую помощь оказывает правильно собранный анамнез, который обязательно должен включать следующие сведения.
- Сифилис, перенесенный в прошлом.
- Любые варианты антибактериальной терапии.
- Результаты предыдущих тестирований на сифилис, если они проводились.
- Другие перенесенные в прошлом заболевания.
- Диспансерное наблюдение у специалистов другого профиля.
- У женщин: наличие воспалительных процессов в системе органов репродукции; а также число и исход предыдущих беременностей.
- Характерные жалобы.
- Результаты специальных исследований и консультаций смежных специалистов, если они проводились.
Особую настороженность следует проявлять в отношении пациентов моложе 40 лет, не страдавших до последнего времени какими-либо соматическими заболеваниями. Напоминаем, что любой клинический вариант поздней сифилитической инфекции является показанием для исследования ликвора!
Все вышесказанное позволяет сделать вывод: на сегодня проблема сифилиса остается такой же актуальной, как и много веков назад. В наши дни клинические проявления позднего сифилиса так же многообразны, как и в допенициллиновую эпоху. Гиподиагностика поздних форм иногда приводит к довольно тяжелым, а порой — трагическим последствиям. Обращает на себя внимание то, что многие врачи продолжают делать акценты и верифицировать сифилис только по результатам серологических тестов. Недостаточная осведомленность специалистов о клинических особенностях сифилитической инфекции в ее поздних проявлениях делает необходимым изменение направления организационной работы с ними, а также более активное вмешательство дерматовенерологов в диагностический процесс. Внедрение в лабораторное обследование таких серологических методов, как ИФА и РПГА, позволяет оптимизировать диагностику сифилиса не только в его ранних, но и поздних проявлениях. Рост заболеваемости латентными, висцеральными формами, врожденным и нейросифилисом свидетельствует о несомненной актуальности проблемы и определяет контроль сифилитической инфекции в качестве приоритетного направления в мировом здравоохранении. В этих условиях необходим научно обоснованный подход к анализу постоянно меняющейся ситуации распространения сифилитической инфекции в различных возрастных и профессиональных группах и разных регионах.
Литература
- Дмитриев Г. А., Доля О. В., Васильева Т. И. Сифилис: феномен, эволюция, новация. М.: Бином. 2010. С. 367.
- Кубанова А. А., Лесная И. Н., Кубанов А. А. и др. Разработка новой стратегии контроля над распространением инфекций, передаваемых половым путем, на территории Российской Федерации // Вестник дерматологии и венерологии. 2009. № 3. С. 4–12.
- Кубанова А. А., Мелехина Л. Е., Кубанов А. А. и др. Заболеваемость врожденным сифилисом в Российской Федерации за период 2002–2012 гг. // Вестник дерматологии и венерологии. 2013. № 6. С. 24–32.
- Милич М. В. Эволюция сифилиса. М.: Медицина, 1987. 159 с.
- Чеботарев В. В. Сифилис. Монография. Ставрополь. 2010. С. 444.
- Department of Health and Human Services, Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines // MMWR. 2006. Vol 55. 94 p.
- Lewis D. A., Young H. Syphilis // Sex Transm. Infect. 2006. 82 (Suppl IV). Р. 13–15.
- Катунин Г. Л., Фриго Н. В., Ротанов С. В. и др. Анализ заболеваемости и качества лабораторной диагностики нейросифилиса в Российской Федерации // Вестник дерматологии и венерологии. 2011. № 3. С. 18–26.
- Мавлютова Г. И., Юсупова Л. А. Поражения внутренних органов при ранних и поздних формах сифилитической инфекции. Учебное пособие для врачей. Казань: ООО «Альфа-К», 2014. 55 с.
- Москвин И. П., Бржозовская М. Г., Лукина Ю. С. Гумма позвоночника как проявление третичного сифилиса // Вестник дерматологии и венерологии. 2007. № 1. С. 33–36.
- Рунина А. В., Хайруллин Р. Ф., Рог К. В. и др. Новые рекомбинантные антигены Treponema pallidum Тр0453 и Тр0319 в диагностике сифилиса // Вестник дерматологии и венерологии. 2014. № 3. С. 72–79.
- Фриго Н. В., Манукьян Т. Е., Ротанов С. В. и др. Диагностика ранних форм сифилиса методом иммунохемилюминесценции // Вестник дерматологии и венерологии. 2013. № 3. С. 66–73.
- Herring A., Ballard R., Mabey D., Peeling R. W. WHO/TDR Sexually Transmitted Diseases Diagnostics Initiative. Evaluation of rapid diagnostic tests: syphilis // Nat Rev Microbiol. 2006. 4 (12 Suppl). Р. 33–40.
- Ге А. Г. Курс венерических болезней. Казань, 1903. 598 c.
- Мавлютова Г. И., Юсупова Л. А., Минуллин И. К. Практические аспекты эволюции клинических маркеров сифилитической инфекции. Учебное пособие для врачей. Казань: Медок, 2013. 36 с.
- Hama K., Ishigushi Н., Tuji Т. et al. Neurosyphilis with meziotemporal magnetic resonanse imaging adnormalities // Intern med J. 2008. № 47. Р. 1813–1817.
- Young A., Mc Millan A. Syphilis and the endemic treponematoses. In: McMillan A., Young H., Ogilvie M. M., Scott G. R. Clinical Practice In: Sexually Transmissible Infections. Elsevier Science Limited, London. 2002. Р. 395–459
- Musher D. M. Syphilis, neurosiphilis, penicillin, and AIDS // J. Infect. Dis. 1991. V. 163 (6). P. 1201–1206.
- Norris S. J., Pope V., Johnson R. E., Larsen S. A. Treponema and other human host-assciated spirochetes. In Murray P. R., Baron E. J., Jorgensen J. H., Pfaller M. A., Yolken R. H., eds. Manual of Clinical Microbiology. Washington DC: American Society for Microbiology. 2003. Р. 995-10-71.
- Parc С. Е. Manifestations and treatment of ocular syphilis during an epidemic in France // Sex Transm Dis. 2007. V. 34, № 8. P. 553–556.
- Young A., Mc Millan A. Syphilis and the endemic treponematoses. In: McMillan A., Young H., Ogilvie M. M., Scott G. R. Clinical Practice In: Sexually Transmissible Infections. Elsevier Science Limited, London. 2002. Р. 395–459.
- Monteiro F., Julião B. Oral Manifestation of Tertiary Syphilis // Case Report. Braz. Dent. J. 1999. V. 10 (2). P. 117–121.
Г. И. Мавлютова1, кандидат медицинских наук Л. А. Юсупова, доктор медицинских наук, профессор А. Г. Мисбахова, кандидат медицинских наук
ГБОУ ДПО КГМА МЗ РФ, Казань
1 Контактная информация
Описание исследования
Для диагностики заболевания пользуются серологическими тестами. Они основаны на выявлении антител в крови пациента. Тесты бывают трепонемные и нетрепонемные.
Лабораторное исследование крови «Сифилис RPR» относится к неспецифическим антифосфолипидным тестам модификации VDRL. RPR является более современной версией реакции Вассермана (RW), входит в группу скрининговых нетрепонемных тестов. Он обнаруживает антитела IgG и IgM к липоидному, липопротеиноподобному материалу, высвобожденному из повреждённых клеток больного сифилисом. Тест RPR в соответствии с приказом Министерства здравоохранения РФ используется для первичного скрининга пациентов и наблюдения за процессом лечения сифилиса.
Антитела, которые выявляет лабораторное исследование крови, направлены конкретно против бактерии Treponema pallidum. Исследование не различает тип антител, а показывает суммарный ответ. Они имеются у 80% пациентов с первичным и почти у 100% с ранним, латентным и вторичным сифилисом. Как правило, позитивная реакция на тест выявляется по истечении 7-10 дней после образования первичного шанкра, то есть спустя 3-5 недель после попадания инфекции в организм человека.
Эффективность RPR-теста снижается у хронических больных. Более трети случаев позднего сифилиса им не диагностируются. Сниженный в 4 и более раз в течение 1 года титр RPR у прошедших лечение пациентов свидетельствует о его эффективности. После завершения терапии тест в 98-99 случаях из 100 — отрицательный.
ВАЖНО:
нетрепонемный тест может давать ложнопозитивный результат из-за наличия в крови антител против кардиолипина, обусловленного другими заболеваниями. Подтвердить или снять подозрение на сифилис может трепонемный тест.
Лабораторная диагностика сифилиса
Врач КЛД высшей категории Зорич Анжелика Анатольевна
Антигенное строение бледной трепонемы
Наиболее изучены следующие антигены:
— протеиновые антигены бледной трепонемы; имеют в своем составе фракцию, общую для патогенных и непатогенных трепонем, кроме того, имеется фракция, специфичная только для патогенных трепонем, антитела против них появляются в организме в конце инкубационного периода или в течение первой недели после появления твердого шанкра;
— антигены полисахаридной природы; малоиммуногенны, т.к. антитела против них не достигают значительных титров, поэтому роль этих антител в серодиагностике сифилиса незначительна;
— липидные антигены бледной трепонемы; составляют около 30% сухой массы клетки; помимо липидов бледной трепонемы в организме больного появляется большое количество веществ липидной природы в результате разрушения клеток тканей, в основном, липидов митохондриальных мембран; по-видимому, они имеют такое же строение, как и липидные антигены бледной трепонемы и обладают свойствами аутоантигенов; антитела в организме больного пояляются примерно на 5 — 6й неделе после заражения.
Следовательно, сифилитические антитела могут быть неспецифическими (реагины) и специфическими (противотрепонемными). Реагины направлены против липидных антигенов бледной трепонемы и против аутоантигенов, возникающих вследствие деструкции клеток организма. Следует иметь в виду, что реагины обнаруживаются также в нормальных тканях, и их количество повышается при различных физиологических и патологических состояниях. Эти реагины могут быть причиной так называемых биологических ложноположительных серологических реакций на сифилис.
Специфические антитрепонемные антитела, относящиеся к IgM и IgG, направлены против бледной трепонемы и, так же как и антигены трепонемы, могут быть группоспецифичными и видоспецифичными.
Для определения антител в сыворотке крови больного используют различные серологические реакции, отличающиеся друг от друга чувствительностью, специфичностью, сложностью постановки и стоимостью. Учитывая, что все серологические реакции на сифилис в определенных условиях могут быть ложноположительными, их следует ставить в комплексе и, в случае необходимости, в динамике.
Серологические реакции, в зависимости от выявляемых ими антител, подразделяются на группы:
— липидные (реагиновые) реакции неспецифичные, нетрепонемные:
микрореакции на стекле с липидными антигенами — экспресс-метод диагностики (микрореакции преципитации — МРП, VDRL, CMF, RPR и др.); реакция связывания комплемента (РСК) с липидными антигенами — реакция Вассермана; осадочные реакции (реакция преципитации Кана, цитохолевая реакция Закса — Витебского и др.);
— групповые трепонемные реакции групповые и видоспецифичные:
зависят от антигенов, входящих в состав набора: РСК с протеиновым антигеном Рейтера; реакция иммунофлюоресценции (РИФ); реакция иммунного прилипания (РИП); реакция иммобилизации бледных трепонем (РИТ); РИФ Абс. и ее варианты (IgM FTA ABS, 19S IgM FTA ABS, и др.); реакция непрямой гемагглютинации бледных трепонем (РПГА); иммуноблот IgM, IgG.
Различные серологические реакции используются для различных практических целей. При массовых обследованиях населения и при необходимости экстренного выявления сифилиса используются отборочные реакции (VDRL, RPR, МРП и др.) Для диагностики (подтверждения) сифилиса у кардиологических, психоневрологических, офтальмологических пациентов, а также беременных женщин применяют определение суммарных антител IgM, IgG в любой иммунологической реакции (на сегодняшний день — ИФА). С целью контроля за эффективностью терапии рекомендуют VDRL в количественном исполнении или определение IgM в иммунологической реакции (ИФА). В качестве реакции экспертизы в случаях расхождения трепонемных реакций применяют иммуноблот IgM, IgG. В иммуноблоте используется 5 разделенных антигенов: р15, р17, р22, р45 и р47. Из них специфичными являются 4 белка, р22 — неспецифичен. Поэтому наличие полосы р22 имеет принципиальное значение и в ряде случаев объясняет наличие ложноположительного результата. Наличие даже одной специфичной полосы IgM расценивается как положительный результат, наличие одной специфичной полосы IgG — как сомнительный результат, рекомендуется исследование в динамике и иммуноблот IgM.
Прямые трепонемные тесты
— темнопольная микроскопия: бледная трепонема плохо окрашивается традиционными красителями, поэтому используется темнопольный микроскоп. Материал для исследования при первичном сифилисе — это материал из шанкра, при вторичном — из эрозивных папул.
— ПЦР: — при первичном сифилисе можно исследовать материал из шанкра, при вторичном — из эрозивных папул. При раннем вторичном сифилисе в момент первых высыпаний ДНК можно найти в венозной крови. При обычном мазке из влагалища, шейки матки, уретры — бледная спирохета не определяется. Этот метод всегда рекомендован при отрицательных данных темнопольной микроскопии, приеме системных и местных антибактериальных и антисептических препаратов, наличии микст-инфекции (в особенности герпетической).
Какая динамика серологических исследований при сифилисе?
Антилипидные (неспецифические) антитела образуются через 7-14 дней после образования шанкра или через 4-5 недель после инфицирования. Специфические противотрепонемные антитела IgM обнаруживаются в конце второй недели от момента инфицирования. IgG к трепонемным антигенам появляются приблизительно через 4 недели после контакта. Таким образом, к моменту появления клинических симптомов сифилиса (образование твердого шанкра) в сыворотке крови пациентов можно выявить как специфические IgM, так и специфические IgG (суммарные антитела) . Параметры иммунного ответа могут изменяться в результате проводимого лечения. Адекватное лечение раннего сифилиса приводит к быстрому снижению титров неспецифических антител и специфических IgM, при этом специфические IgG обычно сохраняются в сыворотке крови в течение длительного периода времени, а иногда и всю жизнь.
| РИБТ пол | |||||||||||||||
| противотрепонемные lgG пол. (ИФА, иммуноблот) | |||||||||||||||
| противотрепонемные lgМ пол. (ИФА, иммуноблот) | |||||||||||||||
| реагины (lgМ + lgG) пол. MOP, RPR, VDRL | |||||||||||||||
| лимфаденит | полиаденит | ||||||||||||||
| инк. период | шанкр | первичная розеола | |||||||||||||
| нед | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 |
Ложноположительные серологические реакции на сифилис
В случаях ложноположительных серологических реакций в сыворотке крови обследуемых людей имеются только реагины, но отсутствуют специфичные антигены и антитела.
Различают следущие группы состояний:
— инфекционные заболевания, возбудители которых имеют антигенное сходство с бледной трепонемой (возвратный тиф, фрамбезия, беджель, пинта, лептоспироз, воспалительные процессы, обусловленные трепонемами, сапрофитирующими в полости рта и на половых органах);
-физиологические и патологические состояния, приводящие к изменению обмена веществ, особенно липидного (беременность, подагра, сыпной тиф, малярия, пневмония, лепра, эндокардит, диффузные болезни соединительной ткани, инфаркт миокарда, сотрясение мозга, искусственная иммунизация, онкологические заболевания, отравление свинцом, фосфором, хлороформом, прием сацилата натрия, дигиталиса и пр.);
— технические погрешности при постановке реакций.
Различают острые и хронические ложноположительные реакции. Острые ложноположительные реакции не стойки и их спонтанная негативация происходит в течение 4 — 6 месяцев. Хронические реакции сохраняются положительными более 6 месяцев.
Причинами острых биологически ложноположительных реакций являются беременность (особенно в последние недели ее и в первые 10 дней после родов), воспаление легких, в частности микоплазменной этиологии, корь, энтеровирусная инфекция, инфекционный мононуклеоз, вакцинация, наркомания, алкоголизм. Реже они наблюдаются при активном туберкулезе, скарлатине, вирусной пневмонии, бруцеллезе, риккетсиозах, лептоспирозе, кори, венерической лимфогранулеме, малярии, белковом голодании.
У больных, прекративших принимать наркотики, ложноположительные серологические реакции на сифилис сохраняются до 14 месяцев. Иногда причинами неспецифических серологических реакций бывают обширные травмы, сотрясение мозга, переломы, инфаркт миокарда, а также технические погрешности при постановке реакций.
Хронические ложноположительные стандартные серологические реакции могут наблюдаться у больных лепрой, системной красной волчанкой, тиреоидитом Хашимото, ревматизмом, узелковым периартериитом, циррозом печени, саркоидозом, генерализованной склеродермией, криоглобулиновой пурпурой, злокачественными опухолями, малярией, туберкулезом, бруцеллезом, лептоспирозом, инфекционным мононуклеозом, сахарным диабетом, болезнями крови, гипертонической болезнью, хроническим алкоголизмом и наркоманией. С возрастом количесво ложноположительных результатов увеличивается. У женщин они наблюдаются в 4,5 раза чаще, чем у мужчин. Иногда причины ложноположительных реакций остаются неясными (идиопатические реакции) или они наблюдаются спонтанно в некоторых семьях.
Неспецифические серологические реакции составляют в среднем 0,03 — 2,5 %. Чаще бывают слабоположительными, а если положительными, то с низким титром сифилитических реагинов. При некоторых заболеваниях (лимфомах, хроническом лимфолейкозе, ревматоидном артрите, раке печени) титр их, однако, может быть высоким. При повторном исследовании неспецифические реакции становятся отрицательными или выраженность их снижается, в то время как титр сывороток больных сифилисом остается таким же или нарастает.
При неспецифических результатах наблюдаются расхождения нескольких реакций. Иногда отмечается несовпадение результатов реакций при постановке ее с разными антигенами: c одним антигеном получают положительные результаты, с другим — отрицательные. В случае резкого расхождения исследования надо повторить с новой порцией крови, но не раньше, чем через неделю. Наиболее достоверным критерием истинно сифилитических показаний классических серологических реакций является результат, полученный при исследовании крови с помощью иммуноблота IgM, IgG.
Особенность диагностики сифилиса в «Евромеде»
Неспецифичные реагины определяются RPR тестом с кардиолипиновым антигеном с добавкой угольных частиц. Производитель: HUMAN, Германия.
Серологическая диагностика сифилиса проводится методом иммунохемилюминесценции, при этом определяются суммарные антитела IgM и IgG к специфичным трепонемным антигенам р15, р17, р47 — это такой суммарный мини иммуноблот! Чувствительность и специфичность тест системы более 99%. Производитель ABBOT , Германия.
Показания для проведения анализа
Причин сдать анализ на сифилис много. Их сдают:
- люди с активной сексуальной жизнью, интимными связями с несколькими партнерами;
- после незащищенного полового контакта или изнасилования;
- в рамках подготовки к хирургической операции;
- при оформлении медицинской книжки и допуска на работу;
- беременные и планирующие беременность женщины;
- доноры;
- при появлении изъявлений на коже и слизистых оболочках половых органов;
- при патологических слизистых выделениях из влагалища, уретры;
- если на коже появились высыпания, которые сопровождаются увеличением лимфатических узлов, особенно в паху;
- при болях в суставах и костях.
Описанная симптоматика дает врачу основание направить пациента на анализ крови на сифилис, чтобы подтвердить или снять диагноз. Результаты обследования обеспечивают также более точную диагностику пациентов с иными инфекционными заболеваниями.
Сравнение с другими методами анализов на сифилис
В клинической практике для скринингового (предварительного) обследования на сифилис проводят исследование РМП или улучшенный вариант (РПР).
При положительных данных ставится подтверждающий трепонемный тест — ИФА, РПГА, РИТ (РИБТ), РИФ:
- РМП. Нетрепонемный экспресс-тест, определяющий антитела к трепонеме, срок выполнения — 24 часа. Реакция микропрецепитации позволяет выявить первичный и вторичный сифилис. Показанием к проведению исследования служит наличие симптомов заболевания (сыпь на кожных покровах, язвы на половых органах, увеличенные лимфоузлы). Достоверность теста составляет около 80%;
- РПР. Современный аналог классического анализа Вассермана, обнаруживает антикардиолипиновый тип антител. Реакция плазменных реагинов — модификация РМП, различие между ними заключается в технологических особенностях проведения. Достоверность РПР — 70% (первичная форма), 98% (вторичная форма);
- ИФА. Иммуноферментный тест выявляет иммуноглобулины G, M, применяется в качестве подтверждающего или предварительного анализа на сифилис. Дает позитивный результат с 8-10 недели инфицирования, помогает оценить длительность болезни у пациентов со скрытой, бессимптомной, атипичной клинической картиной, подобрать эффективную индивидуальную терапию. Достоверность ИФА составляет 97-98%;
- РПГА. Реакция пассивной гемагглютинации используется для определения сифилиса любой формы. Диагностическая ценность РПГА при ранней диагностике — 87%, на 2-3 — 98-99%;
- РИТ(РИБТ). Реакция иммобилизации Treponema pallidum базируется на процессе обездвиживания возбудителя в контакте с исследуемой сывороткой. Анализ дает позитивный результат через 3 месяца после инфицирования. Методика чувствительна, надежна, но в техническом отношении представляет определенные сложности — требует специального оборудования, долго выполняется. Достоверность составляет 100% при позднем, раннем, вторичном сифилисе, 90-93% при атипичных формах;
- РИФ. Позволяет определять антитела класса А, уступает РИТ по специфичности. Реакция иммунофлюоресценции дает (+) при латентном/вторичном сифилисе, показывает 95% достоверность при врожденном/третичном сифилисе.
Главное преимущество иммуноблота по сравнению с другими тестами заключается в том, что ответ антиген-антитело не требует дорогих технологий и зависит от массы белка.

Второй плюс — на результат не влияют отсутствие растворимости, нестабильность антигенов.
В анализе есть возможность определить реакцию иммуноглобулинов с несколькими антигенами.
Это имеет большую диагностическую ценность, особенно в сложных случаях.
Тест достаточно прост в исполнении, при необходимости позволяет выявить IgM, IgG изолированно друг от друга.
Цели исследования
Тест на сифилис используется:
- в первичной диагностике заболевания;
- для оценки эффективности назначенной терапии;
- в обследовании женщин, планирующих беременность, для снятия подозрений на латентное течение заболевания;
- для проверки беременных женщин, поскольку даже у инфицированной женщины, прошедшей терапию до 4 месяцев беременности, может родиться здоровый младенец.
Внутриутробное заражение плода обычно происходит от матери, которая болеет сифилисом от нескольких месяцев до трех лет. Беременность больной сифилисом женщины может стать причиной:
- рождения мертвого ребенка;
- позднего (12-16 неделя) выкидыша;
- врожденного раннего и позднего сифилиса у малыша.
Чаще всего поражение плода возникает на 5 месяце беременности или во время прохождения через инфицированные родовые пути. Признаки врожденного раннего заболевания сходны с симптомами вторичного сифилиса. Их диагностируют еще в родовом зале. Симптомы вторичного врожденного заболевания аналогичны третичному сифилису. Их обычно распознают к 5-17 годам. Бесспорным показателем врожденной болезни считают триаду Гетчинсона. Она включает лабиринтную глухоту ребенка, наличие паренхиматозного кератита, дополненную гетчинсоновскими зубами.
Симптомы сифилиса
Когда проходит инкубационный период, протекают следующие стадии инфекции:
1.Первичная.
2.Вторичная ранняя и поздняя.
3.Третичная.
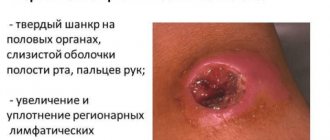
Неуточненное ЗППП может проявляться по-разному, в зависимости от стадии. К первым признакам сифилиса, с которыми следует обратиться к специалисту, относят:
- появление твердого шанкра на слизистых, в частности, на половых органах;
- увеличение лимфоузлов в области поражения ЗППП;
- изменение характера выделений у женщин (густые, с неприятным запахом);
- зуд во влагалище у женщин.
Что касается мужчин, то, если других инфекций нет, симптомы острого протекания инфекции отсутствуют. На пенисе может появиться только красная язва, не причиняющая боли. Далее рассмотрим симптомы каждой стадии.
Расшифровка результатов
Антитела в крови служат маркером, подтверждающим наличие инфекции в организме. Расшифровка данных лабораторного исследования на сифилис зависит от типа и количества выявленных антител. Интерпретацию результатов теста делает лечащий врач.
- Референсные показатели, то есть значения в нормативном диапазоне, означают отрицательный результат.
- Отрицательный результат не дает однозначного ответа. Он возможен как при отсутствии сифилиса, так и при слишком малом сроке инфицирования, когда в крови еще нет антител.
- При рождении ребенка у инфицированной матери отрицательный тест не исключает врожденный сифилис, поскольку антитела могла еще не сформироваться.
- Положительный результат тестирования пациента, который ранее имел отрицательный тест, подтверждает, что он заразился недавно. Также трактуют существенный рост показателей в парных анализах, взятых с недельным интервалом.
- Антитела в анализах крови новорожденного свидетельствуют о врожденном сифилисе.
- Положительный тест является основанием предположить скрытый или возможность третичного сифилиса.
В Санкт-Петербурге сдать анализ на сифилис предлагает Единый медицинский центр. Запись на прием по телефону или через интернет-сервис. Цена указана на сайте.