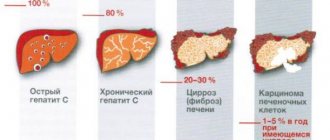
Чем больше переболевших коронавирусной инфекцией, тем понятнее, что для многих заболевание не проходит бесследно. Даже те, кто перенес инфекцию в легкой форме, могут отмечать всевозможные неприятные симптомы. В Минздраве говорят о необходимости проведения для таких пациентов реабилитации и создают специальную комиссию для изучения постковидного синдрома. Это состояние нередко надолго остается даже у тех, кто, казалось бы, болел COVID-19 нетяжело.
Первое время врачи советуют переболевшим возвращаться к обычной жизни аккуратно, беречь себя, не перенапрягаться, соблюдать режим сна и отдыха и правильно питаться, а нагрузки наращивать очень постепенно.
Как проконтролировать последствия болезни? Какие анализы сдать, какие системы проверить? На эти вопросы «РГ — Неделе» ответил медицинский директор Лабораторной службы Хеликс Дмитрий Денисов.
Показания к проведению биохимических анализов крови у детей
- диагностика заболеваний внутренних органов и систем;
- заболевания нарушения обмена веществ;
- заболевания печени, почек, селезенки;
- заболевания связанные с нарушением гормонального обмена;
- инфекционные болезни;
- острые хирургические заболевания;
- подготовка к хирургическим операциям, медицинским манипуляциям;
- наследственные болезни и врожденные отклонения;
- профилактические (скрининговые) исследования;
- контроль эффективности лечения.
Белковая недостаточность
Белковая недостаточность представляет собой болезненное состояние организма, связанное с недостаточным поступлением и усвоением белка либо с его усиленным распадом. Истинный дефицит поступления белков с пищей может развиваться у лиц, длительное время недоедающих, придерживающихся так называемых монодиет, или у вегетарианцев. Вторичный дефицит белка, связанный с его усиленным распадом, может сопровождать целый ряд заболеваний, например тяжелые формы инфекционных заболеваний, ожоги, патологии почек, наследственные нарушения обмена веществ. Белки являются основным строительным материалом организма, поэтому даже легкие формы белковой недостаточности, внешне протекающие бессимптомно, влияют на способность противостоять инфекции или на скорость заживления ран, замедляют рост ногтей и волос, вызывают сухость кожи. Тяжелая белковая недостаточность может нарушить нормальную работу всех органов и систем. Особенно опасен дефицит белка в детском возрасте, так как он способен повлиять на развитие умственных способностей, формирование мышц, замедлить рост ребенка.
Своевременное выявление белковой недостаточности и установление ее причины крайне важно, так как позволяет избежать опасных для жизни осложнений.
Синонимы русские
Дефицит белка, белковая дистрофия, белково-энергетическая недостаточность.
Синонимы английские
Protein Deficiency.
Симптомы
Легкие формы белковой недостаточности чаще всего протекают бессимптомно. Исключение могут составлять наследственно обусловленные дефициты отдельных аминокислот (структурных компонентов молекулы белка), характерные признаки которых наблюдаются в раннем детском возрасте.
Внешние проявления дефицита белка:
- общая слабость;
- прогрессирующее снижение веса;
- ломкость, тусклость и выпадение волос;
- ломкость ногтей;
- сухость и шелушение кожи;
- отеки.
Проявления со стороны нервной системы:
- вялость и повышенная утомляемость;
- головные боли;
- снижение умственной активности;
- неустойчивое настроение;
- бессонница.
Проявления со стороны костно-мышечной системы:
- боли в мышцах и реже в суставах;
- замедленный рост (у детей);
- уменьшение массы и видимого объема мышц;
- мышечная слабость.
Со стороны органов пищеварения:
- повышенная тяга к сладкому;
- тошнота;
- боль и вздутие живота;
- нарушения стула (запор, сменяющийся поносом);
- увеличение печени.
Кто в группе риска?
- Население стран с низким уровнем жизни.
- Вегетарианцы.
- Лица, соблюдающие монодиету или голодающие в целях снижения веса.
- Пациенты с заболеваниями почек.
- Пациенты с заболеваниями органов пищеварения.
- Лица с наследственной предрасположенностью к нарушениям белкового обмена.
- Лица с профессионально обусловленным дефицитом веса: балерины, модели, гимнасты.
- Лица старше 60 лет.
Общая информация о заболевании
Белки относятся к числу основных питательных веществ, выполняющих в организме следующие функции.
- Строительная – белок входит в состав всех клеток человеческого тела и, по сути, является основой существования жизни.
- Каркасная – белки участвуют в образовании волос и ногтей, формируют защитную оболочку глаза, хрящи, сухожилия и связки. Даже такое свойство, как гладкость кожи, напрямую зависит от содержащегося в ней белка.
- Двигательная и сократительная. Белки являются основным компонентом мышечной ткани, обеспечивающим ее работу.
- Транспортная. Многие белки обладают способностью связываться с питательными веществами, содержащимися в крови, и переносить их к органам и тканям. Примером транспортного белка служит гемоглобин, содержащийся в красных кровяных клетках (эритроцитах) и осуществляющий транспорт кислорода.
- Защитная. В организме вырабатываются специфические белки (антитела), обеспечивающие защиту от микроорганизмов и вирусов.
- Ферментативная. Ферментами называются белки, участвующие во всех химических процессах, происходящих в организме (например, в переваривании пищи).
- Гормональная. Большинство гормонов человеческого тела являются белками.
Реализация этих функций происходит за счет белкового обмена – постоянно протекающих процессов образования (синтеза) и распада белка.
Основные причины белковой недостаточности:
- Тяжелые и длительные заболевания требуют от организма использования всех резервов. Белки тратятся на восполнение энергетических затрат, восстановление погибших клеток. При ряде заболеваний происходят значительные потери белка.
- Хронические заболевания почек (гломерулонефрит, почечная недостаточность, нефротический синдром) могут приводить к выделению значительного количества белка с мочой (протеинурии), вызывая падение уровня белка и хроническую белковую недостаточность.
- Цирроз печени и печеночная недостаточность бывают причиной дефицита белка, особенно на поздних стадиях заболевания, когда развиваются отеки – в брюшной полости может скапливаться жидкость, содержащая большое количество белка (асцит). В печени синтезируются многие необходимые организму белки, а вырабатываемые ею пищеварительные ферменты участвуют в их усвоении. При циррозе нормальная работа печени нарушается и может развиваться белковая недостаточность.
- Ожоги (ожоговая болезнь). При термических ожогах на коже могут образовываться пузыри, заполненные содержащей белок жидкостью. Потери белка при вскрытии этих пузырей бывают весьма значительны.
- Для диареи (поноса) характерна значительная потеря жидкости и пищеварительных соков, содержащих белки.
- Злокачественные новообразования на поздних стадиях способны приводить к тяжелой белковой недостаточности. Белок расходуется на рост опухоли, а также теряется при ее распаде и кровотечении. Образующиеся в опухолевых клетках вещества чужеродны организму. Попадая в кровь, они вызывают его отравление продуктами распада (синдром раковой интоксикации), одним из проявлений которого бывает падение уровня белка.
- Сахарный диабет может стать причиной белковой недостаточности за счет усиленного распада белка, а также диабетического поражения почек и вторичной протеинурии.
- Нарушения белково-аминокислотного обмена. Белки являются сложными веществами, которые, подобно цепочке, состоят из звеньев, называемых аминокислотами. Последовательность аминокислот для каждого организма индивидуальна, поэтому поступающий с пищей белок в процессе пищеварения расщепляется до уровня отдельных звеньев, из которых затем составляется собственная последовательность. При этом одни аминокислоты могут образовываться в человеческом организме, другие же (их еще называют незаменимыми) поступают только с пищей. Роль незаменимых аминокислот настолько велика, что без них образование белка становится невозможным. Если какие-либо незаменимые аминокислоты отсутствуют в рационе или не усваиваются, равновесие между распадом и синтезом белка может сместиться в сторону распада и привести к белковой недостаточности.
- Нарушенная усвояемость незаменимых аминокислот относится к наследственным патологиям. В развитии хронической белковой недостаточности наиболее значимы следующие заболевания.
- Фенилкетонурия – нарушение обмена аминокислоты фениланина. Фениланин участвует в образовании практически всех белков человеческого тела, в первую очередь белков нервной системы. Заболевание характеризуется отсутствием или недостаточным уровнем в печени специального белка (фермента), отвечающего за усвоение этой аминокислоты. В результате происходит ее избыточное накопление в тканях. Фенилкетонурия обычно диагностируется в раннем детском возрасте и сопровождается различными расстройствами нервной системы, а также отставанием в физическом развитии. Без лечения может привести к психической инвалидности.
- Обмен тирозина. Тирозин – аминокислота, необходимая для образования одного из основных белковых пигментов человеческого тела – меланина, поэтому одним из проявлений нарушенного его обмена является альбинизм (бледность кожи, обесцвечивание волос и радужной оболочки глаз). Тирозин также требуется для образования гормонов щитовидной железы.
- Нарушения синтеза белка могут приводить к недостаточному образованию белка либо появлению так называемых дефектных, или патологических, белков, которые не способны выполнять свои функции. Например, при таком наследственном заболевании, как серповидно-клеточная анемия, в крови выявляется гемоглобин, который не в состоянии переносить такое же количество кислорода, как нормальный. Причиной приобретенных нарушений белкового синтеза могут стать злокачественные опухоли или прием некоторых лекарственных препаратов.
- Алиментарная (пищеварительная) белковая недостаточность – наиболее частая форма белкового дефицита. Она может развиваться при следующих обстоятельствах:
- Недостаточное поступление белка с пищей. Некоторые диеты предусматривают ограничение животного белка (мяса), замену его растительным или же полный отказ от белков. К белковой недостаточности может также приводить длительное голодание. В последнем случае может начаться необратимый распад белка, представляющий угрозу для жизни.
- Нарушения переваривания белка могут развиваться при заболеваниях желудочно-кишечного тракта, сопровождающихся недостаточной продукцией пищеварительных соков, например при атрофических гастритах с пониженной секреторной функцией.
В зависимости от степени выраженности недостаток белка может приводить к:
- отставанию в умственном и физическом развитии;
- ослаблению памяти и интеллекта;
- ослаблению защитной системы организма.
Диагностика
Белковая недостаточность в первую очередь может быть заподозрена у пациентов с дефицитом массы тела, а также у лиц с симптомами заболеваний, для которых характерен дефицит белков. Для подтверждения диагноза проводится комплекс исследований.
Лабораторные исследования
- Общий анализ крови относится к числу базовых исследований.
- Уровень эритроцитов и гемоглобина может быть понижен (анемия) у пациентов с тяжелыми формами белковой недостаточности при общем истощении. Нормальное содержание эритроцитов при низком уровне гемоглобина может наблюдаться при его недостаточном образовании или избыточном разрушении. Такое состояние называется гипохромной анемией.
- Лейкоциты. Рост числа лейкоцитов с появлением в лейкоцитарной формуле молодых клеточных может указывать на инфекционно-воспалительный процесс, явившийся причиной белковой недостаточности.
- Скорость оседания эритроцитов (СОЭ) также относится к показателям, указывающим на воспалительный процесс как причину белкового дефицита.
- Общий анализ мочи является основным при исключении или подтверждении почечной причины белковой недостаточности. Включает в себя изучение следующих параметров.
- Цвет мочи. В норме оценивается как соломенно-желтый. Красное или коричневое окрашивание может наблюдаться при поступлении в мочу крови (гематурия) и указывать на серьезные почечные расстройства. Темно-коричневая моча, особенно в сочетании с желтушностью, характерна для заболеваний печени.
- Прозрачность. Нормальная моча прозрачна. При заболеваниях почек она бывает мутной за счет значительного содержания гноя (пиурия) или солей.
- Удельный вес мочи – показатель эффективности работы почек. При белковой недостаточности, вызванной поражением почек, он может значительно снижаться.
- Белок в анализе мочи в норме отсутствует. При положительном тесте (протеинурии) проводят количественное определение белка в моче и обязательно исследуют его состав. Альбумин – наиболее часто выявляемый вид белка, однако могут обнаруживаться и другие белки, например иммуноглобулины, гемоглобин, миоглобин и другие. Степень протеинурии позволяет косвенно судить об уровне и тяжести поражения почек.
- Исследование мочи с помощью специальных тест-полосок проводится для выявления протеинурии – выделения белка с мочой. Положительный результат может стать первым указателем на почечное происхождение белковой недостаточности. В таком случае необходима микроскопия осадка. Исследование осадка мочи:
- Красные кровяные клетки – эритроциты белковой недостаточности, обусловленной патологией почек, могут присутствовать в моче в большом количестве. Наличие измененных обесцвеченных эритроцитов позволяет заподозрить поражение клубочков (гломерулонефрит).
- Цилиндры формируются в почечных канальцах из белка, лейкоцитов, эритроцитов, эпителия. Выявление цилиндров, особенно белковых, может указывать на почечное происхождение белковой недостаточности.
- Белок в сыворотке крови. Исследование является «золотым стандартом» при изучении белкового обмена и подтверждении белковой недостаточности. Уровни белка в плазме крови и тканях находятся в состоянии равновесия. При потере тканевого белка уровень белков плазмы также снижается, что и определяет значимость этого параметра.
- Белковые фракции сыворотки крови. Определение количественного состава и соотношения видов белка в сыворотке крови. Общий белок сыворотки представлен альбуминами и глобулинами, выполняющими различные функции. Основную часть составляет альбумин – главный строительный белок организма. Колебания его уровня в наибольшей степени отражают состояние белкового обмена. Глобулины более специфичны по своему предназначению. Это белки защитной системы, маркеры воспалительных реакций и специальные транспортные белки. При различных патологических состояниях соотношение и количество белков того или иного вида может существенно меняться, а в некоторых случаях появляются дополнительные (патологические) белковые фракции. По соотношению отдельных фракций белкового состава крови в некоторой степени можно судить о причине белковой недостаточности. Например, при поражении печени и почек может снижаться уровень альбумина. Глобулины повышаются при воспалительных процессах, отражая активность воспаления или иммунной (защитной) системы. Снижение уровня глобулинов может указывать на заболевания почечных канальцев, а также наблюдаться при нарушенной функции печени и при угнетении иммунной системы организма (как при тяжелых формах сепсиса).
- Глюкоза (сахар крови). Определение уровня глюкозы может быть назначено при подозрении на белковую недостаточность, обусловленную сахарным диабетом. Поражение почек при сахарном диабете (диабетическая нефропатия), а также усиление распада белка могут быть причиной белковой недостаточности.
- Мочевина и креатинин в сыворотке крови. Это вещества, образующиеся в процессе распада белков. При интенсивном разрушении белка уровень их в крови может повышаться. Показатель следует оценивать вместе с уровнем мочевины в суточной моче.
- Мочевина в суточной моче отражает эффективность работы почек. При интенсивном распаде белка может существенно повышаться. Низкий уровень мочевины в моче при повышении его в крови больше характерен для почечной недостаточности.
- Креатинин в суточной моче – индикатор нарушения выделительной способности почек, о которой свидетельствует снижение его уровня. Для более точной оценки рассчитывается клиренс креатинина, представляющий собой соотношение его уровней в суточной моче и крови. При почечных формах белковой недостаточности этот показатель может существенно снижаться.
- Копрограмма – исследование кала, позволяющее выявить возможные нарушения основных этапов пищеварения. Оценивается химический состав каловых масс, их цвет, запах, консистенция, выявляются отдельные виды микроорганизмов (дисбактериоз). Анализ позволяет оценить активность основных ферментов печени, желудочного и кишечного сока, поджелудочной железы. При белковой недостаточности, вызванной нарушением усвоения белка, в каловых массах могут обнаруживаться непереваренные мышечные волокна.
Дополнительные (инструментальные) методы исследования
Объем диагностических исследований зависит от предполагаемой причины белковой недостаточности и должен определяться лечащим врачом. К числу основных методов диагностики относятся:
- Ультразвуковое исследование органов брюшной полости. Врач может назначить его, чтобы исключить заболевания печени и поджелудочной железы, а также почек. оно сочетает в себе высокую информативность и безопасность для пациента. Ультразвук проходит сквозь мягкие ткани до исследуемого органа и, отразившись, возвращается обратно. Полученное изображение передается на монитор. Исследование позволяет оценить размеры внутренних органов, структуру их тканей, выявить опухолевое поражение или кисту, исключить наличие жидкости в брюшной полости. При необходимости исследование может быть дополнено биопсией под УЗИ-контролем.
- Эзофагогастродуоденоскопия. Представляет собой непосредственный осмотр пищевода, желудка и двенадцатиперстной кишки. Оценивается проходимость верхних отделов пищеварительного тракта, состояние слизистой оболочки, степень ее воспаления или атрофии. В процессе исследования может быть взят фрагмент ткани на анализ (биопсия). Наряду с УЗИ гастроскопия является обязательной при подозрении на алиментарный характер белковой недостаточности.
- Суточная РН-метрия. Это изучение суточных колебаний кислотности желудочного сока. Зонд с размещенным на его конце датчиком помещается в желудок, и информация, поступающая с него, записывается портативным устройством, закрепленным на поясе пациента. Основная часть белка, поступающего с пищей, переваривается в желудке под воздействием соляной кислоты и пепсина – фермента, расщепляющего белок. Если кислотность желудочного сока снижена, переваривание белка может быть нарушено.
- Энтероскопия (интестиноскопия). Осмотр тонкой кишки. Исследование по своим возможностям аналогично гастроскопии, но технически более сложно, так как предусматривает осмотр всей тонкой кишки. Позволяет оценить состояние слизистой, исключить эрозивное поражение и взять содержимое на анализ для исключения инфекционного процесса.
- Колоноскопия – осмотр толстой кишки. При белковой недостаточности может назначаться пациентам с подозрением на опухоль кишечника или язвенные колиты, при которых вероятна значительная потеря белка.
Лечение
Лечение белковой недостаточности направлено на восполнение объема белка и нормализацию белкового обмена. Одновременно лечится основное заболевание.
Оно может включать в себя следующие пункты.
- Рекомендации по сбалансированной или обогащенной белком диете (с достаточным количеством животных белков). Включение в рацион мяса, яиц, рыбы, икры. Пациентам с белковой недостаточностью, обусловленной заболеваниями почек, печени, сахарным диабетом, диету должен подбирать лечащий врач, учитывая особенности течения основного заболевания. Такая коррекция режима питания может оказаться единственной необходимой мерой при легкой форме белкового дефицита.
- Медикаментозные средства:
- растворы, содержащие комплекс аминокислот, или белковые компоненты крови, предназначенные для внутривенного введения; лечение этими препаратами осуществляется под строгим контролем врача в условиях стационара;
- специальные смеси для питания могут назначаться пациентам с тяжелыми формами белкового дефицита при заболеваниях желудочно-кишечного тракта или в послеоперационном периоде; это специальные белковые коктейли, которые вводятся в желудок или двенадцатиперстную кишку по зонду при невозможности нормального питания;
- пищеварительные ферменты употребляются с заместительной целью пациентами, у которых их производится недостаточно.
Профилактика
- Рациональное питание с достаточным количеством растительных и животных белков.
- Обязательный врачебный контроль при диете, жестко ограничивающей рацион, или при курсах лечебного голодания.
- Своевременное выявление и лечение заболеваний, увеличивающих риск развития беловой недостаточности.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
- Общий анализ мочи с микроскопией
- Проба Реберга (клиренс эндогенного креатинина)
- Мочевина в суточной моче
- Креатинин в суточной моче
- Белок общий в моче
- Белок общий в сыворотке
- Белковые фракции в сыворотке
- Креатинин в сыворотке
- Мочевина в сыворотке
- Глюкоза в плазме
- Копрограмма
Особенности проведения биохимических исследований крови у детей
Нормативные биохимические показатели у ребенка изменяются в течение жизни. Поэтому при лабораторной диагностике биологических жидкостей обычно выделяю четыре основных возрастных периода:
- новорожденный — первые четыре недели жизни;
- младенец — от четырех недель до двух лет;
- ребенок – от двух лет до полового созревания;
- подростковый возраст – от возраста полового созревания до вступления во взрослую жизнь.
Например, в периоде новорожденности нормативные показатели для глюкозы, кальция и магния ниже, тогда как уровень мочевины и билирубина выше, чем у других возрастных групп. У новорожденных и младенцев, родившихся недоношенными, могут существенно отличаться показатели уровни гормонов.
Малый вес новорожденного или младенца, небольшие размеры его тела и некоторые другие особенности накладывают особые требования к высокой квалификации медицинского персонала, осуществляющего забор образцов материала для биохимического исследования. Например, особое умение требуется для забора капиллярной крови у новорожденных и младенцев: чрезмерное сжатие капилляров при выдавливании капель крови может привести к разрушению ее клеток, что в свою очередь исказит картину содержания в крови калия, магния, фосфатов и некоторых ферментов.
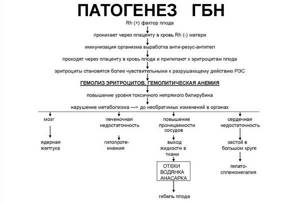
Гемолитическая болезнь (ГБН) — симптомы и лечение
Развитие гемолитической болезни возможно лишь при контакте крови матери и плода. Во время беременности благодаря плаценте эритроциты плода попадают в организм матери в незначительном количестве, недостаточном для выработки антител. В момент родоразрешения, вследствие абортов, выкидышей или осложнённых беременностей эритроциты проникают в кровоток матери в большом количестве, что вызывает выработку антител класса М (IgM). Эти антитела образуются почти сразу после контакта с резус-положительной кровью плода. Они обеспечивают временный иммунитет от любых чужеродных веществ, однако IgM не способны проникать через плаценту к ребёнку.
Антитела класса М затем трансформируются в антитела класса G (IgG). Они вырабатываются через 3 месяца после контакта с резус-положительными эритроцитами, обеспечивают длительный иммунитет в течение нескольких лет и способны пройти через плаценту в кровь плода. Этим объясняется тот факт, что при первой беременности эти иммунные частицы для плода не опасны, ведь при нормально протекающей беременности кровь ребёнка смешивается с кровью матери лишь на последних месяцах беременности или после родов, когда IgG ещё не выработались.
При первой беременности происходит лишь узнавание эритроцитов плода, т. е. первичный иммунный ответ, который ещё называют «раздражением» иммунной системы матери. Также для этого процесса используется термин «сенсибилизация», а применимо к резус-конфликту — «резус-сенсибилизация». Первичный иммунный ответ не опасен для плода.
Как правило, конфликт по резус-фактору развивается при повторной беременности. Это связано с тем, что к моменту следующего зачатия в организме матери уже присутствуют антитела класса G, поэтому они начинают атаковать эритроциты плода уже на ранних сроках. В связи с этим вероятность развития данного заболевания, как и тяжесть, растёт с каждой последующей беременностью. Болезнь встречается у 63 % детей от женщин с сенсибилизацией.
Важно понимать, что в случае аборта при первой беременности, независимо от способа его проведения, вероятность возникновения сенсибилизации (выработки антител) у женщин с отрицательным резус-фактором значительно увеличивается. Вместе с тем увеличивается и риск бесплодия.
Материнские антитела разрушают эритроциты плода в печени и селезёнке, что нарушает работу этих органов. При большом количестве антител поражение красных клеток крови происходит внутри сосудов. В ответ на гибель эритроцитов печень, селезёнка и костный мозг начинают вырабатывать ретикулоциты (клетки-предшественники эритроцитов), что приводит к их увеличению. Это объясняет развитие симптома анемии и гепатоспленомегалии (увеличения печени и селезёнки) [7].
Продуктом распада эритроцитов является непрямой билирубин — желчный пигмент. Билирубин является токсичным ферментом, который повреждает ткани головного мозга, печени, лёгких, почек и т. д. Критическое повышение уровня непрямого билирубина приводит к необратимому повреждению структур головного мозга — билирубиновой энцефалопатии (ядерной желтухе).
Факторами развития ядерной желтухи являются недоношенность, инфекции, гипоксия (недостаток кислорода у плода), метаболические нарушения (сниженный или повышенный уровень глюкозы в крови), кровоизлияния, приём некоторых лекарственных препаратов (сульфаниламиды, салицилаты, фуросемид, диазепам и т. д.) и употребление алкоголя [2].
Что сделать, чтобы ребенок не боялся забора крови из вены или из пальца:
Анализы крови могут вызывать у детей определенные страхи (дети могут бояться болезненных ощущений или вида крови), поэтому постарайтесь заранее рассказать ребенку о том, что никакого вреда ему не будет причинено.
Медицинский персонал нашего центра отлично умеет работать с маленькими детьми, вы можете не волноваться, забор крови будет произведен быстро, профессионально, наши медсестры стараются брать кровь и из вены и из пальца так, чтобы малыши не боялись и не плакали.
Для мам: если вы беспокоитесь, что малыш плохо воспримет взятие крови из вены или из пальца, вы можете предварительно дома поиграть с ребенком в «анализы» на мягкой игрушке, показывая, как проходит процедура взятия крови из вены. Повторение игровой процедуры с ребенком несколько раз позволит значительно снизить уровень страха от неизвестности предстоящей процедуры.
Во время забора материала для исследования у ребенка находитесь с ним рядом, отвлекая его внимание устным счетом или повторением алфавита.
Какие симптомы должны насторожить родителей?
Если у детей в возрасте до года температура 37,2°C считается нормальной, то по мере взросления ребенка такие показатели перестают считаться нормой. Как правило, помимо повышения температуры тела до субфебрильных величин, ребенка могут беспокоить:
- вялость и апатия, малыш не такой активный, как обычно;
- плохой аппетит, отказ от еды и воды;
- беспокойный сон, нервозность и капризное поведение перед сном;
- повышенное потоотделение, одежда после сна становится мокрой;
- спутанность сознания и учащенное дыхание.
Обращаем внимание родителей на то, что величина температуры не указывает на степень тяжести заболевания. Лучше всего об этом говорят вышеперечисленные симптомы.
Как проводят забор крови для биохимических исследований?
Забор крови у новорожденных производят из пяточки, путем прокола кожи тонким детским скарификатором. У младенцев старше месяца кровь забирается из локтевой вены.
Во всех случаях медсестра обрабатывает поверхность кожи антисептическим спреем или раствором. Для увеличения порции крови в вене перед исследованием ее ненадолго пережимают турникетом (мягким жгутом). Затем в вену вводится тонкая игла, через которую кровь поступает в пробирку или шприц. После забора крови место укола обрабатывается антисептиком, и на него накладывается повязка или пластырь.
Расшифровка и интерпретация результатов биохимических исследований крови
В предоставляемой лабораторией распечатке результатов исследования биохимических показателей будут указаны уровни содержания в плазме крови исследуемых веществ и нормативные показатели для возраста ребенка.
Оценку полученных результатов должен производить педиатр или врач-специалист, назначивший исследование. На основании полученных биохимических анализов врач назначит лечение или предложит провести дополнительные исследования для уточнения диагноза.
Биохимические исследования является информативным, быстрым и безопасным методом исследования состояния организма ребенка и особенностей функционирования отдельных внутренних органов и систем, которое позволяет точно установить диагноз и провести требуемое лечение с максимальной эффективностью, либо избавиться от тревог и сомнений по поводу состояния здоровья Вашего малыша.
Получить дополнительную информацию о биохимических исследованиях и записаться на анализы в медицинском можно по телефону.
Нужно ли сбивать температуру 37,5 °С?
Ни для кого не секрет, что повышение температуры – это иммунный ответ организма на инфекционную агрессию, попавшую в организм. При повышенной температуре гибнут патогенные вирусы и микробы, поэтому до 38°С сбивать её не рекомендуется.
Данные показания термометра – не повод для приема жаропонижающих средств, лучше дать организму возможность максимально эффективно использовать собственные защитные механизмы.
Сбивать субфебрильную температуру можно только в том случае, если она плохо переносится ребенком, имеются признаки выраженной интоксикации или высок риск развития сердечных осложнений. В таких случаях необходимо как можно быстрее обратиться к врачу.
Однако, при температуре свыше 38,5°С уже стоит принимать меры по её снижению, так как ситуация может осложниться.