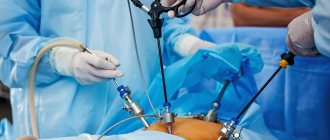
Лапароскопическая холецистэктомия ― это малоинвазивная операция по удалению желчного пузыря, которая считается золотым стандартом лечения всех видов и осложнений желчнокаменной болезни. Пройти соответствующее обследование, предоперационную подготовку и хирургическое вмешательство вы сможете в клинике «Чудо Доктор» в Москве. Специалисты нашего центра располагают современным медицинским оборудованием и обладают обширным опытом проведения лапароскопических операций.
Виды холецистэктомии
Если терапевтическое лечение желчного не приносит результатов или есть явные показания к оперативному вмешательству, врачи клиники ЦКБ РАН в Москве дадут рекомендации по выбору метода операции. Это может быть классическая открытая холецистэктомия, операция на желчном пузыре эндоскопическим способом или хирургическое вмешательство из минидоступа.
- Лапароскопическая холецистэктомия – вмешательство, которое отличается малой операционной травмой, быстрым и достаточно легким восстановлением. Через проколы в брюшной стенке вводятся инструменты и видеокамера. В результате нагнетания воздуха обеспечивается обзор для проведения необходимых операций. В некоторых случаях по завершении операции врач обеспечивает дренирование жидкости из подпеченочного пространства. Через 2-3 дня пациент самостоятельно покидает отделение и восстанавливается в домашних условиях.
- Операция из мини доступа (разрез 3-7 см) – объективным желанием большинства пациентов является проведения лапароскопической операции холецистэктомии желчного пузыря. Однако не для всех клинических случаев такой вид хирургического лечения подходит. С целью снижения степени травматизма в ходе удаления желчного пузыря может быть принято решение о проведении операции из минидоступа под правой реберной дугой – это компромиссный вариант между традиционной полостной операцией и лапароскопической.
Если вам показана плановая операция (лапароскопическая холецистэктомия), обращайтесь к специалистам ЦКБ РАН. В условиях современного стационара мы проводим на высоком уровне любые операции по удалению желчного – однопортовые, ретроградные (от шейки), антеградные (от дна). Уточнить стоимость операции можно в прайсе на сайте клиники. Однако лучше получить всю информацию оцене и рекомендации по виду непосредственно на консультации специалистов ЦКБ.
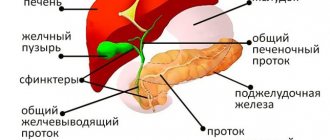
Лапароскопическая холецистэктомия – это малоинвазивная операция удаления желчного пузыря с использованием лапароскопической технологии – через сантиметровый разрез. Сегодня это единственный способ планового лечения хронического холецистита.
Операция считается наиболее часто выполняемой из всех проводимых на внутренних органах.
Противопоказания к лапароскопии
Среди противопоказаний к проведению лапароскопии следующие:
- декомпенсированная гипертоническая болезнь, сопровождающаяся гипертоническими кризами;
- понижение свёртываемости крови, гемофилия.
- декомпенсированная дыхательная недостаточность;
- значительное вздутие живота,
- вентральные грыжи со склонностью к ущемлению;
- абсцессы брюшной полости;
- наличие большого числа свищей, рубцов передней брюшной стенки.
Если вы задумались, где сделать лапароскопическую операцию в Москве, обращайтесь в Клинический госпиталь на Яузе. Наши специалисты проведут тщательную диагностику и при необходимости выполнят хирургическое вмешательство.
Показания к проведению лапароскопической операции
Сначала принимается решение о необходимости проведения операции, а затем уже выбирается методика. В настоящее время использование лапароскопической методики считается оправданным при любом возрасте пациентов, даже при наличии избыточного веса.
Лапароскопическая холецистэктомия показана при следующих заболеваниях:
- Холецистит, не поддающийся лечению консервативными методами;
- Холестероз желчного пузыря;
- Холецистит в острой стадии;
- Холецистолитиаз, проходящий бессимптомно;
- Опухоли желчного пузыря (в том числе папилломы).
Если заболевание сопровождается болями, пациенты не удивляются назначенной операции.
Когда заболевание проходит бессимптомно, и выявляется случайно, также рекомендовано оперативное лечение. В этом случае операция переносится легче.
При данном диагнозе возможно развитие папиллом – доброкачественных опухолей, поэтому операция начинается с подробного осмотра полости на предмет разрастания опухолевого образования. Если имеют сомнения в доброкачественности образования, выполняется переход от лапаротомии к открытому типу хирургического вмешательства – полостной операции.
Зачем делают стентирование
Только у 20% пациентов с раком печени, желчных протоков и поджелудочной железы проводится радикальная хирургическая операция для удаления опухоли. Остальным показано лишь паллиативное лечение. Даже после радикальных операций у большинства больных рак рецидивирует.
Одной из основных задач паллиативного лечения является устранение или предотвращение развития механической желтухи. Для этого требуется обеспечить нормальный отток желчи. Достичь этой цели можно двумя методами:
- хирургические операции, направленные на формирование обходного пути для оттока желчи в кишечник;
- малоинвазивные процедуры по восстановлению проходимости желчных протоков и профилактике повторного опухолевого стеноза.
Стентирование желчных протоков – малоинвазивный метод лечения, который у многих пациентов позволяет избежать большой операции.

9500 пациентов ежегодно
- Принимаем пациентов 24/7
- Стабилизация состояния, реанимация, медицинский уход
Перезвоните мне!
Когда лапаротомная холецистэктомия недопустима?
Абсолютные противопоказания:
- Плохая свертываемость крови;
- Патология жизненно важных функций в стадии декомпенсации;
- Критическое состояние пациента.
Относительные противопоказания определяются, как правило, укомплектованностью клиники современным оборудованием, индивидуальными особенностями больного и опытом хирурга. Вопрос применения методики – совместное решение хирурга и анестезиолога.
Существуют ситуации, когда выполнить операцию не представляется возможным из-за анатомических отклонений или воспалительного процесса. В этих случаях производится открытая операция.
Варианты стентов
Для стентирования применяются пластиковые или металлические стенты. Пластиковые применяются редко и являются временными. Они имеют короткий срок службы из-за формирования бактериальных биопленок и отложения камней, состоящих из солей желчных кислот.
Металлические стенты бывают с покрытием и без покрытия. Стенты без покрытия недолговечны: через ячейки стента прорастает опухолевая ткань и повторно блокирует желчевыводящие протоки. В итоге желтуха может развиться повторно уже через несколько недель.
В клинике НАКФФ применяются саморасправляющиесянитиноловые стенты с полимерным покрытием. Он вводится в сложенном виде, а внутри желчных протоков стент расправляется, и его диаметр увеличивается в 3-4 раза. Это важно для обеспечения длительности эффекта: чем больше диаметр, тем меньше риск повторной опухолевой обструкции. Так как стент представляет собой ячеистую структуру, через ячейки может прорастать опухоль. Чтобы избежать этого явления, стенты покрывают тонкой пленкой из полиуретана, силикона или полиэтилена.
Лучшими считаются стенты с антирефлюксным механизмом. Они имеют клапан, который предотвращает попадание содержимого кишечника в желчные протоки. Больше половины этих стентов остаются функциональными через 1 год после установки.
Среднее время функционирования разных видов стентов до развития опухолевой обструкции:
- пластиковые – 3,5 месяцев;
- металлические без покрытия – 5 месяцев;
- покрытые стенты – 10 месяцев;
- частично покрытые с антирефлюксным механизмом – 15 месяцев.
Длину и диаметр стента врачи подбирают индивидуально, в зависимости от протяженности и локализации стриктуры (зоны сужения протока). Правильный выбор размеров снижает риск миграции стента после его установки.
Подготовительный период
Проводится обследование для оценки состояния организма и выявления сопутствующих заболеваний:
- Физикальное обследование:
- Анализы крови и мочи;
- УЗИ внутренних органов;
- ЭКГ;
- Рентген или флюорография грудной клетки;
- Осмотр врачей;
- Эзофагогастродуоденоскопия.
Этот список может быть расширен за счет колоноскопии, МРТ и эндоскопической ретроградной холангиопанкреатографии.
Кроме этого необходимо:
- Заблаговременно ввести в меню только легкую пищу;
- Поставить очистительную клизму дважды перед операцией – вечером и утром;
- При необходимости может быть назначенэспумизан;
- Принять душ.
Все лекарства принимаются только по согласованию с врачом.
Варианты стентирования
В медицине используется два вида стентирования, в зависимости от операционного доступа:
- эндоскопическое (ретроградное) стентирование – выполняется через двенадцатиперстную кишку (инструменты вводятся в неё через ротовую полость);
- чрескожное (антеградное) стентирование – через прокол на животе.
В некоторых случаях используются сразу оба доступа.
Методики установления стента являются не конкурирующими, а взаимодополняющими. В разных ситуациях может быть предпочтительным тот или иной способ.

Наш эксперт в этой сфере:
Иванов Антон Александрович
Медицинский директор, врач онколог-хирург, к.м.н
Позвонить врачу
Позвонить врачу
Ход операции
Лапаротомная холецистэктомия проводится под общим наркозом и длится примерно 40 минут. Этапы процедуры следующие:
- В брюшную полость вводят углекислый газ.
- Вводятся трубки с клапанами, чтобы можно было вставить инструменты, не выпуская газ, и трубка с видеокамерой – лапароскоп. На мониторах отражается ход операции с многократным увеличением.
- Устанавливают троакары.
- Специальными инструментами удерживают желчный пузырь, пережимают клипсами проток и артерию.
- Желчный пузырь отделяют и удаляют.
- Проводят дренирование брюшной полости.
Операция по удалению желчного пузыря
Пациент вводится в состояние глубокого сна при помощи общего наркоза.
Врач выполняет несколько проколов брюшной полости, через которые вводятся троакары ― небольшие полые трубки диаметром около 2 см. Через одну из них нагнетается углекислый газ, через вторую вводятся видеокамера и осветительный прибор, через третью и четвертую ― хирургические инструменты.
Сначала врач выполняет осмотр брюшной полости, особое внимание уделяя печени и желчному пузырю. За счет нагнетания газа создается рабочее пространство для проведения операции.
Во время лапароскопии желчный пузырь осторожно извлекается из печеночного ложа и выводится наружу через один из проколов.
Врач еще раз осматривает брюшную полость пациента. Если есть кровоточащие сосуды, они аккуратно коагулируются. После этого троакары вынимаются, а проколы брюшной стенки зашиваются. При необходимости через один из проколов выводится дренаж.
Реабилитация после операции
Лапароскопия желчного пузыря длится около 40 минут, после чего врач накладывает саморассасывающиеся швы на проколы. В течение 3―4 часов пациенту предстоит пробыть в реанимационном отделении под присмотром медперсонала. После того как действие наркоза закончится, прооперированного человека переводят в стационар.
- Первые 4―5 часов после операции требуется абсолютный покой. Есть, пить и пытаться вставать нельзя.
- Примерно через 6 часов разрешается пить воду небольшими порциями с интервалом в 10 минут.
- Прием пищи возможен спустя сутки после оперативного вмешательства.
- На второй день после удаления желчного пузыря можно вставать с постели под наблюдением медперсонала.
- На третий день допускается самостоятельное передвижение по палате.
Примерно через 10 — 14 дней после операции пациент может возвращаться к работе, однако полная реабилитация занимает около месяца. Об этом необходимо помнить, даже если прооперированный человек не испытывает боли и хорошо себя чувствует. Для успешного восстановления рекомендуется соблюдать следующие правила:
- первые 2 недели тяжелый физический труд и занятия спортом под запретом;
- в течение месяца необходимо воздерживаться от половых контактов;
- нельзя допускать запоры, поэтому после операции следует придерживаться диеты № 5;
Соблюдение перечисленных правил позволит уже через полгода вернуться к полноценной жизни. Для скорейшего заживления швов можно посещать физиопроцедуры.
Возможные осложнения
Лапароскопическая холецистэктомия ― малотравматичная операция, тем не менее выполнять ее должны квалифицированные врачи. По статистике, у 1% прооперированных людей возникают осложнения, которые могут быть обусловлены не только индивидуальными особенностями организма, но и действиями хирурга. Среди негативных последствий операции выделяют:
- кровотечения и абсцессы в брюшной полости;
- повреждение желчных протоков во время процедуры;
- обострение панкреатита;
- тромбоз сосудов;
- аллергические реакции;
- нагноение швов и др.
Для того чтобы этого избежать, необходимо выбрать надежное медицинское учреждение с хорошей репутацией.
Реабилитация
Первые послеоперационные часы пациент проводит в реанимации, затем его переводят в палату. Через несколько часов можно вставать. Дренаж удаляется на следующий день. Восстановление поводится в течение месяца после операции:
- Нужно соблюдать режим дня;
- Принимать назначенные лекарства.
- Постепенно вводить физической нагрузки.
Необходимость в соблюдении диеты существует только в первые месяцы после операции, пока проходит адаптация организма к новым условиям. Уже через полгода ограничения снимаются.
Говоря о результатах лапаротомной холецистэктомии, стоит отметить, что операция считается стандартным методом лечения. Главное преимущество – быстрое выздоровление. Методика безопасна, частота конверсий в открытую операцию – минимальна.
Медикаментозное лечение и гимнастика
После удаления желчного пузыря жизненно важно восстановить нормальную работу организма и адаптировать все системы. Для этого врач подберет вам индивидуальную лекарственную терапию, состоящую из желчегонных и ферментных препаратов, а также лекарств, восстанавливающих микрофлору кишечника. Через несколько месяцев после операции физические нагрузки необходимы. Через несколько месяцев после операции физические нагрузки необходимы. Каждый день совершайте получасовые прогулки, а по утрам делайте гимнастику. Это поможет насытить организм кислородом и активизировать органы брюшной полости.
Отзывы
Практически все отзывы наших пациентов положительные – операцию считают эффективной, быстрой и малотравматичной. Неприятные моменты, на которые обращают внимание пациенты:
- Боль в животе из-за вздутия;
- Трудности с дыханием, так как легкие были сдавлены;
- Приходится голодать в первое время.
Все эти ощущения быстро проходят. Прооперированные пациенты сходятся во мнении, что эти симптомы можно перетерпеть, они несравнимы с пользой от операции.
Преимущества лапароскопии в Клиническом госпитале на Яузе
- Врачи. Опытные высококвалифицированные хирурги с большим опытом проведения диагностической и лечебной лапароскопии.
- Современное оборудование. Клинический госпиталь на Яузе оснащен оборудованием ведущих мировых производителей — Karl Storz, Covidien, Erbe и др.
- Безопасность. Минимальные риски кровотечения и развития осложнений.
- Инновационная конструкция операционных. Устойчивые к инфекциям бесшовные монолитные блоки, 5 уровней стерильности, благодаря сложной системе вентиляции.
- Малая травматичность. Отсутствие значимых послеоперационных рубцов и болевых ощущений.
- Быстрое восстановление. Время пребывания в стационаре — не более суток. Срок восстановления работоспособности по сравнению с полостными операциями в 2 раза меньше.
- Только положительные отзывы пациентов о лапароскопии. Пациенты, которым была проведена лапароскопия в нашем госпитале, довольны результатом.
- Хороший косметический результат. После процедуры лапароскопии на коже не остаётся шрамов.
Работаем без выходных Обслуживание на двух языках: русский, английский. Оставьте свой номер телефона, и мы обязательно перезвоним вам.
- О центре
- Врачи
- Отделения и услуги
- Программы
- Акции
- Цены
- Контакты
ул. Волочаевская д. 15, к. 1 Римская, Пл. Ильича, с 8:00 до 21:00 Карта сайта О действиях при пожаре
© 2021. ООО «Клинический госпиталь на Яузе». ЛИЦЕНЗИЯ № ЛО-77-01-016723 Обработка персональных данных Политика обработки и защиты персональных данных Положение об антикоррупционной политике Правила оказания медицинскуих услуг
- Отзывы Задать вопрос Записаться на прием
- +7 Напишите нам
© 2021. ООО «Клинический госпиталь на Яузе». ЛИЦЕНЗИЯ № ЛО-77-01-016723 Обработка персональных данных
Куда обратиться
Сделать стентирование желчных протоков вы можете в клинике НАКФФ. Несколько причин, почему стоит обратиться именно в наш центр:
- используются лучшие стенты, которые имеют длительный срок службы и с высокой вероятностью не потребуют замены в будущем;
- трехмерная реконструкция желчевыводящих путей с помощью КТ – позволяет идеально спланировать процедуру и выбрать лучший вариант стентирования;
- при необходимости лечение проводится в два этапа для снижения риска осложнений: стентирование выполняется после билиарной декомпрессии;
- наши хирурги применяют как эндоскопическое, так и чрескожное стентирование, а также их сочетание, что позволяет выбрать лучший вариант для каждого пациента;
- индивидуальный выбор методов желчеотделения, в зависимости от типа рака, расположения и размеров опухоли, анатомии желчных и панкреатических протоков;
- доступны другие методы лечения рака, которые дополняют стентирование желчных протоков, увеличивают продолжительность жизни пациента, предотвращают осложнения и уменьшают симптомы.
Отправьте документы на почту Возможность проведения лечения рассмотрит главный врач клиники Антон Александрович Иванов, онколог-хирург, кмн
В клинике НАКФФ процедуры проводятся опытными специалистами. Они успешно выполнили уже сотни операций по стентированию желчных протоков.