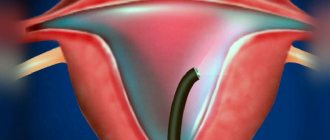
Гистероскопия — это лечебно-диагностическая процедура, в ходе которой врач при помощи гистероскопа осматривает полость матки и цервикального канала через влагалище, а также при необходимости выполняет малоинвазивные хирургические манипуляции (удаление полипов, выскабливание эндометрия и т. п.).
Медицинский уже рассказывал о том, в каких случаях и каким образом проводится гистероскопия. Между тем техническая сторона процедуры мало интересует пациенток. Гораздо больший интерес у женщин вызывают возможные последствия гистероскопии. Детальному разбору этого вопроса и посвящается представленная публикация.
Что такое гистероскопия
Гистероскопия – метод исследования полости матки с помощью специальной оптической системы, которая вводится в полость через шейку матки. Она может быть диагностической и хирургической (гистерорезектоскопия). Диагностическая относится к малотравматичным методам, проводится под полным контролем врача, при помощи оптической системы, которая передает на монитор увеличенное в несколько раз изображение полости матки. Такое увеличение позволяет увидеть мельчайшие изменения во внутреннем слое матки, провести хирургические манипуляции по удалению небольших полипов, небольших сращений, перепонок, поставить диагноз. Лечение нарушений с помощью хирургической гистероскопии позволяет проводить удаление полипа эндометрия, миоматозных узлов, перегородок и плотных сращений, других образований. Гистероскопия позволяет женщинам с доброкачественным новообразованием во внутреннем слое матки легче перенести хирургическое вмешательство, быстро восстановиться после операции, увеличивает шанс на беременность.
Процедура назначается на 7-10 день от начала менструального цикла. Слой эндометрия еще небольшой, хорошо видно изменения и образования в полости матки. Для улучшения видимости расширяется полость матки – под давлением через гистероскоп вводится жидкость или газ внутрь матки. На приборе находится световой датчик, который освещает полость матки, камера на нем передает происходящее на монитор. С помощью прибора врач может внимательно осмотреть цервикальный канал шейки матки, отверстие фаллопиевых труб, внутренний слой матки. С помощью гистероскопии врач может обнаружить причину ненаступления беременности, которую другим способом обнаружить не удалось. Очень часто причиной ненаступления беременности становятся синехии, которые образуются в цервикальном канале или полости матки. Тонкие синехии не всегда можно увидеть при использовании других методов исследования. Гиперплазия эндометрия также не всегда определяется с помощью УЗИ. Симптом гиперплазии эндометрия – обильные менструации, может стать причиной назначения гистероскопии. Диагностическую гистероскопию используют для исследования состояния полости матки у женщин в периоде постменопаузы для исключения развития онкологического заболевания. Женщинам в периоде постменопаузы гистероскопия назначается на любой день. Диагностика может занять около 30 минут, применение хирургической гистероскопии занимает от получаса до двух часов. Диагностическая гистероскопия проводится без применения наркоза, хирургическая проводится под общим наркозом. После манипуляции через несколько часов женщина может идти домой.
Гистероскопия: показания и противопоказания к проведению, возможные осложнения
Гистероскопия является эндоскопическим исследованием, применяемым в сфере гинекологии. Суть данного метода заключается во введении через шейку матки в полость матки специального оптического прибора – гистероскопа, на конце которого вмонтирована камера, благодаря чему врач проводит оценку состояния полости матки и проходимости фаллопиевых труб. Проведение гистероскопии может быть назначено как в диагностических, так и в лечебных целях.
Показания к проведению гистероскопии
Диагностическая гистероскопия назначается при подозрении на наличие у женщины следующих патологий:
• бесплодие и невынашивание беременности; • дисфункциональные кровотечения; • опухолевые процессы; • неоплазии (патологические изменения тканей); • спаечные процессы и перегородки в полости матки; • аномалии строения матки.
Данный метод исследования проводится также для выявления в полости матки остатков плодного яйца после замершей беременности, внутриматочной спирали, а также в качестве контрольного осмотра матки после проведенных хирургических вмешательств, выскабливаний и гормональной терапии.
Показания к проведению лечебной гистероскопии
Проведение гистероскопии в лечебных целях назначается при следующих патологиях:
• полипах эндометрия; • гиперплазии слизистой оболочки матки; • внутриматочных синехиях (спайках) и перегородках; • подслизистой миоме; • сужении устья маточных труб.
Гистероскопия проводят также для того, чтобы выполнить стерилизацию и удалить внутриматочную спираль.
Противопоказания к гистероскопии
Как и любой метод инструментального исследования, гистероскопия имеет свои противопоказания. Данный метод не применяется при следующих состояниях:
• при внутриматочной беременности (прогрессирующей): перед процедурой пациентки репродуктивного возраста должны сделать тест на беременность (определить наличие хорионического гонадотропина человека в крови или моче) с целью исключения возможности беременности; • при острых воспалительных процессах в органах малого таза: после гистероскопии, проведено при остром воспалении, инфекция может распространиться на другие органы, могут появиться хронические боли в малом тазу, бесплодие; • при обильном маточном кровотечении; • при распространенном раке шейки матки или матки: техническая возможность проведения исследования при онкологических процессах существует, однако после гистероскопии раковые клетки могут распространиться в брюшную полость; • при сердечно-сосудистых патологиях; • при заболеваниях нервной и дыхательной системы; • при тяжелых патологиях почек и печени.
Методика проведения гистроскопии
Для проведения гистероскопии используется особый прибор – гистероскоп, который вводится в полость матки. Гистероскоп представляет из себя плотную трубку, на конце которой находятся камера и подсветка, подключенные к монитору компьютера с помощью кабелей. Реальное изображение, увеличенное в 20 раз, передается на экран монитора через оптоволоконный кабель, благодаря чему врач получает возможность детально осмотреть полость матки и область выхода фаллопиевых труб. Полученные данные записываются или выполняются снимки участков с патологическими изменениями, после чего их состояние оценивается другими специалистами.
Процесс гистероскопии
Несмотря на сложность процедуры и необходимости проведения подготовительных мероприятий, она считается относительно безопасной по сравнению с другими методами инструментальных исследований.
Проведение процедуры назначается на 6-10 день менструального цикла, в случае, если возникает необходимость нестандартного исследования, гистероскопия может быть назначена на любой день после менструации.
Перед гистероскопией пациентка должна пройти лабораторные исследования: крови на наличие инфекционных возбудителей, общего анализа крови и мочи, мазка на микрофлору влагалища.
За несколько суток до проведения гистроскопии необходимо исключить половые контакты, не использовать вагинальные свечи, тампоны и не проводить спринцевания.
Исследование требует кратковременного внутривенного наркоза, так как при гистероскопии женщина может испытывать довольно неприятные и болезненные ощущения.
Для введения трубки аппарата шейку матки в некоторых случаях расширяют до 10-12 мм.
Средняя продолжительность гистероскопии составляет 10-30 минут, что зависит от того, какие цели преследует исследование, и какие манипуляции будут проводиться (обычный осмотр либо забор ткани для гистологического анализа и т.д.).
Осложнения после гистероскопии
Гистероскопия является инвазивной процедурой, при которой аппарат водится в полость матки, поэтому после гистероскопии возможно возникновение ряда осложнений, особенно если нарушен реабилитационный период.
Гистероскопия чревата развитием следующих негативных последствий:
• эндометритов: воспалительных процессов в полости матки, появление которых обусловлено инфицированием. Проявляются повышением температуры, тянущими болями внизу живота, гнойными и кровянистыми влагалищными выделениями, отличаются постепенным развитием; • перфораций матки, связанных с грубыми нарушениями проведения процедуры: прободения стенок матки (нарушения целостности тканей) гистероскопом. Сопровождается резкими болями в области живота, резким снижением артериального давления, обмороками; • маточных кровотечений: возникают при проведении лечебных процедур. Характер кровотечений – обильный, продолжительность – более двух дней.
При грамотном проведении исследования квалифицированным специалистом развитие серьезных осложнений сведено к практически минимуму.
Боли после гистероскопии
После гистероскопии у женщины возможно появление незначительных кратковременных болевых ощущений в области малого таза, вызванных инструментальным вмешательством. В норме боли отмечаются в области пояснично-крестцового отдела. Пациентки с различным болевым порогом переносят боль по-разному. При ярко выраженном болевом синдроме женщине может быть назначен прием лекарственных препаратов обезболивающего действия.
Для того чтобы минимизировать вероятность развития осложнений, после гистероскопии женщина не должна использовать гигиенические тампоны, отказаться от спринцеваний, половых контактов, активных физических нагрузок и переутомления.
Сигналом к обращению к врачу являются боли, не прекращающиеся в течение недели после гистероскопии.
Выделения после гистероскопии
Появление после гистероскопии кровянистых выделений, продолжающихся от двух до трех дней, считается нормальным явлением, которое объясняется естественным очищением матки после вмешательства. После гистероскопии, проведенной в диагностических целях, выделения менее обильные, чем после гистероскопии, в ходе которой были выполнены те или иные лечебные мероприятия.
Появление выделений обусловлено травматизацией слизистых тканей приборами, введенными в полость матки, что может происходить при любом хирургическом вмешательстве, к которым и относится гистероскопия. Данные выделения не несут угрозы для здоровья женщины, однако при усилении их интенсивности, появлении в них сгустков крови женщине необходимо обратиться к врачу.
Месячные после гистероскопии
Менструальный цикл после гистероскопии, как правило, не нарушается, месячные наступают по графику. Однако в некоторых случаях выскабливание стенок матки, проведенное в лечебных целях, может спровоцировать начало нового цикла, благодаря чему месячные наступают сразу после процедуры. Основное внимание женщина должна уделить характеру менструальных выделений: интенсивности, цвету и консистенции. Если месячные стали более обильными, непривычного цвета, что может сигнализировать о наличии тех или иных патологических процессах, следует обратиться к врачу.
Беременность после гистероскопии
Несмотря на то, что данное исследование не нарушает репродуктивную функцию женщины, а иногда даже проводится как метод лечения бесплодия, к планированию беременности рекомендуется приступать не ранее, чем через полгода после гистероскопии.
При выявлении патологий, не поддающихся коррекции традиционными методами, для лечения бесплодия женщине может быть рекомендовано проведение экстракорпорального оплодотворения – современного метода вспомогательных репродуктивных технологий, популярность которого растет к каждым годом.
После гистероскопии женщине назначается проведение курса антибактериальной терапии с целью исключить развитие воспалительных процессов. Если в результате диагностического исследования были обнаружены какие-либо заболевания, проводятся мероприятия по их устранению: с помощью противовоспалительной терапии, гормонального лечения и стимуляции деятельности яичников.
Показания для проведения гистероскопии
Показанием для процедуры служат следующие симптомы и заболевания:
- Обильные, болезненные менструации
- Маточные кровотечения
- Бесплодие
- Эндометриоз
- Гиперплазия эндометрия
- Подозрение на синехии
- Миома
- Полипы
- Неспособность женщины выносить беременность
- Подозрение на онкологию
- Уточнение расположения внутриматочной спирали и ее удаление
- Осмотр матки после оперативного вмешательства
- Удаление остатков плодного яйца после прерывания беременности
Менструация — противопоказание или нет?
Во время месячных плановая гистероскопия не проводится. Обычно ее назначают на 5-7 день цикла для выявления новообразований, миом, полипов (в первой фазе цикла эндометрий более тонкий, что позволяет увидеть даже крошечные дефекты). А вот очаги воспаления легче обнаружить, когда слой эндометрия более пышный (во второй половине менструального цикла, на 20-24 день). Гистероскопия матки с биопсией перед ЭКО назначается сразу по окончании месячных. Двух или трёх недель для восстановления и обновления эндометрия бывает достаточно, что позволяет пациентке уже в следующем цикле вступить в протокол.
Однако если показана экстренная гистероскопия (при интенсивном кровотечении, подозрении на присутствие в матке погибшего плодного яйца или инородных предметов), она может быть проведена в любой день цикла. При этом не важно, идет менструация или нет.
Болит после гистероскопии
Болит возникает чаще всего в области поясницы и живота. Гистероскопия проводится с помощью прибора, диаметр которого составляет не более 3 мм. Введение зонда гистероскопа практически безболезненное, но после проведения манипуляции появятся небольшие тянущие боли. Если болит после гистероскопии, которая проводилась в диагностических целях, то такие боли проходят через несколько часов после манипуляции. Небольшой дискомфорт может ощущаться в течении нескольких дней. Если боли не проходят в течении нескольких дней, если возникают сильные боли – это повод для обращения к врачу за помощью. Чтобы боли после данной процедуры не беспокоили, следует в течении нескольких дней воздержаться от половых контактов, не поднимать тяжелое, не принимать горячий душ, ванну, не ходить в сауну или баню.
Основные противопоказания к операции
К процедуре не допустят пациентку, страдающую острым инфекционным заболеванием (воспалением легких, пиелонефритом, гриппом и так далее). Гистероскопия не будет назначена женщине с диагнозом острое воспаление половых органов. Если по результатам анализов выявлена III или IV степень чистоты гинекологического мазка, пациентке также будет отказано в проведении малоинвазивной операции, поскольку существует высокий риск занести инфекцию в матку.
При почечной или печеночной недостаточности (как острой, так и хронической) гистероскопия не проводится. Противопоказанием считается и нарушение работы сердечно-сосудистой и дыхательной систем. Общее истощение организма, шоковое или коматозное состояние — весомый повод для переноса операции (она проводится под наркозом, что может усугубить состояние пациентки).
Еще одно противопоказание — это нарушение свертываемости крови. Во время операции может открыться кровотечение, которое способно привести к летальному исходу.
Выделения после гистероскопии
Как после любого вмешательства, при котором происходит контакт инструмента со слизистой, выделения появляются из-за травмирования слизистой канала шейки матки, полости матки. После такой операции выделения считаются нормой. Выделения кровянистые, не обильные, продолжаются несколько дней. Если выделения обильные, болезненные, изменился цвет выделений – следует срочно обратиться к врачу. Если проведена диагностическая гистероскопия – выделения чаще всего скудные, быстро проходят. Если проведена хирургическая гистероскопия – выделения будут более обильные в течение нескольких недель. Часто после такого вмешательства назначают кровоостанавливающие препараты. Нередко врачу задают вопрос: «Когда наступит менструация, если проведена гистероскопия?» Выделения после процедуры могут плавно перейти в менструацию, но в большинстве случаев менструация наступает по графику у каждой женщины. В редких случаях она немного задерживается.
Гистероскопия: последствия и их причина
В большинстве случаев негативные реакции развиваются после хирургической гистероскопии, а серьезные и угрожающие жизни осложнения диагностируются крайне редко. Все возникающие последствия гистероскопии можно разделить на следующие группы:
- Хирургические;
- Анестезиологические (подобные последствия гистероскопии часто связаны с аллергической реакцией на анестетик, поэтому перед манипуляцией важно пройти полное обследование);
- Осложнения, связанные с расширением полости матки;
- Последствия, вызванные длительным положением пациентки.
Пройти полноценное обследование и получить всю информацию о гистероскопии и возможных рисках вы можете у специалистов клиники «Центр ЭКО» Курск.
После гистероскопии полип снова вырос
Что делать, если после операции полип снова вырос? Полипы часто появляются из-за нарушения гормонального баланса в организме женщины. Удаление полипа не гарантирует прекращение их образования в другом месте слизистой матки. Полипы эндометрия – заболевание, которое характеризуется разрастанием базального (внутреннего) слоя эндометрия. Наиболее частая причина развития полипов – избыток эстрогенов, недостаток прогестерона, также вызвать рост полипов может аборт, преждевременное прерывание беременности, роды с неполным выходом плаценты. Возможно развитие полипов после стресса, при заболеваниях: сахарный диабет, заболевания щитовидной железы, гипертония. Негативную роль играют хронические воспалительные процессы женской половой сферы, резкое падение иммунитета. Если полип снова вырос, следует пройти обследование на уровень половых гормонов. Когда уровень гормонов нарушен, то даже после операции полипы будут снова появляться. В этом случае назначается лечение ОК (оральными контрацептивами), которые будут оказывать влияние на гормональный фон и остановят развитие полипов. Если для удаления полипа была применена гистероскопия, выделения с кровью будут беспокоить в течение нескольких дней. Следует следить за состоянием выделений – они не должны быть обильными, изменять цвет, иметь неприятный запах. В случае появления таких симптомов срочно обратиться к врачу.
Где гистероскопия используется?
Гистероскопия может быть использована, чтобы попытаться определить причину различных проблем, таких как:
- Тяжелые или нерегулярные кровотечения, которые не лечатся с помощью принимаемых лекарств.
- Кровотечение между менструациями.
- Кровотечение после менопаузы.
- Нерегулярные кровотечения, пока вы принимаете заместительную гормональную терапию (ЗГТ).
- Для операции, чтобы сделать ваши периоды менее тяжелыми (например, удаление эндометрии).
- Необъяснимые выкидыши.
А также используется, чтобы исследовать причину различных проблем:
- Удаление полипов — небольших кусочков ткани, растущих на слизистой оболочке матки.
- Удаление рубцовой ткани в матке.
- Удаление спаек (районы, где стены матки слиплись).
- Удаление в матке (не раковых новообразований в матке).
- Нахождение «потерянного» или застрявшего противозачаточного средства, например, внутриматочных контрацептивных средств (IUCD) — также известных как «катушки».
Перед тем, как ваш врач будет говорить с вами о тесте.
Ваш врач может обсудить ряд различных вариантов лечения с вами. Это необходимо, чтобы сразу же выяснить причину ваших симптомов, с помощью гистероскопа. Для того, чтобы сделать гистероскопию, Вы должны согласиться (согласие) на лечение. Только Вам решать, какой вариант лечения лучше для вас.
Последствия процедуры
Несмотря на то, что гистероскопия считается щадящим методом лечения, при ее применении также развиваются осложнения. После нее последствия бывают следующие:
- Перфорация матки
- Кровотечение
- Побочный эффект от анестезии
- Эндометрит
Последствия в виде перфорации матки возникают редко, чаще всего такое осложнение возникает из-за низкой квалификации врача, в результате прободения стенки матки гистероскопом.
Последствия в виде кровотечения возникают из-за разных причин и факторов, в случае появления обильных выделений женщина должна срочно обратиться к врачу.
Последствия в виде эндометрита или воспаления матки возникают из-за занесенной во время процедуры инфекции, из-за недолеченного до проведения процедуры воспалительного процесса.
Последствия в виде гематометра развиваются из-за спазма матки во время процедуры.
Также осложнением после процедуры считается не полностью удаленный полип, миоматозный узел, что встречается редко.
Осложнения гистероскопии, вызванные расширением полости матки
Так как в норме полость матки представляет собой небольшую сомкнутую щель, то для манипуляции ее расширяют специальными средами. При нарушении режима подачи среды могут развиться негативные последствия:
- Аритмия;
- Газовая эмболия (при использовании углекислого газа);
- Тошнота;
- Головокружение;
- Изменение давления;
- Отек легких;
- Гемолиз и т.п.
Характер нарушений напрямую связан с вводимым средством, все последствия устраняются консервативным путем.
Обследование с целью удаления полипа
Обследование перед удалением полипа шейки матки, полипа цервикального канала, полипа эндометрия включает в себя
- осмотр гинеколога;
- расширенную кольпоскопию;
- клинический анализ крови, тромбоциты, анализ крови на сахар (глюкозу);
- исследование крови на антитела класса G (Ig G) к хламидии, уреаплазме, микоплазме;
- микроскопическое исследование на флору мазка из уретры, влагалища и шейки матки;
- цитологическое исследование мазков-соскобов шейки матки и цервикального канала;
- исследование мазков из цервикального канала методом ПЦР (ПЦР-мазки) на хламидию, микоплазмы, уреаплазмы, гарднереллу, трихомонаду, вирусы папилломы человека высокого онкогенного риска.
Стоимость обследования — 10730 рублей.
Стоимость удаления полипа шейки матки и цервикального канала методом СВЧ — 1750 рублей.
Обследование Вы можете выполнить по месту жительства или в Курортной клинике женского здоровья по предварительной записи.
Результаты обследования действительны в течение 3 месяцев с момента выполнения при отсутствии смены полового партнера.
Причины полипа
Причины полипа шейки матки, полипа цервикального канала, полипа эндометрия НЕ ИЗВЕСТНЫ.
Вопрос о клеточном источнике развития полипов (первопричинной клетке) не раскрыт.
Полип шейки матки, полип цервикального канала, полип эндометрия могут формироваться в ЛЮБОМ ВОЗРАСТЕ. Даже в период «безмятежного» ДЕТСТВА и юности! Однако
Полип шейки матки, полип цервикального канала, полип эндометрия статистически чаще выявляются после 39 ЛЕТ.
Причиной полипа шейки матки, полипа цервикального канала и полипа эндометрия полагают иммунные, ГОРМОНАЛЬНЫЕ и обменные НАРУШЕНИЯ, приводящие к дефекту природного контроля апоптоза (естественной гибели клеток). Нарушение механизмов АПОПТОЗа приводит к увеличению продолжительности жизни клеток и формированию полипа в матке.
Психиатры отмечают, что полип шейки матки, полип цервикального канала, полип эндометрия чаще возникает у женщин с устойчивой психикой («рабочих лошадок»), которые самостоятельно возложили на себя НЕПОМЕРНО БОЛЬШОЙ груз обязанностей и ответственности в быту, личной жизни, на производстве. Иными словами,
Полип в матке, полип шейки матки, полип цервикального канала — это проявление внутреннего чрезмерного напряжения на фоне нереализованности женского начала…
Причиной образования полипа шейки матки, полипа цервикального канала, полипа эндометрия не является отсутствие оргазмов при половом акте.
Причинами образования полипа не являются мастурбация и использование фаллоимитатора.
Полипы в матке (полип шейки матки, полип цервикального канала, полип эндометрия) не являются противопоказанием к вступлению в половую близость (к половому акту), посещению спортзала, бассейна, бани, сауны, купанию в море, реке и иных водоёмах.
При наличии полипа шейки матки, полипа цервикального канала, полипа эндометрия желательно воздерживаться от приёма солнечных ванн в естественных условиях и в солярии.
Лечение полипов в матке
Удаление полипа шейки матки и полипа цервикального канала БЕЗ БОЛИ за 3 секунды в Клинике женского здоровья. Есть ОПЫТ, есть РЕЗУЛЬТАТЫ, есть пути ДОСТИЖЕНИЯ.
Полип шейки матки, полип цервикального канала при подтверждении онкологического благополучия ситуации в Курортной клинике женского здоровья ОДНОМОМЕНТНО («за один раз»), БЕЗ БОЛИ, бесконтактно удаляют радиоволновым методом с коагуляцией ложа полипа.
Стоимость удаления полипа шейки матки и цервикального канала методом СВЧ — 1750 рублей.
Удаление полипа шейки матки, полипа цервикального канала БЕСКОНТАКТНО радиоволновым методом длится 3 СЕКУНДЫ. Наркоз либо анестезия (общее или местное обезболивание) не требуются даже чувствительным девушкам и женщинам.
Коагуляцию ложа полипа (радиоволновую обработку основания полипа шейки матки, полипа цервикального канала) мы выполняем с целью профилактики рецидива (повторного возникновения) полипа.
Благодаря эффекту радиоволн, не остается ожоговой поверхности и НЕ ВОЗНИКАЮТ рубцовые изменения, т.е. не возникает СУЖЕНИЕ цервикального канала и не формируется РУБЕЦ.
Первичный прием гинеколога и обследование возможны в ЛЮБОЙ ДЕНЬ менструального цикла, кроме дней менструации.
Удаление полипа цервикального канала, полипа шейки матки, полипа эндометрия в Курортной клинике женского здоровья выполняется за 1 день до начала менструации или сразу после окончания менструации, в идеале, в период убывающей Луны.
Удаление полипа в матке в данный период менструального цикла согласно фазе Лунного цикла позволяет учесть биоритмологические особенности женского организма и активность процессов деления клеток полипа.
Удаление полипа в шейке матки, удаление полипа цервикального канала радиоволновым методом не препятствует расширению шейки матки в родах.
Весь биологический материал мы направляем на гистологическое исследование для дальнейшего изучения. Подробно о радиоволновом методе лечения на нашем сайте в статье «Лечение заболеваний шейки матки радиоволновым аппаратом «Сургитрон».
С целью профилактики рецидива (повторного формирования) полипа цервикального канала, полипа шейки матки, полипа эндометрия мы уделяем большое внимание коррекции психо-эмоционального состояния и отношения девушки, женщины к Себе, своему женскому началу, производственной и воспитательной деятельности, уделяем большое внимание нормализации активности иммунной системы.
Данный комплексный подход к проблеме возникновения полипа шейки матки, полипа цервикального канала и полипа эндометрия является особенностю научно-практической деятельности Курортной клиники женского здоровья.
Для нормализации активности иммунной системы в Клинике широко используют лекарственные средства на основе природного сырья по рецептам врачей Курортной клиники женского здоровья.
Наш опыт санаторно-курортного лечения показывает, что использование лекарственных средств на основе природного минерального и растительного сырья является важным физиологическим (соответствующим физиологии человек) компонентом профилактики рецидива (повторного возникновения) полипа шейки матки, полипа цервикального канала, полипа эндометрия.
ПОСЛЕ УДАЛЕНИЯ полипа шейки матки, полипа цервикального канала, полипа эндометрия в течение 7 дней желательно воздерживаться от половой близости, купания в море, озере, пруду, бассейне, ванне (мыться желательно под душем), воздерживаться от тяжелой психоэмоциональной и физической нагрузки на службе, в быту и спортзале, исключить подъем и/или перенос вещей, детей, продуктов питания и т.д. массой более 3 кг, приём солнечных ванн в естественных условиях и в солярии.
Ограничений и особенностей питания в период выполнения и после удаления полипа цервикального канала, полипа шейки матки и полипа эндометрия нет. Разрешен прием сухого, полусухого белого и красного вина, светлого и темного пива.
Непосредственно после удаления полипа шейки матки, полипа цервикального канала, полипа эндометрия НЕ ПРОТИВОПОКАЗАНЫ авиаперелеты, поездки железнодорожным и автотранспортом. Стиль поведения обычный, ритм жизни — щадящий.
После удаления полипа в матке наступление беременности возможно после прекращения сукровичных (кровянистых) выделений. Однако разумнее беременеть после оценки результатов гистологического исследования.
Курортная клиника женского здоровья содействует в размещении и проживании женщин, женщин с детьми и семейных пар на время обследования и лечения.
Об условиях проживания и трансфере из аэропорта Минеральные Воды и железнодорожной станции Пятигорск подробно в статье «Проживание».
При необходимости бронирования жилья просьба согласовывать дату заезда не позднее чем за 7 дней.
Прием только по предварительной записи по телефону 8 (звонок по России бесплатный) или.
Курортная клиника женского здоровья работает как по платным услугам, так и в системе добровольного медицинского страхования.