При каких симптомах показана колоноскопия
К основным показаниям для проведения эндоскопического обследования относятся:
- Болезненность и чувство сильного жжения после дефекации.
- Долговременные нарушения стула (чередование запоров и жидкого стула).
- Положительный анализ на скрытую кровь, появление крови во время и после дефекации.
- Увеличение наружных геморроидальных узлов.
Все эти симптомы могут свидетельствовать о нарушении работы прямой кишки, в том числе из-за гипертрофии. Эндоскопия позволяет детально исследовать состояние слизистой оболочки прямой кишки, установить наличие внутреннего геморроя, уточнить стадию заболевания и сопутствующие патологии (анальные трещины, полипы).
Кому и зачем нужно делать колоноскопию
Выполняют колоноскопию ежегодно:
- пациентам, страдающим болезнью Крона;
- больным с неспецифическим язвенным колитом;
- тем, у кого были полипы на толстой кишке;
- больным, которым удаляли злокачественную опухоль на кишке;
- тем людям, у чьих родственников были полипы, колоректальный рак (рак толстой кишки).
Колоноскопию желательно регулярно проводить здоровому человеку после 40–50 лет для обнаружения на ранних стадиях злокачественных новообразований на толстой кишке. Дело в том, что колоректальным раком чаще страдают пожилые люди.
После 50 лет необходимо чаще проводить исследование кишечника — многие врачи считают, что исследовать толстую кишку нужно чаще, хотя бы раз в 5 лет.
Лечебные манипуляции
Колоноскопия может выполняться и как лечебная манипуляция. Одновременно с исследованием врач может удалить полипы или посторонние предметы, остановить кровотечение, взять образец ткани, чтобы исследовать его.
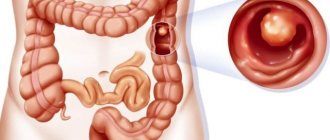
Что выявляется в процессе колоноскопии
Используя это исследование, можно обнаружить или исключить:
- полипы и дивертикулы (выпячивания слизистой оболочки) толстой кишки;
- раковые опухоли на самой ранней стадии;
- воспаление слизистой – колит;
- геморроидальные узлы;
- кровоточащие язвы и эрозии;
- инородные предметы.
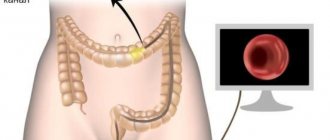
Как делают колоноскопию
Для этой процедуры используют колоноскоп – гибкий полый шланг с видеокамерой.
Шланг вводят в прямую кишку, продвигают дальше на все протяжение толстой кишки. Камера передает увеличенное изображение стенок кишки на монитор. Врач-эндоскопист благодаря этому во всех подробностях может рассмотреть состояние слизистой: воспаление, трещины, изъязвления, дивертикулы, полипы и опухоли.
Процедура может быть болезненной, и сейчас во многих клиниках ее делают под общим наркозом или медикаментозным сном (вариант наркоза). Длится все исследование от 15 до 45 минут.
Диета
Перед исследованием назначается диета. В течение 3 дней до процедуры запрещено употреблять жирную тяжелую пищу, продукты, вызывающие газообразование, молоко, мучные изделия, ягоды и фрукты.
Что едят перед колоноскопией? Можно есть отварные рыбу, индейку, легкие супы, кефир, йогурт без добавок, соки.
Последний раз можно поесть за 12 часов до процедуры. Дальше разрешается только пить воду.
Очищение кишечника
Это очень важный момент. Если кишечник не будет абсолютно чистым, то исследования не получится. Очистить кишечник можно клизмой или слабительным. Есть препараты, специально предназначенные для процедуры колоноскопии (фортранс, лавакол).
КАК ПРАВИЛЬНО ПОДГОТОВИТЬСЯ К КОЛОНОСКОПИИ ЧИТАЙТЕ ЗДЕСЬ.
Как готовится к процедуре
Больным геморроем необходимо особенно тщательно проходить подготовку к процедуре. Качественная подготовка играет решающую роль в точности постановки диагноза, позволяет значительно сократить время проведения колоноскопии, уменьшить дискомфорт для пациента.
Колоноскопию при геморрое можно делать даже в период обострения, тогда подготовка к ней должна проходить в щадящем режиме:
- Диета начинается за 3-5 дней до обследования
, исключаются продукты, богатые клетчаткой, которые способствуют повышенному образованию кишечных газов и каловых масс (хлеб из муки грубого помола, большая часть овощей и фруктов). - Назначается
препарат Мовипреп. Он способствует мягкой очистке кишечника, меньше раздражает его слизистую оболочку. Принять его нужно за 12 часов до обследования, растворив в 1 литре воды, пить в течение 2-3 часов.
Колоноскопия при геморрое
Поделитесь информацией с друзьями Facebook
VK
Вопрос:
Здравствуйте, Ваш адрес узнала на сайте «Записки врача-эндоскописта». У меня та же проблема, что описана на сайте. Есть обоснованные подозрения на недоброкачественную опухоль, так как среди родных многие скончались от онкологических заболеваний. У меня кишечник с молодых лет «ленивый». Я учитывала это при составлении диеты, выборе работы (она была подвижной, но тяжестей я не носила). С самого детства плохие сосуды везде. Например, на ногах вены выступили как верёвки в 12 лет, не знаю, часто ли это бывает в принципе. Потом (с 21-22 лет) начались запоры, я десять лет обращалась к двум врачам гастроэнтерологам, их советы выполняла. Наконец, одна врач уехала, а другая просто сказала: «Не приходите больше». Из-за упорных запоров мне сделали в 1990 г. первый раз колоноскопию, у врача я была только второй пациенткой с этой процедурой. Через несколько лет колоноскопию сделали ещё раз и сказали, что повреждена баугиниева заслонка. В третий и последний раз делали эту процедуру в 2003 году. Уже тогда сказали, что геморрой шесть узлов: три внутренние и три внешние, но все вокруг сфинктера, поэтому ни один из нескольких наших хирургов-проктологов не брался за эту операцию, считая, что я останусь тяжёлой калекой. Сейчас мне показана колоноскопия, есть назначения из поликлиники, но вот уже с 2004 года в МДЦ (это диагностический центр областной больницы, а теперь уже часть этой больницы) мне отказывают в проведении этой процедуры. В компьютере есть мои данные, и потому шансов пройти осмотр нет. Я дважды пробовала, готовилась тщательно, строго по их рекомендациям. В итоге выпадает часть прямой кишки, тромбированный узел, остальные узлы тоже увеличиваются, есть небольшое кровотечение. От боли сильное сердцебиение, высокое давление и так далее. Я даже пробовала не есть шесть дней (но пила воду) и при этом очищать кишечник. Результат был таким же. В итоге: направление за направлением на колоноскопию, предупреждение, что я не хочу жить, раз не иду на обследование и, когда я прихожу (в описанном состоянии) предложение пойти домой и лечить геморрой. Геморрой (не хирургически) в Мурманске не лечат, то есть, нет отделения, где снимали бы воспаление. Дома же я уже 34 года пью слабительные два раза в неделю и, соответственно, стул два раза. Но и при таком раскладе каждый раз всё вываливается, поднимается небольшая температура (не всегда), кровотечение (не всегда) и очень сильная боль (всегда), которая сохраняется и на второй, а иногда и на третий день. Болит нижняя часть позвоночника (пояснично-крестцовый отдел), низ живота, прямая кишка. Если Вы знаете, что я могу для себя сделать (помочь в Мурманске мне никто из профессионалов не берётся), то напишите, пожалуйста. С уважением к Вашей работе.
Ответ:
Приветствую! К сожалению проблема, которую Вы описываете, относится полностью к компетенции проктолога. И выполнение колоноскопии, и подготовка к ней действительно представляют затруднения. Но выполнимы после лечения у проктолога. К тому же, вы проявляете тревожно-мнительные симптомы, требующие коррекции невролога как пограничного неврологического состояния, или, возможно, психолога, или психиатра.
Версия для печати
TagsЗдоровье Кишечник Колоноскопия
В каких случаях эндоскопическое обследование противопоказано
- Острое инфекционное заболевание, сопровождающееся повышенной температурой тела, интоксикацией.
- Диагностированные ранее глубокие трещины слизистой оболочки прямой кишки.
- Острый тромбоз геморроидальных узлов.
- Местное воспаление в области заднего прохода (проктит, парапроктит).
Во всех этих случаях эндоскопическая диагностика противопоказана, так как есть высокий риск усугубить состояние больного. Также могут развиться опасные осложнения, такие как перфорация кишки.
Противопоказания к обследованию кишечника
Гастроэнтерологи выделяют список патологических состояний, при которых проведение эндоскопического исследования толстого кишечника категорически запрещено или не рекомендовано.
К противопоказаниям относят:
- инфекционный или воспалительный процесс на острой стадии;
- хронический перитонит;
- беременность на ранних и поздних сроках;
- лактационный период;
- сердечная недостаточность;
- дыхательная недостаточность;
- патологии крови;
- ишемический колит;
- обостренный язвенный колит;
- анальные трещины и геморроидальные узлы;
- парапроктит на любой стадии;
Колоноскопия при беременности абсолютно противопоказана на любом сроке. Проведение диагностики имеет ряд побочных эффектов, которые могут негативно отразиться на жизни плода или на работе пищеварительного тракта будущей мамы.
Колоноскопия при геморрое проводится, однако запущенная стадия патологии или увеличенный размер геморроидальных узлов считаются противопоказаниями. Перед проведением эндоскопического исследования эндоскопист оценивает проходимость анального канала, анализирует наличие геморроидальных узлов и возможность их вправления.
Нежелательно проводить диагностику кишечника при наличии спаек. Прохождение эндоскопа в прямой кишке усложняется. Пациентам женского пола советуют воздержаться от посещения процедуры при менструальных кровотечениях. Оптимальным вариантом считается середина цикла. Если же избежать проведения процедуры невозможно, то эндоскопию проводят в любой день менструального цикла.
Особенности проведения колоноскопии
Лучшим вариантом является процедура, которую будет проводить проктолог. Если ее проводит врач-эндоскопист, желательно присутствие проктолога в процессе обследования.
Еще один нюанс
– наличие сильно увеличенных геморроидальных узлов, которые могут мешать проведению процедуры. В большинстве случаев достаточно аккуратно вправить их. Но если больной будет испытывать после этого резку боль, либо будет наблюдаться развитие кровотечения – от продолжения обследования лучше отказаться. В остальном техника исследования ничем не отличается от стандартной.
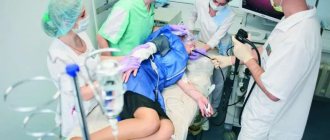
Описание процедуры колоноскопии
Колоноскопия необходима для осмотра толстого кишечника, чтобы выявить патологические изменения в этом органе. Назначается процедура достаточно часто, порядок действий отработан годами.
При выполнении исследования врач вводит эндоскоп в анальное отверстие пациента и, постепенно углубляясь, осматривает кишечник. Чтобы осмотр был более информативным, с помощью специального устройства в кишечник накачивается воздух. Сам зонд в диаметре не превышает 10 мм, на конце него находится маленький осветительный прибор и видеокамера, которая транслирует изображение на монитор.
По ощущениям процедура довольно неприятна, некоторые пациенты отмечают болезненные ощущения. Боль вызвана не продвижением зонда по кишечнику, а именно воздухом, который раздувает кишечник. Чтобы облегчить проведение процедуры, пациенту разрешается менять положение тела во время исследования.
Во время проведения колоноскопии врач может также провести манипуляции, направленные на излечение некоторых патологий: удаление полипа, прижигание язвы.
Современная колоноскопия, по желанию пациента, может быть проведена под наркозом или с применением седативных препаратов.
Колоноскопия позволяет обнаружить такие патологические изменения в кишечнике:
- появление новообразований различного характера;
- кишечная непроходимость;
- полипы кишечника;
- внутренний геморрой;
- изменения слизистой оболочки кишечника.
Если врач назначил колоноскопию, не стоит избегать этой процедуры. Изменения в кишечнике лучше лечить на начальных стадиях и не запускать.
Классификация
Геморрой разделяют на острый и хронический.
Острый геморрой или аноректальный тромбоз – это образование кровяных сгустков во внешних и внутренних узлах. Форма заболевания сопровождается сильной болью и формированием шишек около анального отверстия. Боль обусловлена большим числом рецепторов, расположенных в данной области.
Аноректальный тромбоз делят на три стадии:
- первую: при пальпации боли усиливаются, узлы имеют синюшный оттенок, как при оттоке крови;
- вторую: воспаленные узлы выпадают так, что пациент имеет возможность их самостоятельно вправить;
- третью: узлы синюшного цвета темнеют, сообщая о наступающей стадии некроза тканей.
Острый геморрой чаще возникает как следствие хронического, они имеют одинаковые причины появления.
Хроническая форма развивается медленно. По сути, это воспаление геморроидальных узлов, при котором болевой синдром выражен слабо, что позволяет думать о незначительности поражения и пускать болезнь на самотек. Хронический геморрой имеет четыре стадии:
- первая: слабые боли создают незначительный дискомфорт, а обнаружить воспаление удается только при колоноскопии;
- вторая: узлы выпадают, но их можно вправить обратно самостоятельно;
- третья: для вправления узлов необходима помощь;
- четвертая: узлы вправить невозможно.
Виды геморроя
По своему расположению геморрой может быть внутренним и наружным.
Наружный вид подразумевает изменения в кавернозных тельцах, окружающих анальное отверстие. Из-за соприкосновения узелков с внешними раздражителями (например, одежда), возникает боль. Течение болезни как таковой не имеет симптоматики за исключением слабых кровотечений.
Геморрою свойственно развиваться в период беременности. В таких случаях применяют щадящую терапию. Отсутствие положительных результатов терапии является прямым показанием к хирургическому вмешательству.
Внутренний геморрой возможно обнаружить только с помощью колоноскопии, поскольку патология развивается под слоем слизистой оболочки. Болезнь протекает скрытно, долгое время ничем себя не обнаруживая. Позже появляются следы крови на туалетной бумаге или белье и боль во время дефекации, долгое сидение вызывает дискомфорт и зуд в заднем проходе.
Как часто делают колоноскопию кишечника
Колоноскопию считается наиболее информативным и максимально точным методом исследования. Процедура не имеет побочных эффектов или осложнений после проведения. Эндоскописты утверждают, что регулярное проведение манипуляции не вредит организму. Рекомендуется проходить обследование каждые два года в пожилом возрасте.
Если же в семейном анамнезе имеется онкологическая патология, следует регулярно посещать комплексную диагностику после сорока лет. Пациенты, которые ранее перенесли оперативное вмешательство в области брюшной полости, должны проходить профилактический осмотр каждых полгода, чтобы избежать рецидива или появления осложнений.
Как подготовиться к операции
Если проктолог рекомендует операцию, то необходимо записаться на прием к врачу-терапевту для получения справки об общем состоянии здоровья и готовности к операции. Для этого нужно:
- сдать анализ крови (клинический, биохимический, на резус-фактор и группу);
- коагулограмму;
- анализ крови на вирусы гепатита В и С;
- анализ крови на ВИЧ;
- микрореакцию на сифилис качественно;
- общий анализ мочи;
- флюорографию или КТ органов грудной клетки;
- колоноскопию;
- ЭКГ с расшифровкой.
За несколько дней до операции ограничивают прием продуктов, содержащих клетчатку. За сутки возможны легкие завтраки и обеды, а за восемь часов до операции прекращают прием жидкости, чтобы не создать проблем во время наркоза.
Дополнительно проводят очистку толстого кишечника клизмой или путем естественного опорожнения с применением глицериновых свеч. Лечащий врач должен знать о принимаемых пациентом препаратах, аллергических реакциях и непереносимости.