Когда женщина вынашивает малыша, в организме происходит масса изменений: обостряются хронические заболевания, воспалительные процессы. Цистит — не исключение. Но боль в мочевом пузыре — не обязательно показатель болезни. Дискомфорт возникает вследствие увеличения матки, которая сдавливает мочевой пузырь. Иногда болевой синдром в мочевом пузыре свидетельствует о почечной патологии. Беременным при возникновении симптомов воспаления назначают УЗИ почек и мочевого пузыря.
Каждая диагностическая процедура должна быть мотивирована. Метод УЗИ диагностики является наиболее безопасным и доступным способом исследования внутренних органов. В ходе процедуры УЗИ визуально оценивается состояние органов мочеполовой системы.
Многие врачи уверены, что УЗИ почек и мочевого пузыря необходимо назначать всем будущим мамам. Данный скрининг позволит выявить изменения в мочевыделительной сфере в стадии зарождения. Кроме этого, при помощи УЗИ можно обследовать мочевой пузырь и почки плода.
Плод в утробе матери постепенно растет, притесняя органы. Если у беременной в прошлом диагностировались болезни почек или мочевого пузыря, то заболевания непременно дадут о себе знать. Патологии почек вызывают опасные осложнения, которые негативно отражаются на здоровье ребенка и мамы. Поэтому УЗИ мочевого пузыря, почек желательно выполнять систематически, по медицинским показаниям.
Многих беременных интересует вопрос: насколько вредно УЗИ почек и мочевого пузыря. При диагностике используется стандартная частота ультразвука, которая безвредна. Однако, прежде чем сделать УЗИ мочевого, почек, необходимо письменное направление гинеколога, который наблюдает беременность. Именно врач определяет необходимость проведения УЗИ мочевого пузыря и почек.
Когда необходимо записаться на прием уролога?
Появление симптомов урологических заболеваний – прямое показание к приему уролога, а регулярные профилактические осмотры – путь к сохранению здоровья.
Консультация уролога необходима, если у взрослого человека (мужчины или женщины) присутствуют:
- болезненные ощущения, возникающие при мочеиспускании;
- частое ощущение переполненности мочевого пузыря даже при незначительном количестве скопившейся мочи;
- повторяющиеся задержки мочеиспускания;
- помутнение мочи или не связанное с приемом определенной пищи (свекла и др.) изменение ее цвета;
- посторонние выделения при мочеиспускании;
- боли, локализующиеся в нижней части живота и поясничной области.
Показания
Когда назначают УЗИ почек во время вынашивания? Ультразвуковое исследование назначают беременным в следующих ситуациях:
- При обнаружении белка, бактерий, лейкоцитов и прочих отклонений от нормы в ОАМ (общий анализ мочи).
- Частые тянущие ощущения в пояснице.
- Болезненное мочеиспускание.
- Примеси крови в моче или необычная окраска.
- Сахарный диабет и другие заболевания эндокринной системы
- Наличие хронических болезней мочеполовой системы.
Список необходимых вещей:
- Пеленка
- Влажные салфетки
- Одноразовые сухие салфетки
- Бутылка дистиллированной воды без газа объемом 0,5 л (до 12 недель).
- Обменная карта и направление
В каких случаях необходим приём уролога для мужчин
Прием уролога необходим мужчинам если присутствует один или несколько признаков:
- Выделения из уретры. Мочеиспускательный канал предназначен для выведения мочи и эякулята, также в норме это может быть секрет, вырабатываемый уретральными железами, но его количество столь мало, что заметить его проблематично. В остальных случаях речь может идти о наличии болезней, передающихся при сношении, воспалении мочеиспускательного канала, либо простаты в результате переохлаждения. Выделения могут указывать на осложнившуюся патологию других органов.
- Рези в мочеиспускательном канале, жжение и появление зуда. Иногда подобные явления могут наблюдаться и у совершенно здорового мужчины, чему виной синтетическое белье, использование презервативов с покрытиями и лубрикантов, употребление приправленных специями блюд. Однако подобные симптомы, возникающие регулярно и усиливающиеся с течением времени, указывают на наличие патологии.
- Полное отсутствие либидо, либо его снижение.
- Болезненность в яичках и промежности, возле ануса и в поясничном отделе. Если накануне появления симптомов отсутствовали повышенные физические нагрузки, можно говорить об урологических проблемах.
- Нарушенное мочеиспускание. О нем свидетельствует ослабление струи, невозможность облегчиться по желанию, хотя оно возникает паталогически часто.
- Высыпания и новообразования на пенисе.Эти признаки чаще всего возникают на фоне патологий, передающихся при сексуальном контакте без барьерных контрацептивов.
- Нарушение эректильной функции. Так может проявляться как обычная усталость, стрессовые состояния и недосып, или же проблема заключается в гормональном сбое, болезнях сосудистой и мочеполовой системы, внутренних органов.
- Астеновегетативный синдром. При хроническом простатите достаточно часто развивается общая слабость, ухудшение работоспособности, появляется раздражительность, бессонница, повышается потливость и учащается пульс.
- Изменившийся цвет мочи, наличие в ней или эякуляте гнойных и кровянистых включений.
- Отсутствие детей в браке при полноценной половой жизни.
Правила подготовки для посещения врача-уролога у мужчин
- Перед посещением врача нужно принять гигиенический душ и надеть чистое белье. При этом для более достоверных результатов исследований не рекомендуется тщательно подмываться, достаточно простого обмывания наружных половых органов.
- Для выполнения мазков из мочеиспускательного канала на возможные инфекции необходимо: половое воздержание в течение 1-2 суток до приема врача; в течение 2-3 часов до приема не мочиться; в течение 1 суток до приема не употреблять алкоголь.
- Для выполнения анализа эякулята (спермограмма) по проблеме бесплодия в браке или перед планированием беременности необходимо: половое воздержание перед обследованием в течение 3-5 суток; воздержание от приема алкогольных напитков (в том числе, пиво), лекарственных препаратов (снотворные и успокаивающие средства, антибиотики) в течение 14 дней; воздержание от посещения сауны, бани, а также от приема горячих ванн в течение 14 дней; исключение рентгенологических обследований в течение 14 дней; накануне анализа желательно выспаться и не переутомляться.
- При направлении и выполнении УЗИ мочевого пузыря: не мочиться до исследования в течение 2 часов; за 1-1,5 часа до приема выпить 1 литр жидкости (воды без газа, чая или сока). При обращении по поводу хирургической патологии (варикоцеле, водянка, фимоз) специальной подготовки не требуется.
- При обследовании по вопросам сексологических расстройств предварительная подготовка к специальным методам исследования обсуждается индивидуально с врачом.
Норма показателей УЗИ почек плода
Картина здоровой мочевыделительной системы плода выглядит следующим образом:
- Форма: при продольном сканировании – бобовидная или овальная, при поперечном – округлая.
- Расположение: по обеим сторонам от позвоночника.
- Чашечки – одна из структурных единиц почки. При их слиянии образовывается одна общая полость – почечная лоханка. Она постепенно суживается и продолжается в мочеточник, впадающий в мочевой пузырь.
- Диаметр почечной лоханки: в 2 триместре – 4-5 мм, в 3 триместре – 7 мм.
- В норме мочеточники не визуализируются.
Норма размеров почек по неделям беременности. Максимальный размер почки определяется при продольном сканировании.
| Срок (недели) | Длина (см) | Срок (недели) | Длина (см) |
| 18 | 1,6 – 2,8 | 30 | 2,9 – 4,6 |
| 19 | 1,5 – 3,1 | 31 | 2,8 – 4,6 |
| 20 | 1,8 – 3,4 | 32 | 3,1 – 5,1 |
| 21 | 2,1 – 3,2 | 33 | 3,1 – 4,7 |
| 22 | 2 – 3,4 | 34 | 3,3 – 5 |
| 23 | 2,2 – 3,7 | 35 | 3,2 – 5,2 |
| 24 | 1,9 – 4,4 | 36 | 3,3 – 5 |
| 25 | 2,5 – 4,2 | 37 | 3,3 – 5,1 |
| 26 | 2,4 – 4,4 | 38 | 3,2 – 5,6 |
| 27 | 2,7 – 4,4 | 39 | 3,5 – 4,8 |
| 28 | 2,6 – 4,2 | 40 | 3,2 – 5,3 |
| 29 | 2,3 – 4,8 | 41 | 3,9 – 5,1 |
Исследование внутренней структуры почек ребёнка возможно лишь с 20-24 недели. Оно позволит выявить ряд аномалий развития парного органа таких, как отсутствие одной или обеих почек, нетипичная локализация, превышение нормы размеров, расширение чашечек и/или лоханок, наличие кист.
Правила подготовки для посещения врача-уролога у женщин
Порядок подготовки у представительниц прекрасного пола мало чем отличается от такового перед посещением врача-гинеколога. Более того, женщина даже осматриваться будет на гинекологическом кресле.
Перед приемом совершают туалет половых органов простой проточной водой. Запрещается проводить обработку половых органов с помощью Мирамистина, Хлоргексидина и других антибактериальных средств. Так как результаты анализа в этом случае не будут достоверными.
Перед походом к врачу исключают половые контакты минимум на 24, а лучше на 48 часов. С собой рекомендуется иметь пеленку или специальное полотенце.
Влияние УЗИ почек на развитие плода
Большинство беременных женщин всегда опасается направлений на дополнительные методы обследования, и УЗИ не является исключением. В современной медицине есть исследования о возможном негативном влиянии ультразвуковых волн на развитие плода, но за годы практики не было выявлено ни одного случая негативного воздействия УЗИ на течение беременности.
Женщине в положении, сомневающейся соглашаться ли на УЗИ, крайне важно понять, что наличие недиагностированного заболевания мочевыделительной системы представляют собой куда большую опасность, чем влияние ультразвуковых волн. Не стоит игнорировать направление врача-гинеколога для дальнейшего обследования, ведь можно пропустить начало развития заболевания, а это приведет к серьезным осложнениям во время беременности, среди которых даже самое страшное для женщины – потеря желанного малыша.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Какие вопросы может задать уролог на консультации?
Во время консультации врач может расспрашивать пациента об обстоятельствах возникновения заболевания, о его проявлениях и так далее.
На первой консультации уролог может спросить:
- Как давно началось заболевание?
- Как проявляется заболевание?
- Имеются ли проблемы с мочеиспусканием?
- Что приводит к появлению/усилению симптомов?
- Страдает ли пациент какими-либо известными ему заболеваниями мочеполовой системы?
- Имелись ли подобные заболевания у родителей или ближайших родственников (у родных братьев или сестер)?
- Имеются ли у пациента хронические заболевания других органов и систем (сердца, печени и так далее)?
- Есть ли у пациента постоянный половой партнер?
- Какими методами контрацепции (предохранения) пользуется пациент?
- Болел ли пациент заболеваниями, передающимися половым путем?
- Есть ли у пациента дети?
- Принимает ли пациент наркотические препараты?
- Злоупотребляет ли пациент алкоголем?
- Курит ли пациент?
Стоит отметить, что перечень вопросов может существенно отличаться в зависимости от того, какой орган и как сильно поражен.
Как проходит прием уролога у мужчин
После опроса больного врач обязательно проводит осмотр наружных половых органов.
Во время обследования врач оценивает:
- форму полового члена – его чрезмерное искривление может быть причиной бесплодия, а также указывать на высокую вероятность наличия других аномалий развития;
- размеры полового члена – его недоразвитие возможно при сниженной концентрации мужского полового гормона в крови;
- состояние кожных покровов в области половых органов – с целью выявления очагов воспаления, язв, трещин или других деформаций;
- состояние головки полового члена (для этого врач ее оголяет) – для выявления фимоза или воспалительных процессов в данной области;
- состояние яичек – врач пальпирует (прощупывает) яички и придатки, оценивая их форму, размеры и консистенцию;
- состояние мошонки – с целью выявления варикоцеле или инфекционно-воспалительного процесса;
- состояние мочевого пузыря – для этого врач может попросить пациента прилечь, а затем начнет слегка надавливать на область мочевого пузыря (чуть выше лобка);
- состояние почек – уролог может слегка постукивать ребром ладони по поясничной области пациента (на которую проецируются почки), оценивая его реакцию (возникновение болей может свидетельствовать о наличии воспалительного процесса);
- также обязательным этапом обследования является пальцевое ректальное исследование простаты: пациент ложится на бок и старается прижать колени к груди, врач надевает стерильную перчатку, смазывает ее специальным маслом и вводит указательный палец в анальное отверстие пациента; на глубине нескольких сантиметров он определяет простату, которая располагается между мочевым пузырем и кишечником (врач прощупывает ее через стенку прямой кишки); далее врач оценивает размеры, консистенцию и форму простаты. Если во время обследования пациент почувствует острые колющие боли, он должен сообщить об этом врачу (данный симптом может указывать на наличие простатита).
УЗИ почек плода
Оценка состояния почек плода проводится во второй половине беременности. Исследование необходимо для выявления расширения лоханок у будущего малыша.
Формирование мочевыделительной системы ребёнка – сложный многостадийных процесс, продолжающийся с момента начала эмбриогенеза вплоть до предродового периода. Развитие почек плода происходит в 4 этапа:
- 5-15 неделя – формирование собирательных канальцев почек и их лоханок, образование мочи (с 11 недели);
- с 16 недели – появление почечных аркад – особой локализации нефронов, при которой они связываются с ампулами канальцев;
- 23-26 неделя – присоединение нефронов к терминальным участкам собирательного канальца;
- 33-36 неделя – рост и созревание интерстициального компонента почек.
Во 2 и 3 триместре с помощью УЗИ по статистике выявляют около 85% заболеваний почек плода, возникающих вследствие:
- раннего прекращения развития почек;
- нарушения развития канальцев почки;
- нарушения перемещения почки из области малого таза в брюшную полость;
- снижения проходимости мочевыводящих путей.
Нередко аномальное развитие почек сочетается с другими патологиями, часто спровоцированными маловодием.
Как проходит приём уролога для женщин
Опрос. Прием начинается с того, что женщину расспрашивают о наличии жалоб. Врач уточняет, как давно женщину беспокоят те или иные симптомы, насколько сильно они влияют на качество жизни. При каких обстоятельствах их наличие ощущается сильнее, а при каких выраженность, напротив, меньше. После опроса женщине предлагается лечь на гинекологическое кресло.
Осмотр. В ходе осмотра врач обращает внимание на строение видимых половых органов. Отмечает наличие или отсутствие покраснений, раздражений, различных кожных дефектов. Затем часто проводится простое вагинальное исследование, в ходе которого оценивается состояние половых органов, доступных обзору. Однако уролог такое обследование может и не проводить, ограничившись внешним осмотром и забором анализов.
Также врач в обязательном порядке пальпирует (прощупывает) область мочевого пузыря и почек, оценивая реакцию пациентки. Возникновение болезненности в области малого таза или в поясничной области может указывать на наличие воспалительных процессов и обычно требует дополнительных инструментальных исследований.
Чем опасны заболевания почек во время беременности
Отсутствие лечения заболеваний почек во время беременности может привести к серьёзным осложнениям, таким как:
- Покраснение почек, которое может привести к повышенному кровяному давлению и почечной недостаточности;
- Кровяное отравление, также называемое септицемией. Почки фильтруют отходы из крови и возвращают отфильтрованную кровь в организм. Тем не менее, почечная инфекция позволяет бактериям проникать в кровоток, вызывая отравление крови;
- Инфекция почек вызывает попадание бактерий в амниотический мешок и жидкость. Это может привести к разрыву мешка и привести к преждевременным родам;
- Преждевременные роды могут привести к рождению ребенка с низким весом при рождении;
- Пиелонефрит с высокой температурой является тяжелым случаем инфекции почек, которая может привести к выкидышу.
Чем заканчивается прием уролога и у мужчин, и у женщин
Заключительный этап первого посещения уролога — составление плана лабораторных исследований и дополнительных инструментальных обследований, необходимых для подтверждения заподозренного при осмотре и беседе заболевания и определения степени выраженности возможных изменений.
В зависимости от конкретной ситуации это могут быть:
- общие анализы крови и мочи;
- биохимический анализ крови;
- бактериологический посев мочи на флору;
- мазок из мочевых путей;
- иммуноферментные исследования;
- ДНК-дигностика (ПЦР);
- УЗИ органов мочевыделительной системы
- рентгенологические исследования и пр.
Мужчины должны обследоваться у уролога как в пожилом, так и в молодом возрасте минимум разв 1 год. Ежегодные осмотры для женщин не обязательны, но требуют индивидуального подхода, а так же наличие соответствующих жалоб. Как правило, при подозрении на ту или иную урологическую патологию направление осуществляет гинеколог.

Эмбриональные аспекты врожденных аномалий почек и мочевых путей (cakut-синдром)
Васильев А.О., Говоров А.В., Пушкарь Д.Ю.
Кафедра урологии ГБОУ ВПО Московский государственный медико-стоматологический университет имени А.И. Евдокимова Минздрава России, Россия, Москва
Адрес: 127206, Москва, ул. Вучетича д. 21, корп. 2, тел. 8(495)6113129 Эл.почта, [email protected],
Введение. Спектр врожденных аномалий почек и мочевых путей чрезвычайно широк и варьирует от легких и бессимптомных пороков, таких как удвоение мочеточника до тяжелых, подчас не совместимых с жизнью, таких как двусторонняя почечная агенезия или дисплазия. В результате тесной эмбриогенетической связи мочевой и половой систем человека аномалии развития органов мочевой системы (ОМС) в 33% случаев связаны с пороками развития половых органов, что в дальнейшем может приводить к развитию бесплодия. В общем числе поражений аномалии развития ОМС составляют в среднем 25% от общего числа всех генетических пороков, диагностируемых внутриутробно [1]. Врожденные пороки развития (ВПР) мочеполовой системы одна из самых многочисленных групп врожденных аномалий, включающих поражение почек, мочеточников, мочевого пузыря, уретры, а также мужских и женских гениталий.
О возможности одновременного развития врожденнойаномалии по чек и нижних мочевых путейбыло сообщено в руководстве Пытеля А .Я. и Голигорского С.Д. [2]. В 1998 году E. Yerkes и H. Nishimura был предложен термин CAKUT (congenital anomalies of the kidney and urinary tract) – врожденные аномалии почки и мочевого тракта. В своем исследовании авторы описали влияние ангиотензина в формировании врожденных аномалийпочек и мочевого тракта у мышей и у человека [3]. В настоящее время на долю CAKUT-синдрома приходится около 30% всех аномалий развития ОМС и до 50% всех случаев пальпируемой абдоминальной массы у новорожденных [4, 5]. Частота данного синдрома составляет 1 случай на 500 новорожденных [6].
CAKUT может быть как составнойчастью различных мультиорганных г енетических синдромов, так и самостоятельным поражением. В составе других генетических синдромов CAKUT описан приблизительно при 500 мультиорганных синдромах, как например, синдром почечного кистоза и сахарного диабета [7]. По данным Renkema K.Y. и соавт. до 10% изолированных форм CAKUT-синдрома могут быть сопряжены с наследственным фактором. В большинстве случаев семейных форм у ближайших родственников состояние протекает бессимптомно [8]. К синдрому CAKUT относят почечную дисплазию с/без гипоплазии, обструкцию мочевого тракта и пузырно-мочеточниковый рефлюкс (ПМР) (Таблица 1).
К основным причинам развития CAKUT-синдрома относят одновременную мутацию генов PAX2 и EMX2. Исследования показали отсутствие подобной мутации генов у здоровых эмбрионов мышей и у человека, причем у людей оба гена находятся на хромосоме 10 q и их мутация сопровождается полнойд еструкцией хромосомы [9]. Изучив роль PАХ2 в развитии ОМС, Chuary Ya. пришел к выводу, что отрицательное влияние на нефрогенез оказывает взаимоотношение исследуемого гена с такими транскрипционными факторами, как Gdnt, Ret, SHH, Wnt4, Fgt [10].
Таблица 1. Структура CAKUT-синдрома
| Почка | Мочевые пути |
| Агенезия почки | Агенезия – отсутствие треугольника мочевого пузыря |
| Дисплазия почки (в том числе кистозная и мультикистозная) | Стеноз прилоханочного отдела мочеточника |
| Гипоплазия почки | Мегауретер |
| Удвоение собирательной системы | Задний клапан уретры |
| Подковообразная почка | Пузырно-мочеточниковый рефлюкс |
Для полного понимания причин возникновения врожденных аномалий развития мы считаем целесообразным кратко изложить основные этапы эмбриогенеза ОМС [11].
Внутриутробное развитие человека продолжается в среднем 280 суток, в течение которых принято выделять три периода: начальный (1-я нед.), зародышевый (2-8-я нед.), плодный (с 9-й нед. развития до рождения). К концу зародышевого периода завершается закладка основных эмбриональных зачатков тканей и органов. В процессе эмбриогенеза человека последовательно закладываются три парных выделительных органа: передняя почка или предпочка (pronephros), первичная почка (mesonephros) и постоянная (окончательная) почка (metanephros).
Предпочка образуется из передних 8-10 сегментных ножек (нефротомов) мезодермы и состоит из эпителиальных трубочек, один конец которых слепо замкнут, а другой конец обращен в сторону сомитов, где канальцы, объединяясь, формируют мезонефральный (Вольфов) проток. У зародыша человека предпочка не функционирует в качестве мочеобразующего органа и вскоре после закладки подвергается обратному развитию. Мезонефральный проток сохраняется и растет в каудальном направлении.
Первичная почка формируется из большего числа нефротомов (до 25), расположенных в области туловища зародыша. С течением времени сегментные ножки отделяются от сомитов и спланхнотома и превращаются в слепые канальцы первичной почки. Канальцы растут по направлению к мезонефральному протоку и одним концом сливаются с ним. Навстречу к другому концу канальца первичной почки растут сосуды от аорты, которые распадаются на капиллярные клубочки. Каналец своим слепым концом обрастает капиллярный клубочек, образуя капсулу клубочка. Капиллярные клубочки и капсулы вместе формируют почечные тельца. Возникший при развитии предпочки мезонефральный проток открывается в заднюю кишку
Закладка окончательной почки происходит на 2-м мес. внутриутробного развития, но окончательное ее развитие завершается лишь после рождения ребенка. Эта почка образуется из двух источников мезонефрального протока и нефрогенной ткани. Последняя представляет собой не разделенные на сегментные ножки участки мезодермы в каудальной части зародыша. Мезонефральный проток растет по направлению к нефрогенному зачатку, и из него в дальнейшем формируются мочеточник, почечная лоханка с почечными чашками, а от последних возникают выросты, превращающиеся в собирательные протоки и трубочки. Эти трубочки играют роль индуктора при развитии канальцев в нефрогенном зачатке. Из последнего образуются скопления клеток, которые превращаются в замкнутые пузырьки. Разрастаясь в длину, пузырьки превращаются в слепые почечные канальцы, которые в процессе роста S-образно изгибаются. При взаимодействии стенки канальца, прилежащей к слепому выросту собирательной трубочки, происходит объединение их просветов. Противоположный слепой конец почечного канальца приобретает вид двуслойной чаши, в углубление которой врастает клубочек артериальных капилляров. Здесь формируется сосудистый клубочек почки, который вместе с капсулой образует почечное тельце. Образовавшись, окончательная почка начинает быстро расти и с 3-го мес. оказывается лежащей выше первичной почки, которая во второй половине беременности атрофируется.
Воздействие неблагоприятных факторов на организм беременной женщины в зародышевый период (с 4 по 8 нед.) может привести к агенезии почек и мочеточников, эктопии устья мочеточника, образованию дополнительного мочеточника со слепым концом или слабо развитой почкой.
Воздействие различных неблагоприятных факторов на 9-12 нед. развития может привести к формированию ретрокавального, ретроилиакального мочеточника, гетеролокальной дистопии почек и мочеточников, эктопии устья мочеточников, формированию сужений или клапанов различных отделов мочеточников, недостаточности складок слизистой устья мочеточников, врожденному недоразвитию или отсутствию мышечного слоя, высокому отхождению мочеточника от почечной лоханки.
В плодный период (с 13-й недели) возможно формирование извилистости мочеточника, его изгибов, укорочения, удлинения, дисбаланса сократительной функции, врожденной недостаточности иннервационного аппарата и дисплазии мочеточника [12].
Онтогенетические механизмы, лежащие в основе этиологии аномалий развития и CAKUT-синдрома являются многофакторными. Многие из них были получены путем вскрытия человеческих эмбрионов, другие – в эксперименте на животных. Подробная их характеристика представлена на рисунке 1 [5].
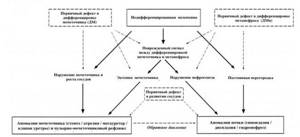
Рис.1. Онтогенетические основы формирования CAKUT-синдрома. Пунктирной стрелкой указана перекрестная аномалия.
Материалы и методы. Были проанализированы источники в англоязычной литературе, поиск которых проводили по базам данных Cochrane Library’s, Medline (Pubmed, BioMedNet), Scopus и Biosis, используя ключевые слова «аномалии развития», «врожденные пороки развития», «CAKUT», «эмбриогенез органов мочевыой системы».
Обсуждение. Проявление врожденных пороков ОМС, в том числе CAKUT-синдрома, достаточно полно отражено в мировой литературе, однако данным аномалиям характерны особенности, которые до конца не изучены. Например, такие аномалии как стеноз лоханочно-мочеточникового сегмента (ЛМС), атрезия и мультикистозная дисплазия почки чаще всего являются односторонними; пренатальный гидронефроз новорожденных, связанный с ПМР и первичным мегауретером в подавляющем большинстве находят у мужчин [13, 14]. Некоторые из описанных аномалий часто развиваются одновременно [15]. Например, гипоплазия и дисплазия часто сопровождаются ПМР или стенозом ЛМС, атрезией ипсилатеральной или контралатеральной почки.
Самым распространенной врожденной аномалией ОМС является удвоение мочеточника, которое может быть полным и неполным. Неполное удвоение часто протекает вместе с раздвоением чашечно-лоханочной системы (ЧЛС). Большинство случаев протекает бессимптомно, однако риск инфицирования верхних мочевых путей возрастает в 20 раз [16]. Atwell J.D. и соавт. при обследовании 30 детей с неполным удвоением мочеточника пришли к выводу, что данная аномалия носит аутосомно-доминантный тип наследования, поскольку до 66% родственников первой степени родства имели такое же поражение [17].
Обструкция ЛМС является наиболее частой причиной антенатального гидронефроза и встречается с частотой 1 на 1000-1500 новорожденных [18]. Из всех известных причин развития данной аномалии большинством авторов высказывается предположение, что неполная мускуляризация мочеточника и чрезмерный апоптоз гладкомышечных клеток являются основными [19, 20].
В случае сращения нижних полюсов почек происходит образование подковообразной почки, расположенной в большинстве случаев ниже, чем обычно. В редких случаях наличие подковообразной почки связано с обструкцией ЛМС и инфицированием мочевых путей, гематурией и пальпируемой абдоминальной массой. Одним из наилучших вариантов лечения данной аномалии является трансперитонеальная лапароскопическая пиелопластика, позволяющая детально рассмотреть ЧЛС почки и наличие аномалий почечных сосудов [21].
Клапан задней уретры считается наиболее распространенной причиной обструкции нижних мочевых путей у новорожденных и эмбрионов мужского пола [22]. С данным пороком развития часто описывают синдром сливового живота, который по частоте встречаемости составляет 3,8 на 100 000 новорожденных мужского пола и характеризуется врождѐнным отсутствием, недостаточностью или гипоплазией мышц брюшной стенки в сочетании с мегацистисом, расширением мочеточников и простатического отдела уретры, а также двусторонним крипторхизмом. Одними из возможных методов лечения в данной ситуации является выполнение пузырно-амниотического шунтирования или выполнение везикоцентеза после рождения. Отличительной особенностью является характерный морщинистый вид передней брюшной стенки после операции, давший название этому синдрому [23, 24].
В большинстве случаев проявление обструктивной почечной дисплазии (в частности, мегацистис) может быть обнаружено при УЗИ плода, тогда как расширение мочеточника, чашечек или лоханки может быть заподозрено только при тщательном обследовании. Гистологическая картина может быть различной в зависимости от срока внутриутробной обструкции и включает сжатое мозговое вещество в результате избыточного гидростатического давления, создаваемого накопленной мочой в области малого таза [25]. К наиболее распространенным и изученным синдромам почечной дисплазии (группа цилиопатий) относят синдром Меккеля-Грубера, синдром Жубера, синдром короткого ребра, синдром Барде-Бидля, синдром асплении или полисплении и VACTER-L.
Синдром Меккеля-Грубера был впервые описан немецким биологом F. Meckel в 1822 году. Частота проявления у новорождѐнных составляет 1:9000. Синдром, как правило, приводит к летальному исходу в раннем детстве из-за тяжелой патологии почек и центральной нервной системы и характеризуется сочетанием поликистоза почек, аномалии развития центральной нервной системы (затылочное энцефалоцеле), фиброзных изменений печени и полидактилии [26] Синдром является генетически гетерогенным, аутосомно-рецессивным заболеванием. В настоящее время известно около 10 генов, мутации которых могут приводить к развитию синдрома, среди которых MKS1, TMEM216, TMEM67 и др.
Синдром Жубера редкая аутосомно-рецессивная патология, характеризующаяся полным отсутствием или недоразвитием червя мозжечка, умственной отсталостью, дистрофией сетчатки, глазной колобомой, нистагмом, полидактилией, кистозной почечной дисплазией и врожденным фиброзом печени. Синдром впервые описала M. Joubert в 1969 г. при обследовании четырех новорожденных в одной французско-канадской семье. Распространенность заболевания почек (кистозная почечная дисплазия и тубулоинтерстициальный нефрит) при синдроме Жубера и связанных с ними нарушений составляет в среднем 30% [27].
Синдром короткого ребра – генетическая патология, также относящаяся к группе цилиопатий и характеризующаяся наличием коротких рѐбер, укороченных конечностей, полидактилии и смертностью в раннем возрасте вследствие дыхательной недостаточности. Традиционно различают четыре подтипа этого синдрома: синдром Салдино — Нунана, синдром Маевского (Majewski syndrome), синдром Верма — Наумова (Verma-Naumoff syndrome) и синдром Бимер — Лангера (Beemer-Langer syndrome) [28]. Гистологическая картина почек схожа с таковой при синдромах Меккеля-Грубера и Жубера. Большинство генов, ассоциированных с синдромом короткого ребра, контролируют процесс интрафлагеллярного транспорта. Наиболее изучены мутации в гене NEK1 и TTC21B [29, 30].
Синдром Барде—Бидля является генетически гетерогенным заболеванием и встречается с частотой 1:120000 новорожденных. Характеризуется наличием как минимум четырѐх из шести первичных симптомов — ожирения, деградации сетчатки глаза, полидактилии, поликистоза почек, гипогонадизма и замедления умственного развития. К вторичными симптомам могут быть отнесены диабет, фиброз печени, атаксия, различные расстройства речи, асимметрия висцеральных органов, патология зубов, аносмия и потеря слуха. Известно 18 генов, мутации которых могут приводить к развитию синдрома [31].
В 1959 г. Ivemark B.L. и соавт. был описан вариант почечно-печеночноподжелудочной дисплазии в сочетании с аспленией [32]. В настоящее время в литературе отражено не более 10 сообщений, описывающих детей с данным аутосомно-рецессивным синдромом, характуризующимся мультикистозной дисплазией почки, печени и поджелудочной железы, недоразвитием легких, пороками сердца и в большинстве случаев приводящих к ранней младенческой смертности. На молекулярном уровне изучены два гена, мутация которых приводит к развитию данного состояния: NPNP3 и NEK8. Макроскопически отчетливо видна мультикистозная дисплазия почки [33].
Ассоциация VACTER-L — группа сочетанных аномалий развития, название которой составлено из первых букв пороков, входящих в состав синдрома [34]:
- V (Vertebral anomalies) — аномалии позвоночника, А (Anal аtresia) — атрезия ануса,
- С (Cardiovascular anomalies) — дефекты перегородок и другие пороки сердца,
- ТЕ (Tracheo-esophageal fistula) — трахеопищеводный свищ с атрезией пищевода,
- R (Renal defects) — аномалии почек, такие как агенезия, дисплазия, гидронефроз; единственная пупочная артерия.
- L (Limb defects) — дефекты лучевой кости — гипоплазия I пальца или лучевой кости, преаксиальная полидактилия и синдактилия. Большинством автором отмечается, что для постановки диагноза необходимо сочетание хотя бы трех из перечисленных симптомов. Описанное поражение встречается с частотой 1 на 10000—40000 новорожденных [14]
Выводы. Врожденные аномалии почек и мочевых путей группа состояний с различной степенью тяжести, многие из которых требуют междисциплинарного подхода для точной диагностики и улучшения последующего лечения. Учитывая, что многие из описанных врожденных аномалий являются наследственными, достижения в пренатальной диагностике, фетальной хирургии, а также целенаправленной терапии позволят улучшить прогноз и качество жизни новорожденных.
Литература
1. dos Santos Junior, A.C. Congenital anomalies of the kidney and urinary tract: an embryogenetic review / A.C. dos Santos Junior, D.M. de Miranda, Silva A.C. e Simões // Birth Defects Res C Embryo Today. – 2014, Vol. 102, №4 – P. 374-381.
2. Пытель, А.Я. Избранные главы урологии и нефрологии. Часть 1 / А.Я. Пытель, С.Д. Голигорский. Л.: Медицина, 1968. 312 с..
3. Yerkes, E. Role of angiotensin in the congenital anomalies of the kidney and urinary tract in the mouse and the human / E. Yerkes, H. Nishimura, Y. Miyazaki // Kidney Int. – 1998; Vol. 67, P. 75–77.
4. Toka, H.R. Congenital Anomalies of Kidney and Urinary Tract / H.R. Toka, O. Toka, A. Hariri, H.T. Nguyen // Samin Nephril. – 2010, Vol. 30, №4 – P. 374– 386.
5. Pope, J.C. IV. How they begin and how they end classic and new theories for the development and deterioration of congenital anomalies of the kidney and urinary tract, CAKUT / J.C. Pope IV, J.W. Brock III, M.C. Adams // JASN. – 1999, Vol. 10, №9 – P. 2018–2028.
6. Loane, M. EUROCAT statistical monitoring: identification and investigation of ten year trends of congenital anomalies in Europe / M. Loane, H. Dolk, A. Kelly // Birth defects Res A Clin Mol Teratol. – 2011, Vol. 91, №1 – P. 31-43.
7. Эрман, М.В. Нефрология детского возраста / М.В. Эрман. СанктПетербург: СпецЛит, 2010. 683 с.
8. Renkema, K.Y. EUCAKUT consortium/Novel perspectives for investigating congenital anomalies of the kidney and urinary tract (CAKUT) / K.Y. Renkema, P.J. Winyard, I.N. Skovorodkin // Nephrol. Dial. Transplant. – 2011, Vol. 26, №12 – P. 3843–3851.
9. Boualia, SK. Vesicoureter Reflux and Other Urinary Tract Malformation in Mice Compaund / S.K. Boualia, Y. Gartan, I. Murawski // PRoS One. – 2011, Vol. 6, №6 –P. 215–224.
10. Chuary, Ya. The role of PAX2 is regulation of kidney development and kidney diseases / Ya Chuary, // Ya Chion. – 2011, Vol. 33, №3 – P. 231– 238.
11. Афанасьев, Ю.И. Гистология, эмбриология, цитология. 6-е издание / Ю.И. Афанасьев, Н.А. Юрина. – М.: ГЭОТАР-Медиa, 2012. – 800 с.
12. Zwolińska, D. Genetics of congenital anomalies of the kidney and urinary tract / D. Zwolińska, D. Polak-Jonkisz, I. Makulska // Postepy Hig Med Dosw. – 2011, Vol. 15, №65 – P. 829-837.
13. Uehling, D.T. Urologic implications of the VATER association / D.T. Uehling, E. Gilbert, R. Chesney // J Urol. – 1983, Vol. 129, P. 352–354.
14. Solomon, B.D. VACTERL/VATER association / B.D. Solomon // Orphanet J Rare Dis. – 2011, Vol. 6, P. 6.
15. Atiyeh, B. Contralateral renal abnormalities in multicyctic-dysplastic kidney disease / B. Atiyeh, D. Husmann, M. Baum // J Pediatr. – 1992, Vol. 121, P. 6567.
16. Decter, R. Renal duplication and fusion anomalies / R. Decter // Pediatr Clin North Am. – 1997, Vol. 44, P. 1323–1341.
17. Atwell, J.D. Familial incidence of bifid and double ureters / J.D. Atwell, P.L. Cook, C. Howell // Arch Dis Child. – 1974, Vol. 49, P. 390–393.
18. Williams, B. Pathophysiology and treatment of ureteropelvic junction obstruction / B. Williams, B. Tareen, M.I. Resnick // Curr Urol Rep. – 2007, Vol. 8, P. 111–117.
19. Aoki, Y. Id2 haploinsufficiency in mice leads to congenital hydronephrosis resembling that in humans / Y. Aoki, S. Mori, K. Kitajima // Genes Cells. – 2004, Vol. 9, P. 1287–1296.
20. Kajbafzadeh, A.M. Smooth muscle cell apoptosis and defective neural development in congenital ureteropelvic junction obstruction / A.M. Kajbafzadeh, S. Payabvash, A.H. Salmasi // J Urol. – 2006, Vol. 176, P. 718–723.
21. Blanc, T. Laparoscopic pyeloplasty in children with horseshoe kidney / T. Blanc, E. Koulouris, N. Botto // J Urol. – 2014, Vol. 191, P. 1097–1103.
22. Quintero, R.A. In utero management of fetal lower urinary tract obstruction with a novel shunt: a landmark development in fetal therapy / R.A. Quintero, L.A. Gomez, L.A. Castro, C. Bermudez // J Matern Fetal Neonatal Med. – 2010, Vol. 23, P. 806–812.
23. Tonni, G. Prune-belly syndrome: case series and review of the literatura regarding early prenatal diagnosis, epidemiology, genetic factors, treatment, and prognosis / G. Tonni, V. Ida, V. Alessandro, M.P. Bonasoni // Fetal Pediatr Pathol. – 2013, Vol. 31, P. 13–24.
24. Granberg, C.F. Genetic basis of prune belly syndrome: Screening for HNF1β gene / C.F. Granberg, S.M. Harrison, D. Dajusta // J Urol. – 2012,Vol. 187, P. 272–278.
25. Yosypiv, I.V. Congenital anomalies of the kidney and urinary tract: a genetic disorder? / I.V. Yosypiv // Int J Nephrol. – 2012, Vol. 90, P. 83-90.
26. Opitz, J.M. Annals of morphology. Meckel on developmental pathology / J.M. Opitz, R. Schultka, L. Göbbel // Am J Med Genet. – 2006, Vol. 140A, P. 115– 128.
27. Joubert, M. Familial agenesis of the cerebellar vermis. A syndrome of episodic apnea, abnormal eye movements, ataxia, and retardation / M. Joubert, E. JeanJacques, J.P. Robb, F. Anderman // Neurology. – 1969, Vol. 19, P. 813–825.
28. Dagoneau, N. DYNC2H1 mutations cause asphyxiating thoracic dystrophy and short rib-polydactyly syndrome, type III / N. Dagoneau, M. Goulet, D. Geneviève, Y. Sznajer, J. Martinovic, S. Smithson, C. Huber, G. Baujat, E. Flori, L. Tecco, D. Cavalcanti, A.L. Delezoide, V. Serre, M. Le Merrer, A. Munnich, V. CormierDaire // Am J Hum Genet. – 2009, Vol . 84, №5 – P. 706-711
29. Thiel, C. NEK1 mutations cause short-rib polydactyly syndrome type Majewski / Thiel, A. Giessl //Am J Hum Genet. – 2011, Vol. 88, P. 106–114.
30. Davis, E.E. TTC21B contributes both causal and modifying alleles across the ciliopathy spectrum / E.E. Davis, Q. Zhang, Q. Liu // Nat Genet. – 2011, Vol. 43, P. 189–196.
31. Green, J.S. The cardinal manifestations of Bardet–Biedl syndrome, a form of Laurence–Moon–Biedl syndrome / J.S. Green, P.S. Parfrey, J.D. Harnett // N Eng J Med. – 1989, Vol. 321, P. 1002–1009.
32. Ivemark, B.L. Familial dysplasia of kidneys, liver and pancreas: a probably genetically determined syndrome / B.L. Ivemark, V. Oldfelt, R. Zetterstrom // Acta Paediatr. – 1959, Vol. 48, P. 1–11.
33. Frank, V. Mutations in NEK8 link multiple organ dysplasia with altered Hippo signaling and increased c-MYC expression / V. Frank, S. Habbig, M.P. Bartram // Hum Molec Genet. – 2013, Vol. 22, P. 2177–2185.
34. Uehling, D.T. Urologic implications of the VATER association / D.T. Uehling, E. Gilbert, R. Chesney // J Urol. – 1983, Vol. 129, P. 352–354.
Журнал
Вестник урологии №2/2015
Комментарии
Для отправки комментариев необходимо войти или зарегистрироваться