Что считают раком желудка
Раком желудка называют злокачественное новообразование, которое происходит из слизистой оболочки любого отдела желудка. Такая опухоль не имеет четкого отграничения от здоровых клеток, она легко прорастает в окружающие ткани, преодолевает наружную серозную оболочку и распространяется за пределы органа. Поэтому на поздних стадиях в брюшной полости образуется конгломерат, в который могут вовлекаться все смежные анатомические образования.
Кроме того, рак желудка быстро прорастает в стенки сосудов и начинает распространяться гематогенным и лимфогенным путем (по кровеносному и лимфатическому руслу). Ее частицы оседают в виде метастазов в лимфатических узлах и органах, излюбленные места для таких раковых отсевов – печень, легкие, головной мозг, а у женщин еще и яичники.
Но на первой стадии рак желудка ограничивается слизистой оболочкой (стадия 1А) или подслизистым слоем (стадия 1В), регионарных и тем более отдаленных метастазов пока нет. Опухоль при этом небольшая, ее влияние на работу органа и весь организм еще незначительное. Поэтому появляющиеся первые признаки рака желудка не доставляют пациенту выраженного дискомфорта. В большинстве случаев они игнорируются или принимаются за проявления банального гастрита или даже переедания. Поэтому люди с первыми симптомами рака желудка предпочитают самолечение, не обращаются к врачу и не видят повода для самостоятельного обследования. Это и приводит к поздней выявляемости этого грозного заболевания.
Рак желудка и рак кишечника. Доброкачественные и злокачественные новообразования.
Безусловно вначале хочется обратить ваше внимание на то, что в настоящее время современная медицина обладает множеством возможностей для диагностирования и удаления любого вида опухолей.
Виды опухолей ЖКТ. (Рака желудка, рак кишечника)
Доброкачественные опухоли, не оказывают пагубного влияния на организм, не дают метастазов и структура их состоит из каких-либо типов тканей.
Злокачественные образования имеют мало общего с тканями организма, состоят из измененных быстро делящихся клеток и метастазов и оказывают разрушающее воздействие на организм человека.
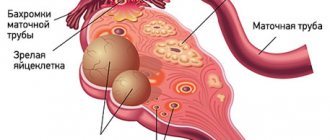
Полипы –самые распространённые опухоли жкт. Существуют менее опасные полипы (в основном относятся к опухолям верхнего отдела жкт, имеют небольшой размер) Такие образования редко подвергаются удалению.
Полипы толстого кишечника и их виды.
Опухоли толстого кишечника бывают разных размеров и форм, могут находиться в любом отделе толстой кишки. Множественные крупные полипы несут в себе больший риск превращения в злокачественные опухоли, чем единичные небольшие образования. Так же стоит отметить, что одним из определяющих факторов опасности полипа является его клеточная составляющая.
ВАЖНО ПОМНИТЬ: каким бы не был по размеру, форме и клеточной составляющей полип, для того, чтобы полностью исключить рис развития ракового заболевания толстого кишечника, он должен быть удален.
Скрининг Check up. Что это такое?
Chek up- обследование, направленное на выявление заболеваний на ранних стадиях. В нашем центре проводят скрининг желудочного кишечного тракта. Специалисты ЦЭМХ (Гастроцентра) проводят высокоточную цифровую гастроколоноскопию (гастроскопия + одновременная колоноскопия) с одномоментным удалением полипов. Вся процедура проходит во время седации – кратковременного медикаментозного сна.
Можно ли удалить рак желудка посредством эндоскопа?
Хирургия без разреза – реальный метод лечения рака на ранних стадиях, когда злокачественная опухоль не распространяется дальше слизистого или подслизистого слоя желудка.
Перед такими операциями больной проходит предварительное консультирование и обследование.
Стоит отметить, что успех эндоскопического вмешательства напрямую зависит от грамотности, квалификации и, что немаловажно, неравнодушности врача. С профессиональной же точки зрения врач экспертного уровня должен иметь успешный опыт работы гастроэнтеролога-эндоскописта не только в ведущих российских мед. учреждениях, но и опят зарубежных стажировок. Особенно ценятся врачи, имеющие практический опыт работы в клиниках Японии, которая из-за широкого распространения заболеваемости раком желудка, на сегодняшний день считается лидером эндоскопической индустрии. Еще немаловажным фактором, который говорит о высокой квалификации врача, считается сочетание в одном специалисте гастроэнтеролога и эндоскописта.
В нашем центре гастроскопию выполняют специалисты гастроэнерологи-эндоскописты, с большим успешным опытом работы в ведущих медицинских учреждениях России, Японии и ряда европейских стран.
Почему при раке желудка так важна ранняя диагностика
Рак желудка – достаточно распространенное заболевание. Ежегодно только на территории РФ диагностируется чуть менее 40 тысяч новых случаев этого заболеваний. Причем во большинстве случаев он выявляется уже при прорастании опухолевой ткани за пределы слизистой оболочки или даже ее распространении за пределы органа. Это намного ухудшает прогноз, утяжеляет и усложняет лечение.
Именно такая тенденция к поздней диагностике объясняет высокую летальность от рака желудка: по показателю смертности он занимает 2 место среди всех онкологических болезней. И эта ситуация, к сожалению, в последнее десятилетие в РФ остается неизменной. В 2016 году официально зарегистрированная заболеваемость раком желудка составила 38 тыс. новых случаев, а летальность – аж 32 тыс! Ведь 5-летняя выживаемость пациентов с раком 3 стадии составляет не более 15%.
А вот ранняя диагностика дает совсем другой, гораздо более благоприятный прогноз.
Среди пациентов, обратившихся к врачу с первыми симптомами рака желудка, 5-летняя выживаемость составляет более 80%. Это очень высокий показатель для онкологических заболеваний с поражением внутренних органов.
Первые признаки рака желудка: когда стоит насторожиться?
При раке желудка первые симптомы в большинстве случаев местные, обусловленные с возникающей дисфункцией пораженного опухолью органа. Но не исключены и общие неспецифические проявления. Причем на начальных этапах болезни они связаны не с раковой интоксикацией, как при развитых стадиях, а с анемией на фоне рецидивирующих (повторяющихся) желудочных кровотечений.
Первыми симптомами рака желудка могут быть:
- Дискомфорт в области желудка вскоре после приема пищи. Испытываемые болевые ощущения обычно вполне переносимы по интенсивности, многие пациенты описывают их как чувство переполнения, неприятного распирания на фоне небольшого (привычного) объема съеденного.
- Появление склонности к отрыжке, причем обычно она носит кислый характер и не связана с перееданием.
- Повышенная кислотность желудочного сока, из-за чего отрыжка нередко сопровождается чувством изжоги.
- Слабость, утомляемость, дискомфорт и склонность к несистемному головокружению при физической нагрузке. Обычно такие жалобы при начальном раке желудка – первые симптомы развившейся исподволь хронической анемии. К ее появлению приводят повторные небольшие по объему кровотечения из разрушаемых опухолью поверхностных сосудов. Они могут сопровождаться изменением густоты и цвета стула, он становится вязким и темнеет. Но многие пациенты не обращают на это внимания. Но во многих случаях такие ранние кровотечения при раке желудка выявляются лишь с помощью исследования кала на скрытую кровь.
- Умеренное изменение вкуса и пищевых предпочтений, что тоже можно объяснить проявлением анемии. Но эти симптомы все же более характерны для более поздних стадий рака.
Некоторые пациенты отмечают небольшое снижение веса. Но на ранних стадиях болезни это еще не типичная раковая кахексия (истощение), а скорее следствие изменения аппетита и уменьшения объема съедаемой пищи.
Ждать нельзя. 10 вопросов эндоскописту о диагностике рака желудка
Как диагностируют рак желудка?
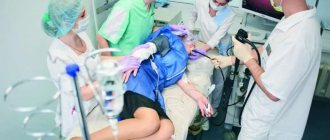
При помощи эндоскопии. Во время этой процедуры врач осматривает все верхние отделы пищеварительного тракта: пищевод, желудок, 12-перстную кишку. Делается это при помощи эндоскопа — специального устройства с камерой на конце, которое позволяет заглянуть внутрь организма и выявить мельчайшие изменения.
Кроме того, эндоскоп служит проводником для других инструментов, которые могут потребоваться, чтобы, например, сразу удалить что-то нежелательное.
Желудок меня не беспокоит. Мне все равно надо провериться?
Обязательно, и тем более, если вам уже есть 45 лет. Злокачественные опухоли в желудке и кишечнике развиваются 15–20 лет. По статистике, с онкологическими заболеваниями ЖКТ в большинстве случаев обращаются люди 60–65 лет — как раз через 15–20 лет после наступления 45-летия.
Любое воспаление в пищеварительном тракте может трансформироваться в рак, этот процесс называется «каскад Коррэа».
Почему нельзя обойтись обычным УЗИ?
УЗИ не даст полной картины. Этот метод подойдет для диагностики, например, камней желчного пузыря или позволит предположить полипы, но это предел метода. При эндоскопическом же исследовании врач может визуализировать патологический очаг, его характер и распространение.
Также врач может сразу принять меры — удалить то, что нужно, при помощи хирургических инструментов, которые вводятся в организм прямо через эндоскоп.
Это больно?
Эндоскопия неприятна, но безболезненна. Это зависит от поведения самого пациента, его анатомии, от размера аппарата, которым проводится исследование.
Сейчас исследование можно провести под медикаментозной седацией. Для этого пациенту вводят гипнотик ультракороткого действия. Так пациент не мешает исследованию рефлекторными движениями и не получает никаких неприятных воспоминаний.
Откуда мне знать, что вы не занесете мне в организм какую-нибудь заразу?
Эндоскопический аппарат перед процедурой проходит три этапа обработки: механическую очистку, предстерилизационную обработку и холодную стерилизацию. Поэтому если вас пугает инфекция, она исключена на 100%.
Зачем во время процедуры мне сделали биопсию? Мы не договаривались об этом заранее!
Взять материал прямо во время процедуры врач может, если обнаружил изменения в тканях. Биопсия — это забор клеток и тканей для гистологического исследования. Такой анализ необходим, чтобы определить характер изменений, обнаруженных во время эндоскопии, методы лечения и дальнейшего наблюдения. Чем быстрее врач поймет, что с вами, тем качественнее получится лечение.
После процедуры у меня могут быть осложнения?
Как и в любой операции, осложнения возможны. Их два: кровотечения и перфорации. Однако вероятность их наступления крайне низкая, и даже если они начнутся, врачи оперативно примут меры — остановят и зашьют.
Ограничения после процедуры практически отсутствуют. В большинстве случаев пациент после удаления, например, полипа выходит из клиники и сразу возвращается к своей обычной жизни.
При больших полипах или при возникновении осложнений врачи рекомендуют соблюдать охранительный режим в течение трех-четырех дней и назначают лекарственные препараты.
Как попасть на процедуру и как понять, что пора?
На процедуру можно попасть по направлению врача или самостоятельно. В обязательном порядке такую диагностику проходят все пациенты с длительными и серьезными жалобами на ЖКТ. Назначает эндоскопию профильный врач: гастроэнтеролог, проктолог или хирург.
Причины пройти эндоскопию: — выделение скрытой или явной крови в кале, — снижение веса, — анемия, — отсутствие аппетита, — возраст от 45 лет.
Эндоскопию нельзя проводить при остром инфаркте миокарда, остром нарушении мозгового кровообращения, заболеваний, из-за которых сместился или может сместиться пищевод (аневризма аорты, опухоли, новообразования и др.), и т. д. Все за и против врач обсуждает с пациентом в индивидуальном порядке.
Допустим, я прошел эндоскопию. Ее ведь нужно повторять?
Периодичность осмотров врач определит по результатам гистологического исследования. Это может быть 10 лет, 3 года, 5 лет, 3 месяца. Все зависит от результатов эндоскопического исследования и морфологического диагноза, если специалисты обнаружили какие-то изменения тканей.
Из образований в ЖКТ я знаю полипы кишечника. Это очень опасно?
Полипы — это доброкачественные изменения слизистой оболочки кишки, одна из самых частых проблем с ЖКТ. Их природа достоверно не ясна. Существует теория как вирусного, так и генетического происхождения, но ни одна из них не доказана.
Основная опасность полипов в том, что они протекают бессимптомно, могут озлокачествляться, то есть превращаться в рак. И даже в этом случае полипы могут не беспокоить вас до тех пор, пока рак не прорастет через стенки кишечника и не метастазирует на другие органы.
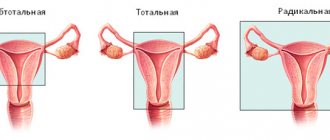
Самый применяемый метод удаления полипов — эндоскопическая резекция слизистой оболочки. Проводится она непосредственно во время исследования: на полип накидывают специальную петлю и в пределах здоровых тканей срезают его. Это позволяет предотвратить рецидив.
В Гастроцентре клиники СМТ при помощи оборудования экспертного класса ее проводят доктора высшей категории. Сверхчеткие камеры с многократным увеличением позволяют найти мельчайшие патологии размером в доли миллиметра. Эндоскопия — единственно эффективная диагностика заболеваний желудка и кишечника.
Когда же обращаться к врачу?
Первые признаки рака желудка малоотличимы от симптомов вялотекущего гастрита. Поэтому самостоятельно распознать начало заболевания очень сложно, особенно если опухоль у пациента появляется на фоне предшествующей хронической патологии пищеварительного тракта.
Единственное верное решение в такой ситуации – обращение к врачу-гастроэнтерологу при появлении даже небольших изменений в характере, интенсивности, продолжительности и комбинации симптомов. Кроме того, людям с хроническими гастроэнтерологическими заболеваниями рекомендуется регулярно проходить профилактические обследования. Это поможет контролировать состояние слизистой оболочки желудка и выявлять злокачественные опухоли на 1 или даже 0 (предраковой) стадии, когда они еще представляют собой небольшой поверхностно расположенный островок клеток.
Как диагностировать рак желудка
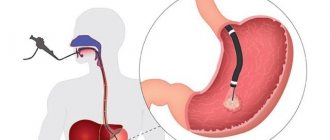
Общеклинические исследования крови и сопоставление симптомов при первых стадиях рака желудка не дадут достоверной информации. Подтвердить наличие злокачественной опухоли может лишь гистологическое исследование тканей, которые получены путем биопсии подозрительных на опухоль участков. Поэтому золотой стандарт диагностики рака желудка – ФГС (фиброгастроскопия).
Эту методику не может заменить ни один другой способ визуализации. Ведь именно ФГС позволяет врачу в режиме реального времени и с увеличением осматривать слизистую оболочку желудка, откуда и происходят раковые клетки. А биопсия дает возможность гистологического подтверждения диагноза, что является единственным абсолютно достоверным методом диагностики онкологических заболеваний.
Согласно современным клиническим рекомендациям, пациентам с повышенным риском развития рака желудка необходимо проходить ФГС 1 раз в год. Причем малейшие подозрения на онкопатологию в виде появления новых симптомов или изменения характера уже имеющихся – однозначный повод для внепланового обследования.
Симптомы
Для ранних стадий рака желудка характерно обилие паранеопластических симптомов, часто маскирующих развитие опухоли и уводящих в сторону от правильного диагноза.
- Один из самых ярких симптомов — черный акантоз, при котором развивается сопровождающаяся ворсинчато-бородавчатыми разрастаниями темная пигментация кожи подмышечных впадин и других крупных кожных складок. Иногда черный акантоз на несколько лет опережает проявления самой опухоли.
- Полимиозит, дерматомиозит, кольцевидная эритема, пемфигоид, не уступающий лечению тяжелый себорейный кератоз также требуют углубленного обследования с обязательным проведением эндоскопии желудка.
- Бывают случаи, когда выработка клетками опухоли глюкокортикоидных гормонов, которые в норме синтезируются надпочечниками, вызывает даже формирование т.н. эктопического синдрома Кушинга. При нем жировая ткань откладывается преимущественно на лице и животе (так называемый матронизм), повышается артериальное давление, развивается склонность к переломам костей и акне.
- Частым паранеопластическим проявлением рака желудка, впрочем, как и многих других опухолей является мигрирующий тромбофлебит (синдром Труссо).
- Тяжелее всего заподозрить развитие рака желудка, когда у пожилых людей вдруг начинает быстро прогрессировать деменция, или появляются нарушение координации движений, изменение походки, нарушение равновесия.
получить консультацию
Ситуация усугубляется сходством клинической, рентгенологической и эндоскопической картины при изъязвленных опухолях и язвенной болезни. Поэтому самым чувствительным способом диагностики считается эзофагогастродуоденоскопия (ЭГДС, гастроскопия) с множественной биопсией, обязательной у пациентов, относящихся к группе риска. ЭГДС позволяет одновременно:
- выполнить биопсию и провести дальнейшее гистологическое и цитологическое исследование с целью морфологической верификации новообразования и диагностики;
- осуществить лечебные манипуляции по коагуляции полипа с его удалением при небольших размерах (до 2 см);
- остановить кровотечение;
- провести зонд для кормления и т.д.
При угрозе кровотечения используется менее травмирующая браш-биопсия. В сомнительных случаях назначают повторную биопсию через 8-12 недель. Но даже этот способ диагностики дает правильный ответ только в 90% случаев и может дать ложно отрицательный результат при инфильтративном росте опухоли (такой рак называют скирр).
Кроме рака в желудке могут развиваться и опухоли из других клеток, требующие совершенно иных подходов к лечению (саркома, лимфома). Единственный способ разобраться в этом — множественные биопсии при проведении ЭГДС. Для выявления измененных участков тканей, не обнаруживаемых при обычном осмотре, используют т.н. хромогастроскопию. Этот метод позволяет проводить диагностику опухолей на ранних стадиях благодаря тому, что при окрашивании слизистой оболочки желудка по время процедуры специальными красителями (конго-рот/метиленовым синим, индигокамином) и даже раствором Люголя опухолевые ткани выглядят иначе, чем здоровые.

Где пройти ФГС
ФГС не относится к инновационным и редким диагностическим методикам, многие медицинские учреждения предлагают услуги по такому обследованию. Но по возможности предпочтение все же стоит отдавать специализированным центрам, оснащенным наиболее современными моделями эндоскопических аппаратов.
ICLINIC – многопрофильная клиника, на базе которой функционирует Центр профилактики рака пищеварительной системы. Поэтому специалисты ICLINIC имеют богатый клинический опыт выявления самых ранних признаков малигнизации (озлокачествления) слизистой оболочки желудка. А новейшие модели фиброгастроскопов с высокоточными оптическими системами, атравматическими трубками малого диаметра и чувствительными манипуляторами позволяют проводить обследование прицельно, быстро, с высокой степенью достоверности и при этом с минимальным для пациента дискомфортом.
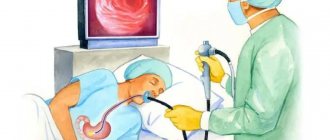
Как проводится ФГДС?
Процедура предполагает заглатывание гибкого эндоскопа диаметром около 1 см. Для детей предполагается использование зонда меньшего диаметра. Сейчас применяются окулярный эндоскоп и зонд, снабженные миниатюрной видеокамерой. Видеоэндоскоп – наиболее передовой аппарат, дающий врачу следующие преимущества:
- высококачественную цветную картину на мониторе (усиленную четкость и большее увеличение);
- запись в динамике;
- сохранение видео обследования.
За 5 минут до процедуры врач проводит местную анестезию (обрабатывает горло лидокаином). Детям и особенно возбужденным пациентам ФГДС иногда проводится под седацией (вводится лекарственное вещество, погружающее обследуемого в кратковременный сон). Пациент укладывается на кушетку на левый бок. На подушку под голову кладут полотенце, на него будет в дальнейшем стекать слюна.
Далее пациенту предлагается зажать зубами пластиковое кольцо, а в его отверстие до корня языка продвигается эндоскоп. Врач просит больного совершить проглатывающие движения, во время которых зонд продвигается по пищеводу в желудок. Именно этот момент (занимает всего несколько секунд) является наиболее неприятным и может вызывать рвотный рефлекс.
По достижении видеокамерой желудка компрессор нагнетает в него воздух (расправляет спавшиеся стенки пустого желудка), электроотсосом извлекается оставшаяся жидкость (слизь, желчь, желудочный сок) и начинается обследование его слизистой. Управляя эндоскопом, врач эндоскопист обследует стенки желудка, пищевода и 12-перстной кишки.
Тест на вероятность рака желудка
Ваш возраст более 45 лет?
У Ваших родственников были онкологические заболевания?
У Вас есть хронические заболеваний желудочно-кишечного тракта: — хронический гастрит, — язвенная болезнь, — хронический колит и другие воспалительные заболевания кишечника, — болезнь Крона, — неспецифический язвенный колит, — выявленные ранее полипы желудка и кишечника, — выявленные подслизистые эпителиальные образования желудочно-кишечного тракта?
Вы переносили операции на желудке и кишечнике?
У Вас есть рубцово-спаечные изменения желудочно-кишечного тракта?
Вы курите (более 1 сигареты в день)?
Вы допускаете погрешности в диете (низкое потребление овощей и фруктов, высокое потребление мяса и животных жиров)?
Когда необходимо проведение ЭГДС (гастроскопии)?
Существуют заболевания, считающиеся предраковыми, при которых необходимо периодическое обследование независимо от наличия симптомов. К ним относят:
- хронический атрофический гастрит с т.н. кишечной метаплазией особенно при наличии хеликобактерной инфекции;
- язвенная болезнь желудка;
- пищевод Баррета;
- дефицит витамина В12 (пернициозная анемия);
- аденоматозные полипы желудка;
- гипертрофическая гастропатия.
Операции на желудке в связи с доброкачественными новообразованиями, перенесенные более 10-лет назад, и отягощенная наследственность также относятся к ситуациям, требующим пристального наблюдения.
Вы должны регулярно наблюдаться с обязательным регулярным проведением ЭГДС, если у ваших родственников диагностировались:
- рак органов желудочно-кишечного тракта,
- семейный аденоматозный полипоз толстой кишки,
- синдром Гарднера,
- синдром Пейтца-Егерса,
- семейный ювенильный полипоз,
- синдром Ли Фраумени.
С развитием генетики стали известны некоторые гены, определенные мутации которых при особых условиях приводят к раку желудка.
Существуют и регионы, в которых, видимо в результате особенностей питания или экологии, заболеваемость существенно выше средних показателей (Япония, некоторые страны Европы, Скандинавия, Южная и Центральная Америка, Китай, Корея, страны бывшего СССР). Людям, длительно живущим в этих районах, надо внимательнее относиться к своему здоровью и периодически проводить ЭГДС. Сигналом к обязательному обследованию может послужить такой показатель как концентрация пепсиногена сыворотки крови (в норме — меньше 70 нг/мл) и соотношение его фракций (ПГ1/ПГ2).
При невозможности проведения ЭГДС, например, из-за сопутствующих заболеваний, может быть проведена полипозиционная рентгенография с двойным контрастированием бариевой взвесью и воздухом. Этот метод обладает, правда, гораздо меньшей чувствительностью при ранних стадиях заболевания и не дает возможности морфологической верификации. Дополнительно используют МСКТ и УЗИ, однако точность последнего исследования даже при опытном исследователе очень зависит от технических возможностей аппарата, особенностей телосложения и правильности подготовки пациента.
Получить программу лечения