Опубликовано: 09.08.2021 13:40:00 Обновлено: 09.08.2021
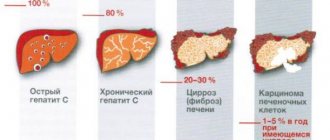
Цирроз печени – хроническое заболевание, характеризующееся необратимым замещением паренхимы печени рубцовой соединительной тканью с постепенной утратой органом своей функции, его уплотнением и сморщиванием.
Патология может быть вызвана вирусной инфекцией, интоксикацией организма, наследственными и аутоиммунными нарушениями, поражением других структур гепатобилиарной системы. Без помощи врачей болезнь прогрессирует и через несколько лет приводит к смерти пациента от развившихся осложнений.
Терапия цирроза печени включает прием лекарственных препаратов для облегчения симптомов и коррекции сопутствующих нарушений. Единственным радикальным методом лечения является хирургическая трансплантация органа, однако проводится операция в крайних случаях.
Причины цирроза печени
Одной из самых распространенных причин цирроза печени, особенно у мужчин, считается злоупотребление алкоголем. Часто фиброз органа развивается в исходе других заболеваний гепатобилиарной системы – вирусных и токсических гепатитов, обструкции или воспаления желчевыводящих путей, желчнокаменной болезни.
Этиологическим фактором могут служить также следующие патологии:
- паразитарная инвазия;
- венозный застой в сосудах печени;
- портальная гипертензия;
- аутоиммунные заболевания;
- тяжелая правожелудочковая сердечная недостаточность;
- вторичный или третичный сифилис, бруцеллез;
- наследуемые нарушения обмена веществ;
- продолжительный прием лекарственных препаратов, например, Ипразид, анаболические стероиды, Изониазид, андрогены, Метилдофа, Индерал, Метотрексат;
- отравление грибами, попадание в организм промышленных ядов, солей тяжелых металлов и других токсинов.
Особенности возникновения патологии
Тусклость тканей печени и увеличение паренхимы органа за пределы капсулы на разрезе, дряблая структура, сглаженность рисунка и глинистый оттенок являются основными показателями макроскопической картины дистрофии. Кислородная недостаточность, или так называемая циркуляторная гипоксия, является одним из факторов развития ферментопатии и нарушения синтезирования АТФ – универсального источника энергии, благодаря которому происходят все процессы в человеческом организме.
Недостаточное количество АТФ становится причиной нарушения функционирования ионного насоса. Этот механизм позволяет автоматически удалить ионы вместе с водой, если клетка начинает разбухать. Из-за нарушения обмена ионов происходит внутриклеточное скопление воды. Избыток жидкости внутри клетки и есть основной причиной увеличения размеров митохондрий, приобретающих форму зерна.
В результате возникновения недостаточности АТФ-системы теряется способность клеток к окислению и восстановлению, увеличивается проницаемость мембран. Иногда процесс сопровождается помутнением или пенистостью цитоплазмы. При этом границы клетки становятся расплывчатыми, а ярда практически незаметны.
Классификация
В зависимости от причины развития цирроза печени выделяют следующие виды заболевания:
- билиарный, вызванный поражением желчевыводящих путей;
- токсический и токсико-аллергический;
- инфекционный;
- циркуляторный, при венозном застое;
- обменно-алиментарный;
- криптогенный, когда этиология осталась неуточненной.
Степень тяжести выставляется на основании имеющихся отклонений в лабораторных анализах при циррозе печени и выраженности осложнений. Соответственно, он может быть компенсированным, субкомпенсированным, декомпенсированным.
В каком возрасте у ребенка возникает жировая болезнь печени?
Может возникнуть очень рано.
По данным МРТ первые признаки находили у новорожденных детей от мам с ожирением и диабетом.
До совершеннолетия ребенок может пройти все фазы заболевания от начальных до тяжелых.
В одной из работ, где 66 детей жировой болезнью печени наблюдали целых 20 лет, выяснили, что у них в 14 раз был выше риск тяжелых заболеваний печени и даже смерти.
Описаны даже единичные случаи гепатоцеллюлярной карциномы печени у детей.
У взрослых — это одно из самых опасных последствий жировой болезни печени.
Симптомы и стадии цирроза печени
По мере прогрессирования цирроз печени проходит три стадии:
- Начальная. Умеренный фиброз протекает практически бессимптомно. Заболевание становится случайной находкой во время периодических медицинских осмотров, диспансеризации, при обследовании пациента со смежной патологией.
- Клиническая. Выраженный фиброз сопровождается нарушением функции органа. Первыми симптомами цирроза печени становятся привкус горечи и чувство сухости во рту, быстрая утомляемость, раздражительность, потеря веса, вздутие кишечника, периодическое нарушение стула, боль в правом подреберье после физической нагрузки или погрешности в диете. Позже снижается аппетит, присоединяются тошнота, рвота, отрыжка, желтушность кожи и слизистых оболочек, субфебрильная температура тела. Печень и селезенка увеличиваются в размерах, на животе появляются расширенные вены и сосудистые звездочки.
- Терминальная. Орган уменьшается в размере. Возникают желтуха, асцит, отеки конечностей, кровотечение из варикозно-расширенных вен пищевода, желудка и кишечника.
Как поставить диагноз?
В обеих рекомендации однозначно рекомендуется не забывать и о других заболевания печени, которые могут вызвать повышение АЛТ или стеатоз печени:
- вирусные гепатиты
- аутоиммунный гепатит
- метаболические болезни
- болезнь Вильсона
- лекарственная токсичность
В рекомендациях AASLD подчеркивается, что при очень раннем развитии жировой болезни или при обнаружении ее признаков у детей без лишней массы надо обязательно исключать:
- врожденные ошибки метаболизма жирных кислот
- пероксисомальные болезни.
- лизосомальные болезни
В некоторых случаях необходимо проводить биопсию — взять небольшой кусочек печени и посмотреть под микроскопом.
https://www.niddk.nih.gov/-/media/Images/Health-Information/Diagnostic-Tests/Liver_Biopsy.jpg
Биопсия печени — это золотой стандарт диагностики жировой болезни печени, но технически непростая процедура, которая имеет пусть небольшой, но риск осложнений.
Всем детям подряд ее делать не стоит…
Диагностика
Диагностикой и лечением цирроза печени занимается врач-гастроэнтеролог. В ходе беседы с пациентом он выявляет предрасполагающие факторы к развитию патологии, такие как прием алкоголя или лекарственных препаратов, неправильное питание, вредные условия труда, наследственная предрасположенность, другие хронические болезни.
Наружный осмотр и пальпация правого подреберья позволяют обнаружить объективные признаки цирроза печени – желтушность кожи, слизистых оболочек, увеличение печени, бугристость ее края и уплотнение.
Для подтверждения диагноза и обнаружения осложнений используются лабораторные и инструментальные методы исследования:
- Общий клинический анализ крови. Оценивают признаки анемии, количество тромбоцитов.
- Общий анализ мочи. Отклонения указывают на гепаторенальный синдром.
- Биохимический анализ крови. Обращают внимание на такие показатели как АСТ, АЛТ, ГГТП, щелочная фосфотаза, общий билирубин и его фракции, альбумин, сывороточное железо, общий холестерин, креатинин, глюкоза, натрий, калий, ферритин, церулоплазмин.
- Анализ крови на свертываемость – коагулограмма.
- Уровень антинуклеарных антител и альфа-фетопротеина в сыворотки крови.
- Обнаружение маркеров вирусных гепатитов – HBsAg, анти-HCV, анти-HDV, а также ВИЧ.
- Электрокардиография.
- Ультразвуковое исследование органов брюшной полости.
- Эндоскопическое исследование желудка и двенадцатиперстной кишки, а также осмотр сосудов прямой кишки с помощью ректороманоскопии на предмет расширения вен.
- Определение когнитивных нарушений с помощью теста связывания чисел и других методик.
Дополнительные диагностические обследования включают:
- определение среднего объема эритроцитов с целью выявления алкогольного поражения печени;
- среднее содержание гемоглобина в эритроците;
- кал на скрытую кровь;
- определение гамма-глобулина;
- биохимический анализ крови на общий белок, уровень аммиака, мочевины;
- концентрацию Α1-антитрипсина;
- антитела к двуспиральной ДНК, гладкой мускулатуре, печеночно-почечным микросомам анти-LKM1;
- гормоны щитовидной железы – Т4 свободный, ТТГ, антитела к тиреопероксидазе;
- исследование уровня общего эстрадиола у женщин, андрогенов у мужчин;
- содержание криоглобулинов;
- КТ или МРТ органов брюшной полости с контрастированием;
- УЗИ органов малого таза при подозрении на поражение почек;
- ЭхоКГ;
- непрямую эластографию печени.
При подозрении на печеночную энцефалопатию проводятся электрофизиологические тесты, КТ и МРТ головного мозга. Допплерографическое исследование сосудов печени и селезенки позволяет оценить признаки острого или хронического тромбоза. Для исключения онкологии, в том числе гепатоцеллюлярной карциномы, рекомендованы УЗИ органов брюшной полости, КТ или МРТ с контрастным усилением, биопсия печени. При асците проводится забор жидкости из брюшной полости с последующим анализом ее состава.
Чем опасна неалкогольная жировая болезнь печени?
Накопление капель жира в клетках печени может вызвать воспаление (стеатогепатит), а затем фиброз (рубцевание) печени.
Первый важный факт: У детей все может произойти очень быстро — буквально в первые десять лет жизни иногда происходит прогрессирование до фиброза, который является необратимым.
Второй важный факт: Чем раньше возникла жировая болезнь печени у ребенка, тем выше шанс жизнеугрожающих осложнений уже во взрослом состоянии.
Именно поэтому максимально важен скрининг жировой болезни печени у детей с ожирением и излишней массой тела для детских врачей — гастроэнтеролога, эндокринолога и, конечно, педиатра.
В качестве доказательства серьезности проблемы приведу результаты одного из последних больших исследований из Калифорнии.
Incidence of Nonalcoholic Fatty Liver Disease in Children: 2009–2018
Результаты были опубликованы осенью 2021 года.
Авторы проанализировали данные большого количества детей в возрасте от 5 до 17 лет с 2009 по 2021 года.
Что получилось?
Частота выставленного диагноза жировой болезни печени за эти годы увеличилась от 36 до 58 на 100 000.
Правда, авторы упомянули, что только 54% детей с ожирением и 24% детей с избыточной массой тела были направлены на дополнительное обследование.
Так что реальная частота жировой болезни печени скорее всего еще выше.
Отечественную статистику приведу по тексту клинических рекомендаций 2021 года “Диагностика и лечение ожирения у детей и подростков” от Российской ассоциации эндокринологов
Исследование 2017-2018 гг, проведенное в г.Москве в рамках программы COSI, включившее 2166 детей 7-летнего возраста, выявило наличие избыточной массы тела у 27% мальчиков и 22% девочек, а ожирение ― у 10% и 6% детей соответственно.
Принимая во внимание возраст обследуемых, можно утверждать, что общемировые тренды наблюдаются и в нашей стране ― от проблемы ожирения как чаще подросткового состояния мы пришли к проблеме избыточной массу тела у детей дошкольного и младшего школьного возраста.
В 2021 году стали доступны рекомендации Северо-американского общества детской гастроэнтерологии, гепатологии и нутрициологии North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition (NASPGHAN).
Чуть позже вышли рекомендации Американской ассоциации по изучению болезней печени American Association for the Study of Liver Diseases (AASLD).
Последние были преимущественно нацелены на взрослых пациентов, но там была и педиатрическая часть.
Почему эти рекомендации так важны?
Именно врачи США раньше всех столкнулись с проблемой массового детского ожирения и накопили большой опыт.
Сегодня мы сравним рекомендации этих уважаемых сообществ экспертов.

https://unsplash.com/photos/YvvFRJgWShM
Кому показана биопсия печени?
Мнение AASLD:
- неясный диагноз
- предполагается несколько причин
- высокий титр аутоантител + повышенный уровень глобулина (характерно для аутоиммунного гепатита)
- перед началом лечения потенциально токсичным для печени препаратом
- для подтверждения диагноза стеатогепатита перед началом его лекарственного лечения
Мнение NASPGHAN:
Высокий риск стеатогепатита:
- АЛТ выше 80
- увеличение селезенки
- соотношение АСТ/АЛТ выше 1
Факторы риска прогрессирования:
- сахарный диабет второго типа
- пангипопитуитаризм — редкое, но опасное состояние со снижением уровня всех гормонов передней части гипофиза
А есть ли препараты, которые излечат стеатоз у ребенка?
NASPGHAN прямо указывает, что таких препаратов или пищевых добавок нет.
AASLD менее категоричен — можно использовать витамин Е, но у каждого конкретного пациента надо взвешивать пользу и риск, так как длительных исследований безопасности пока нет.
Важный акцент, который есть в рекомендациях AASLD: метформин в дозе 500 мг два раза в день не показан для лечения стеатогепатита у детей.
Немного комментариев по медикаментозному лечению.
Инсулинорезистентность играет важную роль в развитии жировой болезни печени.
Поэтому препараты, которые улучшают чувствительность к инсулину, интересны и перспективны.
Один из них, пиоглитазолин, показал хорошие результаты у взрослых, но в связи с наличием побочных эффектов вряд ли будет использоваться в педиатрии.
Другой препарат из этой группы, метформин, разрешен у детей с диабетом.
Но проведенное в 2005-2010 гг. исследование TONIC (Treatment of NAFLD in Children) установило, что применение метформина в дозе 500 мг два раза в день не оказало влияния как на уровень АЛТ, так и результаты биопсии у детей с жировой болезнью печени.
Возможно, более высокие дозы будут эффективнее.
Также логично попробовать лечение метформином у детей с сопутствующим предиабетом.
Результаты по оценке эффективности витамина Е в дозе 800 МЕ в день как антиоксиданта взяты из того же исследования TONIC.
Омега-3 жирные кислоты.
Предполагается высокая безопасность, но пока очень противоречивые результаты исследований эффективности.
Пробиотики.
Предполагается, что кишечная микробиота играет важную роль в развитии ожирения и его осложнений.
Логично, что ученые экспериментируют со стратегиями по управлению микрофлорой.
Есть несколько небольших, но успешных исследований эффективности пробиотиков, в частности Lactobacillus rhamnosus GG, у детей. Но нужны дополнительные данные для конкретных рекомендаций.
Ссылки для более глубокого самостоятельного изучения:
NASPGHAN Clinical Practice Guideline for the Diagnosis and Treatment of Nonalcoholic Fatty Liver Disease in Children
Overview of Updated Practice Guidelines for Pediatric Nonalcoholic Fatty Liver Disease
1, всего, сегодня
Как лечить жировую болезнь печени?
Оба гайдлайна подчеркивают:
Начинать лечение надо с изменения образа жизни — коррекции питания и уровня физической активности
При этом мы понимаем, что исследований по эффективности этого подхода у детей очень мало, приходится ориентироваться на результаты исследований у взрослых.
NASPGHAN прямо рекомендует избегать сахаросодержащих напитков. Именно за высокое содержание сахара врачи не любят Пепси и Колу.
Также NASPGHAN настаивает на повышение уровня физической активности до умеренного и высокого, ограничение максимально двумя часами времени, проводимого ребенком у экранов телевизора, смартфона или планшета
Как оценивается физическая активность?
Физическая активность умеренной интенсивности – физическая активность, сопровождающаяся учащением пульса, ощущением тепла и небольшой одышкой.
Физическая активность высокой интенсивности – физическая активность, сопровождающаяся усилением потоотделения и резким учащением дыхания
Снова процитирую российские рекомендации по ожирению у детей 2021 года.
Современный тренд в диетологии детского ожирения ― нормокалорийный рацион по
возрасту с достаточным количеством белков, углеводов, витаминов и микроэлементов и необходимым минимумом жиров, составленный с учетом вкусовых предпочтений ребенка.
Все виды диет ― гипокалорийная, кетогенная, низкожировая, со сниженным гликемическим индексом и др. являются альтернативными вариантами терапии, применяются по показаниям и часто в условиях специализированных отделений.
Это связано с несколькими факторами. Во первых, актуальные исследования показали, что длительное применение рестриктивных диет приводит к нарушениям пищевого статуса, что нежелательно у детей.
Во вторых, исходный уровень суточной калорийности рациона у детей и подростков с ожирением достаточно высокий, и резкое ограничение его сопровождается усилением чувства голода, что приводит к срыву мотивации, невыполнению данных рекомендаций и потере комплаентности.
Там же необходимые условия эффективного лечения:
— ограничение сладких напитков: запрет (потребление не более 1 порции не чаще чем 1 раз в неделю) не только газированных сладких напитков, но и соков, компотов, морсов) с разрешением приема питьевой воды по желанию ребенка, ограничение сладких фруктов до 1 порции (100 г) в день
— как минимум 4-х разовое питание, обязательный завтрак
— запрет сладких молочных продуктов, контроль размера/количества порций. Для наглядности желательного размера порций в настоящее время широко применяются “тарелки питания”. Если ребенок хочет съесть вторую порцию обеда/ужина – разрешить ее через 20 минут от первой, при условии регулярного (как минимум 4-х разового приема пищи в день)
— обогащение рациона овощами (для детей младшего возраста – 300 г, подростков – 400 г в день, с ограничением применения в таких количествах картофеля как единственного овоща), пищевыми волокнами, цельнозерновыми продуктами
— учить детей есть медленно, без компьютерного/телевизионного/мобильного сопровождения