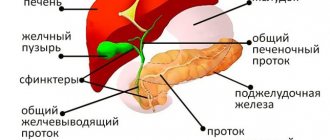
Печень – это самая крупная железа, отвечающая за пищеварение. В печени вырабатывается желчь, полезный холестерин, в ней протеины расщепляются до аминокислот, лишняя глюкоза превращается в гликоген, происходит жировой обмен, синтезируются различные гормоны. Она фильтрует кровь и защищает организм от проникновения токсинов.
Печёночная ткань, паренхима, состоит из долек, напоминающих по виду соты. Каждая долька пронизана кровеносными сосудами и протоками, она отделена от соседней соединительной тканью.
Клетки печени имеют свойство обновления, но при воздействии токсинов печень не справляется с нагрузкой, и в ней происходят изменения. Особенно негативно на работу печени оказывает влияние алкоголь, обилие жирной пищи, токсические вещества, вирусы.
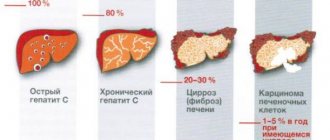
Клетки печени гепатоциты гибнут либо меняют свою структуру, приводя к нарушению работы органа. На сегодняшний день существует около 50 заболеваний печени, в России 40% патологий вызвано чрезмерным употреблением алкоголя.
Согласно данным ВОЗ, 30% взрослого населения планеты страдает заболеваниями печени, из них 2,2% относится к раку печени, вызванному гепатитом В или С. Вирусом заражён каждый 3-й житель планеты, в странах СНГ лидирует гепатит С, который поражает в основном молодое население в возрасте от 15 до 29 лет, а также в 3,6% случаев диагностируется у детей до 15 лет.
Помимо вирусного поражения печени, у каждого 5-го жителя России имеются камни в желчевыводящих путях и печени.
Состоянию печени не все уделяют должного внимания, списывая на способность органа к самовосстановлению. Однако это относится только к здоровой печени, не подверженной воздействию неблагоприятных факторов. Она действительно справляется с выведением поступившими с пищей и водой токсинами, но иногда случаются сбои, и печень подвергается изменениям, приводящим к развитию заболевания.
Какие существуют заболевания печени
Содержание статьи
В зависимости от провоцирующего фактора болезни печени делятся на 4 группы:
Вызванные воздействием инородного микроорганизма (вирусные, бактериальные и паразитные).
Гепатит является самым распространённым вирусным заболеванием печени. Он имеет 6 разновидностей, каждая из которых характерна для определённого региона планеты.
- Гепатит А (болезнь Боткина) встречается в 28% случаев. Он передаётся через немытые руки, при питье или купании в заражённых водах, а также через кровь. Наиболее распространён в странах Латинской Америки, Африки и Юго-Восточной Азии.
- Гепатитом В страдает 18% от общего количества инфицированных, и это самый распространённый вид гепатита в России. Он передаётся через кровь, а также при родах от матери ребёнку.
- Гепатит С передаётся во время незащищённого сексуального контакта или при родах. Он имеет самые тяжёлые последствия для печени.
Остальные три разновидности вируса являются сопутствующими трём основным. Наиболее опасны гепатит В и гепатит С, они приводят к разрушению печени и смерти человека.
Вызванные нарушением обмена веществ:
Жировой гепатоз заключается в отмирании функциональных клеток печени гепатоцитов вследствие их поражения клетками жира. Это происходит по причине метаболических нарушений, когда поступивший с пищей жир накапливается в печени, вызывая воспаление и некроз клеток. В итоге они заменяются соединительной тканью, нарушая нормальную работу органа.
Жировой гепатоз имеет различную природу: у людей, страдающих алкогольной зависимостью, жировые клетки скапливаются в результате гибели клеток печени под воздействием альдегидов.
Холестатический гепатоз возникает как следствие избытка “вредного” холестерина. Неалкогольный гепатоз в 65% встречается у людей, имеющих превышение массы тела. Также у 1% женщин, ожидающих ребёнка, возникает гепатоз беременных.
Вызванные воспалительным процессом в печени:
Цирроз печени – это воспаление органа, при котором паренхима (губчатая ткань) заменяется стромой (соединительной тканью). В 70% случаев цирроз является следствием злоупотребления алкоголем, остальное – это результат поражения вирусами, паразитами или инфекциями. Цирроз возникает и вследствие тяжёлой интоксикации, например, при употреблении ядовитых грибов. Однако в 10% случаев невозможно установить точную причину возникновения цирроза печени.
Клиническая трактовка результатов ультразвуковых исследований печени
УЗИ сканер HS50
Доступная эффективность.
Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Ультразвуковые исследования (УЗИ) — часто первые в ряду диагностических поисков при подозрении на патологию печени, определяя выбор других методик. Совершенствование ультразвуковых диагностических технологий привело к тому, что в ряде случаев стало возможным отказаться от других радиологических исследований. Но это же повышает ответственность специалиста, требует клинически интерпретировать полученные результаты, не сводя описание к фиксации «эхопозитивных» и «эхонегативных» образований. Основная доля УЗИ в поликлинических условиях приходится на органы брюшной полости. И печень — первое, что в этом случае пытается визуализировать специалист. Заболевания печени могут быть заподозрены по предъявляемым жалобам, клинической картине, лабораторным данным, но нередко они выявляются случайно. Последнее относится, прежде всего, к детям, у которых доля врожденной патологии выше, чем у взрослых. Резервные возможности печени невероятны, поэтому задача врача — выявить патологию, прежде чем она станет клинически значимой.
Общие положения
Эмбриогенез печени и ее сосудов, анатомия. В раннем онтогенезе печень, желчный пузырь и желчный проток возникают как единый вырост (печеночный дивертикул) в каудальном отделе переднего отдела протокишки. Это образование растет вентрально в septum transversum, представляющую собой мезодерму между развивающимся сердцем и средним отделом кишки. Зачаток печени растет очень быстро, в первые 10 нед занимая бoльшую часть брюшной полости. В этот период размеры правой и левой долей печени одинаковые, но за счет оксигенированной крови из печеночной вены правая доля быстро обгоняет в размерах и массе левую. С 6-й недели печень является органом кроветворения, а с 12-й недели синтезирует желчь. Маленький каудально расположенный отросток на печеночном дивертикуле дает начало желчному пузырю, а его ножка — пузырному протоку. Из тяжика, идущего от печеночного и пузырного протока к двенадцатиперстной кишке, формируется общий желчный проток. В эмбриональный период кровь поступает в печень по пупочной вене, проходящей по свободному краю ligamentum falciforum в левую ветвь воротной вены. Эта часть v. portae соединяется с печеночной веной через ductus venosus, далее кровь поступает в правое предсердие. Таким образом, ductus venosus представляет собой большой венозный шунт в обход печени, благодаря которому основная часть крови из плаценты поступает непосредственно в сердце. Это единственный путь, по которому может быть проведен катетер. Если катетер при зондировании пупочной вены попадает в правую ветвь воротной вены, развиваются тромбоз, облитерация и портальная гипертензия. После рождения ребенка пупочная вена облитерируется и превращается в круглую связку печени (ligamentum teres). Ductus venosus трансформируется в ligamentum venosum. В первые часы после рождения эти структуры можно визуализировать как каналикулярные. Позднее ligamentum teres видна как плотная структура, распространяющаяся от левой части воротной вены. Если возрастает внутрипеченочное давление (при циррозе), круглая связка печени реканализируется. Портальная кровь начинает оттекать от печени к пупку, в результате чего варикозно расширяются околопупочные вены (caput medusae). Возможны аномалии нижней полой вены, но они крайне редки. Среди этих редких пороков чаще встречается леворасположенная нижняя полая вена, самостоятельно впадающая в правое предсердие через коронарный синус. Возможно недоразвитие печеночного сегмента нижней полой вены с дренажом крови через систему vv. azygos et hemiazygos. Печеночная вена самостоятельно дренируется в правое предсердие. Возможно удвоение нижней полой вены, при этом левая вена значительно меньше по диаметру, чем правая. Знание этих особенностей особенно важно в детской практике, так как существенная часть педиатрической патологии является врожденной.
Особенности локации
(автор выражает благодарность компании Medison за предоставленную аппаратуру. Рис. 2-4 также предоставлены этой компанией)
.
Начиная рабочий день, проверьте состояние аппаратуры. Убедитесь, что набор датчиков позволяет вам выполнить все исследования. Добейтесь, чтобы в направлении были приведены показания к проведению исследования, сформулированы цель и задачи, представлены основные клинические, лабораторные и инструментальные результаты. В беседе с родителями и ребенком (если он может формулировать свои проблемы) уточните все неясные моменты. Посмотрите на пациента как врач, а не как исполнитель при аппарате. Критически оцените прежние данные, сформулируйте свои показания. Имейте четкий план работы: период, в течение которого ребенок спокоен и позволяет выполнять процедуры, недолог.
Для УЗИ печени, селезенки, верхней части живота наиболее приемлем конвексный датчик. Угол обзора при этом большой, а деформация ближнего поля минимальная. Линейный датчик применим для визуализации мелких структур. Допплерография необходима при подозрении на сосудистые аномалии, гемангиомы.
Сканирование лучше проводить в положении ребенка на спине при максимальном вдохе или выдохе (в зависимости от особенностей ребенка). При вдохе легкие оттесняют печень, желчный пузырь и селезенку ниже реберной дуги, смещают толстую кишку, увеличивая акустическое окно. У детей старшего возраста иногда требуется осмотр через межреберные промежутки или в боковой проекции. Межкостальный доступ является оптимальным при расположении печени глубоко в подреберье. Чтобы избежать ложных заключений при нестандартных доступах, исследователь должен помнить об изменяющейся топографии органа, нарушениях обычного соотношения с ним почек, нижней полой вены, кишечника. Если в процессе осмотра печени возникли сомнения относительно состояния желчного пузыря или желчевыводящих путей, а ребенок подготовлен недостаточно, лучше закончить исследование и повторить его после подготовки. Важнейшее преимущество УЗИ перед другими методами неинвазивной визуализации (рентгенография, магнитнорезонансная — МРТ или компьютерная томография — КТ, ретроградная холангиопанкреатография — РХПГ) состоит в возможности повторять исследование так часто, как это диктуется клиникой.
Эхографическая картина нормальной печени.
В норме печень ребенка гомогенна. Характер обработки сигнала выбирают в зависимости от цели исследования (рис. 1а, 1б). Капсула печени тонкая, эхогенная. Эхогенность паренхимы печени выше, чем паренхимы коры почек. Медуллярная ткань почек темнее паренхимы печени. Вентральный край печени тонкий, острый. При увеличении размеров печени он закругляется. Частым показанием к проведению УЗИ является подозрение на увеличение размеров печени. Существует много формул для расчета размеров печени, в том числе волюметрические. Последние используются в основном в научных целях или в специализированных клиниках. Размеры и конфигурация печени достаточно вариабельны. При рутинных исследованиях размеры печени можно оценивать качественно. Правая доля печени распространяется до нижнего полюса почки, но если существует риделевская долька (вариант нормы), то несколько ниже. У детей 1 года жизни левая доля при поперечном сканировании распространяется за срединную линию, у старших детей — до аорты. При гепатомегалии левая доля простирается вплоть до селезенки, сдвигая ее вниз. Смещение селезенки может служить причиной ошибочного заключения о спленомегалии. Таким образом, печень состоит из правой и левой долей. Кроме того, имеется и хвостатая доля. Доли печени делятся на сегменты. Упрощенно — правая доля имеет передний и задний сегменты (граница — правая печеночная вена). Левая доля состоит из медиального и латерального сегментов (граница — левая печеночная вена). Каждый сегмент имеет свое кровоснабжение. Поэтому при синдроме Бадда-Хиари (обструкция печеночных вен) сегменты увеличиваются в размерах, их эхогенность возрастает. Знание сегментов печени важно и для точной локализации объемных образований.
Рис. 1.
Эхограмма печени в обычном режиме и в режиме МРТ-реконструирования..
а)
Эхограмма печени 12-летнего подростка в обычном режиме. Обратите внимание, что даже в 12-летнем возрасте круглая связка печени (стрелка), отходящая от левой части воротной вены, имеет каналикулярный вид (просвет внутри).
б)
Эхограмма печени этого же подростка в режиме МРТ. Множественные мелкие эхосигналы, происходящие, вероятнее всего, от соединительной ткани, убраны. Хорошо визуализируются собственно паренхима и сосуды.
Печеночные вены
уносят кровь из печени в нижнюю полую вену и правое предсердие. Допплерографическая кривая трехфазная. В диастолу волна направлена к печени, в систолу две короткие невысокие волны имеют обратное направление. Факторы определяющие амплитуду волн:
- повышение плотности печени снижает амплитуду;
- нормальная флюктуация изменяется при сердечной недостаточности, расширении нижней полой вены;
- внепеченочные образования и асцит, сдавливая печень и вены, изменяют колебания допплеровской кривой.
Воротная вена
приносит кровь от кишечника и селезенки. В воротах печени она делится на правую и левую ветви. Общий диаметр вены варьирует в зависимости от возраста, положения тела (стоя или лежа), глубины дыхания. Для практических целей можно считать, что у детей до 10 лет диаметр v. portae составляет около 8 мм, после 10 лет — 10 мм (см. таблицу). Стенки их внутрипеченочных отделов высокоэхогенны и хорошо выделяются на фоне паренхимы. Плотность стенок используется как стандарт для оценки плотности паренхимы печени. При хронической патологии печени ее плотность приближается к плотности стенок внутрипеченочных ветвей портальной вены. Допплерографическая волна монофазная, колебания определяются дыханием и объемом сердечного выброса. Из аномалий воротной вены известны ее агенезия, удвоение и предуоденальная портальная вена. Последняя нередко сочетается с обратным расположением внутренних органов, кольцевидной поджелудочной железой, стенозом двенадцатиперстной кишки или другими аномалиями.
Таблица 2
. Диаметр воротной вены у детей разных возрастных групп.
| Возраст, годы | 1 | 3 | 5 | 7 | 9 | 11 | 13 | 15 |
| Медиана, мм | 3,3 | 4,5 | 5,8 | 7,7 | 8,0 | 8,2 | 8,7 | 8,9 |
| Пределы колебаний, мм | 2,9-5,7 | 3,5-6,9 | 4,3-7,6 | 4,5-8,5 | 4,9-9,4 | 5,1-10,0 | 5,6-10,1 | 5,7-10,6 |
Печеночная артерия
несет оксигенированную кровь от аорты. Пульсация допплерографической кривой соответствует сердечному циклу.
Частные проблемы
Изменения печени у новорожденных и детей 1-го года жизни
аналогичны ее изменениям у детей более старшего возраста, но их спектр несколько различен. Гепатомегалия — самая частая причина эхографических исследований у новорожденных.
Причины и эхографическая картина.
- Метаболические заболевания печени
(гликогенозы и т.д.). Печень увеличена в размерах, эхогенность ее повышена. - Застойная сердечная недостаточность.
Эхогенность печени повышена. Вены печени и нижняя полая вена расширены. - Врожденные гепатиты.
К моменту рождения печень обычно имеет повышенную эхогенность. - Гемангиомы и гемангиоэндотелиомы
— самые частые локальные образования в печени у детей 1 года, в 80% случаев они манифестируют в первые 6 мес жизни. Образования могут быть единичными, множественными или диффузными. Множественные мелкие гемангиомы гипоэхогенны, солитарные гемангиомы обычно гиперэхогенны, как и у взрослых. Одновременно очаги могут обнаруживаться в селезенке. В 13-17% случаев отмечается кальцификация. Кавернозные гемангиомы могут выглядеть как грубые, неправильной формы кистозные образования. Требуется тщательный допплерографический анализ для выявления питающих и отводящих сосудов, артериовенозных шунтов. - Нейробластома
(4S нейробастома). На нее приходится до 50% всех случаев опухолей новорожденных. Медиана возраста к моменту установления диагноза — 22 мес. До 80% всех случаев выявляются в период отдаленных метастазов. Эхографически увеличенная печень выглядит как инфильтрированная метастазами, причем первичный очаг в надпочечниках выявляется всего в 40-50% случаев.
Диффузные изменения печени у детей
могут быть вызваны как системными, так и локальными патологическими процессами. Эхографическая картина в большинстве случаев не специфична, сочетаясь с гепатомегалией и нередко желтухой. Диффузные изменения печени обычно протекают в сочетании с гепатомегалией. Исключение составляет цирроз печени, который в далеко зашедших стадиях приводит к уменьшению размеров печени. Кроме того, диффузные изменения печени обычно сочетаются с ее гиперэхогенностью. Исключения представляют
острый отек печени и острый гепатит
. На фоне гипоэхогенной паренхимы печени особенно четко прорисовываются стенки вен портальной системы.
При диффузном изменении печени требуется определить ее размеры, характер поверхности (ровный, бугристый) и края (острый, закругленный), состояние селезенки, поджелудочной железы, почек, сосудов печени, лимфатических узлов.
Жировая инфильтрация печени
— результат накопления жира в гепатоцитах. Эхогенность паренхимы возрастает, рисунок вен портальной системы стерт. Контраст между паренхимой печени и почкой резкий. Выраженность изменений зависит от степени жировой инфильтрации. Жировая инфильтрация наблюдается в исходе химио- и стероидной терапии, при мальнутриции, ожирении, муковисцидозе, тирозинемии, болезни Вильсона — Коновалова, гликогенозах и т.д. Жировая инфильтрация может быть и очаговой. Очаг жировой инфильтрации может быть любых размеров и формы, что симулирует опухоль.
Цирроз
— не самостоятельное заболевание, а исход многих заболеваний печени, на фоне которого возможно развитие гепатоцеллюлярной карциномы. При остром процессе вначале фиксируется жировая инфильтрация. Позднее появляется зернистость паренхимы. Процесс может быть микронодулярным, при котором изменяется вся паренхима печени, и макронодулярным, при котором в измененной паренхиме видны узлы диаметром 1 см и более. Паренхима гетерогенна за счет гипоэхогенных очагов регенерации. Фиброз формируется как тяжи соединительной ткани, поэтому аттенуация луча меньше, чем при жировой инфильтрации. Печень уменьшается в размерах, компенсаторно увеличиваются левая и хвостатая доли. При макронодулярном типе цирроза край печени становится неровным. Повышенная плотность печени приводит к ее ригидности и нарушению кровотока. Обычная трехфазная волна по печеночным венам может превратиться в флюктуирующую или монофазную. В качестве дополнительного признака цирроза указывают на асцит (рис. 2).
Муковисцидоз
передается по аутосомно-рецессивному типу и регистрируется среди европеоидов с частотой 1:3000-1:2500 живорожденных. Причина заболевания — нарушение транспорта ионов из эпителиальных клеток экзокринных желез с формированием густого секрета, обструкции полых органов, присоединением инфекции и развитием склероза. Поражение печени характеризуется крупноочаговым фиброзом.
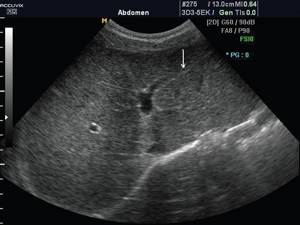
Рис. 2.
Эхограмма печени при циррозе.
Портальная гипертензия
— неспособность портальной системы свободно проносить кровь в печень или из печени. Возникающее избыточное давление приводит к увеличению селезенки и появлению варикоза вен портальной системы, открытию коллатералей. Базис диагностики — выявление спленомегалии, варикоза вен, коллатералей. Выделяют три варианта портальной гипертензии:
- подпеченочная — самый частый вариант в детском возрасте. Может быть идиопатической, результатом катетеризации пупочной вены, восходящей инфекции (омфалит; аппендицит с флебитом верхней брыжеечной артерии, впадающей в v. portae, и тромбозом последней);
- внутрипеченочная. Цирроз с обструкцией внутрипеченочных ветвей v. portae;
- надпеченочная. Вено-окклюзивная болезнь — частичная или полная окклюзия малых печеночных вен, обычно являющихся резервными для больших вен, с блокадой кровотока через печень. У детей обычно возникает после трансплантации гематопоэтических стволовых клеток (костного мозга), радио- или химиотерапии. Как синоним часто используется термин «синдром Бадда-Хиари», хотя это и не совсем верно. Под термином «синдром Бадда-Хиари» принято понимать блокаду кровотока по печеночным венам при гиперкоагуляции. Поэтому термин вено-окклюзивная болезнь более универсальный. Окклюзия сосудов обычно начинается с внутрипеченочных венул. Вены, впадающие в нижнюю полую вену, какое-то время могут быть еще сохранены, что может послужить причиной ложноотрицательного диагноза. Эхографическая диагностика затруднена. Определяются асцит, утолщенные стенки желчного пузыря, атипичный поток крови по воротной вене. При тяжелой вено-окклюзивной болезни печеночные вены имеют малый диаметр, плохо визуализируются.
Эхографическая картина зависит от уровня обструкции. При подпеченочной портальной гипертензии v. portae практически не визуализируется, зато хорошо видна ее кавернозная трансформация (портальная кавернома). Кавернозная трансформация — множество мелких коллатералей в обход тромбированной v. portae. Она развивается в ближайшие 1-3 нед после тромбоза. По данным допплерографии, портальный кровоток угнетен, он может быть обратным. Открываются коллатеральные каналы. Всего описано не менее 20 таких каналов, но имеют клиническое значение и легко опредеяляются при УЗИ следующие.
- Пищеводные и желудочные вены
выявляются легко и чаще всего. При лонгитудинальном сканировании тут же слева от аорты располагается гастроэзофагеальный переход. При цветном допплеровском сканировании обнаруживается варикозное расширение вен вокруг нижней части пищевода и по нижней поверхности печени. Часть вен находится в стенке пищевода, другие — по ее поверхности. Последние служат источником кровотечений и хорошо выявляются при эзофагогастроскопии. - Спленоренальные коллатерали
формируются от ворот селезенки и проводят кровь в левую почечную вену. Эхографически выглядят как дополнительный сосуд между селезенкой и левой почкой в сочетании с расширенной почечной веной. Это оптимальный шунт: кровотечений из него не бывает. - Параумбиликальные коллатерали
у детей обнаруживаются редко и только в случаях цирроза. Они берут начало от левой ветви воротной вены и простираются к пупку. Отводят кровь через вены эпигастрия в наружную подвздошную. Именно эти вены и формируют caput medusae. Другим признаком открытия параумбиликальных коллатералей является утолщение малого сальника. Для выявления этого феномена проводят лонгитудинальное сканирование на уровне чревной артерии. В норме расстояние от чревной артерии до нижней поверхности печени (толщина малого сальника) составляет 1-1,5 диаметра аорты. При наличии коллатералей в малом сальнике его толщина составляет 1,7 и более диаметра аорты. - Артериопортальный шунт
соединяет печеночную артерию и систему воротной вены. Его гемодинамическая значимость сильно варьирует. При большом сбросе возникают портальная гипертензия и сердечная недостаточность за счет большого ударного объема левого желудочка (резкое сокращение времени возврата крови в сердце). Возникает при опухолях, сосудистых аномалиях, как исход травмы при неудачной пункции печени.
Очаговые изменения печени
могут быть доброкачественными и злокачественными. К доброкачественным очаговым поражениям печени относят кисты, абсцессы (гнойные, грибковые), гидатидную болезнь (эхино-, альвеококкоз), гематомы, мезенхиальную гамартому, гемангиому.
Кисты истинные
в детском возрасте встречаются редко. Они могут быть при поликистозной болезни, поэтому при обнаружении кисты в печени, а тем более множественных кист необходимо обследование всех паренхиматозных органов. Истинная киста анэхогенна, стенка ее не визуализируется, хорошо виден феномен усиления звука за кистой. Кисты обычно выявляются случайно, они бессимптомны, пока не достигают больших размеров, не смещают и не сдавливают структуры печени. Мелкие кисты пасполагаются по периферии печени и значительно лучше выявляются при КТ, чем с помощью УЗИ. Вторичные кисты формируются в исходе гематомы или абсцесса. Такие кисты имеют неоднородное содержимое и толстую стенку.
Абсцессы пиогенные, грибковые, амебные
имеют общие эхографические проявления. Пиогенные и грибковые абсцессы типичны для детей с первичным иммунодефицитом (особенно хронической гранулематозной болезнью), ВИЧ-инфекцией, на фоне химиотерапии. Абсцессы обычно локализуются в задней части правой доли, могут быть множественными или единичными. Эхографически могут выглядеть как:
- мелкие эхонегативные образования;
- феномен «бычьего глаза», т.е. круглое эхонегативное образование с эхоплотным центром;
- мишеневидная печень. Так как абсцессы могут быть очень мелкими, требуется использовать датчики с высокой частотой излучения.
Гидатидная болезнь печени
— эхинои альвеококкоз. Заболеваемость среди детей увеличилась в 2,9 раза («Распределение паразитарной заболеваемости по территории РФ» на сайте www.rusmedserv.com). Эхографически при эхинококкозе обнаруживают кисту с отчетливой стенкой и очень тонким эхонегативным ободком вокруг нее. Дочерние гидатиды внутри определяются как мелкие эхопозитивные плавающие образования. Капсула старого эхинококкового пузыря может кальцинироваться. (Наиболее частую локализацию эхинококка в печени пытаются объяснить несоответствием размеров паразита и диаметра сосудов, представляя печень как сито. На самом деле эхинококк избирательно фиксируется в печени потому, что его капсула построена из пятичленных сахаров, а пентозный цикл интенсивнее всего идет в печени, т.е. эхинококк фиксируется там, где есть оптимальные условия для его развития. И то, что пентозный цикл интенсивнее всего идет в печени, тоже имеет большой биологический смысл: печень, являясь едва ли не основным депо гликогена (построенного из шестичленных сахаров, с ней конкурируют только мышцы), свой энергетический обмен обеспечивает пятичленными сахарами, не растрачивая углеводы, потребляемые другими органами. Точно так же эритроцит, переносящий кислород, сам живет за счет анаэробного обмена. Тромбоцит, чья задача погибнуть в нужный момент, не является живой клеткой, а только осколком клетки. Таких примеров много. И если после всех этих, казалось бы, узких медицинских знаний мы не приходим к мысли о высшей целесообразности, то как мы услышим голос, если не хотим слышать его.)
Гематома печени
должна быть исключена при любой травме, особенно травме живота и автомобильной. В случаях недавней травмы гематома выглядит как солидное эхогенное образование. Постепенно за счет некроза формируется псевдокиста.
Гемангиома печени
— самое частое доброкачественное опухолеподобное образование печени. Небольшая гемангиома за счет множества мелких кист и септ, создающих эффект отражения звука, выглядит как эхогенное образование (рис. 3). При больших гемангиомах возможны эпизоды их тромбирования с дефицитом тромбоцитов на периферии и склонностью к геморрагиям.
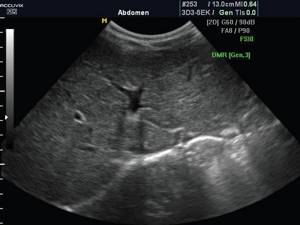
Рис. 3.
Гемангиома печени.
Мезенхимальная гамартома
обычно выявляется у детей первых 2 лет жизни и дебютирует как безболевое образование в брюшной полости. На нее приходится 7-8% всех опухолей печени у детей. Гамартома возникает из мезенхимы перипортального тракта, внутри опухоли обнаруживают гепатоциты, компоненты желчных ходов, кровеносных сосудов, мезенхимы, но без лимфатической ткани. За счет скопления жидкости в мезенхиме возникают кисты. Различное соотношение ткани и кист привело к выделению двух вариантов гамартомы: преимущественно стромальный и преимущественно кистозный. Эхографическая картина мезенхимальной гамартомы чрезвычайно вариабельна. Гамартома хорошо отграничена от печеночной ткани, обычно располагается в правой доле, большая по размерам, содержит множество септальных кист.
Аденомы печени
у детей редки. Они встречаются у детей с гликогенозами (особенно I типа), дефицитом глюкозо-6-фосфатазы, галактоземией, анемией Фанкони, апластической анемией (в последнем случае — леченной андрогенами). Эхографически регистрируется солитарное гипоэхогенное образование, в ряде случаев — изоэхогенное.
Фокальная нодулярная гипертрофия
— первичная опухоль печени без капсулы. Представляет собой гиперпластически регенерирующие узлы из гепатоцитов, Купферовских клеток, разделенных фиброзными тяжами. Характерным для фокальной нодулярной гипертрофии является наличие центрального звездчатого поля (рубца) с лучеобразно распространяющимися от него пролиферирующими желчными протоками и кровеносными сосудами. Фокальная нодулярная гипертрофия чаще выявляется у женщин, но может обнаруживаться и у детей любого возраста. Эстрогены ускоряют рост образования. Эхографически опухоль обнаруживается случайно, выглядит как хорошо ограниченное образование, которое может быть разной степени гиперэхогенным или изоэхогенным. В 50% случаев регистрируется гало. Образование может располагаться на ножке на краю печени.
Внутрипеченочные кальцинаты
встречаются редко (рис. 4). Они типичны для инфекционного процесса, особенно гранулематозного (туберкулез, бруцеллез, гистоплазмоз, кокцидиомикоз), цитомегаловирусов, токсоплазм, пневмоцист, гидатидной болезни, гемангиомы, гемангиоэндотелиомы, злокачественных опухолей (кальцинаты по типу радиальных лучей характерны для гепатобластомы), травмы, кальцинации сосудов, болезни Кароли.
Рис. 4.
Кальцинат в паренхиме печени с типичным феноменом акустической тени.
Злокачественные опухоли печени
занимают по распространенности 3-е место после опухоли Вильмса и нейробластомы. На них приходится 5% всех злокачественных опухолей детского возраста. 65-70% опухолей печени у детей злокачественные. Все опухоли печени манифестируют как объемные образования брюшной полости. Роль эхографии — уточнить локализацию образования, представить данные для предварительного диагноза и создать условия для следующих этапов диагностики (МРТ, ангиография и т.д.).
Гепатобластома
— самая частая опухоль печени. На нее приходится 47-50% всех злокачественных опухолей печени детского возраста. Происходит из фетальных гепатоцитов. Средний возраст пациентов на момент диагноза — 18 мес (пределы колебаний — от 0 до 3 лет). Девочки болеют чаще. Манифестирует с увеличения живота, гепатомегалии, нередко — с симптомов острого живота. Возможны остеопения с переломами костей, гипогликемия, гиперхолестеринемия. В 90% случаев повышен уровень α-фетопротеина. Эхографически опухоль выглядит как достаточно четко ограниченное образование, чаще массивное. Внутри опухоли могут быть очаги кальциноза и некрозов. По данным допплерографии, опухоль хорошо васкуляризирована. Гепатобластома быстро прорастает в печеночную артерию, нижнюю полую вену или охватывает их в виде плотной муфты (рис. 5, а, б).
Рис. 5.
Эхограмма опухоли печени в обычном режиме и в режиме МРТ-реконструирования.
а)
Эхограмма опухоли печени в обычном режиме. Опухоль визуализируется недостаточно четко.
б)
Эхограмма опухоли печени в режиме МРТ. Структура опухоли и ее границы видны достаточно четко.
Гепатоцеллюлярная карцинома
у детей гистологически полностью аналогична таковой у взрослых. Клетки опухоли гистологически очень сходны с нормальными гепатоцитами, что затрудняет диагностику. Поражает детей в возрасте 10-12 лет. На нее приходится 20% всех злокачественных опухолей печени у детей. Предрасполагающими факторами являются билиарная атрезия, семейный холестаз, гепатит В, ожирение, гликогеноз I типа, наследственная тирозинемия. Манифестирует с гепатомегалии, желтухи, анорексии, существенного повышения уровня α-фетопротеина. Эхографически опухоль может быть гипо- или изоэхогенной, мультифокальной, солитарной (гигантских размеров), диффузной (поражающей всю печень). Иногда вокруг опухоли регистрируется тонкий эхонегативный ободок-гало, являющийся эхографическим отражением капсулы. Возможен центральный некроз опухоли с образованием ложных кист.
Недифференцированная эмбриональная саркома (злокачественная мезенхимома)
— редкая опухоль, состоящая из недифференцированных веретеновидных клеток и поражающая в основном подростков. На нее приходится 5% всех злокачественных опухолей печени у детей. Проявляется, как и все опухоли печени, с объемного образования брюшной полости, лихорадки, истощения, при этом концентрация α-фетопротеина не изменяется. Эхографически опухоль может быть представлена как солидными массами с плотными кальцинатами и феноменом акустической тени, так и кистозными образованиями с множественными внутренними перегородками. Эти псевдокистозные полости образуются за счет кровоизлияний и некрозов. Ангиографически подтверждается гиперваскуляризация опухоли.
Метастазы.
Печень в результате сложностей своего кровоснабжения как никакой другой орган предрасположена к появлению в ней метастазов. Опухолевые клетки заносятся обычно с потоком крови через портальную систему (например, от опухолей кишечника), через печеночную артерию (опухоли легких или молочной железы), по лимфатической системе. Реже метастазирование происходит по перитонеальной поверхности (рак яичников). В последнем случае первоначальный метастаз локализуется субсерозно. В противоположность этому при гематогенном метастазировании очаги располагаются центрально. Небольшие периферические очаги эхографически выявляются с большим трудом, так как они могут быть скрыты тенью ребра или артефактом ближнего поля. Метастазы могут быть гипер-, гипоэхогенными (наиболее гипоэхогенны метастазы лимфомы, они множественные, очень нежные), изогенными, неоднородными (за счет некроза или кровоизлияний). Но говорить о происхождении метастазов на основании их акустических свойств по данным УЗИ невозможно. Стадия заболевания должна уточняться по данным МРТ или КТ.
Метастазы при УЗИ обычно солидные, края очерчены нечетко. Большие метастазы могут содержать в центре жидкость (некроз) или муцин (метастаз рака яичников). В результате химиотерапии в метастазе могут появляться кальцинаты. В случаях изменения текстуры печени (расширение внутрипеченочных желчных ходов, последствия химиотерапии, цирроз как исход гепатита) выявление метастазов очень затруднено. По данным допплерографии сосудов, внутри метастазов нет. В больших метастазах по периферии могут появляться редкие мелкие сосуды. При наличии асцита в далеко зашедших стадиях онкологического заболевания удается выявить метастазы на поверхности сальника или брюшины.
Заключение
УЗИ используется для диагностики и мониторинга заболеваний печени, а также при лечении с применением инвазивных процедур под контролем ультразвука. Одновременно следует помнить, что печень изменяется при патологии многих других органов, например при заболеваниях почек, и установить причины изменения морфологии и функции печени без тщательного системного анализа невозможно. Для этого наряду с исследованием желчного пузыря, поджелудочной железы не забывайте сканировать ретроперитонеальное, поддиафрагмальное пространства и малый таз. Если Вы не будете работать рядом с аппаратом как врач, то при любых самых золотых звездах на погонах Вы не поднимитесь выше фельдшера.
УЗИ сканер HS50
Доступная эффективность.
Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Доброкачественные и злокачественные опухоли
Чаще всего рак печени диагностируется у мужчин в возрасте старше 40 лет и реже у женщин старше 55 лет. Самым распространённым является вторичный рак печени как следствие проникновения метастаз в органе. Риск развития первичного рака печени увеличивается у курящих и употребляющих алкоголь людей, а также работающих на вредном производстве, страдающих сахарным диабетом и ожирением.
Гемангиома представляет собой опухоль из сплетения кровеносных сосудов, которая имеет склонность к увеличению в размерах без склонности к перерастанию в злокачественное новообразование. Она встречается у женщин в 5 раз чаще, чем у мужчин. Считается, что закладка опухоли происходит ещё во внутриутробный период развития, когда на мать малыша оказывается неблагоприятное воздействие.
Пуском к росту опухоли служит гормональная перестройка, связанная с беременностью, климаксом, приёмом противозачаточных препаратов. Опухоль развивается бессимптомно и даёт о себе знать только по достижении 4 см, когда пациента беспокоят боли в правом боку. Однако в большинстве случаев гемангиома никак себя не проявляет и обнаруживается случайно во время медицинского осмотра.
Биохимический и общий анализы крови не выявляют нарушений, только при очень больших размерах опухоли увеличивается билирубин. Гемангиома сама по себе не опасна, но по мере роста опухоли перекрываются печёночные протоки, затрудняя выведение желчи.
Также высока вероятность перекрытия главной питающей артерии, что провоцирует инфаркт печени и нарушение в работе соседних органов. Осложнения гемангиомы встречаются у 15% пациентов, при разрыве опухоли в 85% возникает внутреннее кровотечение, приводящая к смерти пациента.
Признаки заболевания
К основным симптомам диффузных изменений печени относятся:
- Повышенная потливость и утомляемость. При нарушении в работе печени пот обладает резким и неприятным запахом. Работоспособность организма снижена: слабость, сонливость, сильная усталость при незначительных физических нагрузках.
- Боли и неприятные ощущения в районе правого подреберья спереди или со спины сигнализируют о серьезных проблемах. Сильные болевые ощущения возникают при травмировании органа, злокачественных образованиях, гнойных воспалительных процессах.
- Плохое переваривание пищи. Тошнота и изжога, горечь во рту, частый и жидкий стул, изменение цвета испражнений.
- Повышение температуры тела. Значения термометра могут не превышать отметки 37,2°. Так называемая субфебрильная температура может держаться несколько недель.
- Ухудшение состояния кожи. Пожелтение, угревая сыпь, различные уплотнения и папилломы, сильный зуд, отечность и шелушение.
- Неприятный налет и трещины на языке.
- Кровотечения, образование гематом.
- Немотивированная агрессия, раздражительность, смена настроения, головные боли.

Как обнаружить болезнь печени на ранней стадии
Долгое время заболевания печени развиваются без каких-либо существенных симптомов. Гепатоз не имеет никаких проявлений, и только УЗИ показывает структурные изменения органа.
Гепатит имеет относительно долгий инкубационный период, поэтому сразу после заражения его можно обнаружить только по увеличению показателей АЛТ и АСТ в биохимическом анализе крови. Цирроз схож по симптомам с ОРВИ или обычным пищевым отравлением (метеоризм, рвота, слабость), а рак становится заметен уже тогда, когда со стороны печени образуется увеличение живота.
Также общим симптомом для всех заболеваний печени является желтушность кожи. Но все эти проявления характерны для поздней стадии, когда заболевание уже развилось и сказывается на качестве жизни пациента.
Единственный способом ранней диагностики заболеваний печени является обследование, включающее ряд анализов и ультразвуковую диагностику.
Диагностика
В обязательном порядке всем пациентам назначают УЗИ печени, независимо от состояния здоровья. Условно здоровым людям — в качестве профилактического осмотра раз в 6 месяцев или в год, больным — для уточнения диагноза, оценки состояния тканей органа. С помощью эхографии можно обнаружить цирроз, гепатит, различные уплотнения и кисты.
В дополнение к УЗИ печени доктор назначает еще несколько исследований, с помощью которых можно безошибочно установить правильный диагноз:
- Радионуклидное сканирование. В кровеносную систему пациента вводится ряд специальных радиоактивных препаратов, которые вместе с кровотоком попадают в ткани железы. Затем с помощью аппарата проводится сканирование органа. Такая методика применяется при подозрении на серьезные повреждения печени после травм или выявляется наличие метастазов.
- КТ. Компьютерная томография помогает увидеть очаги паренхиматозных кровотечений, злокачественные и доброкачественные опухоли небольшого размера и другие патологии органа.
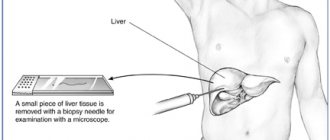
- Биопсия тканей тонкими иглами. Взятые на анализ образцы тканей подвергаются гистологическому исследованию. Метод необходим, если предварительные тестирования указывают на серьезные проблемы. Гистология или подтвердит, или опровергнет предварительное диагностическое заключение.
- Биохимия венозной крови. Развернутый анализ крови с печеночными пробами помогает врачу составить общую картину патологических нарушений в органе, поставить точный диагноз и подобрать адекватную терапию. Если пациент уже принимает курс препаратов, промежуточный биохимический анализ крови покажет, насколько эффективно такое лечение.
- Антитела к вирусу гепатита. Этот анализ помогает определить тип патологических изменений в тканях печени и степень активности вируса.
Лабораторные анализы на выявление заболеваний печени
Оценку работы печени помогает сделать биохимический анализ крови. Забор делается натощак в клинике, а через несколько дней специалист расшифрует результаты. К основным показателям относят:
Билирубин. Это главный антиоксидант, пигмент желчи, образуемый при распаде гемоглобина. Содержится в общей, свободной и связанной фракции. Первый в 96% находится в комплексе с альбумином, в 4% – с глюкуроновой кислотой. При закупорки печёночных протоков, воспалении печени билирубин повышается. Разрушение свободного билирубина происходит в печени, а выведение связанного производится через почки. При нарушении работы органа концентрация билирубина в крови увеличивается. Этот пигмент токсичен, поэтому его увеличение вызывает ухудшение самочувствия.
Уровень билирубина в крови свидетельствует о нарушении работу печени и почек. АСТ и АЛТ. Ферменты, синтезируемые печенью. У здорового человека содержится в крови в небольшом количестве, но при распаде клеток печени показатели значительно увеличиваются, а при нарушении работы сердца поднимается АСТ.
Щелочная фосфатаза. Это компонент мембраны клеток, участвует в фосфорно-кальциевом обмене. Её концентрация увеличивается при различных процессах в печени и других органах, понижается при разрушении костной ткани, пониженной функциональности щитовидной железы, при малокровии.
Холестерин. Это низкоплотный липид, производимый печенью и идёт на синтез желчи, клеточных мембран и пр. В сутки печенью вырабатывается около 1 грамма холестерина, и этого достаточно для потребностей организма. В печёночных протоках из молекул низкоплотного холестерина образуется желчная кислота, которая всасывается в кровь после соединения с протеинами. Излишки липидов выводятся из организма через кал.
При нарушении работы печени концентрация холестерина увеличиваются. Это приводит к развитию сердечно-сосудистых заболеваний и ожирения. Наиболее опасным последствием избытка низкоплотного холестерина является жировой гепатоз.
Со временем при постоянном высоком холестерине развивается атеросклероз, поражающий сосуды и артерии и приводящий к инфаркту или инсульту.
Расшифровку анализов проводит только врач, потому что в разных лабораториях приняты разные единицы измерения. При жировом гепатозе печени повышается уровень билирубина и понижается альбумин в крови.
Диета
При диффузных изменениях печени необходимо обязательно соблюдать специальную диету. На самом деле, правила здорового питания соблюдать несложно. Сложнее побороть психологическую зависимость от вредных продуктов. В этом помогает сила воли, позитивный настрой и полезное разнообразное меню.
Из меню больного необходимо исключить следующие продукты, напитки и блюда:
- чай черный, кофе;
- помидоры и сок из них;
- любые алкогольные и слабоалкогольные напитки;
- сладкая газировка;
- жирное мясо;
- любые крепкие бульоны;
- ячневую, пшенную, перловую крупы;
- майонез и другие жирные соусы;
- колбаса и любые копчености;
- жирную рыбу;
- белый хлеб и сдобу;
- жирные кисломолочные продукты;
- маринады, соленые и острые овощи;
- грибы;
- бобовые;
- свежие ягоды и фрукты;
- шоколадные конфеты и другие кондитерские изделия;
- специи.
При диффузных изменениях печени необходимо принимать в пищу такие блюда и напитки, как:
- некрепкий зеленый чай, компот из сухофруктов, отвар шиповника;
- хлеб ржаной и отрубной, сухари из него, несладкое галетное печенье;
- диетическое мясо: курица, индейка, кролик, телятина;
- нежирная рыба — щука, судак, треска;
- масло растительное и сливочное в небольших количествах;
- обезжиренное молоко и молочные продукты;
- яйца;
- овощи отварные и тушеные;
- гречневая, овсяная, рисовая каша;
- листовой салат;
- свежий болгарский перец;
- макароны;
- мармелад, мед, варенье из фруктов.
Питаться нужно небольшими порциями 5-6 раз в день. Предпочтение нужно отдавать продуктам, приготовленным на пару, отварным и запеченным. Из нежирного мяса и рыбы готовят супы, заливное. Можно съесть небольшое количество кабачковой икры, винегрета, квашеной капусты. Сахар заменяется ксилитом. Количество соли не должно превышать 3 граммов в сутки.

Цирроз печени
Цирроз печени можно увидеть на УЗИ только на 2 и 3 стадии, когда заметны эхо-признаки повреждения органа. В качестве ориентиров берутся показатели здорового органа: однородные ровные края, левая доля до 7 см в длину, правая – до 13 см, диаметр желчного протока до 7-8 мм, диаметр портальной вены – 12 мм. Отклонение от нормы требует более детальной диагностики.
Цирроз печени имеет 3 стадии:
- Заболевание на 1-й стадии возможно обнаружить только после отклонений в биохимическом анализе крови. Изменения настолько незначительны, что на УЗИ увидеть их практически невозможно. Специалист видит некоторое размытие контуров, но оно минимальное. Также отмечается увеличение одной из долей, однако эхоструктура остаётся однородной. Кровеносные сосуды печени могут быть слегка расширены.
- На 2-й стадии орган претерпевает существенные изменения. Поверхность печени покрывается гиперэхогенными рубцами, которые может обнаружить опытный специалист. Сосудистый рисунок просматривается плохо, очертания органа размыты. Эхогенность печени неоднородна, встречаются очаги гипер- и гипоэхогенности.
- На 3-й стадии печень значительно увеличивается в размерах, портальная вена разбухает, поверхность покрыта рубцами из соединительной ткани. Также селезёнка увеличивается сверх нормы (свыше 12 см в длину и 6 см в ширину). Сосудистый рисунок смещён, хвостатая доля печени больше правой доли в 0,65-0,75 раза. Скопление жидкости настолько велико, что живот выпирает вперёд.
Из-за чего бывает повышенная эхогенность печени
Причины, при наличии которых выявляют диффузное (разлитое) повышение эхогенности печёночной ткани:
- Острый гепатит различной природы (вирусный, токсический и другие).
- Метаболические заболевания печени (например, жировая болезнь печени).
Совет заболевшему от врача-гастроэнтеролога Даниэлы Пургиной, эксперта сайта Похмелье.рф.
Если вам выставлен диагноз жировой гепатоз (а это одна из самых частых причин диффузных изменений печени) то основное лечение — это снижение массы тела. Это самое простое и самое сложное одновременно. Увы, никакие препараты жир из печени не уберут, поэтому придётся приложить усилия ради собственного здоровья.
Повышение эхогенности может быть как диффузным, разлитым, охватывающим ткань полностью — так и локальным, то есть ограниченным. Причём ограниченные участки (отдельные образования повышенной либо пониженной эхогенности) могут быть с ровными или неровными контурами. Что это значит?
Под гиперэхогенными (то есть более плотными) участками могут маскироваться:
- доброкачественные опухоли (чаще — гемангиома, сосудистая опухоль);
- злокачественные опухоли;
- метастазы из других органов;
- камни;
- кальцинаты;
- участки жировой дегенерации ткани печени.
Гипоэхогенными участками (с пониженной плотностью) бывают обычно:
- кисты с жидким содержимым,
- эхинококковые кисты,
- абсцессы.
Когда врач видит отдельный участок с изменённым оттенком на снимке, то речь идёт об очаге. При УЗИ-диагностике существует масса тонкостей, которые позволяют предположить характер образования, например:
- Доброкачественные опухоли чаще всего имеют ровные, чёткие края.
- У злокачественной опухоли чаще всего рост идёт экспансивно: во все стороны и бесконтрольно, так что контуры неровные и растут они без чёткой границы.
Это разделение условно. Есть характерные для каждого объёмного образования черты, которые смотрит и описывает специалист. Для уточнения диагноза врач может назначить компьютерную томографию или МРТ. Послойные снимки с введением контраста в орган в данном случае хорошо помогают в уточнении характера образования. О том, как выглядят участки аномальной плотности на КТ и МРТ при разных заболеваниях, читайте в статье про гиподенсные образования в печени.
Печень — очень терпеливый орган. Если нет изменений в желчевыводящей системе, то она может долго никак не заявлять о себе клинически. Однако со временем патологические процессы, при которых эхогенность печени повышена, могут привести к циррозу печени. Поэтому нужно обязательно знать, как именно орган говорит о своём недомогании, чтобы не пропустить опасные симптомы.
Жировой гепатоз на УЗИ
Жировой гепатоз крайне редко встречается у абсолютно здоровых людей. Он развивается как следствие уже имеющихся заболеваний, таких, как сахарный диабет, панкреатит, язвенная болезнь желудка, алкоголизм и др. Для гепатоза характерно крайне быстрое развитие заболевания. Так, после токсического поражения печени в результате отравления (грибами, химическими веществами) жировая инфильтрация наступает в течение недели. Обнаружить жировой гепатоз легко с помощью ультразвукового исследования. В зависимости от размещения жировых отложений заболевание бывает трёх видов:
- Диффузный гепатоз. Жировые клетки равномерно распределены по всему органу. Данный тип развивается и у вполне здоровых людей, нарушающих режим питания. Например, у вегетарианцев нехватка белка в связи с отказом от животной пищи нарушается производство липидов, что также возникает после длительной жёсткой диеты, после налегания на жирную и углеводную пищу. Также метаболические нарушения случаются после курса антибиотиков.
В отличие от здорового органа, при диффузном гепатозе свободность проводить ультразвук снижается, что отображается белыми пятнами на экране. Глубокие отделы печени визуализируются плохо, мелкий венозный рисунок не просматривается. Контуры печени остаются чёткими, однако размеры органа несколько увеличиваются.
- Локальный гепатоз. Жировые образования встречаются только в определённых участках печени. На УЗИ это отражается гипоэхогенными участками на фоне здоровой паренхимы. очаговый гепатоз. Поражённые жировыми отложениями очаги визуализируются как объёмные гиперэхогенные участки.
Общими признаками гепатоза является “светлая” печень – преобладание низкоэхогенных участков ткани, плохо проводящих ультразвук. Поражённые жировыми клетками участки не дают органу нормально функционировать, что приводит к серьёзным последствиям: застою желчи, интоксикации организма, снижению иммунитета. желчь не поступает в полном объёме, пища переваривается хуже, поступает в кишечник не до конца переваренной, провоцируя дисбактериоз и кишечные инфекции.
Печень хуже очищает организм от токсинов, уменьшая поступление питательных веществ и витаминов. При жировом гепатозе страдает сердечно-сосудистая система, развивается гипертония, миопия, нарушение сердечной деятельности. Общая интоксикация снижает иммунитет, создавая благоприятные условия для ОРВИ, гриппа и других инфекций.
Степени фиброза печени у взрослых
Специалисты выделяют 5 степеней рубцевания ткани печени.
Нет фиброза.
В этом случае нет признаков гибели клеток печени (некроза) или рубцевания, несмотря на воспаление печени (гепатит).
Портальный (легкий) фиброз.
В этом случае есть участки некроза и рубцевания, затрагивающие малые и средние ветви воротной вены, несущий кровь из тонкой кишки. Структура и функция печени остаются в норме.
Перипортальный (умеренный) фиброз.
Это вариант с увеличением очагов некроза, рубцеванием и нарушением функции печени.
Мостовидный (тяжелый) фиброз.
На этой стадии рубцевание нарушило нормальный кровоток в печени, и функция еще больше нарушилась.
Цирроз.
Это постоянное рубцевание и необратимая потеря функции печени.
Гепатит и печень на УЗИ
Гепатит – это вирусная инфекция, приводящая к воспалению органа. При острой форме воспаления наблюдается скопление жидкости в тканях, а она хорошо проводит ультразвук, поэтому воспалительные процессы характеризуются гиперэхогенностью.
Также увеличиваются размеры печени. Её поверхность становится слишком гладкой и ровной, но контуры при этом размытые.
При гепатите С применяется допплеровское сканирование, выявляющее участки с усиленным кровотоком и места, в которых он нарушен или отсутствует. При гепатите В и С можно увидеть поражённые участки паренхимы, замещённые гиперэхогенной соединительной тканью.
Что такое фиброз печени
Фиброз печени – это рубцевание ткани. Печень способна восстанавливаться, однако, эта система не работает на полную мощность, если печень поражена, либо травма является продолжительной и очень серьезной. Все попытки регенерации вызывают скопление соединительной ткани (это жесткие, инертные волокна) вместо функционирующих клеток печени.
Фиброз печени – это не конкретное заболевание, а скорее симптом другой проблемы с печенью. Наиболее частыми состояниями, которые приводят к фиброзу печени, являются алкоголизм, хронический гепатит С и неалкогольная жировая болезнь печени (НАЖБП).
Сам по себе фиброз печени не вызывает никаких симптомов. Врачи могут обнаружить признаки фиброза печени с помощью анализов крови и УЗИ, КТ или МРТ. Если он обнаружен рано, его можно вылечить. Но если он остается незамеченным и повреждение продолжается, фиброз может прогрессировать до цирроза.
Кисты печени на УЗИ
Кисты печени диагностируются у 0,8% населения, причём у женщин они выявляются чаще, чем у мужчин. Обычно сопровождаются такими заболеваниями, как поликистоз яичников, цирроз печени, желчекаменная болезнь.
При сужении протоков печени желчь не может проходить, она закупоривает канал, и в нём образуется полость, напоминающая по виду капсулу. Со временем она наполняется анэхогенной жидкостью, появляются новые кисты, имеющие диаметр до 25 см. В простой кисте кровоток отсутствует.
Эхинококковые кисты образуются в результате откладывания в печени личинок паразитов. Они имеют вид капсулы с плотными стенками, которые постепенно расширяются и оказывают давление на паренхиму, перекрывают протоки и кровеносные сосуды.
Растущая киста способна передавить печёночную вену, став причиной инфаркта миокарда. Опасность эхинококковой кисты заключается в том, что капсула может лопнуть и её содержимое распространится по всему организму.
Эхинококковое поражение достигает головного мозга, лёгких. Также при прорыве капсулы наступает анафилактический шок и летальный исход. Пустая капсула имеет свойство кальцинации, паренхима печени теряет функциональность, приводя к нарушению работы органа.
Если не лечить болезнь, развивается альвеококкоз, при котором паразитные узелки распространяются по всей печени. При выявлении признаков эхинококковой кисты пациента направляют для более детального обследования.
Прогноз и профилактика
Если причина патологических изменений печени в неправильном образе жизни, злоупотреблении алкоголем, то при условии своевременно начатого лечения выздоровление наступает практически у всех пациентов. При соблюдении рекомендаций врача функции печени восстанавливаются практически полностью.
Опасным для жизни пациентов считается цирроз печени. При этом заболевании прогноз на выздоровление всего 50%. Остальные больные умирают в течение 5 лет. Причина такого исхода в необратимых патологических процессах в железе. Чтобы не допустить этого, нужно своевременно обращаться к врачу, вести здоровый образ жизни, проходить регулярные медицинские осмотры, при необходимости вакцинироваться от гепатита.
Гемангиома печени на УЗИ
Гемангиома – это сосудистое образование внутри печени, состоящее из сплетения кровеносных сосудов. Оно носит доброкачественный характер, но имеют склонность к увеличению в размерах. Кавернозная опухоль достигает в диаметре до 20 см, и при отсутствии лечения превращается в атипичную гемангиому, покрытую ороговевшей тканью.
Опухоль легко диагностируется на УЗИ, она имеет чёткие бугристые контуры и гиперэхогенность. Повышенный кровоток подтверждается при помощи допплеровского сканирования. Однако УЗИ только подтверждает сам факт наличия опухоли, но более достоверные сведения даёт МРТ.
Подготовка к УЗИ
Целью подготовки к процедуре является повышение информативности исследования путем уменьшения газообразования в кишечнике. За 3 суток до УЗИ печени необходимо полностью исключить из меню свежие овощи и фрукты, хлебобулочные изделия, бобовые культуры, кисломолочные продукты, алкоголь и газированные напитки. Пищу следует принимать дробно небольшими порциями. При нарушениях пищеварения показаны ферментные препараты (фестал, панкреатин, энзистал). При склонности к запорам накануне УЗИ печени нужно очистить кишечник с помощью клизмы или мягкого слабительного.
Гиперэхогенные образования на УЗИ
Практически всегда плотные гиперэхогенные образования в печени – это метастазы. При раке толстой кишки они кальцинируются, при раке молочной железы имеют гипоэхогенную тень. Также при метастазах увеличены лимфоузлы, что вызывает расширение протоков. Но даже при наличии всех эхо-признаков рака пациенту не выносится окончательный диагноз. Он направляется на дальнейшее, более детальное обследование.
Что не видно на УЗИ:
камни в печени
Гепатолитаз — это образование камней в печени из сгустков желчи, которая по каким-то причинам не может пройти по протокам, густеет и застаивается. Из-за того, что печень не имеет нервных окончаний, камни долгое время не дают о себе знать.
Ультразвуковая диагностика является малоинформативной из-за специфического расположения органа.
Печень перекрывается рёберной дугой, поэтому камни в протоках датчик не визуализирует. единственным методом диагностики остаётся МРТ и биохимический анализ крови. При камнях значительно повышается билирубин, что указывает на застой желчи. МРТ показывает точное расположение и размеры камней.
Что означает повышенная эхогенность печени?
Эхогенность — это способность тканей и органов поглощать либо пропускать сигнал (волну). Аппарат УЗИ — это и приёмник, и передатчик одновременно. Он посылает ультразвуковые волны, а затем ловит то, что отразилось, обратно.
Эхогенность — это плотность органа при УЗИ, соотношение поглощения и отражения волны от органа или ткани. Уровень разницы величин отправленного и вернувшегося сигнала отображает картинку на экране. Степень поглощения волны зависит от плотности, упругости, влажности среды, через которую проходят ультразвуковые волны.
Повышенная эхогенность печени на УЗИ может быть по разным причинам. Обратитесь к врачу для выяснения.
УЗ-диагностика позволяет увидеть много показателей, нужных для оценки состояния печени и окружающих органов:
- размер органа в целом,
- соотношение размеров правой и левой доли,
- состояние желчного пузыря, плотность его стенок,
- включения в желчном пузыре,
- однородность желчи в желчном пузыре,
- плотность печёночной ткани — паренхимы,
- строение крупных сосудов печени,
- строение крупных желчных протоков,
- наличие различных образований в печени.
Если в печёночной ткани обнаружены объёмные образования, то по снимку можно предположить их характер, структуру, состояние клеток. Именно в оценке состояния тканей, то есть структуры печени, и помогает оценка эхогенности. На картинке уровни эхогенности, если сравнивать с видеоизображением, представляют собой разницу по контрасту. Картинка УЗИ рисуется тёмными и светлыми тенями. И разница цветов — это разная эхогенность.
Для любого заключения нужен эталон. При исследовании эталоном средней эхогенности УЗИ-аппарата является корковое вещество почки. Плотность (и, соответственно, эхогенность) здоровой печени близка к эталону. Паренхима печени представлена гепатоцитами, именно они дают практически равное соотношение между поглощением и отражением ультразвуковых волн. На картинке УЗИ это выглядит как ровная серая масса. Но в органе есть сосуды, желчные протоки, оболочки долей и долек — и все они отличаются эхогенностью от печёночной паренхимы (ткани) на снимке.
Для примера: кость отражает практически 100% сигнала, который был направлен. В жидкостях, наоборот, сигнал полностью поглощается. Паренхиматозные органы (то есть органы, состоящие из клеточной ткани, в том числе печень) обычно поглощают и отражают 50% на 50% ультразвуковых волн.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина предупреждает от совершения распространённой ошибки.
Не занимайтесь самолечением. Это неэффективно. И иногда, пытаясь лечиться самостоятельно, пациент может упустить драгоценное время, не достигнув желаемого результата.
Выводы
Наша клиника УЗИ предлагает полное обследование печени, включающее консультацию высококвалифицированного врача, полный спектр анализов крови и мочи, а также УЗИ-диагностику.
Рекомендовано пройти обследование печени мужчинам в возрасте старше 40 лет и женщинам после 50, а также лицам более молодого возраста, работающим на предприятиях тяжёлой промышленности, жителям мегаполисов, а также пациентам, в роду у которых имелись случаи печёночных патологий.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Какие симптомы должны насторожить
Когда вы ещё чувствуете себя хорошо, но возникают нижеперечисленные признаки — не оставляйте их без внимания. Обратившись к врачу прямо сейчас и вовремя начав лечение, вы сможете избежать массы проблем. Вот наиболее частые ранние симптомы печёночного поражения:
- Боль или тяжесть в правом подреберье — самый распространённый первый признак печёночных проблем.
- Зуд кожи.
- Снижение аппетита.
Далее рассмотрим симптомы, которые развиваются, когда печень уже сильно пострадала:
- желтуха;
- увеличение живота в объёме при уменьшении мышц;
- гинекомастия, или увеличение объёма молочных желёз у мужчин;
- нарушение менструального цикла, бесплодие;
- красные ладони. В медицинской среде они так и называются — «печёночные»;
- наличие расширенных вен на передней брюшной стенке;
- кровоточивость десен, наличие кровоподтёков на коже;
- изменение размера. Гепатомегалию врач может выявить даже при первичном осмотре, во время пальпации (ощупывание руками);
- наличие большого количества сосудистых звёздочек — телеангиоэктазий.
Случай из практики врача-гастроэнтеролога Даниэлы Пургиной, эксперта сайта Похмелье.рф.
В этом случае нет ничего особенного, но он мне запомнился именно из-за реакции самой пациентки. На приём пришла женщина 54 лет, которая не переставая плакала. Как оказалось, накануне она пошла делать УЗИ по поводу тупых болей в правом боку. На УЗИ были выявлены диффузные изменения печени, и врач УЗИ-диагностики сказала ей, что это признаки цирроза печени. На самом деле у женщины не было никакого цирроза печени: все показатели крови у неё были в норме, маркёры вирусных гепатитов в норме, признаков цирроза у неё не было. Единственное что было у женщины — это избыточная масса тела и повышение уровня холестерина. И диффузные изменения в печени были ничем иным как жировой болезнью печени. Пациентке было рекомендовано снижение массы тела и препараты, нормализующие уровень холестерина.