К является основным катионом внутриклеточной жидкости, где содержится 98% калия всего организма. Kатион обеспечивает осмолярность цитоплазмы и создает условия для протекания в ней биохимических реакций. Поступление К в клетку через плазматическую мембрану определено многими факторами. Калиевые каналы обеспечивают пассивную проницаемость мембраны для катиона, при этом движение К определено величиной электрического потенциала и градиентом концентрации. Калиевые каналы могут находиться в открытом и закрытом состоянии, пассивный поток К в клетку определен именно количеством открытых в данный момент каналов. Высокая проницаемость мембран клеток для К, особенно в состоянии возбуждения, и «относительная непроницаемость» для Na, приводит к возникновению разности потенциалов на плазматической мембране.
Стабильность содержания К в организме является следствием сбалансирования процессов его поступления и выделения. Поступление К с пищей является самым важным в регуляции общего пула катиона. Взрослый человек потребляет ежедневно 80–100 ммоль К. От 85 до 90% К, принятого с пищей, экскретируют почки. При отсутствии К в пище в течение нескольких дней с мочой выделяется 40–60 ммоль/сутки, после чего потеря К с мочой уменьшается до 10–20 ммоль/сутки. 10–15% потребленного с пищей К выводится через ЖКТ. Этот путь выведения катиона может быть усилен в условиях гиперсекреции минералокортикоидов и почечной недостаточности. Через кожу значительное количество К может быть выделено только в случае интенсивного потоотделения.
Клетки нервной и мышечной систем быстро реагируют на снижение уровня К в плазме, что объясняет раннее появление симптоматики – гипотония мышц, слабость и астения, ослабление рефлексов. Некоторые случаи гипокалиемии приводят к явлениям паралича и даже рабдомиолиза. Выраженная гипокалиемия сопровождается возникновением нарушения проводимости и ритма сердечной деятельности, что отражается на ЭКГ (уменьшение амплитуды зубцов, инверсия зубца Т, расширение интервала S-Т и появление зубца U). При хроническом дефиците К увеличиваются размеры сердца, возникают нарушения ритма, при резком снижении уровня К в плазме возможна остановка сердца в систоле.
Симптомы гиперкалиемии зависят от скорости нарастания содержания катиона в плазме и связаны с изменением мембранного потенциала нейронов и мышечных клеток. Нейромышечные симптомы гиперкалиемии выражаются в парестезиях, а в более тяжелых случаях – в восходящем параличе конечностей. Выраженность кардиальных симптомов зависит от степени повышения К в плазме – от минимальных изменений ЭКГ до серьезных нарушений ритма и проводимости (поперечная блокада и фибрилляция желудочков). При концентрации К выше 6 ммоль/л, как правило, обнаруживают изменения ЭКГ (заострение зубца Т, удлинение зубца Р и интервала Р-R, расширение комплекса QRS, элевация или депрессия сегмента ST), которые при прогрессировании гиперкалиемии становятся все более выраженными. При уровне К выше 7 ммоль/л отмечено развитие аритмии сердца с летальным исходом, при концентрации К выше 10 ммоль/л сердце может остановиться в диастоле. В клинике продолжительная гиперкалиемия чаще всего является следствием хронической почечной недостаточности.
Калий в крови
В клинической биохимии обмен К оценивают на основании его содержания в плазме крови (внутрисосудистый пул), хотя в нем содержится не более 2% от общего количества катиона. Подавляющая часть К в организме находится внутри клеток, и его концентрация в плазме, которая лишь приблизительно отражает общее содержание элемента в организме, может колебаться в значительных пределах, особенно при тяжелых патологиях. Она тесно связана с состоянием кровообращения и кислотно-основным равновесием, поэтому определение К в плазме или сыворотке крови — один из важнейших показателей в период реанимации.
Существенное влияние на уровень К в плазме крови оказывает нарушение pH крови. Метаболический ацидоз вызывает перемещение ионов водорода внутрь клетки в обмен на внутриклеточный К, что приводит к снижению содержания калия в тканях. При алкалозе, напротив, наблюдается возрастание содержания К в тканях. На уровень К в плазме влияет содержание в крови аниона НСО3 -, которое отражает активность катаболических процессов.
Снижение концентрации калия в крови возникает при недостаточном поступлении К с пищей, усиленной потере почками (прием диуретиков, диуретическая стадия острой почечной недостаточности, тубулярный ацидоз, повышение секреции АДГ,. избыток минералокортикоидов и др.); увеличении потерь при рвоте или поносе, внутривенном введении больших объемов жидкости, не содержащей К, перераспределении К между вне- и внутриклеточной жидкостью (острый и хронический метаболический ацидоз, острый респираторный алкалоз, введение инсулина или глюкозы). Наиболее частой причиной гипокалиемии является повышенная потеря К почками, недостаточное потребление К редко вызывает гипокалиемию.
Гипокалиемия может иметь место у алкоголиков даже при небольшом повышении в крови содержания Na. Употребление больших количеств пива также приводит к гипокалиемии и гипонатриемии; в пиве содержится очень мало солей.
Гиперкалиемия может развиваться в случаях повышенного поступления К (прием избытка К при терапии диуретиками, парентеральное введение, переливание крови с просроченным сроком хранения), перераспределения К между водными пространствами (повреждение тканей, активация катаболических процессов, системный ацидоз), снижения выведения К+ (острая и хроническая почечная недостаточность, длительный прием калийсберегающих диуретиков, недостаточность минералкортикоидов).
Гиперкалиемия при недостаточности надпочечников сопровождается низким уровнем Na в плазме крови, гипокалиурией, высокой активностью ренина. Гиперкалиемия при селективной недостаточности альдостерона сопровождается низким уровнем ренина и нарушением содержания кортизола в крови. Нарушения метаболизма углеводов при острой и хронической почечной недостаточности провоцируют гиперкалиемию и метаболический алкалоз.
Частой причиной повышенного содержания К в плазме крови является несоблюдение условий взятия крови. Наиболее частая ошибка – гемолиз. При большом количестве тромбоцитов или лейкоцитов, что имеет место в случаях миэлопролиферативных заболеваний, может возникнуть псевдогиперкалиемия из-за повышенного выхода К из клеток.
Показания к исследованию
- Заболевания сердечно-сосудистой системы (аритмии, артериальная гипертензия);
- патология почек;
- недостаточность надпочечников;
- контроль терапии диуретиками, сердечными гликозидами;
- проведение гемодиализа.
Особенности взятия и хранения образца:
сыворотка крови без признаков гемолиза. Взятие крови проводить с минимальным пережатием вены без мышечной нагрузки. Образцы стабильны не более 3 часов при комнатной температуре.
Метод исследования:
определение концентрации ионов калия в крови в настоящее время проводят преимущественно ионоселективным методом.
Референтный интервал:
3,5 – 5,1 ммоль/л
Повышенные значения
- Гипоальдестеронизм первичный и вторичный;
- острая почечная недостаточность;
- прием ингибиторов АПФ; калийсберегающих диуретиков;
- диабетический кетоацидоз;
- повышенный распад клеток и тканей (внутрисосудистый гемолиз, рабдомиолиз, длительное голодание, судороги, тяжелые травмы, глубокие ожоги, разрушение опухолевых клеток);
- дегидратация.
Пониженные значения
- Гиперальдостеронизм первичный и вторичный;
- гиперкортицизм;
- нарушение функции почек;
- повышенная потеря калия через ЖКТ;
- гипергликемия;
- гипотермия;
- недостаток поступления калия в организм (хроническое голодание, анорексия).
Основные электролиты
Калий
– важная составляющая большинства клеток. Вместе с другими электролитами ионы калия отвечают за функционирование мышц и нервов, нормальный кислотно-щелочной баланс, водный обмен. В крови содержится только небольшое количество макроэлемента, даже незначительные колебания его уровня приводят к серьезным последствиям. Существенные отклонения от нормы могут привести к состояниям, представляющим опасность для жизни (шок, нарушение сердечной деятельности, дыхательная недостаточность и прочее). В норме концентрация калия составляет 3,5-5,1 ммоль/литр.
Магний
участвует в выработке энергии, синтезе ферментов, сокращении мышц и других жизненно важных процессах. Он всасывается из пищи в ЖКТ и выделяется почками. Недостаток этого электролита может быть вызван нарушением питания, проблемами с его всасыванием или чрезмерной потерей с мочой. Повышенные показатели могут указывать на патологии почек. Значительный дефицит электролита приводит к появлению таких симптомов, как слабость, спутанность сознания, потеря аппетита, спазмы мышц. Его переизбыток проявляется аналогично. Также к симптоматике может добавляться нарушение сердечного ритма, тошнота.
Натрий
имеется во всех тканях и жидкостях организма. Он необходим для сокращения мышц, поддержания водно-солевого баланса. Макроэлемент всасывается в кишечнике из обычной столовой соли. Отклонения его нормального уровня связано с нарушением одного из механизмов его поддержания. Например, нормальная концентрация натрия нарушается, если антидиуретический гормон, который предупреждает потерю жидкости с мочой, вырабатывается в аномальном количестве. Нарушение количества этого электролита влечет за собой появление отеков или обезвоживания, так как меняется количество жидкости в тканях. Анализ на натрий используется при диагностике многих заболеваний (например, патологий почек, легких, мозга).
Хлор
входит в состав многих биологически активных веществ, выполняет целый ряд физиологических функций. Его уровень в норме относительно стабилен (небольшое уменьшение показателей наблюдается после еды). Тест на количество хлора часто назначается в комплексе с другими исследованиями для выявления различных патологий. Его результаты также используются для установления причины слабости, длительной рвоты, диарей, нарушений дыхания.
2.Причины
Логично было бы предположить, что к гиперкалиемии приводит избыточное потребление богатых калием продуктов питания, например, сухофруктов, бобовых, картофеля, бананов и т.д. Однако в действительности это встречается крайне редко: суточная потребность организма в калии достаточно велика (до 5 г у взрослых), и при нормальном метаболизме баланс легко восстанавливается посредством вывода калия с мочой.
Таким образом, один из главных факторов развития гиперкальциемии – нарушения в работе почек (хроническая почечная недостаточность, диабетическая нефропатия и др.), когда экскреция калия затрудняется и он начинает задерживаться в организме. К этому может привести, в частности, гипокортицизм (болезнь Аддисона) – хроническая функциональная недостаточность коры надпочечников, при которой почки попросту не получают соответствующих гормональных «команд».
Другая группа причин связана с длительным приемом медикаментов, содержащих калий или предотвращающих его выведение.
Массивным выбросом калия из клеточных жидкостей в кровоток сопровождаются тяжелые политравмы с размозжением больших объемов мышечной ткани, передозировка наркотиков, обширные ожоги.
Прогрессирующее накопление калия в организме также может быть обусловлено патологически быстрым и интенсивным гемолизом (распадом эритроцитов) при анемиях и некоторых других заболеваниях.
Изредка регистрируется наследственно-обусловленная гиперкалиемия – семейный гиперкалиемический периодический паралич.
Посетите нашу страницу Терапия
3.Симптомы и диагностика
Клиническая картина гиперкалиемия недостаточно специфична, поэтому предварительная, предположительная диагностика требует от врача большого опыта, внимания и настороженности в этом плане. Чаще всего тревогу вызывают изменения на ЭКГ в сочетании с жалобами пациента на тахикардию (ускоренное сердцебиение), общее недомогание и постоянную слабость. В более тяжелых случаях нарушения сердечной деятельности, обусловленные избытком калия, могут принимать форму аритмии, асистолии, желудочковой фибрилляции и, в конечном счете, остановки сердца.
Диагноз устанавливается путем сопоставления имеющихся клинических проявлений, электрокардиографической картины и результатов лабораторных анализов (определение концентрации калия в плазме крови). В зависимости от наиболее вероятных причин, назначается дополнительное профильное обследование – напр., нефрологическое или эндокринологическое.
О нашей клинике м. Чистые пруды Страница Мединтерком!
4.Лечение
При средней и тяжелой выраженности гиперкалиемия требует неотложной интенсивной терапии в связи с угрозой остановки сердечной деятельности. Одной из экстренных мер является внутривенное введения специального раствора (кальций, инсулин, глюкоза), однако эффект его непродолжителен, и после купирования жизнеугрожающей симптоматики требуется дальнейшая терапия. Назначают поглощающие калий сорбенты (что обеспечивает его выведение с калом), при сохранной функции почек применяют диуретики. Отменяют прием любых препаратов, так или иначе влияющих на циркуляцию калия в организме. Ограничивают потребление калия с пищей. Поскольку гиперкалиемия практически всегда носит вторичный характер, в обязательном порядке проводится диагностическое обследование (если причина выявленной гиперкалиемии неизвестна) и лечение основного заболевания.
Гиперальдостеронизм — симптомы и лечение
Для того чтобы не пропустить гиперальдостеронизм, вначале крайне важно выделить основные факторы риска, которые помогут заподозрить это заболевание. К ним относятся:
- артериальная гипертония II степени, т. е. стабильное повышение систолического (верхнего) артериального давления более 160/179 мм рт. ст., диастолического (нижнего) — более 100/109 мм рт. ст.;
- артериальная гипертония, устойчивая и/или плохо контролируемая препаратами (хотя этот признак далеко не всегда указывает на патологию);
- сочетание артериальной гипертонии с низким уровнем калия в крови (независимо от приёма мочегонных средств);
- артериальная гипертония и случайно выявленное (при УЗИ и/или КТ) образование надпочечника;
- отягощённый семейный анамнез: развитие артериальной гипертонии и/или острых сердечно-сосудистых катастроф до 40 лет, а также родственники, у которых уже был диагностирован гиперальдостеронизм [1][5].
Следующий этап диагностики — лабораторное подтверждение. Для этого исследуется альдостерон-рениновое соотношение (АРС). Данное исследование является наиболее надёжным, информативным и доступным. Оно должно проводиться в ранние утренние часы: в идеале не позднее чем через два часа после пробуждения. Перед забором крови необходимо спокойно посидеть 5-10 минут.
ВАЖНО: некоторые препараты могут повлиять на концентрацию альдостерона и активность ренина плазмы, что, в свою очередь, изменит АРС. Поэтому за две недели до сдачи данного анализа важно отменить такие препараты, как спиронолактон, эплеренон, триамтерен, тиазидные диуретики, препараты из группы ингибиторов АПФ, БРА (блокаторов рецепторов ангиотензина) и другие. Врач должен проинформировать об этом пациента и временно назначить другую схему лечения гипертонии.
При положительном АРС необходимо провести подтверждающий тест с физиологическим раствором. Он проводится в условиях стационара, т. к. имеет ряд ограничений и требует исследование уровня альдостерона, калия и кортизола исходно и после 4-часового вливания двух литров физиологического раствора. В норме в ответ на большое количество вводимой жидкости выработка альдостерона подавляется, однако при гиперальдостеронизме подавить гормон таким способом не удаётся.
Низкий уровень калия в крови отмечается лишь в 40 % случаев синдрома, поэтому он не может быть надёжным критерием диагностики. А вот щелочная реакция мочи (вследствие повышенного выведения калия почками) является довольно характерным признаком патологии.
При подозрении на семейные формы гиперальдостеронизма проводится генетическое типирование (исследование на предрасположенность) с консультацией генетика [3][6].
Третий этап диагностики — топическая диагностика. Она направлена на поиски очага заболевания. Для этого используются различные способы визуализации внутренних органов.
УЗИ надпочечников — низкочувствительный метод диагностики. Предпочтительнее проводить КТ: она помогает выявить как макро- и микроаденомы надпочечников, так и утолщения ножек надпочечников, гиперплазии и другие изменения [14].
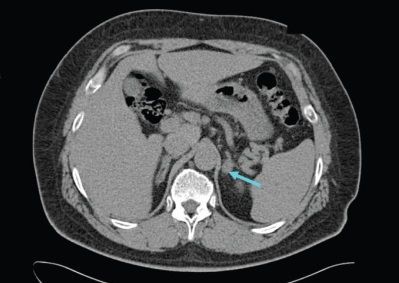
Для уточнения формы гиперальдостеронизма (одностороннего и двустороннего поражения) проводится селективный забор крови из вен надпочечников в специализированных центрах [9]. Это исследование эффективно снижает риск необоснованного удаления надпочечника только по данным КТ [4].
1.Общие сведения
Калий – один из ключевых макроэлементов в организме человека. Это вещество, особенно во взаимодействии с натрием, необходимо для регуляции сократительной активности мышц (в т.ч. миокарда), водно-солевого, кислотно-щелочного и энергетического баланса, высшей нервной деятельности, нормальной ферментации и метаболизма, секреторной активности эндокринных желез, функционирования печени и почек. До половины всех солей в организме – соединения калия, и основной их объем содержится во внутриклеточных жидких пространствах.
В отношении всех микро- и макроэлементов, калия в том числе, должен соблюдаться определенный интервал концентрации.
В противном случае как дефицит, так и избыток приводит к развитию тяжелых, порой жизнеугрожающих состояний. Гиперкалиемия, т.е. чрезмерное содержание калия – типичный тому пример.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Кальций (Ca2+), Калий (K+), Натрий (Na+), Хлор (Cl-)
Кальций, калий, натрий и хлор
— это основные электролиты, которые обеспечивают поддержание водного и кислотно-щелочного баланса организма. Наличие этих элементов в моче может дать информацию при диагностике заболеваний, сопровождающихся нарушением этих балансов и при контроле за их лечением. Ионы кальция, калия, натрия и хлора обеспечивают поддержание водного и кислотного баланса организма. Количество этих электролитов в суточной моче может дать ценную информацию для дальнейшей диагностики заболеваний, которые возникают вследствие этого дисбаланса, и контроля над их лечением.
Кальций
Кальций в организме человека играет очень важную роль. В физиологических процессах кальций участвует только в ионизированном виде (участие в мышечном сокращении, в механизмах секреции гормонов, рецепторных процессах, в механизмах клеточного деления и т.п.).
Концентрация Ca++ изменяется в течение суток: минимальный уровень концентрации наблюдается в 20 ч, а максимальный — в 2–4 часа ночи. Уровень ионизированного кальция поддерживается паратгормоном, кальцитонином, активной формой витамина Д3. Продукция этих гормонов, в свою очередь, зависит от уровня Ca++. На его концентрацию в крови влияют многие факторы — белки, магний (необходимо обязательно исследовать концентрацию магния, если обнаруживается гипокальциемия!). Очень важным является кислотно-основное состояние (КОС): алкалоз увеличивает связывание и снижает концентрацию; а ацидоз, напротив, снижает связывание и увеличивает концентрацию ионизированного кальция в крови.
Калий (К+)
— основной катион внутриклеточной жидкости
Калий (К+) — участвует в создании и поддержании электрического мембранного потенциала клеток. Регулирует внутриклеточное осмотическое давление, стимулирует активность ферментов гликолиза, участвует в метаболизме белков и гликогена, играет важную роль в формировании потенциала действия в нервных и мышечных клетках и проведении нервных импульсов, обладает иммуномодулирующей активностью.
Концентрация калия в плазме (сыворотке) зависит от равновесия следующих процессов: поступления калия извне, распределения в организме и выведения (почками, потовыми железами, через кишечник и т. п.). Депо калия в организме не существует. Поэтому даже при небольших изменениях концентрации калия внутри клеток, значительно изменяется его концентрация в плазме. Захват калия клетками стимулируется инсулином, также захват калия клетками усиливается под действием катехоламинов, альдостерона. Изменения рН крови приводят к изменению содержания К+ в клетках: при ацидозе — он выходит из клеток в плазму, при алкалозе — поступает внутрь клеток. При гиперкалиемии отмечаются желудочковая тахикардия, фибрилляция желудочков и даже асистолия. При гипокалиемии развиваются мышечная слабость, снижение рефлексов, гипотония, нарушения в проводящей системе сердца, непроходимость кишечника, полиурия.
Натрий (Na+) — основной катион внеклеточного пространства
Натрий (Na+) является важнейшим осмотически активным компонентом внеклеточного пространства, с которым связана регуляция объема внеклеточной жидкости. 96% общего количества натрия в организме содержится вне клеток. Он участвует в проведении возбуждения в нервных и мышечных клетках, в формировании щелочного резерва крови и транспорте ионов водорода.
Концентрация натрия в плазме (сыворотке) зависит от равновесия следующих процессов: поступления натрия, распределения его в организме и выведения почками, потовыми железами. Основными регуляторами обмена натрия в организме являются ренин-ангиотензин-альдостероновая система, АДГ (вазопрессин), предсердный натрийуретический гормон.
Хлор (Сl-) — основной анион внеклеточной жидкости и желудочного сока
Ионы хлора играют важную роль в поддержании кислотно-щелочного состояния, осмотического давления и баланса воды в организме. В биологических средах находится преимущественно в состоянии аниона-хлорида Cl-.
Содержится в плазме, лимфе, ликворе. Баланс ионов хлора в организме осуществляется наличием равновесия между процессами поступления хлора с пищей, распределением в организме и выведением его с мочой, потом и калом. Изменение концентрации ионов натрия ведет за собой изменение концентрации хлорид-аниона. При потере хлоридов развивается алкалоз, при избыточном потреблении — ацидоз.
Показания:
Кальций
- гипер- и гипокальциенемия, особенно в сочетании с диспротеинемией;
- исследования кальциевого статуса после переливаний цитратной крови, введения гепарина, обширных травм, хирургических вмешательств, при сепсисе, ожогах, панкреатите, множественной недостаточности органов, а также пациентов с тяжелой патологией печени и почек, различными злокачественными опухолями, мальабсорбцией;
- обследование беременных женщин;
- сепсис;
- диализ и экстракорпоральное кровообращение.
Калий
- исследование функции почек при их патологии;
- сердечно-сосудистая патология;
- сердечные аритмии, артериальная гипертония;
- надпочечниковая недостаточность;
- контроль содержания калия в крови при назначении диуретиков, сердечных гликозидов.
Натрий
- нарушения со стороны ЖКТ: рвота, диарея;
- надпочечниковая недостаточность;
- заболевания почек;
- обезвоживание, усиленная потеря жидкости.
Хлор
- мониторинг и динамическое наблюдение расстройств кислотно-основного состояния при различных заболеваниях;
- заболевания почек;
- несахарный диабет;
- патология надпочечников.
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак, спустя 6–8 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.
Интерпретация результатов
Кальций
Единицы измерения: ммоль/л. Референсные значения: 1,03–1,23 ммоль/л.
Повышение значений:
- первичный гиперпаратиреоидизм;
- эктопические опухоли, вырабатывающие паратгормон;
- избыточное потребление витамина Д;
- злокачественные опухоли (повышение ионизированного кальция может быть при нормальных величинах общего кальция) и метастазы;
- ацидоз;
- приём лекарственных препаратов: гидрохлортиазид (длительный прием), литий, андрогены.
Понижение значений:
- первичный гипопаратиреоидизм, псевдогипопаратиреоидизм;
- дефицит витамина Д;
- сепсис;
- острый панкреатит;
- почечная недостаточность;
- тяжелые поражения скелетных мышц;
- гемодиализ при низкой концентрации кальция в диализате;
- после переливаний крови, содержащей комплексирующие кальций анионы (цитрат);
- после обширных травм, хирургических вмешательств;
- ожоги;
- полиорганная недостаточность;
- дефицит магния;
- алкалоз;
- гипернатриемия;
- атрофический гастрит;
- вещества, связывающие кальций (цитрат, оксалат, ЭДТА, гепарин);
- лекарственные препараты (противосудорожные средства, даназол, фоскарнет, фуросемид — первоначальное действие), алкоголь.
Калий
Единицы измерения: ммоль/л.
Повышение уровня калия (гиперкалиемия):
- избыточное поступление калия в организм: быстрое вливание растворов калия;
- выход К+ из клеток во внеклеточную жидкость: при массивном гемолизе, рабдомиолизе, распаде опухолей, тяжелых повреждениях тканей, глубоких ожогах, злокачественной гиперпирексии, ацидозе;
- сниженное выделение К+ почками: острая почечная недостаточность с олиго- и анурией, ацидозом, терминальная стадия хронической почечной недостаточности с олигурией, болезнь Аддисона, псевдогипоальдостеронизм, гипофункция ренин-ангиотензин-альдостероновой системы, шоковые состояния, ишемия тканей;
- уменьшение объема внеклеточной жидкости — дегидратация;
- приём таких лекарственных средств, как амилорид, спиронолактон, триамтерен, аминокапроновая кислота, противоопухолевые средства, дигоксин, нестероидные противовоспалительные препараты, триметоприм-сульфаметоксазол.
Понижение уровня калия (гипокалиемия):
- недостаточное поступление калия в организм: при хроническом голодании; диете, бедной калием;
- потеря калия организмом с кишечными секретами при частой рвоте, профузном поносе, аденоме ворсинок кишечника, кишечных свищах, отсасывании содержимого желудка через назогастральный зонд;
- потеря калия с мочой при почечном канальцевом ацидозе, почечной канальцевой недостаточности, синдроме Фанкони, синдроме Конна (первичном альдостеронизме), вторичном альдостеронизме, синдроме Кушинга, осмотическом диурезе (при сахарном диабете), алкалозе, введении АКТГ, кортизона, альдостерона;
- перераспределение калия в организме (усиленное поступление калия внутрь клеток): при лечении глюкозой и инсулином, семейном периодическом параличе, алкалозе;
- потеря с потом при муковисцидозе;
- лечение мегалобластической анемии витамином В12 или фолиевой кислотой;
- гипотермия;
- прием кортикостероидов, диуретиков (кроме калий-сберегающих), бета-адреноблокаторов, антибиотиков;
- введение большого количества жидкости с низким содержанием калия;
- ВИПома (опухоль островковых клеток поджелудочной железы, секретирующая вазоактивный интестинальный полипептид — ВИП);
- дефицит магния.
Натрий
Единицы измерения: ммоль/л.
Повышение уровня натрия (гипернатриемия):
- гипертоническая дегидратация: а) потеря жидкости через кожу при сильной потливости; б) потеря жидкости через легкие при длительной одышке; в) потеря жидкости через ЖКТ при частой рвоте и тяжелой диарее; г) при высокой лихорадке (брюшной тиф, паратиф, сыпной тиф и т. п.);
- недостаточное поступление воды в организм;
- задержка натрия в почках (снижение выведения с мочой) при первичном и вторичном гиперальдостеронизме, синдроме Кушинга (избытке кортикостероидов);
- избыточное введение солей натрия, например, гипертонического раствора натрия хлорида;
- прием таких препаратов, как АКТГ, анаболические стероиды, андрогены, кортикостероиды, эстрогены, метилдопа, оральные контрацептивы, бикарбонат натрия.
Понижение уровня натрия (гипонатриемия):
- недостаточное поступление натрия в организм;
- потеря натрия при рвоте, диарее, сильной потливости при адекватном водном и неадекватном солевом замещении;
- передозировка диуретиков;
- недостаточность надпочечников;
- острая почечная недостаточность (полиурическая стадия);
- осмотический диурез;
- гипотоническая гипергидратация: а) избыточное парентеральное введение жидкости; б) сниженное выведение воды при почечной недостаточности, повышенной секреции вазопрессина, дефиците кортикостероидов;
- гипонатриемия разведения с отеками и асцитом при хронической сердечной недостаточности, циррозе печени, печеночной недостаточности, нефротическом синдроме;
- приём таких препаратов, как фуросемид, аминогликозиды, гипертонический раствор глюкозы, нестероидные противовоспалительные препараты, амитриптилин, галоперидол;
- гипотиреоз.
Хлор
Единицы измерения: ммоль/л.
Повышение уровня хлора (гиперхлоремия):
- обезвоживание в связи с недостаточным поступлением воды в организм;
- острая почечная недостаточность (когда потребление хлоридов превышает их экскрецию при анурии, олигурии);
- несахарный диабет;
- терапия кортикостероидами;
- респираторный алкалоз;
- гиперфункция коры надпочечников.
Понижение уровня хлора (гипохлоремия):
- усиленное потоотделение (при секреторных дисфункциях и гормональном дисбалансе);
- передозировка диуретиков;
- респираторный и метаболический ацидоз;
- обезвоживание вследствие потерь жидкости при рвоте, диарее;
- альдостеронизм;
- полиурическая стадия почечной недостаточности;
- травмы головы;
- водная интоксикация с увеличением объёма внеклеточной жидкости;
- приём слабительных.