МРТ мужских половых органов – исследование, которое позволяет с высокой достоверностью говорить о причинах тех или иных проблем у пациента.
Разберем на примере нескольких исследований.
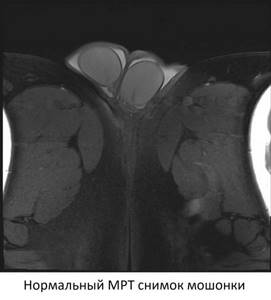
Визуализируются кавернозные тела, окруженные белочной оболочкой (головки стрелок), спонгиозное тело (*) и артерии кавернозных тел (изогнутые стрелки).
Травма полового члена
Определяется нарушение целостности правого кавернозного тела и разрыв окружающий его белочной оболочки (стрелки) с формированием подкожной гематомы –«перелом» пениса.
Болезнь Пейрони
Происходит поражение соединительной ткани с формированием фиброзных локальных утолщений белочной оболочки полового члена и внутрикавернозных перегородок. Синонимы: фиброзный кавернит, пластическая индурация полового члена.
Определяется дорзальная индурация белочной оболочки, значительная дорзальная деформация пениса. Стрелки показывают значительное фокальное утолщение дорзальных отделов белочной оболочки (больших размеров бляшка).
Воспаление спонгиозного тела полового члена (спонгиозит)
Воспалительная инфильтрация вентральных отделов пениса, увеличение в размерах спонгиозного тела.
Опухоли полового члена.
Наиболее часто встречается рак полового члена. Пик частоты встречаемости приходится на 50-70 лет.
В дистальных отделах полового члена определяется гетерогенной структуры опухолевая масса, с инвазией кавернозных тел (черная стрелка). Мелкий метастаз определяется в проксимальном отделе кавернозного тела (маленькая белая стрелка).
Метастатическое поражение полового члена
Этиология- первичные опухоли мочеполового тракта (РПЖ, уротелиального рака).
В анамнезе резекция мочевого пузыря по поводу уротелиального рака 4 года назад. Определяется неоднородной структуры опухоль головки полового члена (метастатическое поражение).
Тромбоз пещеристого тела
Артериальные или венозные причины, ведущие к нарушению кровообращения в кавернозных телах полового члена.
Определяется увеличение в размерах и изменение сигнала от левого кавернозного тела. Кавернозное тело справа без особенностей. Сегментарный тромбоз кавернозного тела.
Фиброзные изменения каверзнозных тел
Происходит формирование фиброзной ткани в каверзнозных телах вследствие длительного нарушения кровоснабжения.
Посттравматические фиброзные изменения, наиболее выраженные в левом пещеристом теле.
Последствия приапизма
Состояние после 2-стороннего шунтирования кавернозных тел по поводу приапизма. Справа удачное шунтирование (нормальные размеры и сигнал от кавернозного тела). Слева шунтирование прошло неудачно, пещеристое тело увеличено в размерах, с признаками ишемии и развивающегося инфаркта.
Органы мошонки
Опухоли яичек наиболее часто встречается в возрасте 15-40 лет.
Небольшое правостороннее гидроцеле (*). Септальное строение опухоли, выявляемое при внутривенном контрастировании.
Левосторонняя семинома с инвазией левого семенного канатика.
Липома семенного канатика, гидроцеле
Гематома правого семенного канатика после впарвления паховой грыжи.
Варикоцеле (стрелка) и гидроцеле (*) слева.
Полиорхидизм
Воспалительные заболевания мошонки
Анатомия мошонки и полового члена
Мошонка — часть мужской репродуктивной системы, расположенная позади и книзу от полового члена и анатомически представляющая собой мешотчатое образование из кожи и гладких мышц. Органы мошонки — это яички (мужские половые железы), придатки яичка и семявыносящие протоки. Кроме того, имеются кровеносные сосуды, венозное сплетение, лимфатические протоки и нервы.
Основные функции органов мошонки — продукция сперматозойдов и синтез мужских половых гормонов. Если последние секретируются непосредственно в кровь, то для доставки половых клеток используется сложная система семявыносящих протоков. Семявыносящие протоки, в свою очередь, сообщаются с протоками семенных пузырьков и предстательной железы, образуя семявыбрасывающий проток, открывающийся в мочеиспускательный канал.
Мочеиспускательный канал большей частью проходит внутри полового члена, образованного пещеристыми и губчатым телом, открываясь на вершине головки наружным отверстием уретры. Клиническое значение такого строения мужской половой системы состоит в том, что для успешного оплодотворения необходимо соблюдение нескольких условий — продукция нормальных спераматозойдов в достаточном количестве, синтез мужских половых гормонов, отсутствие препятствий в просвете семявыносящих и семявыбрасывающего протока, отсутствие патологий предстательной железы и семенных пузырьков, физическая способность поддерживать эрекцию во время полового акта. Следствием нарушения этих условий на любом уровне становится мужское бесплодие.
Какая информация исследования важна для доктора
Правильная диагностика изменений в артериальном и венозном бассейне полового органа позволяет лечащему доктору безошибочно назначить лечение и добиться положительного результата. Для постановки диагноза ему необходимо оценить:
- состояние сосудистой стенки кровеносной системы в области полового члена;
- ширину артериального и венозного просвета;
- наличие и количество атеросклеротических бляшек.
На основе полученных результатов, врач-андролог может диагностировать:
- сосудистый тромбоз разной степени;
- фиброз кавернозных тел;
- стеноз артерий пениса;
- опухоль различного происхождения;
- заболевание Пейрони;
- атеросклеротическое заболевание сосудов исследуемого органа.
Информация, полученная во время диагностики в «Клинике мужского и женского здоровья», является абсолютно достоверной, поэтому можем гарантировать эффективное устранение любых отклонений.
Заболевания органов мошонки
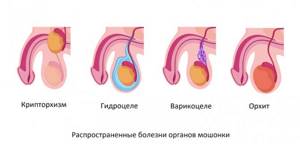
Воспаление яичек и их придатков
Причиной воспаления яичек (орхит) и их придатков (эпидидимит) могут быть различные инфекции. У детей причиной орхоэпидидимитов чаще всего становится вирус эпидемического паротита (свинка). У взрослых орхоэпидидимиты часто являются следствием инфекций, передающихся половым путем. Болезнь может протекать как в острой форме, с болями, отеком и покраснением мошонки, так и в хронической, без явных симптомов.
Водянка яичка или гидроцеле
Водянкой называют скопление серозной жидкости в полости мошонки, между оболочками яичек. Причиной болезни могут быть врожденные аномалии развития, воспалительные заболевания, новообразования и травмы. Сама по себе водянка редко сопровождается выраженными симптомами, возможны боли, тяжесть в области мошонки, дискомфорт.
Варикоцеле
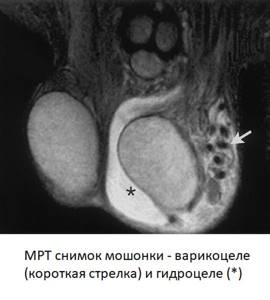
Варикоцеле или варикозное расширение вен гроздьевидного сплетения — распространенное заболевание, без лечения способное приводить к мужскому бесплодию. Болезнь провоцируется слабостью венозной стенки, часто возникает как сопутствующая патология при геморрое, варикозном расширении вен нижних конечностей. Чаще варикоцеле диагностируется с левой стороны, но может быть и двусторонним. Из-за застоя венозной крови нарушается кровоснабжение яичек, возникает недостаток кислорода (ишемия) с последующим склерозированием и атрофией яичек (что в конечном итоге приводит к бесплодию). Вот почему варикоцеле необходимо обязательно лечить (лечение хирургическое).
Перекрут яичка
Перекрут яичка — состояние, часто возникающее у детей и молодых людей, при котором происходит перекрут сосудисто-нервного пучка, на котором подвешено яичко в полости мошонки. В результате нарушается кровоснабжение яичка, возникает острая ишемия, интенсивные боли, отек, тошнота и рвота. Лечение хирургическое.
Гипогонадизм или атрофия яичек
Гипогонадизм или атрофия яичек может возникать как следствие гормональных нарушений (дефицит гормонов гипофиза), так и в результате длительного хронического заболевания, такого как варикоцеле. Дефицит мужских половых гормонов, возникающий при гипогонадизме, приводит к импотенции, бесплодию, увеличению молочных желез, депрессии, остеопорозу и ряду других грубых нарушений.
Сперматоцеле
Сперматоцеле или киста придатка яичка — доброкачественное новообразование, редко требующее лечения. Кисты придатка яичка — полости, заполненные семенной жидкостью. При небольших размерах сперматоцеле может протекать бессимптомно, и только при из значительном увеличении пациент может испытывать боли и чувство тяжести.
Аномалии развития
Аномалии развития мочеполовой системы у мужчин чаще всего представлены крипторхизмом или неопущением яичек в полость мошонки. Первично яички во время внутриутробного развития развиваются в брюшной полости, откуда постепенно опускаются в мошонку через паховый канал. Если этот процесс нарушается, ребенок может родиться с дистопией или нарушением нормального расположения органов мошонки. В половине случаев яички опускаются в мошонку в течение первого года жизни, однако если этого не произошло требуется обязательное хирургическое лечение — крипторхизм значительно увеличивает риск рака яичка и бесплодия.
Доброкачественные и злокачественные опухоли
Яичко — это железа внутренней и внешней секреции, и как другие железы, в нем часто возникают доброкачественные и злокачественные новообразования. Опухоли яичка делятся на несколько групп, в зависимости от происхождения и природы. В некоторых странах рак яичка — самая распространенная злокачественная опухоль у молодых мужчин.
Магнитно-резонансная томография органов мошонки — идеальный метод диагностики всех возможных болезней мужских половых желез и связанных с ними патологий. Особенно важное значение МРТ имеет при диагностике аномалий развития и новообразований яичек. Магнитно-резонансная томография не требует сложных процедур, комфортна для пациента, которому не требуется раздеваться перед незнакомым врачом, безопасна для здоровья. Четкие подробные снимки значительно облегчают диагностику заболеваний органов мошонки.
Результаты диагностики
С помощью такого вида обследования, как МРТ матки, выявляется огромное количество различных патологий органов малого таза. Так МРТ матки и яичников показывает:
- воспаление маточной трубы, а также уменьшение просвета в ней за счет нагноений и прочего;
- новообразования и метастазы, например, миома матки;
- непроходимость маточных труб или наличие спаек;
- аномалии развития органов малого таза, например, наличие перегородки в матке или ее нетипичная форма и строение;
- острые воспаления, при которых показано экстренное хирургическое вмешательство;
- последствия полученных травм и прошлых хирургических операций, например, рубцы, свищи и другие;
- сосудистые проблемы, например, тромбозы;
- увеличенные лимфатические узлы.
МРТ при миоме матки позволяет определить точный размер и количество новообразований, а также отследить скорость их роста. Также возможно получение данных о состоянии мышц тазового дна, костей, мочевого пузыря и прямой кишки, актуальных для травм и онкозаболеваний.
Противопоказания к МРТ мошонки
Магнитно-резонансная томография практически не имеет противопоказаний — все ограничения к исследованию связаны с тем, что для получения снимков требуется постоянно поддерживать мощное магнитное поле. Именно по этой причине МРТ запрещено делать в следующих случаях:
- У пациента в организме есть электронные устройства медицинского назначения — кохлеарные импланты, искусственные водители сердечного ритма, нейростимуляторы и др. девайсы;
- В теле пациента имеются металлические инородные тела — частицы железа или стали в глазах, сосудистые клипсы из нержавеющей стали, стенты, дробь или шрапнель.
Не рекомендуется делать МРТ мошонки детям в возрасте до 5 лет — во время исследования нужна полная неподвижность пациента, чего невозможно добиться у маленьких пациентов без седации. Данное исследование должно выполняться в условиях специализированных диагностических отделений детских больниц.
Проведению МРТ может препятствовать избыточная масса тела. Оборудование рассчитано на прием пациентов с весом до 130 кг и обхватом тела до 150 см. В противном случае они физически не в состоянии разместиться в установке для МР-томографии.
Показания к обследованию
МРТ матки проводится по назначению врача в следующих случаях:
- подозрения на внематочную беременность;
- травмы органов малого таза;
- бесплодие неустановленной этиологии;
- воспалительные заболевания органов малого таза;
- нарушенный менструальный цикл;
- наличие новообразований добро- и злокачественного характера;
- наличие резких болей внизу живота в качестве основной процедуры обследования;
- подготовка к операциям;
- вагинальные кровотечения неустановленного происхождения;
- контроль эффективности терапии и стойкости ремиссии.
Подготовка к МРТ органов мошонки
Магнитно-резонансная томография яичек не требует подготовительных мероприятий. Исследование можно делать в любое удобное для пациента время, без оглядки на диету или рацион питания. Что действительно важно — строгое соблюдение правил техники безопасности. Так как в помещении для МР-томографии присутствуют магнитные поля, запрещается проходить исследование, имея в карманах или на теле металлические предметы и электронные устройства. Это могут быть бижутерия, сотовые телефоны, пирсинг, мультитулы или портсигары. Попадая в магнитное поле любой металлический предмет может нагреться, став причиной ожогов, или превратиться в метательный снаряд, причиняя травмы и увечья.
Назначение процедуры
Посредством МРТ проводят диагностику органов по абсолютно разным показаниям. Среди них имеют место:
- травмы и ушибы;
- болезненность неясного генеза;
- подозрения на патологии;
- контроль воздействия терапии;
- выявление заболеваний у мужчины и женщины при бесплодии в паре.
В большинстве случаев на исследование направляют доктора узких специализаций: уролог, проктолог, гинеколог или онколог. Врач делает заключение о необходимости аппаратной диагностики на основании предварительно собранных сведений: анамнеза (показания пациента), анализов, первичных обследований. Когда необходимо исследовать малый таз женщины, и какие показания у мужчин встречаются чаще, определяет только врач конкретной специализации.
Запишитесь на прием прямо сейчас!
Как делают МРТ мошонки и полового члена
Для проведения МРТ пациента помещают в специальный аппарат — МРТ-томограф. Внешне он выглядит как большой цилиндр, уложенный на бок. В центре цилиндра имеется короткий и широкий туннель (60х60 см), по которому перемещается стол. На нем во время исследования находится пациент, лежа на спине.
Перед началом процедуры вам предложат надеть наушники — они защищают органы слуха от шума, идущего от оборудования. Также наушники служат для связи с оператором — чтобы вызвать его, достаточно нажать кнопку, которую также дают в руки пациента. Через наушники также транслируется музыка — она помогает пациенту расслабится и сделать процедуру комфортнее.
Длительность МР-томографии органов мошонки — до 15 минут. В некоторых случаях, при подозрении на новообразование или воспаление, МРТ может выполняться с контрастированием. Для этого в локтевую вену пациента вводится специальный контрастный препарат. Он избирательно собирается в патологически измененных тканях, пораженных болезнью, что четко видно на снимках. Контраст облегчает диагностику, увеличивает точность и достоверность метода. При использовании контрастирования длительность исследования увеличивается до 30 минут.
После завершения обследования необходимо подождать 15-30 минут — снимки, полученные во время процедуры, необходимо расшифровать. Этим занимается врач-рентгенолог, который после завершения расшифровки проконсультирует пациента по результатам обследования, покажет снимки и обнаруженные изменения. Снимки и заключение врача необходимо передать вашему лечащему врачу. Для хранения и передачи изображений используют компакт-диски (бесплатно), пленку или флешку (оплачиваются отдельно).
Видео об услуге
МРТ наружных половых органов для мужчин является абсолютно безопасным. Данное диагностическое обследование характеризуется отсутствием лучевой нагрузки, поэтому не оказывает влияния на способность иметь детей, а также сексуальную активность. Данная диагностика по информативности и достоверности не имеет аналогов. С ее помощью можно достоверно установить любые патологии, возникшие в наружных половых органах мужчины.
Наши центры МРТ24, расположенные вблизи станций метро в Москве, осуществляют круглосуточный прием пациентов. Поэтому для диагностики вам не понадобится вносить изменения в свой привычный график. Адреса и цены диагностического исследования мы указали на данной странице. Лояльная политика ценообразования на медицинские услуги позволила нам сделать их стоимость доступной для большого числа жителей и гостей столицы.
Что показывает МРТ мошонки
На МРТ снимках мошонки, представляющих собой виртуальные послойные срезы через область интереса, видны яички, придатки яичек, сосуды и нервы, гроздевидное сплетение, семявыносящий проток и оболочки яичек. Просматривая снимки, врач обращает внимание на признаки патологических изменений — воспаление, скопление жидкости, расширение вен гроздевидного сплетения, наличие кист и других объемных образований, таких как доброкачественные или злокачественные опухоли.
Меры подготовки
Как подготовиться к процедуре обычно уточняет врач. Для большинства процедур с малым тазом желателен опорожненный кишечник, но не опорожненный мочевой пузырь. Подготавливаются к обследованию накануне: прием легкой пищи, не вызывающей образование газов, применение клизмы, слабительных препаратов.
Перед МРТ с использованием контраста уточняется наличие аллергии или относительных противопоказаний. Например, контраст не применяется для беременных и кормящих женщин и у всех людей, страдающих сложными заболеваниями почек.
В “МРТ-Центре” вы можете проконсультироваться обо всем, что входит в МРТ, как готовиться мужчине и женщине, какова цена процедуры для определенных видов исследования.
МРТ или КТ мошонки
Магнитно-резонансная томография, в отличие от компьютерной томографии, обладает способностью “видеть” именно мягкие ткани. КТ, в отличие от МРТ, основано на использовании рентгеновского излучения — при этом чем плотнее ткани, тем лучше они видны на снимках. Мягкие ткани практически не задерживают рентгеновские лучи и на снимках видны плохо, только в виде теней. Более того, использование КТ для диагностики болезней мошонки нежелательно по соображениям безопасности — облучение, которым сопровождается компьютерная томография, отрицательно влияет на сперматогенез и может привести к рождению больного ребенка.
Расшифровка полученных данных
При помощи МР томографии можно получить серию цифровых снимков. Распознать на снимках норму и патологию – задача врача. На расшифровку у специалиста обычно уходит от 1 до 3 часов, после чего пациент получает на руки цифровые изображения на бумажном или электронном носителе, а также заключение врача.
Если исследования по поводу заболевания половых органов или малого таза уже проводились, то можно взять их результаты с собой. Любые сведения о заболевании, ранее поставленных диагнозах и проведенном лечении могут сделать заключение врача функциональной диагностики более информативным.
Когда УЗ диагностика назначается обязательно
Возникновение малейших расстройств или новообразований требуют незамедлительного обращения к врачу. Ранняя диагностика и адекватное лечение позволит избежать осложнений, больших денежных затрат и кардинального медицинского вмешательства.
Для составления полной картины заболевания, специалисту нужен осмотр пациента и результаты клинической диагностики.
Врач в обязательном порядке попросит сделать УЗИ структур полового члена в ряде случаев:
- травматическое повреждение репродуктивного органа;
- снижение эректильной функции;
- искривление разного характера;
- новообразования в области пениса.
Лучевая диагностика артериовенозной эректильной дисфункции: история и развитие
П.С. Кызласов 1 , Б.Г. Касымов 2 , С.Х. Аль-Шукри 3 , Е.А. Искаков 2 , Р.М. Нугуманов 2 , И.В. Кузьмин 3 , Т.М. Муратов 2 , Т.Н. Тургумбаев 2
1ФГБУ «Государственный научный центр Российской Федерации — Федеральный медицинский биофизический центр им. А.И. Бурназяна» ФМБА России, Москва; 2АО «Национальный научный медицинский центр», Астана, Казахстан; 3ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России
Под термином «эректильная дисфункция» (ЭД) понимают невозможность достичь или поддержать ригидность полового члена, достаточную для проведения полового акта. Данный термин пришел на смену понятию «импотенция», которое само по себе оказывало дополнительную психологическую нагрузку на пациента [1]. ЭД приводит к значительному нарушению гармонии и благополучия сексуального здоровья и вследствие этого к значительному снижению качества жизни мужчины любого возраста. По данным крупного эпидемиологического исследования, распространенность ЭД у мужчин в возрасте от 40 до 70 лет составляет 52 %, при этом легкая и умеренная ЭД наблюдается в 17,2 и 25,2 % случаев соответственно, а тяжелая ЭД — в 9,6 % случаев [2]. Распространенность заболевания находится в прямой зависимости от возраста пациента: в возрасте 18–29 лет частота ЭД составляет 7 %, 30–39 лет — 2–9 %, 40–49 лет — 9–11 %, 50–59 лет — 16–18 %, 60–69 лет — 34 %, 70 лет и старше — 53 % [3–6]. Заболеваемость ЭД составляет 26 на 1000 мужчин [2].
В Республике Казахстан был проведен анализ распространенности ЭД, для чего были обследованы 1550 мужчин в возрасте от 21 до 79 лет. ЭД была обнаружена у 784 (52,3 %) из них, при этом признаки ЭД с сопутствующим возрастным гипогонадизмом выявлены только у 21 (1,1 %) мужчины [7].
Доступность различных методов лечения ЭД и активная работа средств массовой информации привели к тому, что значительная доля мужчин занимается самолечением, не пройдя соответствующего медицинского обследования. Менее 10 % пациентов, страдающих ЭД, обращаются к специалистам за медицинской помощью, остальные или вообще не получают лечение, или самостоятельно используют препараты, рекламируемые средствами массовой информации [8]. Многие мужчины считают, что проблема, связанная с ЭД, обусловлена возрастными изменениями, и смиряются со сложившейся ситуацией. С другой стороны, зачастую урологи на приеме не расспрашивают пациентов о сексуальной жизни, если, конечно, причиной обращения не послужила сама ЭД [9].
В 70–80 % случаев причиной возникновения ЭД являются сосудистые нарушения, из которых 30 % связаны с уменьшением притока артериальной крови к пещеристым телам, 30 % — с увеличением венозного оттока и 40 % имеют смешанный генез [10, 11]. Современное техническое обеспечение стационаров и амбулаторий позволяет провести все необходимые исследования артериовенозной ЭД — ультразвуковую, рентгеновскую, компьютерную или магнитно-ядерную диагностику [12]. Наиболее распространенными методами лучевой диагностики артериовенозной ЭД в современной урологии являются:
- ультразвуковое исследование (УЗИ) с использованием доплерографии сосудов полового члена (рис. 1, 2);
- кавернозография с использованием компьютерной томографии полового члена (КТ), магнитно-резонансная томография (МРТ).
Рис. 1. Ультразвуковая доплерография сосудов полового члена в норме: а — 1, 2 (между стрелками) — половой член вне эрекции; 3 — кавернозные тела нормальной эхогенности; 4 (стрелки) — мочеиспускательный канал; 5 — мошонка; б — 1, 2 — половой член во время эрекции; 3 — кавернозные тела во время эрекции; 4 (стрелки) — мочеиспускательный канал; 5 — мошонка
Рис. 2. Ультразвуковая доплерография сосудов полового члена. Выделены кавернозные артерии
Во всех указанных исследованиях применяют фармакологические стимуляторы эрекции (ингибиторы ФДЭ-5, препараты простагландинов) [13].
Использовать доплерографию полового члена для диагностики ЭД начали с конца 70-х — начала 80-х гг., а в конце 90-х гг. XX в. в связи с появлением и распространением ингибиторов ФДЭ-5 она стала широко распространенным методом исследования [14]. Согласительный Комитет по изучению эректильной дисфункции в июне 1999 г. рекомендовал УЗИ полового члена с интракавернозным фармакотестом как первый специализированный метод обследования пациентов с ЭД. Было отмечено, что данное исследование характеризуется малой инвазивностью, высокой информативностью и относительно невысокой себестоимостью [15]. Современное комплексное УЗИ полового члена включает в себя следующие технологии: B-режим, доплеровские методы, состоящие из импульсноволнового режима, так называемого PulseWave, цветового энергетического доплеровского картирования (Collor Doppler Energy), триплексного режима, представляющего сочетание первых трех, и метод B-потока (B-flow) [16].
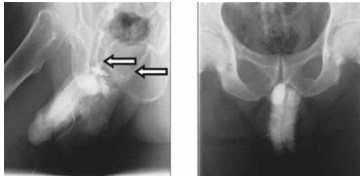
Рис. 3. Рентгенологическая кавернозография
Благодаря малоинвазивности доплерографии сосудов полового члена, а также техническому развитию ультразвукового оборудования в настоящее время эта методика стала незаменимой в диагностике ЭД [17]. Однако данное исследование имеет ряд недостатков, таких как неточность измерения при высоких скоростях кровотока, отсутствие возможности оценить скорость кровотока на всем протяжении сосуда; кроме того, сама постановка и наклон ультразвукового датчика существенно влияют на результат исследования [18].
У больных с артериогенной эректильной дисфункцией продемонстрирована диагностическая ценность УЗИ внутренней половой артерии трансперинеальным доступом [19]. По данным авторов, метод имеет чувствительность 95 %, специфичность — 90 % и позволяет оценить важные морфометрические особенности внутренней половой артерии: ее диаметр, реакцию на стимуляцию, ход артерии, тип кровотока в артерии; определить наличие или отсутствие стенозов и окклюзий в артерии.
Одним из основных методов диагностики ЭД сосудистого генеза является кавернозография — рентгенологическое исследование сосудов полового члена, во время которого в пещеристые тела через небольшую иглу вводится рентгеноконтрастное вещество (рис. 3). Получаемая рентгенограмма позволяет определить состояние кровеносных сосудов полового члена. При помощи данного метода можно подтвердить или исключить наличия ЭД венозной этиологии, определить уровень сброса венозной крови [20].
Впервые кавернозографию описал в 1946 г. A. De la Pena как способ визуализации вен малого таза [21]. В 1955 г. F. May и H. Hirtl описали рентгенологическое изображение кавернозных тел в норме, а также патологические изменения, которые возникают при травмах, воспалении, опухолях кавернозных тел и приапизме [22]. Современное понимание термина «кавернозография» предложили в 1984 г. R. Virag et al., которые выполнили рентгеновское исследование кавернозных тел после введения вазоактивного препарата папаверина, индуцирующего эрекцию и позволяющего провести визуализацию кавернозных тел в эрегированном состоянии [23]. С помощью динамической кавернозографии можно не только диагностировать наличие патологической утечки, но и определять количество патологических коммуникантных вен, их уровень и бассейн сброса [24]. Фармакокавернозографию обычно выполняют в двух проекциях, она демонстрирует контрастированные венозные сосуды, по которым преимущественно происходит сброс крови из кавернозных тел [25].
Традиционная кавернозография и фармакокавернозография являются диагностическими методами визуализации патологии венозной системы полового члена. Однако, несмотря на относительную достоверность и широкую распространенность фармакокавернозографии, у этого метода существует ряд ощутимых недостатков: использование йодсодержащих контрастных веществ в больших дозах и связанная с этим возможность развития осложнений (аллергических реакций), наличие ионизирующего излучения в высоких дозах. Кроме того, традиционная кавернозография не может быть оцифрована и отсутствует возможность построения трехмерного изображения. При этом частота ложноположительных результатов при использовании вышеперечисленных методик достигает 20–25 % [26]. В современной диагностике, учитывая высокую инвазивность и лучевую нагрузку, кавернозографию часто сочетают с другими методиками. Сочетание кавернозографии с манометрией эффективно для обнаружения анатомических дефектов в первую очередь при веноокклюзивной ЭД [27].
Компьютерную кавернозографию применяют у больных с подозрением на артериовенозную ЭД и при неэффективности динамической кавернозографии [26].
В 2011 г. в Госпитале Красного Креста Такаматсу (Япония) провели изучение нового способа распознавания венозных нарушений эрекции. Авторы исследования использовали методику 3D-обработки изображений КТ полового члена после введения в пещеристые тела рентгеноконтрастного препарата (рис. 4). 3D-компьютерная кавернозография была выполнена 90 пациентам, при этом диагноз ЭД был подтвержден у всех больных. Авторы исследования отметили, что при венозной эректильной дисфункции почти у 92 % пациентов утечка крови происходила в препростатическое венозное сплетение, в которое впадает глубокая дорзальная вена полового члена [28].
Для визуализации анатомически «глубоко» расположенных сосудистых структур и оценки их объемного и пространственного взаимоотношения О.Б. Жуков и др. (2009) применяли мультиспиральную компьютерную томографию органов малого таза, полового члена и органов мошонки у пациентов с ЭД [29]. Е.А. Ефремов и др. (2012) для диагностики ЭД использовали динамическую компьютерную кавернозографию у пациентов с подозрением на патологический венозный дренаж. Авторы сделали выводы о том, что среди имеющихся на сегодняшний день методов диагностики веногенной ЭД у динамической компьютерной фармакокавернозографии наилучшие показатели чувствительности и специфичности [30]. К сожалению, данный метод, несмотря на малую инвазивность и отсутствие необходимости интракавернозного введения контраста, не лишен таких недостатков, как наличие лучевой нагрузки, высокая стоимость, быстрое прохождение сосудистой фазы при контрастировании, в связи с чем зачастую трудно получить изображения как магистральных, так мелких сосудов.
Для диагностики нарушений веноокклюзивного механизма при ЭД используют плоскопанельную КТ. Преимущества метода: небольшое количество контрастного вещества, возможность трехмерной реконструкции сосудистого русла из-за высокого пространственного разрешения, низкая доза облучения, отсутствие артефактов от металлических предметов. Однако отмечены следующие недостатки метода: необходимость применения сложного оборудования, интракавернозное введение контрастного вещества [31].
Рис. 4. Компьютерная кавернозография
МРТ — высокоэффективный метод исследования, позволяющий получить контрастные изображения внутренних органов в любой плоскости с высокой разрешающей способностью без применения ионизирующего излучения и введения радиоактивных веществ, что особенно важно при диагностических исследованиях органов мочеполовой системы [32]. МРТ полового члена дает возможность анализировать структуру кавернозных тканей, визуализировать промежностные и пенильные артерии, поражаемые при ЭД (рис. 5). Однако более достоверную сосудистую недостаточность при ЭД можно выявить только методом МР-ангиографии с контрастным усилением [33].
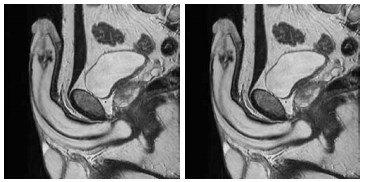
Рис. 5. Магнитно-резонансная кавернозография
M. Bernstein et al. (1998) провели данное обследование 17 больным с посттравматической ЭД с предварительным интракавернозным введением вазоактивного препарата (простагландин Е1) и в 70 % случаев визуализировали поражение сосудов таза (окклюзию внутренней срамной артерии) [34]. Проведение МРТ полового члена возможно на фоне функциональной кавернозографии с использованием гадолиния [35]. Эффект контрастирования достигается за счет способности гадолинийсодержащих препаратов изменять релаксационные свойства экстрацеллюлярной жидкости, что проявляется укорочением времени Т1-релаксации и усилением интенсивности сигнала от крови при специальных импульсных последовательностях. Таким образом, регистрируют эффект, аналогичный достигаемому при ангиографии [35]. МРТ полового члена способствует идентификации анатомических структур полового члена, а также при диагностике окружающих и патологически измененных тканей возможно верифицировать состояние веноокклюзионного механизма вне зависимости от преобладания корпоральных и посткорпоральных факторов. Однако к недостаткам МРТ полового члена при диагностике веноокклюзивной ЭД можно отнести максимальную инвазивность и высокую стоимость процедуры. Полагают, что МРТ с интракавернозным контрастированием является методом выбора для объективной визуализации патологических дренирующих вен полового члена у больных веногенной ЭД и ее применение целесообразно в трудных диагностических случаях [36]. Учитывая высокую эффективность МРТ и полное отсутствие ионизирующего излучения, данный метод исследования является основным в диагностике веногенной ЭД, особенно у молодых пациентов.
Таким образом, на сегодняшний день оптимальными методами лучевой диагностики артериовенозной ЭД следует считать МРТи КТ-кавернозографию с интракавернозным контрастированием, которые обладают наибольшей чувствительностью и специфичностью. Учитывая тенденцию роста заболеваемости ЭД и большую ее распространенность во всех возрастных категориях, основными причинами развития которой служат сосудистые нарушения, считаем необходимым внедрение в клиническую практику новых малоинвазивных, объективных, высокоинформативных и безвредных визуализационных методик диагностики эректильной дисфункции, таких как МРТ- и КТ-кавернозография.
ЛИТЕРАТУРА
- NIH Consensus Conference. Impotence. NIH Consensus Development Panel on Impotence. JAMA. 1993;270(1):83-90. doi: 10.1001/jama.270.1.83.
- Derby CA, Barbour MM, Hume AL, McKinlay JB. Drug therapy and prevalence of erectile dysfunction in the Massachusetts Male Aging Study cohort. Pharmacotherapy. 2001;21(6):676-683. doi: 10.1592/phco.21.7.676.34571.
- Male sexual dysfunction. EAU Guidelines / Ed by K Hatzimouratidis, F Giuliano, I Moncada, et al. EAU: 2021. https://uroweb.org/ guideline/male-sexual-dysfunction.
- Goldstein I, Mulhall J, Bushmakin A, et al. The erection hardness score andits relationship to successful sexual intercourse. J Sex Med. 2008;5(10):2374-2380. doi: 10.1111/j.1743- 6109.2008.00910.x.
- Мазо Е.Б., Гамидов С.И., Иремашвили В.В. Эректильная дисфункция. – 2-е изд. – М.: МИА, 2008.
- Prins J, Blanker MH, Bohnen AM, et al. Prevalence of erectile dysfunction: a systematic review of population-based studies. Int J Impot Res. 2002;14(6):422-432. doi: 10.1038/ sj.ijir.3900905.
- Хамзин А.А., Фролов Р.А. Распространение эректильной дисфункции среди городского населения республики Казахстан в возрасте от 21 до 79 лет // Современная медицина: актуальные вопросы. – 2014. – № 30. – С. 89–93.
- Eardley I, Mirone V, Montorsi F, et al. An open-label, multicentre, randomized, crossover study comparing sildenafil citrate and tadalafil for treating erectile dysfunction in men naive to phosphodiesterase 5 inhibitor therapy. BJU Int. 2005;96(9):1323-1332. doi: 10.1111/j.1464-410x.2005.05892.x.
- McKinlay JB. The worldwilde prevalance and epidemiology of erectile dysfunction. J Impot Res. 2000;12(Suppl. 4):6-11.
- Пушкарь Д.Ю., Камалов А.А., Аль-Шукри С.Х., и др. Анализ результатов эпидемиологического исследования распространенности эректильной дисфункции в Российской Федерации // Урология. – 2012. – № 6. – С. 5–9. [Pushkar’ DJu, Kamalov AA, Al’-Shukri SH, et al. Analysis of the results of epidemiological study on prevalence of erectile dysfunction in the Russian Federation. Urologiia. 2012;(6):5-9. (In Russ.)]
- Жуков О.Б., Зубарев А.Р., Кульченко Н.Г. Патологический венозный дренаж кавернозных тел полового члена у больных с варикоцеле // Медицинская визуализация. – 2006. – № 1. – С. 82–89.
- Briganti A, Naspro R, Gallina A, et al. Impact on sexual function of holmium laser enucleation versus transurethral resection of the prostate: results ofa prospective, 2-center, randomised trial.J Urol. 2006;175(5):1817-1821. doi: 10.1016/s0022-5347(05)00983-3.
- Амосов А.В., Петровский Н.В., Демидко Ю.Л., Байдувалиев А.М. Индивидуальный подбор дозы силденафила в лечении эректильной дисфункции // Русский медицинский журнал. – 2014. – Т. 22. – № 17. – С. 1292–1297.
- Cappelleri JC, Rosen RC, Smith MD, et al. Diagnostic evaluation of the erectile function domain of the International Index of Erectile Function. Urology. 1999;54(2):346-351. doi: 10.1016/s0090- 4295(99)00099-0.
- Костылев М.В., Егорова О.Н., Хохоля А.В., Дрюк Н.Ф. Диагностика эректильной дисфункции по данным ультразвукового исследования сосудов полового члена // Сердце и сосуды. – 2005. – Т. 11. – № 3. – С. 45–54.
- Зубарев А.Р., Корякин М.В. Ультразвуковая диагностика венозной и корпоровенозной недостаточности полового члена // Ультразвуковая диагностика. – 2000. – № 2. – С. 56–61
- Yildirim D, Bozkurt IH, Gurses B, Cirakoglu A. A new parameter in the diagnosis of vascular erectile dysfunction with penile Doppler ultrasound: cavernous artery ondulation index. Eur Rev Med Pharmacol Sci. 2013;17(10):1382-1388.
- Щеплев П.А., Данилов И.А., Колотинский А.Б., и др. Клинические рекомендации эректильная дисфункция // Андрология и генитальная хирургия. – 2007. – № 1. – С. 59–65.
- Повелица Э.А., Доста Н.И., Пархоменко О.В., и др. Ультразвуковое исследование внутренней половой артерии трансперинеальным доступом при артериогенной эректильной дисфункции // Урология. – 2021. – № 4. – С. 55–61. . doi: 10.18565/ urol.2017.4.55-61.
- Баев А.А., Громов А.И., Кульченко Н.Г. Лучевая диагностика и терапия в урологии. – М.: ГОЭТАР-Медиа, 2011.
- De la Pena A. Flebografia de plexos e vasos palvianos en el vivo. Revista Espaniola de Cirugia, Traumatologia y Ortopedia. 1946;4:245-251.
- May F, Hirtl H. Das cavernosogramm. Urol Int. 1955;1(2): 120-134. doi: 10.1159/000277078.
- Virag R, Frydman D, Legman M, Virag H. Incavernous injection of papaverine as a diagnostic and therapeutic metod in erectile failure. Angiology. 1984;35(2):79-87. doi: 10.1177/0003319784 03500203.
- Михайлов М.К., Лобкарев О.А., Прокопьев Я.В. Распространенность и структура эректильной дисфункции и роль динамической кавернозографии в ее диагностике // Общественное здоровье и здравоохранение. – 2008. – № 1. – С. 94–98.
- Лоран О.Б., Щеплев П.А., Нестеров С.Н., Кухаркин С.А. Современные методы диагностики и лечения эректильных дисфункций // Русский Медицинский Журнал. – 2000. – Т. 8. – № 3. – С. 130–134.
- Kurbatov DG, Kuznetsky YY, Kitaev SV, Brusensky VA. Magneticresonance imaging as a potential tool for objective visualization of venous leakage in patients with veno-occlusive erectile dysfunction. Int J Impot Res. 2007;20(2):192-198. doi: 10.1038/ sj.ijir.3901607.
- Patel DV, Halls J, Patel U. Investigation of erectile dysfunction. Br J Radiol. 2012;85(1):69-78. doi: 10.1259/bjr/20361140.
- Kawanishi Y, Izumi K, Muguruma T, et al. Three-dimensional CT cavernosography: reconsidering venous ligationsurgery on the basis of the modern technology. BJU Int. 2011;107(9):1442-1446. doi: 10.1111/j.1464-410X.2010.09644.x.
- Жуков О.Б., Зубарев А.Р., Кульченко Н.Г. Ультразвуковые параметры и морфологические критерии веноокклюзивной эректильной дисфункции при возрастном андрогенном дефиците // Андрология и генитальная хирургия. – 2009. – № 1. – С. 39–43.
- Жуков О.Б., Ефремов Е.А., Щербинин С.Н., и др. Динамическая компьютерная кавернозография в диагностике веноокклюзивной эректильной дисфункции // Андрология и генитальная хирургия. – 2012. – № 1. – С. 55–58.
- Журавлев В.Н., Коган О.С., Романенко Д.В., и др. Плоскопанельная компьютерная томография (CONE-BEAM CT) в предоперационной диагностике нарушений веноокклюзивного механизма при эректильной дисфункции // Медицинский вестник Башкортостана. – 2013. – Т. 8. – № 2. – С. 293–295.
- Кармазановский Г.Г. Современная компьютерная и магнитно-резонансная томография // Компьютерные технологии в медицине. – 1997. – № 3. – С. 26.
- Жуков О.Б. Диагностика эректильной дисфункции. Клиническое руководство. – М.: Бином, 2008.
- Bernstein MR, Schnall MD, Stolpen AH. Gadolinium enhanced three dimensional magnetic resonance angiography of pelvic vasculature in posttraumatic impotence / Proceedings of AUA Annual Meeting, Long Beach, CA, USA; 27-29 March 1998.
- Курбатов Д.Г., Щетинин В.В., Китаев С.В. Роль магнитно-резонансной томографии в диагностике и лечении васкулогенной эректильной дисфункции // Медицинская визуализация. – 2005. – № 4. – С. 120–127.
- Брусенский В.А. Лучевые методы исследования в диагностике веногенной эректильной дисфункции: Дис. … канд. мед. наук. – М., 2008. Moscow; 2008. (In Russ.)]
Статья опубликована в журнале «Урологические ведомости» 2021 №1, стр. 40-46
Тематики и теги
Эректильная дисфункция
Журнал
Урологические ведомости 2021 №1
Комментарии
Для отправки комментариев необходимо войти или зарегистрироваться