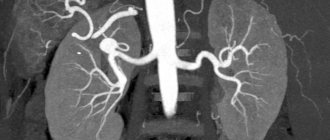
15.08.2018 Флуоресцентная ангиография сетчатки представляет собой вид контрастного рентгенологического исследования, цель которого – визуализация кровотока в органе зрения. Состояние сосудов в области глазного дна, передняя камера глаза и сосудистая оболочка являются важными оптическими структурами. Оценка их состояния в медицине имеет значение как в прямом, так и в косвенном смыслах.
Когда назначают обследование?
Такое обследование, как ангиография, может назначаться врачом при наличии у пациента следующих показаний:
- при офтальмологическом осмотре
выявлены первичные признаки дистрофии сетчатки, имеющие наследственный характер; - сахарный диабет дал осложнения на глаза (ретинопатия);
- есть подозрения на опухоли сосудистых оболочек глаза (меланому, меланоцитому и другие);
- нарушен кровоток в сосудистой системе сетчатки глаза;
- сетчатка поражена воспалительными процессами;
- есть подозрения на заболевания диска зрительного нерва (застойный диск зрительного нерва, псевдозастой, неврит).
Какие болезни диагностирует ангиография сетчатки глаза?
Такой метод исследования, как ангиография, помогает выявлять следующие заболевания:
- Тромбоз центральной вены или одной из ветвей. При такой патологии вены расширяются и извиваются, возникает отек сетчатки, кровоизлияния различного масштаба. Симптомами такого нарушения являются боль в глазу, резкое ухудшение зрения (чаще всего на одном глазу), мелькание «молний».
- Окклюзия центральной артерии сетчатки глаза. Симптомами данной патологии являются: резкое снижение зрения, рези и боль в глазу, появление пелены.
- Васкулит, сопровождаемый воспалением сосудов сетчатки глаза. Симптомы: плохое зрение, сумеречная слепота, синдром сухого глаза.
- Атрофия зрительного нерва. Главный симптом такого отклонения – снижение остроты зрения, восстановить которую не представляется возможным.
- Опухоли сетчатки глаза – ретинобластома, меланома. Сложные заболевания, которые также влияют на остроту зрения, подвижность глаз. На ранних стадиях могут поддаваться хирургическому лечению.
- Отслоение сетчатки, её разрыв или дистрофия.
Материал и методы
Изучение состояния микроциркуляции бульбарной конъюнктивы было проведено при помощи предложенного нами нового способа флюоресцеин-ангиографического исследования кровообращения ПСГ, при котором контраст вводится непосредственно в капиллярное русло бульбарной конъюнктивы путем аппликации [5].
С целью уточнения нормальной ФАГ-картины, получаемой этим способом, были обследованы 30 лиц (41 глаз) без явной офтальмопатологии и выраженных системных заболеваний. Возраст обследованных варьировал от 18 до 70 лет (средний возраст 44,3±2,6 года), среди них было 15 мужчин и 15 женщин.
Для проверки возможности использования способа при офтальмопатологии нами были сформированы 2 группы пациентов; 1-ю составили 10 человек (10 глаз) с передним увеитом, 2-ю — 9 человек (10 глаз) с периферическим увеитом. Мужчин в 1-й группе было 4, женщин — 6. Во 2-й группе мужчин было 6, женщин — 3. Возраст пациентов в 1-й группе колебался от 43 до 57 лет (средний возраст 50,5±2,5 года), во 2-й группе — от 17 до 29 (средний возраст 22,8±1,4 года).
Выбор этих двух групп больных был обусловлен, с одной стороны, близостью локализации воспалительного процесса в структурах ПСГ и в значительной степени общностью кровоснабжения этих структур, а с другой — отмеченными прежде различиями в состоянии гемоперфузии ПСГ при этих двух локализациях воспалительного процесса [6]. Последнее коррелирует с общеизвестной разницей в характере и интенсивности воспалительного процесса при переднем и периферическом увеитах.
Для проведения ФАГ предложенным способом использовалась фундус-камера Topcon Mark II (Япония) с установленными светофильтрами. Съемка велась с максимальным увеличением. Результаты исследования сохранялись в базе данных программы IMAGEnet R4.0 для дальнейшей обработки. В работе применялся 10% раствор флюоресцеина натрия («Novartis», Швейцария).
С целью унификации результатов исследования мы выбрали оптимальный для этого участок бульбарной конъюнктивы — промежуточную капиллярную зону, располагающуюся на границе прелимбальной и периферической зон конъюнктивы глазного яблока, в средней трети расстояния от лимба до свода [3, 7]. Для исследования был выбран верхний отдел бульбарной конъюнктивы, в норме прикрытый веком и менее всего подверженный влиянию факторов внешней среды.
Капиллярная сеть промежуточной зоны очень насыщена и формируется капиллярами, отходящими как от артерий периферической зоны, так и от прелимбальных артериол. Венозный отток, в свою очередь, осуществляется также в двух направлениях: к верхнему своду — периферическими и к лимбу — прелимбальными венулами.
В целом данный участок дает уникальную возможность изучения двух систем кровоснабжения ПСГ. Одна из них — периферические артериолы и соответствующие им венулы, представляющие собой поверхностные сосуды, напрямую не связанные с внутриглазным кровотоком. В отношении прелимбальных артериол и венул эта связь не исключается. Известно, что прелимбальные артериолы редко являются видимыми поверхностными возвратными ветвями передних цилиарных артерий. Появляются они у лимба из субконъюнктивальной ткани [3, 7]. Это дает основание предполагать их связь с глубокими сосудами и, соответственно, с внутриглазным кровотоком.
Для введения флюоресцеина в капилляры промежуточной зоны использовали аппликатор, представляющий собой прямоугольник размером 1,5×10,0 мм, вырезанный из фильтровальной бумаги и пропитанный 10% раствором флюоресцеина натрия, а затем высушенный. Его свободно укладывали на верхнюю поверхность бульбарной конъюнктивы, покрывая достаточную для получения убедительных результатов часть промежуточной капиллярной зоны. Аппликатор прочно удерживался на поверхности за счет сил адгезии, не оказывая при этом компрессионного воздействия на ткань конъюнктивы и проходящие в ней капилляры.
В качестве унифицированных показателей, характеризующих микроциркуляцию бульбарной конъюнктивы по данным аппликационной ФАГ, были выбраны показатели, аналогичные применяемым при внутривенной ФАГ, в первую очередь количественные параметры, характеризующие скорость заполнения сосудов флюоресцеином. Имелась также возможность калиброметрии сосудов с помощью встроенного в программу IMAGEnet R4.0 инструмента «Линейка» в микрометрах. Оценивали состояние проницаемости сосудистой стенки по наличию экстравазальной гиперфлюоресценции, времени ее появления, а также степени выраженности. Все показатели анализировали отдельно для периферической и прелимбальной зон. В целом можно говорить об исследовании капиллярно-венулярного звена локальной гемомикроциркуляции ПСГ.
Отсчет временных параметров вели с момента укладки аппликатора на поверхность бульбарной конъюнктивы. При определенных навыках укладка занимает 1-2 с, что сопоставимо со временем введения флюоресцеина в локтевую вену при «классической» ФАГ.
После поступления в капилляры промежуточной зоны краситель распространялся по ходу периферических и прелимбальных венул. Время с момента укладки аппликатора до появления красителя в венулах мы назвали «аппликатор-венулы» (t1).
Следующий временной параметр (t2) характеризовал отрезок времени с момента укладки до максимального заполнения венул каждой из двух анализируемых зон. Еще один временной параметр (t3) отражал продолжительность венулярной фазы в обеих зонах. Его вычисляли по разнице двух предыдущих показателей (t2-t1). Время начала экстравазальной гиперфлюоресценции характеризовалось параметром t4. Отрезок времени, отражающий любой из моментов ФАГ (кроме t1, t2, t3, t4) и отсчитанный от момента укладки аппликатора, обозначался как «t».
Съемка начиналась на 4-5-й секунде с момента укладки аппликатора, интервал между кадрами составлял 1-2 с в течение первых 40-45 с, затем становился реже (1 кадр в 10 с). По аналогии с внутривенной ФАГ съемка велась до 3 мин.
Как проходит процедура?
Для проведения обследования пациент должен сесть лицом к камере. В его глаза закапывают специальный раствор, который способствует максимальному расширению зрачка. Затем пациент ставит подбородок на подставку так, чтобы лоб упирался в перекладину, челюсть полностью смыкалась, а взгляд направлялся прямо перед собой.
Далее происходит введение в вену пациента контрастирующего вещества и одновременная рентгеновская съёмка. Чтобы снимки получились качественными, на протяжении всей процедуры пациенту нужно сидеть, не двигаясь, в расслабленном состоянии и, конечно же, не моргать.
Когда врач переходит к съёмке периферии глаза, он просит пациента сместить взор в нужную сторону.
Как только контраст начинает поступать в вену, врач производит серию съемок, состоящую из 25-30 кадров. В среднем за 1 секунду делается 1 снимок. После прекращения подачи лекарства игла удаляется из вены, накладывается тугая повязка для предотвращения кровотечения.
Когда врачу нужно уточнить некоторые детали, обследование можно повторить минут через 20 после введения контраста. Делать это позже не имеет смысла – снимки будут неинформативными.
4.Что может повлиять на ангиографию?
Катаракта, сильное расширение зрачков и невозможность держать голову ровно или глаза открытыми могут помешать проведению ангиографии.
О чём стоит знать
Не рекомендуется проходить ангиографию при беременности, особенно в первые три месяца. Кормящие матери не смогут кормить ребёнка грудью 24-48 часов после ангиографии, т.к. краситель попадёт в грудное молоко. Поэтому, если у вас есть излишки грудного молока, то рекомендуется его сохранить в холодильнике для такого случая.
После теста ваша моча может быть ярко-жёлтой или оранжевой из-за красителя. После ангиографии у вас может быть затуманенное зрение из-за капель. Это пройдёт на следующий день.
Преимущества и недостатки ангиографии сетчатки с флюоресцеином
Главное достоинство ангиографии сетчатки с флюоресцеином – высокая чувствительность и информативность. Оценке подлежат даже самые мелкие капилляры глаза. Также выявляются изменения пигментного эпителия и диска зрительного нерва, можно увидеть хориоидальную неоваскуляризацию.
Противопоказания к проведению исследования
Прежде чем начать изучать глазное дно посредством ангиографии, врач должен внимательно проанализировать возможные противопоказания к проведению такой процедуры:
- Низкая прозрачность среды глазного яблока. Противопоказание связано с тем, что снимки, скорее всего, получатся затемнёнными и неинформативными, поэтому смысла в процедуре просто нет.
- Невозможность полного расширения зрачка (может быть вызвана, например, глаукомой). Как и в предыдущем случае, снимок получится нечётким.
- Астма, болезни почек, воспалительные заболевания вен.
- Ишемическая болезнь сердца, перенесенный инсульт, инфаркт миокарда (если он случился меньше года назад).
- Аллергия на контраст.
- Детский возраст (до 14-15 лет), а также – пожилой (старше 65 лет).
- Психические отклонения, эпилепсия.
Диагностические возможности
Расшифровать результаты флуоресцентной ангиографии под силу только специалисту в этой области. При наличии необходимого опыта врач может определить при помощи исследования ряд заболеваний:
- Артериовенозный шунт;
- Микроаневризму;
- Окклюзию вены или артерии, нередко сопровождающиеся формирование коллатералей или реканализацией;
- Неоваскуляризацию;
- Отеки в области воспалительного процесса;
- Гемангиомы и аневризматические расширения сосудов;
- Признаки гипертензивной ретинопатии, при которой вокруг зон ишемии имеются микроаневризмы;
- Опухолевые разрастания, имеющие атипичный сосудистый рисунок.
Не всем пациентам с заболеваниями глаз нужно проводить флуоресцентную ангиографию. Для этого исследования существуют свои показания:
- Контроль динамики заболевания и эффективности проводимого лечения;
- Диагностика точного места сосудистой патологии и определение ее протяженности;
- Определение показаний для выполнения лазерной коагуляции сетчатки;
- Уточнение диагноза и дифференциальная диагностика патологических очагов в сетчатке.
Также у этой методики имеется ряд противопоказаний:
- Снижение прозрачности светопропускающих сред глазного яблока;
- Наличие заболеваний (артифакия, глаукома), не позволяющих выполнить медикаментозный мидриаз, который необходим для проведения флуоресцентной ангиографии;
- Общесоматические заболевания (тромбофлебит, почечная недостаточность с нарушением выделительной функции, бронхиальная астма);
- Нарушение мозгового кровообращение (ишемического или геморрагического типа) в анамнезе;
- Острая и подострая стадия (в течение первого года) инфаркта миокарда;
- Аллергические реакции на лекарственные вещества, в особенности рентгеноконтрастные препараты, антибиотики, мидриатики;
- Детский (до 15 лет) и пожилой (более 65 лет) возраст пациентов;
- Наличие психических отклонений и эписиндрома.
Кормящим матерям следует прекратить грудное вскармливание как минимум на два дня после флуоресцентной ангиографии. При беременности провести исследование можно. Побочные эффекты после выполнения ФАГ встречаются не часто и включают:
- Кожный зуд и уртикарную сыпь;
- Парестезию языка;
- Слабость, головокружение;
- Чихание;
- Рвоту, тошноту.

Возможны ли осложнения во время процедуры?
В некоторых случаях ответной реакцией на введение контраста могут стать тошнота или ощущение жара. Это временные симптомы, они безопасны и довольно скоро проходят.
Если же реакция организма оказалась более серьезной – открылась рвота, во рту появился привкус металла, закружилась голова, на теле появилась сыпь, похожая на крапивницу, – то нужно принять оперативные меры по устранению таких симптомов. Не исключено, что потребуются реанимационные мероприятия.
В течение 2-х дней после прохождения диагностики у пациента может быть измененный цвет мочи, кожи. Такие симптомы сохраняются до тех пор, пока контраст полностью не будет выведен из организма.
Также в первые 12 часов после обследования пациент может отметить, что не может сфокусироваться на близко расположенных объектах. В этот период нужно снизить нагрузку на зрение, беречь глаза от яркого света.
Побочные эффекты процедуры
Исследование ФАГ может вызвать ряд побочных эффектов, среди которых можно отметить легкое головокружение или слабость, тошноту (до 5% случаев), аллергические высыпания и зуд кожи, чихание, онемение языка, рвоту (не больше 1% случаев). Все указанные побочные эффекты обратимы и, как правило, не требуют медицинской помощи.
В очень редких случаях процедура может сопровождаться более серьезными осложнениями (анафилактический шок, остановка дыхания, нарушения работы сердечно-сосудистой системы и т.п.), требующими проведения экстренных реанимационных мероприятий. Именно поэтому врач-диагност и медсестра, которая вводит контраст, должны быть обучены вовремя распознавать опасные симптомы осложнений и должны уметь проводить необходимые реанимационные мероприятия.
Расшифровка результатов
Снимки, которые производились на первых стадиях введения контраста, позволяют увидеть микроаневризмы, артериовенозные шунты и неоваскуляризацию. Такие признаки, как замедление либо полное отсутствие артериального кровотока, стеноз или медленное опустошение вен, свидетельствуют об артериальной окклюзии.
Если на снимках выявляются участки большого извивания сосудов, прослеживается микроаневризма в зонах, где не наблюдается капиллярная перфузия, можно говорить о наличии гипертензивной ретинопатии.
Существуют и другие маркеры заболеваний глазного дна. Точно их распознать и правильно поставить диагноз сможет только опытный специалист-офтальмолог
.
Выводы
1. Полученные с помощью предложенного способа неинвазивной аппликационной ФАГ данные отражают состояние гемомикроциркуляции в капиллярно-венулярном звене бульбарной конъюнктивы.
2. У больных с передними увеитами в острой стадии заболевания выявлены признаки гипергемоперфузии ПСГ в сочетании с выраженным усилением сосудистой проницаемости.
3. У больных с периферическими увеитами наряду с усилением сосудистой проницаемости отмечены признаки гипогемоперфузии ПСГ.
4. Предложенный способ неинвазивной аппликационной ФАГ ПСГ может быть использован для контроля течения воспалительного процесса при передних и периферических увеитах.