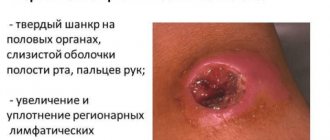
Рентген, спасибо за X-ray!
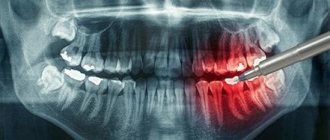
Больше половины длины зуба скрыта под мягкими и твёрдыми тканями.
Вильгельм Конрад Рентген
Не имея возможности «видеть насквозь» врачам оставалось только догадываться о причинах заболеваний, пока в 1895 году открытие немецкого ученого Вильгельма Конрада Рентгена не изменило подход к диагностике травм и заболеваний. Об истории открытия рентгеновского излучения можно прочитать в Википедии.
Обнаруженные Рентгеном лучи, которые он назвал X-ray («неизвестные» лучи), обладали способностью проникать через различные объекты: бумагу, дерево, слои металла и тело человека.
прохождения Х-лучей через объекты разной плотности
Плотные по структуре объекты (например, кости человека), пропускали лучи хуже, чем менее плотные (например, мягкие ткани). Эта особенность и легла в основу диагностики причин различных заболеваний, невидимых при визуальном осмотре.
Уже через год после открытия Х-лучей, аппараты на их основе использовались для диагностики переломов костей. В 1901 году Вильгельм Конрад Рентген получил Нобелевскую премию по физике за открытие «неизвестных» лучей.
Рентгеноскопическое исследование
РЕНТГЕНОСКОПИЯ ( просвечивание) — метод рентгенологического исследования, при котором с помощью рентгеновских лучей получают позитивное изображение исследуемого объекта на флюоресцирующем экране. Один из основных методов рентгенодиагностики. При рентгеноскопи плотные участки объекта (кости, инородные тела) выглядят тёмными, менее плотные (мягкие ткани) — более светлыми.
Главным преимуществом рентгеноскопии является факт исследования в реальном масштабе времени. Это позволяет оценить не только структуру органа, но и его смещаемость, сократимость или растяжимость, прохождение контрастного вещества, наполняемость. Метод также позволяет достаточно быстро оценить локализацию некоторых изменений, за счет вращения объекта исследования во время просвечивания. Рентгеноскопия позволяет контролировать проведение некоторых инструментальных процедур — постановка катетеров, ангиопластика, фистулография.
Главными отличиями цифровой рентгеноскопии является использование современных детекторов рентгеновского излучения и возможность производить цифровую обработку рентгеновского изображения с одновременным его выводом на экран монитора или в устройство записи изображения. С приходом цифровых технологий исчезли 3 основных недостатка присущие традиционной рентгеноскопии :
- Относительно высокая доза облучения по сравнению с рентгенографией — современные малодозовые аппараты оставили этот недостаток в прошлом. Использование режимов импульсной скопии дополнительно снижает дозовую нагрузку до 90%.
- Низкое пространственное разрешение — на современных цифровых аппаратах разрешение в режиме скопии лишь немного уступает разрешению в рентгенографическом режиме. В данном случае, определяющее значение имеет возможность наблюдать функциональное состояние отдельных органов (сердце, лёгкие, желудок, кишечник ) «в динамике».
- Невозможность документирования исследований — цифровые технологии обработки изображений дают возможность сохранения материалов исследования, как покадрово, так и в виде видеоряда. Полученные изображения могут быть помещены на обычный CD-диск либо в сетевое хранилище.
Рентгеноскопию производят главным образом при рентгенодиагностике заболеваний внутренних органов, расположенных в брюшной и грудной полостях, по плану, который врач-рентгенолог составляет перед началом исследования. Иногда, так называемую, обзорную рентгеноскопию применяют при распознавании травматических повреждений костей, для уточнения области подлежащей рентгенографии.
В противоположность органам грудной клетки, представляющим благоприятный объект для рентгенологического исследования, брюшная полость с ее содержимым и органы забрюшинного пространства вследствии рентгеноанатомических особенностей не дифференцируются при обычной рентгеноскопии. Если тень сердца хорошо видна на фоне прозрачных легочных полей, а элементы костного скелета отчетливо выступают на фоне мягких тканей, то для выявления печени, желчных путей, селезенки, желудочно-кишечного тракта, мочевыводящих путей на фоне окружающих их мягких тканей и органов обычно прибегают к контрастным методам исследования.
Контрастное рентгеноскопическое исследование
Искусственное контрастирование чрезвычайно расширяет возможности рентгеноскопического исследования органов и систем, где плотности тканей приблизительно одинаковы (например, брюшная полость, органы которой пропускают рентгеновское излучение примерно в одинаковой степени и поэтому малоконтрастны). Это достигается путем введения в просвет желудка или кишечника водной взвеси сульфата бария, который не растворяется в пищеварительных соках, не всасывается ни желудком, ни кишечником и выводится естественным путем в совершенно неизмененном виде. Основным достоинством бариевой взвеси является то, что она, проходя по пищеводу, желудку и кишечнику, обмазывает их внутренние стенки и дает на экране или пленке полное представление о характере возвышений, углублений и других особенностей их слизистой оболочки. Исследование внутреннего рельефа пищевода, желудка и кишечника способствует распознаванию ряда заболеваний этих органов. При более тугом заполнении можно определить форму, размеры, положение и функцию исследуемого органа.
При исследовании желудка и кишечника часто прибегают к двойному контрастированию. Для этого в исследуемый орган дополнительно вводят воздух. При этом небольшое количество бария высокой плотности покрывает поверхность слизистой оболочки, а введение газа раздувает орган, увеличивая контрастность.В ряде случаев для изучения стенок желудка между двумя воздушными средами в брюшную полость вводят кислород.
Главным противопоказанием к рентгеноконтрастным исследованиям является подозрение на перфорацию, так как свободный барий является сильным раздражающим средством в отношении средостения и брюшины; водорастворимое контрастное вещество является менее раздражающим и может использоваться в случае подозрения на перфорацию.
Подробнее о контрастных препаратах можно прочитать в специальном разделе Рентгеноконтрастные вещества
Для исследования толстой кишки применяют ирригоскопию, состоящую в том, что водную взвесь сульфата бария после предварительного очищения кишечника вводят в него с помощью клизмы.
При рентгеноскопии пищевода, желудка и двенадцатиперстной кишки пациенту перед исследованием дают выпить рентгеноконтрастную смесь. При этом используют специальные смеси на основе сульфата бария со вкусовыми добавками.
Методики рентгеноскопии пищевода, желудка, кишечника проработаны весьма детально. Они безопасны и необременительны для пациента. Диагностическая ценность скопических исследований чрезвычайно высока. Миллионам больных врачи ежегодно проводят рентгеноскопические исследования органов, как для установления диагноза заболевания, так и в целях контроля результатов проводимого лечения.
Запись и подготовка к сложным исследованиям (рентген желудка, урография, ирригоскопия и т.д.) в обязательном порядке обговариваются с рентген-лаборантом.
Оборудование для рентгенодиагностики
Долгое время результаты прохождения Х-лучей через объекты различной плотности регистрировались на фотографической пленке.
Сегодня большинство аппаратов для рентгенодиагностики используют вместо фотопленки цифровые датчики, поэтому снимок можно сразу увидеть на экране компьютера, а при необходимости сохранить в файл или распечатать на принтере.
Для постановки диагноза, планирования лечения, контроля за ходом лечения и проверки результатов лечения врачи-стоматологи могут использовать три типа рентгенологического оборудования:
- радиовизиографы (снимок 1-3 зубов)
- ортопонтамографы (панорамный снимок челюстей)
- компьютерные томографы (трехмерный снимок челюстей)
Ортопантомограф – возможность увидеть «общую картину»
Ортопантомограмма – это панорамный снимок верхней и нижней челюсти. Этот вид рентгенологического исследования нужен, чтобы увидеть общее состояния зубочелюстной системы, поэтому консультация врача-стоматолога часто начинается с этого снимка.
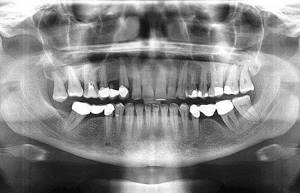
На панорамном снимке хорошо видны «живые» и депульпированные зубы, очаги хронической инфекции, уровень костной ткани, пародонтальные карманы и многое другое.
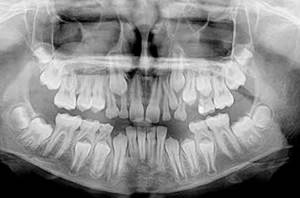
смена зубов на панорамном снимке
Методы лучевого исследования, применяемые в стоматологии
Представлены сведения об основных и специальных методах лучевого исследования, используемых в диагностике заболеваний челюстно-лицевой области. Рассмотрены диагностические возможности методов и определены показания к их применению. Освещены также возможности современных методов – компьютерной томографии, ультразвукового исследования.
Рентгенологические методы исследования являются ведущими в диагностике заболеваний челюстно-лицевой области, что обусловлено их достоверностью и информативностью. Методы рентгенодиагностики нашли широкое применение в практике терапевтической стоматологии (для выявления заболеваний пери- и пародонта); в ортопедической стоматологии (для оценки состояния сохранившихся зубов, периапикальных тканей, пародонта, что определяет выбор ортопедических мероприятий). Востребованы рентгенологические методы и челюстно-лицевой хирургией в диагностике травматических повреждений, воспалительных заболеваний, кист, опухолей и других патологических состояний. Методика и техника рентгенологического исследования зубов и челюстей имеет свои особенности.
Наиболее часто в стоматологической практике применяются:
— обзорная рентгенография;
— внеротовая рентгенография зубов и челюстей;
— внутриротовая рентгенография.
ОБЗОРНЫЕ РЕНТГЕНОГРАММЫ
могут выполняться в трех проекциях — прямой, боковой и передней полуаксиальной – и позволяют получить изображение всего лицевого и мозгового черепа. Прямая проекция может быть выполнена при носо-лобном или носо-подбородочном прилежании к кассете. Показаниями для снимков в носо-лобной проекции являются: травмы и заболевания мозгового и лицевого черепа. Данная укладка используется также при сиалографии и фистулографии. Снимки в носо-подбородочной проекции применяются: для исследования костей среднего и верхнего этажей лицевого черепа, придаточных пазух носа. Состояние зубов на рентгенограммах в прямой проекции не анализируется.
Боковые снимки черепа производятся как обязательное дополнение к прямым. Однако изучать состояние костей лицевого скелета по этим снимкам из-за суммационного эффекта правой и левой половины черепа достаточно сложно. Обычно доступны обзору лишь грубые, обширные костные изменения. Боковые снимки чаще выполняются для исследования состояния мозгового черепа, его основания, турецкого седла, основной и лобной пазух, а также для определения локализации инородных тел.
Аксиальные и передние полуаксиальные снимки выполняются при необходимости исследования всех структур основания черепа, костей средней зоны лица, в том числе глазниц, гайморовых пазух, скуловых костей.
ВНЕРОТОВЫЕ (экстраоральные)
снимки челюстей выполняются как с помощью дентальных, так и других рентгеновских аппаратов. Используется рентгеновская пленка размером 13х18 или 18х24 см и соответствующие кассеты с усиливающими экранами. Внеротовые рентгенограммы выполняют для изучения нижней челюсти, скуловых костей, височно-нижнечелюстного сустава (ВНЧС), а также при сиалографии, фистулографии. Показаниями для таких снимков могут быть воспалительные, опухолевые, травматические повреждения челюстей, обширные кисты, поражения периодонта нижней челюсти при невозможности выполнения внутриротовых рентгенограмм. Для изучения состояния ВНЧС могут быть примененены специальные укладки по Шюллеру, по Парма. Снимки выполняются обязательно с обеих сторон для сравнения суставов.
ВНУТРИРОТОВАЯ рентгенография
по-прежнему служит основой рентгенологического исследования при большинстве заболеваний зубов и пародонта. В настоящее время существуют четыре методики внутриротовой рентгенографии, используемые с целью изучения состояния зубов, пара- и периодонта:
1. Контактная рентгенография по правилу изометрии.
2. Интерпроксимальная рентгенография.
3. Рентгенография вприкус (окклюзионная).
4. Рентгенография с увеличеннием фокусного расстояния параллельным пучком лучей (длиннофокусная рентгенография).
На протяжении многих лет в рентгенодиагностике заболеваний зубов и периодонта в основном применялась методика контактной рентгенографии по правилу биссектрисы или изометрической проекции, разработанная Cieszinski (1907). Основной задачей исследований по этой методике является получение четкого изображения периапикальных тканей, поэтому центрация луча на кожу лица осуществляется в точку, соответствующую проекции вершины корня изучаемого зуба.
Одна из задач указанной методики – получение изображения зубов, идентичного их истинным размерам. Для уменьшения проекционных искажений в практической работе используют правило изометрии – центральный луч направляется на верхушку корня исследуемого зуба перпендикулярно к биссектрисе угла, образованного осью зуба и плоскостью пленки. Любое иное направление центрального луча приводит к удлинению либо к укорочению изображения зуба. При этом необходимо помнить, что допустимое укорочение изображения зуба не должно превышать 0,2, а удлинение – 0,1 от его истинных размеров.
Однако точное соблюдение правила изометрии, к сожалению, невозможно, т.к. сложно у каждого больного точно определить биссектрису угла, образованного осью зуба и плоскостью пленки. Поэтому пользуются углами наклона трубки, рассчитанными эмпирически для определенных групп зубов. Так, для снимков моляров угол наклона рентгеновской трубки к горизонтальной плоскости составляет 25-30°, для премоляров — 35°, клыков — 45°, резцов — 55°. При съемке этих же групп зубов методикой вприкус угол увеличивается на 20°.
Не менее важным является соблюдение правила орторадиальности, при использовании которого центральный луч в момент снимка направляется перпендикулярно к касательной, проведенной к зубной дуге верхней или нижней челюсти в области исследуемого зуба. При соблюдении данного правила изображение исследуемого зуба не накладывается на изображение соседних зубов.
При контактных снимках размер пленки 2х3 см, 3х4 см (последний формат выпускается в виде стандартных упаковок), для снимков вприкус размер пленки несколько больше — 5х6 см, 6х8 см. При отсутствии заводской упаковки используют специальную пленку для рентгенографии зубов РМ. Углы пленки обрезают, чтобы они не травмировали слизистую оболочку полости рта, и помещают в маленький конверт из светонепроницаемой бумаги, а затем в вощаную бумагу. Пакетик с пленкой вводят в полость рта, и больной плотно прижимает его к твердому небу и альвеолярному отростку исследуемой области первым пальцем кисти противоположной стороны. Рентгенография зубов обычно выполняется при положении больного сидя. Голова фиксирована на подголовнике в нужном положении.
При исследовании зубов верхней челюсти голове больного придается положение, при котором крылья носа и наружный слуховой проход находятся в плоскости, параллельной плоскости пола. Пленка вводится в полость рта так, чтобы край ее был параллелен окклюзионной плоскости и выступал на 0,5 см из-за края зубов, при этом снимаемый зуб должен находится в центре пленки. В таком положении пленка прижимается вторым или первым пальцами кисти больного к слизистой оболочке твердого неба. Верхушки корней зубов верхней челюсти обычно проецируются на кожу лица по линии, соединяющей крыло носа и козелок уха: при исследовании центральных резцов луч направляется на кончик носа, боковых – на крыло носа, клыков – на верхний отдел носогубной складки.
При рентгенографии нижней челюсти голова больного фиксируется на подголовнике так, чтобы линия, соединяющая угол открытого рта и козелок уха, находилась в плоскости, параллельной полу. Для этого больной откидывает голову несколько назад. Проекция верхушек корней зубов нижней челюсти на кожу лица соответствует линии, идущей на 1 см выше нижнего края челюсти. Центральный луч направляется снизу вверх и медиально на верхушку исследуемого зуба, соблюдая при этом величину углов для соответствующих групп зубов. При выполнении снимков по методике вприкус угол увеличивается на 20°.
В некоторых случаях приходится сознательно изменять проекцию луча для получения раздельного изображения корней многокорневых зубов или выяснения взаимоотношения корней с патологическими образованиями. В таких случаях используют косые внутриротовые проекции: мезодистальную (центральный луч направлен косо спереди медиально и назад) и дистомедиальную (луч направлен сзади медиально и вперед).
Таким образом, контактная рентгенография по правилу изометрии может быть использована для получения изображения зубов, идентичных их истинным размерам, для получения четкого изображения периапикальных тканей и для определения пространственных взаимоотношений объектов, локализующихся в зоне корней и периапикальных тканей.
В то же время методика изометрической съемки имеет существенный недостаток, она не позволяет оценить состояние краевых отделов межальвеолярных гребней, так как последние снимаются скошенным лучом, что приводит к укорочению их изображения.
Именно поэтому при диагностике заболеваний пародонта от нее следует отказаться.
Интерпроксимальная рентгенография применяется для получения четкого неискаженного изображения краевых отделов альвеолярных отростков челюстей. Метод позволяет объективно оценивать степень резорбции костной ткани в динамике и является лучшим способом выявления апроксимального и пришеечного кариеса.
Рентгеновская пленка с помощью специальных пленкодержателей помещается в полость рта параллельно коронкам зубов на некотором расстоянии от них, что позволяет получить изображение симметричных участков обеих челюстей. Для фиксации пленки можно использовать кусочек плотной бумаги, прикрепленный к обертке пленки и зажатый между сомкнутыми зубами. Центральный луч направляют перпендикулярно к коронкам и пленке. На рентгенограммах отображаются одновременно коронки зубов и краевые отделы альвеолярных отростков верхней и нижней челюстей. Для изучения всего прикуса выполняют 3-4 снимка.
Методика рентгенографии вприкус (окклюзионная). Простая и распространенная методика внутриротовой съемки. Снимки вприкус выполняют при необходимости исследования больших участков альвеолярного отростка – 4 и более зубов, при поисках ретинированных и дистопированных зубов. Рентгенографию вприкус применяют при обследовании детей, а также в тех случаях, когда невозможны внутриротовые контактные снимки (при повреждениях челюстей, тугоподвижности ВНЧС, повышенном рвотном рефлексе). Методика показана для получения изображения дна полости рта при подозрении на конкременты поднижнечелюстной и подъязычной слюнной желез, а также для изучения состояния твердого неба. Рентгенография вприкус позволяет оценить состояние наружной и внутренней кортикальных пластинок челюстей при кистах и новообразованиях, выявить реакцию надкостницы.
При проведении окклюзионной рентгенографии соблюдаются правила биссектрисы и касательной. Пленка размерами 5х6 или 6х8 см вводится между зубными рядами и удерживается за счет их смыкания.
При рентгенографии верхней челюсти пленка до предела глубоко вводится в ротовую полость и зажимается зубами. Больной сидит в стоматологическом кресле, среднесагитальная плоскость черепа перпендикулярна полу, а линия, соединяющая козелок уха и крыло носа, должна быть параллельна полу кабинета. Центральный луч под углом +80є направляется на корень носа. На снимке получает отображение значительная часть альвеолярного отростка верхней челюсти и дна носовой полости.
При снимках нижней челюсти голова больного запрокидывается назад так, чтобы линия от угла рта к козелку уха была параллельна полу кабинета. Центральный луч направляется перпендикулярно к пленке на 3-4 см кзади от подбородка. На рентгенограмме хорошо видны область дна полости рта, щечная и язычная кортикальные пластинки нижней челюсти, весь зубной ряд в аксиальной проекции.
Длиннофокусная рентгенография (съемка параллельными лучами) предложена Hilscher в 1960 г. и все чаще используется во многих странах вместо контактной внутриротовой рентгенографии. Длиннофокусная рентгенография позволяет избежать недостатков контактной съемки и сохранить ее положительные стороны: охват значительной части альвеолярного отростка по вертикали, полное изображение зуба, четкая структура костной ткани. Одним из важных достоинств съемки параллельными лучами является то, что изображение краевых отделов альвеолярных отростков не искажается, в связи с чем методика может быть рекомендована для широкого применения в пародонтологии.
Рентгеновская пленка располагается во рту параллельно длинной оси зуба, для чего используются специальные пленкодержатели или кровоостанавливающие зажимы (можно использовать также валики из ваты или марли).
Для длиннофокусной рентгенографии применяются аппараты с более мощной рентгеновской трубкой и длинным тубусом-локализатором (36-40 см минимально). Расстояние объект-пленка колеблется от 1,5 до 3 см, а центральный луч падает на пленку перпендикулярно или под углом не более 15°. Изображение и объект по размерам практически равны друг другу.
При выполнении любых способов рентгенографии зубочелюстного аппарата для исключения динамической нерезкости получаемого на снимке изображения непременным и важнейшим условием является полная неподвижность пациента. Для этой цели необходимо обеспечить стабилизацию больного с помощью удобного кресла с фиксирующим подголовником и подлокотниками. Обычно снимок производится через 3-4 секунды после команды: «не дышать».
В последние годы появилась новая отрасль лучевой диагностики – ЦИФРОВАЯ РЕНТГЕНОГРАФИЯ
, которая представляет собой не столько самостоятельный метод рентгенодиагностики, сколько прогрессивную модификацию трансформации энергии рентгеновского пучка. Если при классической рентгенографии приемником излучения являлась рентгеновская пленка, то при цифровой — это высокочувствительные датчики, непосредственно формирующие цифровое изображение (прямая цифровая рентгенография), или электронно-оптические преобразователи, которые создают аналоговый видеосигнал, в дальнейшем с помощью аналогово-цифрового преобразователя превращаемый в цифровой сигнал. Цифровой код затем обрабатывается компьютером и трансформируется опять в видимое (аналоговое) изображение на экране монитора. Компьютерная обработка информации позволяет улучшить качество изображения путем манипуляций с контрастностью, яркостью, четкостью, размерами, путем устранения технических погрешностей, выделением зон интереса. Достоинствами цифровой рентгенографии являются также значительное снижение лучевой нагрузки (в десятки раз), экономических затрат (поскольку не используется дорогостоящая рентгеновская пленка), возможность архивирования информации. Принцип цифровой обработки информации используется также в компьютерной, магнитно-резонансной томографии и при некоторых режимах ультразвуковой диагностики. В настоящее время цифровая рентгенография стала ведущим методом лучевой диагностики.
Подобные системы используются широко и в стоматологической практике: это рентгеновские аппараты , аппараты финского производства «Дигора» и др. С их помощью можно получить внутриротовые рентгенограммы и панорамные томограммы.
ЗАЩИТА ОТ РЕНТГЕНОВСКОГО ИЗЛУЧЕНИЯ
Широкое применение рентгенологических исследований в стоматологии требует тщательного контроля за дозами, учитывая, что значительное число больных составляют лица детского и молодого возраста. Биологическое действие малых доз ионизирующих излучений, связанных с рентгенологическими исследованиями, не вызывает непосредственных лучевых реакций, но может обусловить так называемые стохастические отдаленные последствия в виде индуцированных злокачественных заболеваний, генетических последствий, сокращения срока жизни и пр.
Лучевая нагрузка на пациентов оценивается посредством эффективной эквивалентной дозы (ЭЭД), которая измеряется в микрозивертах (мкЗв) и определяется путем замера облучения жизненно важных и наиболее чувствительных к воздействию ионизирующей радиации органов (хрусталик глаза, головной мозг, щитовидная железа и др.).
Как видно из приведенной таблицы, особенно велики дозовые нагрузки при исследовании всего зубного ряда, выполненного на аппарате типа 5Д-1 и 5Д-2м без дополнительной защиты. Резко снижает лучевую нагрузку на пациента исследование с помощью ортопантомографа. Дополнительное экранирование, в том числе щитовидной железы, делает исследование еще более безопасным.

Таким образом. радиационная безопасность пациентов может быть обеспечена следующими путями:
— знанием врачом-стоматологом оптимальных алгоритмов обследования пациентов с различными видами патологии,
— знанием врачом-стоматологом величин радиационной нагрузки при различных методах рентгенологического исследования,
— экранированием жизненно важных и высокочувствительных органов пациента,
— диафрагмированием поля облучения,
— сокращением до минимума времени исследования, что обеспечивается качеством пленки и усиливающих экранов.
Специальные методы исследования
ПАНОРАМНАЯ РЕНТГЕНОГРАФИЯ
(рис.1) – методика, позволяющая получить на одной пленке развернутое (несколько увеличенное) изображение одной из челюстей.
Панорамная рентгенограмма верхней челюсти
Для получения изображения применяется рентгеновский аппарат со специальной острофокусной рентгеновской трубкой. Анод рентгеновской трубки во время съемки вводится в полость рта пациента. При съемке верхнего зубного ряда фокус трубки располагают над языком на уровне пятых зубов, для съемки нижнего ряда – в области уздечки под языком.
Рентгеновская пленка форматом 18х24 см помещается в гибкую полиэтиленовую кассету с усиливающими экранами высокой разрешающей способности. Во время съемки больной прижимает руками кассету к коже вокруг исследуемой области лица. Если кассета фиксирована неплотно, изображение структуры костей получается нечетким.
Поскольку фокус рентгеновской трубки максимально приближен к объекту исследования, а пленка находится на некотором расстоянии от зубов, обусловленном толщиной мягких тканей, изображение получается увеличенным почти в два раза. Благодаря этому обстоятельству на панорамных снимках различимы мелкие детали, плохо видимые на обычных рентгенограммах.
На панорамных снимках верхней челюсти получается также изображение верхнечелюстных пазух, полости носа, бугров верхней челюсти и скуловых костей. На нижней панорамной рентгенограмме хорошо видны нижнечелюстной канал и основание нижнечелюстной кости. На боковом панорамном снимке одновременно отображаются зубы верхнего и нижнего ряда каждой половины челюсти.
На основании панорамных снимков диагностируют кариес и его осложнения, воспалительные процессы, кисты, новообразования и травматические повреждения челюстей. Однако для оценки степени резорбции межальвеолярных гребней этот метод не пригоден.
Недостатком панорамной рентгенографии является также невозможность контролировать положение во рту аппликатора рентгеновской трубки.
Существенному облучению при этом методе исследования подвергается слизистая оболочка полости рта, поэтому панорамную рентгенографию рекомендуется использовать только при показаниях и не более 1-2 раз в год для каждого пациента. Дополнительная защита при этом виде рентгенографии малоэффективна, т.к. облучению подвергаются органы полости рта, находящиеся вне защитной зоны.
Следует иметь ввиду, что данная методика, в связи с появлением в последние годы более современных способов исследования, используется редко.
ЛИНЕЙНАЯ ТОМОГРАФИЯ или послойная рентгенография
– метод, позволяющий устранить суммационный характер изображения и наиболее отчетливо выделить определенный плоский слой исследуемого органа или области. Суть метода заключается в синхронном перемещении трубки и пленки относительно больного. Четким получается изображение слоя, расположенного на уровне геометрической оси вращения рычага. Остальные элементы объекта размазываются в результате эффекта динамической нерезкости. Угол качания рентгеновской трубки при томографии составляет 30-60 є, толщина среза – 0,2-0,5 см. Обычно томография производится после выполнения обзорных рентгенограмм, позволяющих определить необходимую глубину среза.
В стоматологии томография применяется для изучения ВНЧС, при сложных переломах средней зоны лица, посттравматических деформациях, новообразованиях, воспалительных процессах и может выполняться в прямой и боковой проекциях. В последние 10-15 лет широкое применение в практике получила ЛИНЕЙНАЯ ЗОНОГРАФИЯ – послойное исследование с малым углом качания рентгеновской трубки (как правило, 8є). Преимуществом зонографии является получение более «толстых» срезов, что позволяет сократить число снимков, сделать процедуру более экономичной и безопасной в плане лучевой нагрузки и получить такую же информацию, какую дает серия томограмм.
ОРТОПАНТОМОГРАФИЯ (панорамная томография)
– метод, позволяющий получить изображение изогнутого слоя на плоской рентгеновской пленке. Во время съемки трубка и кассета с пленкой описывают неполную окружность вокруг головы больного (270є). Кассета при этом вращается еще вокруг собственной вертикальной оси, как бы «обкатывая» челюсти больного спереди. Рентгеновский луч проходит через щелевидную диафрагму шириной 2 мм, далее через анатомические структуры головы и лицевой части черепа и попадает на новые неэкспонированные участки пленки. Как и при линейной томографии, анатомические структуры, удаленные от пленки, проекционно увеличиваются, их изображение размывается. В современных ортопантомографах предусмотрены программы для изучения зубных рядов, костной структуры верхней, средней и нижней зон лицевого черепа, ВНЧС, а также краниовертебрального перехода, внутреннего и среднего уха, канала зрительного нерва. Имеется возможность изменять толщину и глубину изучаемого слоя.
Панорамная томограмма нижней зоны лица
Простота метода, большая информативность и относительно малая лучевая нагрузка позволяют широко использовать методику для диагностики практически всего спектра заболеваний челюстно-лицевой области.
К недостаткам метода следует отнести неодинаковую степень увеличения получаемого изображения, а также деформацию анатомических структур в некоторых типах аппаратов.
Метод ПАНОРАМНОЙ ЗОНОГРАФИИ
является разновидностью ортопантомографии, позволяющей получить изображение более толстого слоя объекта (до 3 см), что повышает информативность метода.
Панорамная зонограмма средней зоны лица
ТЕЛЕРЕНТГЕНОГРАФИЯ
– методика позволяющая получить изображение анатомических структур с минимальным проекционным увеличением. При телерентгенографии объект исследования и кассету с пленкой отодвигают от рентгеновской трубки на расстояние 2-2,5м и более. Увеличение изображения составляет 2-4% и им практически можно пренебречь. Телерентгенограммы черепа выполняют на пленках размером 24х30см. На снимках должны быть видны не только костные структуры, но и мягкие ткани челюстно-лицевой области, мягкое небо, язык, задняя стенка глотки. При необходимости мягкие ткани маркируют вязким контрастным веществом (йодолипол, барийодол и др.), на мягкое небо также наносят рентгеноконтрастные метки. В последующем по определенной схеме выполняют краниометрические расчеты. Несмотря на погрешности, возникающие при анализе телерентгенограмм, методика широко применяется в ортодонтии для диагностики и планирования лечения аномалий прикуса, а также для планирования хирургического лечения при врожденных и приобретенных деформациях челюстно-лицевой области.
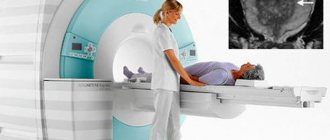
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
позволяет получить поперечное послойное изображение любой области человеческого тела, в том числе черепа. Он основан на регистрации энергии пучка рентгеновского излучения, прошедшего через тело человека под различными углами при вращении трубки, высокочувствительными датчиками, которые преобразуют полученную информацию в электрические сигналы. Последние «оцифровываются» и поступают для анализа в компьютер, где программа позволяет рассчитать плотность каждого воксела (объемной единицы слоя) и представить ее на экране дисплея в виде пиксела соответствующей яркости. Для усиления контрастности тканей используется методика контрастного усиления. Серия поперечных срезов может быть трансформирована в плоскостное или объемное изображение в любой продольной плоскости.
Исследование необременительно для пациента, при исследовании челюстно-лицевой области не требует специальной подготовки.
КТ используется при диагностике заболеваний лицевого черепа и зубочелюстной системы: переломов, опухолей, кист, системных заболеваний, патологии слюнных желез и ВНЧС. Особенно показано КТ-исследование при процессах труднодоступных локализаций (решетчатый лабиринт, основная кость, крылонебная ямка и др.). В спиральных компьютерных томографах предусмотрена новая «дентальная» программа для изучения зубных рядов.
Однако использование данного метода сопряжено со значительной лучевой нагрузкой на пациента. Так, при КТ лицевого черепа поверхностная доза в 2-10, а доза на хрусталик глаза в 100 раз превышает таковую при рентгенографии и линейной томографии.
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ (МРТ)
— метод лучевой диагностики, основанный на регистрации энергии, испускаемой протонами ядер водорода внутренних сред человеческого тела при возвращении их из возбужденного состояния в исходное (т.н. релаксация). Резонансное возбуждение ядер и эффект сп’ина возникают под воздействием радиочастотных импульсов, генерируемых при взаимодействии магнита, создающего статическое магнитное поле, и дополнительной высокочастотной катушки. Последняя одновременно служит и для регистрации сигнала релаксации. Мощный компьютер анализирует получаемую информацию.
МРТ позволяет получить изображение слоев тела человека в любой плоскости — фронтальной, сагиттальной, аксиальной и др., которые затем можно реконструировать в объемные образы. Для усиления контрастности изучаемых тканей применяют химические вещества, содержащие ядра с нечетным числом протонов и нейтронов (соединения фтора, парамагнетики), которые изменяют время релаксации воды. Данный метод имеет преимущества в визуализации мягких тканей, таких как мышечная, жировая, хрящевая и т.п., что делает его применение особенно необходимым при исследовании ВНЧС, слизистых оболочек придаточных пазух носа и полости рта, слюнных желез и других мягкотканных структур головы и шеи. Метод необременителен для больного, не несет вредного воздействия на его организм. Противопоказанием для МРТ-исследования является наличие у пациента металлических инородных тел (в т.ч. некоторых типов коронок).
Методики искусственного контрастирования
Искусственное контрастирование широко используется в практической работе при исследовании: протоков слюнных желез (сиалография), свищевых ходов (фистулография), верхнечелюстных пазух (гайморография) и пр.
СИАЛОГРАФИЯ.
На обзорных рентгенограммах слюнные железы обычно не видны, обнаружить можно лишь тени рентгеноконтрастных слюнных камней. Для исследования протоков слюнных желез в устье протока с помощью иглы с тупым концом или через тонкий катетер вводят 1,5-3 мл контрастного вещества до появления чувства напряжения в области железы. В качестве контрастных веществ применяют водорастворимые контрастные вещества повышенной вязкости или резко разжиженные и эмульгированные масляные препараты (дианозил, ультражидкий липойодол, этийодол, майодил и др.). Снимки выполняются в прямой и боковой проекциях. Для получения контрастного изображения одновременно всех больших слюнных желез показана также ортопантомография. Сиалография применяется для диагностики слюннокаменной болезни, воспалительных и опухолевых процессов.
ДВОЙНОЕ КОНТРАСТИРОВАНИЕ
– методика заключается в одновременном введении в протоки слюнных желез липойодола, а в окружающие железу ткани – кислорода. Данная методика наиболее информативна в диагностике опухолевых процессов слюнных желез.
ФИСТУЛОГРАФИЯ
– заполнение контрастным веществом свищевых ходов с целью изучения на снимке их протяженности, направления, связи с патологическим процессом. В качестве контрастного вещества используется подогретый йодолипол. Сразу же после введения контрастного вещества выполняют снимки в двух взаимно перпендикулярных проекциях.
АРТРОГРАФИЯ
применяется для изучения состояния ВНЧС и в первую очередь для уточнения состояния внутрисуставного мениска. В полость сустава под контролем телевизионного экрана вводят 0,8-1,5 мл вязкого водорастворимого контрастного вещества и выполняют томограммы или зонограммы сустава с открытым и закрытым ртом.
АНГИОГРАФИЯ
– методика исследования сосудов челюстно-лицевой области с использованием водорастворимых и неионных контрастных веществ (кардиотраст, верографин, гипак, омнипак, ультравист и др). Методика выполняется в условиях рентгенооперационной.
Ангиография применяется для диагностики заболеваний и аномалий сосудистой системы (гемангиомы, юношеские ангиофибромы основания черепа). В практике челюстно-лицевой хирургии данная методика применяется достаточно редко.
ГАЙМОРОГРАФИЯ
– рентгенологическое исследование верхнечелюстных синусов после введения в них контрастного вещества путем прокола ее стенки, через лунку удаленного зуба (при наличии сообщения с синусом) или через свищевой ход. После аспирации содержимого пазухи вводят 3-7 мл слегка подогретого контраста (йодолипол, йодипин, липийодол и др.). Снимки выполняют в носо-подбородочной и боковой проекциях. Методика показана для диагностики кист, полипов пазух, продуктивных форм гайморита, опухолевых заболеваний.
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ.
Метод основан на эффекте регистрации отраженного ультразвукового излучения в пределах 1,0-2,0 Мгц и формирования линейного (статического) или многомерного (динамического) изображения. Метод отличается безвредностьью и информативностью при изучении мягких тканей. Достаточно широко используется при диагностике заболеваний слюнных желез, патологии мягких тканей шеи, лимфоузлов.
Источник:
И.И. Сергеева, Т.Ф. Тихомирова, В.В. Рожковская, Н.А. Саврасова
Белорусский государственный медицинский университет
по материалам zhuravlev.info
Компьютерная томограмма – самое информативное рентгенологическое исследование
Подобно тому, как появление рентгеновских снимков произвело революцию в диагностике, возможности компьютерной томографии (КТ) подняли диагностику и лечение на приципиально новый уровень.
За счёт прохождения рентгеновских лучей под разными ракурсами, использованию высоко-чувствительных детекторов и сложного программного обеспечения компьютерные томографы могут создавать трехмерные модели любых элементов зубочелюстной системы.
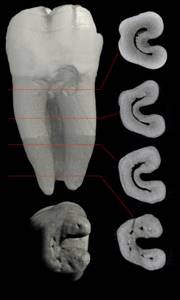
На томограмме можно увеличить любой объект, чтобы внимательно рассмотреть; получить срез изображения, чтобы увидеть «дополнительный» канал; оценить качество пломбировки на всем протяжении канала; обнаружить трещины зубов; выявить очаги хронической инфекции «скрытые» из-за своего размера или расположения.
Компьютерная томограмма необходима для планирования многих видов стоматологического лечения.
Например, перед началом протезирования на имплантатах, томограмма позволяет оценить плотность и количество костной ткани, выбрать оптимальный размер имплантатов, места установки и угол наклона.
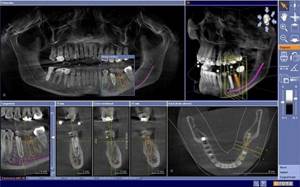
Бывает, что снимок нужно повторить
Рентгеновские снимки нужны не только на этапе диагностики и для контроля в ходе лечения, но и в процессе наблюдения за результатами лечения.
Например, после эндодонтического лечения хронических очагов инфекции или «глубокого» кариеса, врач может назначить повторное рентгенологическое исследование. Это связано с относительной непредсказуемостью результатов лечения и желанием избежать возможных осложнений.
О сложностях эндодонтического лечения читайте в статьях:
- Чем гранулема и киста зуба опасны для Вашего здоровья?
- Почему нельзя дать 100% гарантию на лечение корневых каналов?
Оптимальный выбор методов лучевой диагностики
1. Лечащим врачам, при направлении больных на данные диагностические методы исследования, необходимо учитывать диагностическую эффективность каждой методики при обследовании различных органов и систем и показания к их проведению. (При затруднении с выбором наиболее информативного метода диагностики рекомендована консультация со специалистами кабинетов КТ/МРТ.)
2. Все исследования проводятся строго при наличии клинических показаний, либо при сомнительных данных других методик (УЗИ, КТ, МРТ, сцинтиграфия и др.), подготовке к оперативным вмешательствам, контроле проводимого лечения (в том числе ответ на проводимую химиотерапию). 3. Окончательное решение о проведении исследования принимает врач–рентгенолог кабинета КТ/МРТ, он же определяет необходимые методики и объём проводимого исследования (в том числе, выполнение исследования с использованием контрастных веществ). 4. При проведении внутрисосудистых контрастных исследований с применением рентгеноконтрастных веществ
обязательным является заполнение направления информированного согласия пациента
на исследование установленной формы.
В настоящее время в лечебных учреждениях используются следующие методы лучевой диагностики:
1. Рентгенодиагностика традиционная
(рентгенография, рентгеноскопия). Метод основан на регистрации рентгеновского излучения, прошедшего через тело пациента в одной проекции. 2.
Рентгеновская компьютерная томография
(МСКТ/КТ). Метод основан на получения послойных изображений в аксиальной проекции с дальнейшими трёхмерными и мультипланарными реконструкциями. 3.
Магнитно-резонансная томография
(МРТ). Метод получения послойных и объёмных изображений основан на явлении ядерного магнитного резонанса. 4.
Ультразвуковая диагностика
(УЗД). Метод получения послойных изображений основан на изучении отражения ультразвуковых волн от тканей.
По способности вызывать ионизацию тканей методы лучевой диагностики делятся на ионизирующие (КТ, рентгеновские и радионуклидные исследования) и неионизирующие (УЗИ, МРТ).
Выбирая для решения конкретной клинической задачи тот или иной метод диагностики, врач должен опираться на следующие критерии:
1. Информативность метода. Диагностика не должна идти от простого к сложному, необходимо сразу выбирать наиболее информативные методы. 2. Вредность для пациента. Во всех случаях применения рентгеновского (ионизирующего) или инвазивного исследования должно быть серьёзное обоснование. Рентгеновское исследование должно быть заменено на радиационно безопасное УЗИ в случаях сопоставимости методов. 3. Экономические затраты. Ценность метода прямо пропорциональна его информативности и обратно пропорциональна вреду и стоимости. Применение дорогостоящих технологий МРТ и МСКТ оправдано только при строгом клиническом обосновании. 4. Доступность метода.
Заболевания центральной нервной системы
Лучевая диагностика патологии позвоночника и спинного мозга
Позвоночник первично исследуют методом рентгенографии (стандартная спондилография в двух проекциях). При необходимости уточнения естественной подвижности в позвоночных сегментах выполняют функциональные снимки.
Противопоказаниями для функциональных проб являются:
· Неврологический дефицит (двигательные и чувствительные нарушения). · Костные повреждения:
В диагностике патологии шейного отдела позвоночника с наличием мозговой симптоматики или пирамидных нарушений необходимо исследование кровотока артерий головы в области шеи — дуплексное УЗИ и МР-ангиография. Для определения типа и величины деформации позвоночника проводится спондилография. МРТ рекомендуется при подозрении на миелопатию. В диагностике дегенеративно-дистрофических заболеваний (остеохондроз, спондилёз, спондилартроз ) основной метод визуализации – рентгенография. КТ и МРТ не должны применяться для диагностики указанной патологии. МРТ — «золотой стандарт» для исследования межпозвонковых дисков -применяется в диагностике грыж межпозвонкового диска. В поясничном отделе допустимо (при невозможности МРТ) применение КТ для выявления грыж. В шейном и грудном отделах применение КТ для выявления грыжи межпозвонкового диска не показано из-за низкой информативности. МРТ-метод выбора в дифференциальной диагностике послеоперационных фиброзных изменений от рецидива грыжи, причем применение контрастирования повышает точность. КТ/МРТ – методы диагностики стенозов позвоночного канала. Методом выбора для исследования связок, нервных корешков, структур позвоночного канала является МРТ. МРТ –«золотой стандарт» диагностики поражений спинного мозга любого генеза. КТ не применяют для обзорного исследования отделов позвоночника. КТ назначается строго учитывая локализацию изменений в ограниченном числе сегментов позвоночника и изменений паравертебральных мягких тканей исследуемой зоны. В диагностике опухолей позвоночника при выявлении на спондилограммах изменений, подозрительных на опухоль, применяют КТ и МРТ для уточнения выявленного поражения и стадирования опухоли.
В диагностике воспалительных заболеваний
(специфические и неспецифические спондилиты) позвоночника необходимо комплексное лучевое исследование: рентгенография, КТ, МРТ с учётом информативности и показаний для каждого метода в зависимости от стадии и локализации заболевания.
В диагностике туберкулёзного спондилита
(спондилитов другой этиологии) необходимо комплексное применение лучевых методов. Первично должны быть выполнены рентгенография и МРТ.
Традиционные рентгенотомографические методы эффективны в развёрнутой стадии заболевания. МРТ информативна уже на ранних фазах спондилита и метод выбора для выявления причин неврологических нарушений. КТ применяется дополнительно после выполнения рентгенографии и МРТ в качестве метода, уточняющего характер патологических изменений.
КТ и МРТ эти методы не конкурирующие, а дополняющие друг друга.
В качестве первичного метода диагностики поражений головного мозга возможно применение КТ.
Внутривенное контрастирование повышает точность диагностики. МРТ первично рекомендуется в выявлении изменений в задней черепной ямке, стволовых и срединных структурах при наличии соответствующей неврологической симптоматики. КТ более информативна для диагностики костных поражений черепа, внутричерепных обызвествлений, свежего внутричерепного кровоизлияния.
Черепно-мозговая травма (ЧМТ)
Пациентам с черепно-мозговой травмой в первую очередь проводится КТ как наиболее эффективный метод диагностики повреждений костных структур основания черепа, головного мозга, его оболочек и сосудов. При тяжелой ЧМТ выполняют КТ по срочным показаниям.
Показания к КТ при ЧМТ:
1. Наличие очаговой неврологической симптоматики. 2. Нарушения сознания. 3. Проникающие повреждения. 4. Вдавленные переломы черепа. 5. Выявление крови при люмбальной пункции. 6. Нарастающая симптоматика в первые дни после травмы. 7. Механизм травмы, характерный для повреждения головного мозга.
МРТ
применяют в диагностике ушибов головного мозга, подострых и хронических кровоизлияний (с 3-х суток и позднее после травмы), диффузно-аксональных повреждений (ДАП). МРТ наиболее информативный метод визуализации отёка головного мозга, ДАП у больных, находящихся в коме. Традиционная краниография информативна в диагностировании переломов костей свода черепа. Рентгенография может не выполняться после проведения КТ, при которой выявлены костные повреждения или показания для экстренной операции.
Опухоли головного мозга
Ни один из методов лучевой диагностики не является всеобъемлющим для диагностики опухоли. Требуется, как правило, комплексное исследование – КТ и МРТ. Для повышения информативности исследования и дифференциальной диагностики требуется контрастное усиление йодсодержащим или парамагнитным контрастным средством. Установление томографическими методами вероятного гистологического строения опухоли не всегда возможно. В диагностике опухолей задней черепной ямки, гипофиза первично рекомендуется МРТ. В качестве послеоперационного контроля радикальности удаления опухоли рекомендовано МРТ с контрастированием.
Метастазы в головном мозге
В диагностике метастазов информативны МРТ и КТ с контрастированием. При выявлении одиночного объёмного образования, подозрительного на метастаз, при отсутствии данных за первичную злокачественную опухоль, требуется комплексное обследование, направленное на поиск первичной опухоли.
Опухоли черепно-мозговых нервов
Метод выбора при подозрении на невриному – МРТ. При МРТ визуализируются слуховые (VII-VIII раздельно не дифференцируются) и, не всегда, тройничные нервы (V пара). Для выявления деструкции пирамиды височной кости дополнительно – КТ.
Сосудистые заболевания
При острых нарушениях мозгового кровообращения (ОНМК) любого типа первично показана КТ (дифференциальная диагностика геморрагического и ишемического инсульта). Это принципиально, т.к. при ОНМК по ишемическому и геморрагическому типу лечение различное. КТ выявляет минимальные кровоизлияния немедленно после образования, поэтому при клинической картине ОНМК и отсутствии на томограммах изменений, характерных для геморрагического инсульта, предполагается ишемический инсульт (ИИ). МРТ более чувствительна в диагностике ишемических поражений мозга независимо от стадии заболевания. МРТ -метод выбора для выявления стволовых, мелких лакунарных инфарктов и ишемических очагов, локализующихся в задней черепной ямке (хуже определяемых при КТ). Использование КТ или МРТ зависит от момента начала инсульта, т.е. сроки выявления ишемического поражения мозга имеют первостепенное значение для выбора метода визуализации. В острой стадии развития ишемического инсульта (до 6 часов) повреждение мозговой ткани на нативной КТ определить невозможно. В этот период с целью уточняющей диагностики ишемического инсульта и дифференциации зон необратимого/обратимого повреждения мозговой ткани необходимо проведение перфузионной КТ (при отсутствии КТ-признаков геморрагического инсульта). Кроме того, перфузионная КТ позволяет определить степень снижения мозгового кровотока при ишемическом инсульте. При невозможности перфузионной КТ показана МРТ с оценкой диффузии (МРТ-ДВИ) и состояния интракраниальных артерий (МРА). В первые сутки заболевания МРТ-ДВИ более информативна, чем нативная КТ. В период с начала вторых суток до 8 суток от начала заболевания информативны как КТ, так и МРТ. Повторные КТ/МРТ не применяют для наблюдения за течением заболевания в процессе лечения. Однако КТ рекомендуется для диагностики осложнений инсульта (объёмное воздействие, вторичное кровоизлияние, развитие гидроцефалии).
При подозрении на острое внутричерепное кровоизлияние первично показана КТ
Выявляемость субарахноидальных кровоизлияний (САК) при КТ наиболее максимальна в первые сутки, затем она постоянно снижается и через 1-2 недели признаки кровоизлияния практически не определяются. КТ-ангиография значительно повышает эффективность выявления локализации и причины нетравматического кровоизлияния, однако наличие кровоизлияния затрудняет обнаружение малых артериальных аневризм. МРТ-диагностика внутримозговых и субарахноидальных кровоизлияний в первые сутки затруднительна. В подострой (3-14 день) и хронической стадиях (больше 14 дней) МРТ высоко информативна.
В диагностике вариантов и пороков развития сосудов головного мозга
, в т.ч. артериальных аневризм и сосудистых мальформаций – первично рекомендуется МРТ в сочетании с МР-ангиографией. КТ-ангиография – метод уточняющей диагностики, особенно при неубедительных данных МРТ. В сомнительных случаях и при планировании оперативного лечения выполняется церебральная ангиография. Для исследования экстракраниальных сосудов (ветви дуги аорты) первично применяют дуплексное УЗ-исследование. Уточняющими методами выявленных патологических изменений являются МРА и КТА.
Воспалительные заболевания (абсцесс, менингит) — МРТ или КТ с контрастированием
Вирусные инфекции
(энцефалиты) МРТ –метод выбора.
Паразитарные инфекции мозга
– КТ. При подозрении на паразитарное поражение мозга необходимо дополнительно КТ-исследование грудной клетки и брюшной полости (диагностика легких и печени).
Демиелинизирующие заболевания
(рассеянный склероз и др.) МРТ – метод выбора + контрастирование
Эпилепсия
— МРТ и/или КТ.
Гидроцефалия
— МРТ или КТ
Дегенеративные и метаболические заболевания
— МРТ и КТ.
Заболевания головы и шеиЗаболевания околоносовых пазух.
Для визуализации околоносовых пазух первичный метод – рентгенография. При хронических атипично протекающих синуситах, а также при невозможности эндоскопического осмотра, с целью уточнения характера выявленных изменений и дифференциальной диагностики применяют КТ. МРТ для уточняющей диагностики.
Показания для КТ
· Хронический атипично протекающий риносинусит. · Диагностика вариантов развития пазух. · Определение распространенности патологического процесса. · Оценка состояния глубоких мягкотканных структур. · Осложнения риносинусита (субпериостальный абсцесс, остеомиелит костей черепа и др.). · Полипы и полипоз полости носа и околоносовых пазух. · Гранулёматоз Вегенера. · Опухоли околоносовых пазух. · Планирование хирургического и/или лучевого лечения.
Показания для МРТ
· Для выявления интракраниального и интраорбитального осложнения и распространения синусита. · В дифференциальной диагностике грибкового процесса от воспаления другой этиологии. · Дополняет КТ в комплексной диагностике и оценке распространённости опухолей.
Заболевания глаза
В диагностике заболеваний и повреждений глаза и глазницы применяют УЗИ, КТ и МРТ. УЗИ и МРТ – методы выбора для выявления отслойки сетчатки. Кроме того, УЗИ применяют в диагностике гемофтальма и внутриорбитальных инородных тел. КТ и МРТ показаны в диагностике опухолей и воспалительных процессов. КТ дополняет МРТ в выявлении обызвествлений и костно-деструктивных изменений. МРТ используют для диагностики неметаллических инородных тел глаза, подострых и хронических кровоизлияний (8-21 сутки). МРТ противопоказана при металлических инородных телах в орбите.
Основные показания для КТ и МРТ
· Сосудистые опухоли орбиты – КТ с контрастированием. МРТ для уточнения. · Дермоид и эпидермоид орбиты – КТ. МРТ для уточнения. · Идиопатическая псевдоопухоль орбиты – МРТ. · Опухоли зрительного нерва – МРТ. КТ для уточнения. · Неврит зрительного нерва – МРТ метод выбора. · Меланома глазного яблока – первично УЗИ. МРТ для уточнения. · Ретинобластома –комплексное МРТ/КТ -исследование. · Опухоли слёзной железы – КТ. МРТ для стадирования злокачественной опухоли. · Лимфопролиферативные заболевания глазницы -МРТ. · Абсцесс орбиты – МРТ, особенно при подозрении на внутримозговые осложнения (МРТ), КТ для оценки костных изменений стенок глазницы. · Травма глаза – КТ метод выбора: определение повреждений стенок глазницы, выявление инородных тел, острых внутриглазничных кровоизлияний.
Заболевания мягких тканей шеи
УЗИ –первичный метод визуализации кист, воспалительных изменений и лимфатических узлов (в т.ч. непальпируемых). При неубедительных УЗ-данных показана КТ. МРТ с контрастом –метод выбора для выявления и оценки распространённости опухолевого процесса. КТ с контрастом при невозможности выполнения МРТ.
Заболевания уха
При аномалиях развития и болезнях среднего и внутреннего уха метод выбора –КТ. Специальные рентгенографические укладки по Шулеру, Майеру, Стенверсу при возможности выполнения КТ второстепенны по информативности. При подозрении на перелом височной кости метод выбора -КТ. Для диагностики внутричерепных осложнений заболеваний среднего уха показана и МРТ. МРТ рекомендуется для выявления поражения вестибуло-кохлеарных нервов у больных с нейросенсорной тугоухостью.
Заболевания глотки и гортани
Для уточнения распространенности опухолевого или воспалительного процесса, оценки регионарных лимфатических узлов и получения дополнительной информации -МРТ или КТ с контрастом. В лучевой диагностике заболеваний гортани первоначально рекомендуется выполнить боковую рентгенограмму шеи и линейную томографию гортани. Эта методика достаточно информативна, особенно для диагностики подсвязочных стенозов гортани и стенозов трахеи.
Воспалительные заболевания челюстей
Лучевая диагностика остеомиелита зависит от стадии. В острую стадию рентгеновская картина негативна. При УЗИ в этот период возможно выявление скопления гноя под надкостницей и в мягких тканях. Первые рентгенологические признаки появляются через 10-14 дней от начала заболевания. В подострой и хронической стадиях проводят рентгенографические исследования, при необходимости КТ.
Новообразования челюстей
В диагностике одонтогенных и неодонтогенных кист и доброкачественных опухолей первично показаны рентгенограммы; при необходимости дополнительно используют КТ.
Гемангиома
(в мягких тканях или внутри кости) выявляется рентгенографически, КТ и КТА применяют для определения её распространённости. Рентгенография –основной метод диагностики фиброзной дисплазии.
Злокачественные опухоли (рак, саркома, метастазы)
–основные методы рентгенография и КТ. МРТ позволяет выявить рак слизистой оболочки верхнечелюстной пазухи на ранней стадии (до появления костной деструкции) и на поздней стадии дополняет КТ в оценке распространённости процесса. В диагностике рецидивов применяют комплексное рентгенологическое исследование: рентгенография, КТ и МРТ.
Заболевания слюнных желез
Лучевая диагностика заболеваний слюнных желез основывается на применении УЗИ (в первую очередь) и сиалографии. При осложнениях и подозрении на злокачественное поражение применяют МРТ.
Заболевания височно-нижнечелюстного сустава (ВНЧС)
В лучевой диагностике заболеваний ВНЧС (деформирующий артроз, артрит) применяют рентгенографию, КТ и МРТ. МРТ–метод выбора в диагностике функциональных нарушений ВНЧС.
Травмы челюстно-лицевой области (ЧЛО)
1. Больным с изолированными повреждениями лицевого скелета показана рентгенография в стандартных и/или специальных укладках. 2. Для поиска рентгеноконтрастных (металлосодержащих) инородных тел ЧЛО первично показана рентгенография. 3. КТ – метод выбора для уточнения локализации инородного тела по отношению к структурам орбиты. 4. КТ показана в случаях внутричерепных инородных тел. 5. КТ — метод выбора при множественной и комбинированной травме, сложных случаях. 6. КТ показана при огнестрельных и взрывных повреждениях лицевого скелета. 7. КТ показана при выборе тактики лечения и планировании пластических операций.
Смирнов В.В
. — к.м.н, врач высшей квалификацинной категории.
Саввова М.В.
— врач высшей квалификацинной категории.