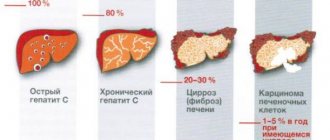
Заболевания печени встречаются в любом возрасте. Они бывают врожденными или приобретаются в процессе жизни. Очень важно диагностировать их на ранней стадии. Компьютерная томография печени является очень надежным и достоверным методом диагностики заболеваний органа.
Показанием для проведения КТ печени является:
- Предоперационное исследование.
- Подозрение на опухолевые образования, а также их диагностика.
- Выявление последствий травмы.
- Диагностика осложнений после операции: гематом, абсцессов и других.
- Подозрение на поражения сосудов органа.
- Если невозможно провести УЗИ при избыточном жире в области исследования.
Что такое УЗИ печени – краткая характеристика
УЗИ
печени представляет собой исследование органа при помощи ультразвуковых волн, испускаемых и воспринимаемых специальными аппаратами, которые называются УЗИ-сканерами. Суть исследования заключается в том, что ультразвуковая волна с частотой колебаний более 20 000 Гц способна проникать в ткани на небольшую глубину, проходить через них, и далее часть волн поглощается клетками, а другая часть отражается с преломлением или без него. Именно такие отраженные волны приходят обратно к датчику УЗИ-сканера, улавливаются им, переводятся в электрические импульсы и создают картинку на мониторе. Врач же на мониторе видит изображение органа, создаваемое отраженными и преломленными ультразвуковыми волнами, прошедшими через толщу тканей.
Для получения УЗИ-изображения на мониторе используется один датчик, который одновременно и испускает, и улавливает ультразвуковые волны. Чтобы оценить состояние различных органов, необходимо использовать датчики, испускающие волны различной частоты, проникающие на разную глубину.
С целью проведения УЗИ печени
используют датчики с различными частотами испускаемых ультразвуковых волн, так как это необходимо для наилучшей визуализации органа и выявления его патологии. Так, в настоящее время для УЗИ печени используют датчики 3,5 – 5 МГц, которые дают возможность увидеть объекты диаметром 1 – 3 мм. Датчики с частотой 3,5 МГц позволяют получать изображения тканей и органов, находящихся на глубине 12 – 28 см от поверхности датчика. Именно поэтому такие датчики (3,5 МГц) применяют для обследования взрослых пациентов нормального и тучного телосложения. А датчики с частотой 5 МГц дают изображение объектов, расположенных на глубине 4 – 15 см от поверхности датчика. Поэтому датчики 5 МГц используют для проведения УЗИ печени у подростков и худеньких пациентов.
Изображение, полученное при помощи отраженных ультразвуковых волн на мониторе, позволяет оценить размеры, структуру, расположение печени и ее частей, выявить наличие в ней различных дополнительных образований (кист, опухолей и др.), воспалительных изменений и т.д. По внешнему виду, размерам, структуре органа, наличию в печени воспалений или дополнительных образований, а также состоянию окружающих тканей, лимфатических и кровеносных сосудов врач может диагностировать различные патологии, такие, как гепатиты, цирроз, гепатоз, кисты, гемангиомы, аденомы, рак, метастазы печени.
УЗИ печени – это безболезненное, безопасное, не дискомфортное, но информативное исследование, которое легко переносится пациентами, так как для его проведения врач не должен вводить какие-либо инструменты в различные части тела. Поскольку УЗИ является безопасным, не доставляющим дискомфорта и хорошо переносимым методом обследования, то его можно проводить без каких-либо ограничений беременным женщинам, детям и пожилым людям.
УЗИ печени может проводиться и для диагностики
имеющейся патологии органа, и в качестве одного из методов профилактического обследования. С целью диагностики УЗИ печени назначается, когда у человека имеются какие-либо симптомы, свидетельствующие о печеночной патологии, такие, как боли в области эпигастрия (в середине живота, между ребрами), справа или слева под ребрами, желтушность кожного покрова или склер глаз, необъяснимый зуд кожи, повышенная температура тела, а также высокие уровни амилазы и билирубина в крови. Кроме того, для диагностики повреждений печени УЗИ назначается, когда имела место травма живота. В обязательном порядке УЗИ печени проводится с определенной периодичностью при уже выявленных заболеваниях печени для оценки состояния органа и контроля за течением заболевания, а также выявления эффективности проводимой терапии.
В качестве одного из методов профилактического обследования УЗИ обычно проводится один раз в год. С профилактической целью проведение УЗИ особенно рекомендовано людям, у которых имеется высокий риск развития заболеваний печени, например, вследствие злоупотребления алкоголем, приема токсичных лекарственных препаратов и т.д.
Некоторые аспекты диагностики фокальной нодулярной гиперплазии печени (фибронодулярной гиперплазии)
УЗИ сканер HS50
Доступная эффективность.
Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Еще сравнительно недавно фокальная нодулярная гиперплазия печени (ФНГ) относилась к редким (3%) объемным образованиям печени. Однако, учитывая применение современных методов визуализации, в настоящее время ФНГ занимает 3-е место среди доброкачественных образований печени после гемангиомы и аденомы [8, 10, 14].
Согласно морфологической классификации опухолей печени, ФНГ относится к опухолеподобным процессам и характеризуется гиперплазией печеночной паренхимы, разделенной на узлы фиброзными прослойками в виде звездчатого рубца [14]. Гиперпластические узлы без четких границ переходят в окружающую ткань, не сдавливая ее. Опухоль состоит из гепатоцитов, элементов желчных протоков, купферовских клеток и фиброзной ткани.
Происхождение гиперпластических узлов не совсем ясно. Не исключено, что составной их частью является доброкачественная опухоль — аденома, для которой характерно наличие соединительнотканной капсулы. Подобные узлы регенераторнорепаративного характера могут встретиться и в плотной цирротически измененной печени, подвергшейся субмассивному некрозу. По мнению некоторых авторов, сущность процесса заключается в том, что на месте полной гибели паренхимы отмечается запустение сосудистой системы с исчезновением сети аргирофильных волокон и развитием фиброзной соединительной ткани. Наряду с этим из сохранившихся остатков паренхимы могут образовываться новые узлы с характерными для них особенностями [8, 10, 14]. Считается, что ФНГ является реакцией гепатоцитов на локальные сосудистые мальформации (врожденные или приобретенные). Местные изменения кровотока ведут к появлению участков паренхимы с повышенным артериальным кровоснабжением и гиперплазии клеток печени.
ФНГ развивается в любом возрасте, одинаково часто у лиц разного пола. В то же время имеются данные о том, что подобные новообразования чаще диагностируются у женщин (в 82,2% случаев) [10, 17].
ФНГ встречается у 66,7% пациентов моложе 40 лет, в печени без гепатита и цирроза — у 83,3% [8, 9, 14, 17], в 57,7% случаев ФНГ расположена подкапсульно, в 33,7% — внутрипеченочно [9, 10, 17].
Макроскопически очаговая узловая гиперплазия представляет собой мягкоэластичный, четко ограниченный, иногда инкапсулированный узел серовато-коричневого цвета размером от 0,5 до 6 см. Узлы могут быть как одиночными, так и множественными и располагаться в периферических отделах правой (чаще) и левой доли. Иногда узлы заметно выбухают на поверхности печени, в редких случаях они имеют ножку. Узлы имеют дольчатую структуру с наличием фиброзных прослоек, отходящих, как правило, от центрально расположенного рубца.
При микроскопическом исследовании узлов определяют нормальные гепатоциты, содержащие гликоген и формирующие трабекулярные структуры. Местами наблюдается полиморфизм величины и формы зрелых гепатоцитов, они образуют синцитий. В центре печеночной доли, как правило, располагается центральная вена, имеются синусоиды, выстланные купферовскими клетками (звездчатые ретикулоэндотелиоциты). Портальные прослойки сформированы правильно, достаточно деликатны. В зоне звездчатого рубца и по ходу стромы располагаются сосуды. Сосу дис тый компонент весьма разнообразен как по содержанию (венозные, толстостенные артериальные сосуды с миксоматозной дегенерацией среднего слоя), так и по форме (гемангиоматоз). По ходу портальных септ определяются пролиферирующие желчные протоки, единичные мелкие узлы регенерации и лимфоплазмоцитарные инфильтраты. Эти признаки служат основными дифференциально-диагностическими критериями, позволяющими отличить ФНГ от печеночно-клеточной аденомы [17].
Выделяют 2 типа ФНГ: классическая и неклассическая. При классическом типе выделяют все 3 признака: аномальная нодулярная структура, извилистые толстостенные сосуды, гиперплазия желчных протоков. Центральный рубец присутствует в 65% наблюдений. Он всегда содержит измененные сосуды разного калибра: большие извилистые артерии с гипертрофией интимы и медии, крупные и мелкие вены, капилляры. При неклассическом типе отсутствует один из двух признаков (нодулярная структура или измененные сосуды), но гиперплазия протоков есть всегда. Централь ный рубец отсутствует. В свою очередь неклассический тип делится на 3 подтипа: телеангиэктатический (склонный к кровотечениям), аденоматозный и ФНГ с клеточной атипией.
Опухоль в большинстве случаев (66,7-80,8% пациентов) не проявляет себя клинически и может быть случайно обнаружена при проведении ультразвукового исследования (УЗИ) по иному поводу [18]. Специфичные лабораторные симптомы отсутствуют. ФНГ не озлокачествляется и край не редко вызывает осложнения в виде внутрибрюшного кровотечения.
Ультразвуковая картина ФНГ
Так, при УЗИ в В-режиме вид ФНГ неспецифичен и вариабелен. Чаще всего ФНГ печени выглядит как единичное очаговое образование с нечеткими или четкими, ровными или неровными контурами, несколько неоднородное по своей внутренней структуре, без капсулы. В 80% случаев (рис. 1) очаг изоэхогенный или гипоэхогенный [3, 8, 9, 11-14].
Рис. 1.
Ультразвуковая картина ФНГ печени.
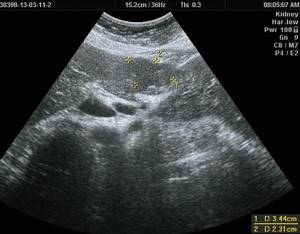
а)
В-режим. В IV сегменте печени, выходя на контур печени, деформируя его, визуализируется тканевой плотности гипоэхогенное, несколько неоднородное по эхоструктуре образование размерами 50 х 40 мм, неправильной формы, с четкими ровными контурами.
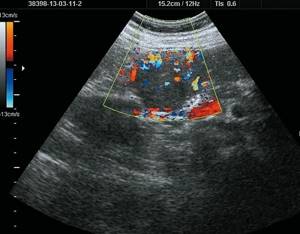
б)
В режиме ЦДК выраженный кровоток в виде «баскетбольной корзинки», определяется «питающая» артерия.
Использование режима цветового допплеровского картирования (ЦДК) выявляет высокую степень кровоснабжения образования (гиперваскулярное, с активным пульсирующим внутренним кровотоком). Типичным признаком ФНГ является «питающая» артерия. В очаге определяются множественные сосуды, которые имеют типичную картину «баскетбольной корзины» или «колеса со спицами», характерную для ФНГ, обусловленную расходящимися от центра к периферии артериями. При допплерографии определяются артериальные сосуды в центре опухоли (с высокой скоростью: систолическая скорость 0,71 м/с, средняя систолическая скорость 0,33 м/с (20,0 ± 11,3 см/с), высокая диастолическая скорость, низкий индекс допплеровской перфузии печени, низкий пульсационный индекс 0,9 ± 0,35) и венозные по периферии [1, 2, 5 10, 14, 15]. Соотношение вен и артерий внутри образований 33 и 44% соответственно.
Для ФНГ характерно отсутствие артериовенозного шунтирования внутри опухоли, обычно кровоснабжение идет одной артерией.
При двухфазной динамической контрастной эхографии типичными признаками являются выраженная васкуляризация образования и быстрое контрастное усиление в раннюю артериальную фазу. В венозную паренхиматозную фазу контрастирования структура образования становится изо- или гиперэхогенной. Центральный рубец остается гипоэхогенным в артериальную и портальную фазы. Сохранение усиления в портальную и паренхиматозную фазы не характерно для метастазов и аденом, что является важным моментом в дифференциальной диагностике [3, 11, 16].
По данным некоторых авторов, чувствительность УЗИ в серошкальном режиме в диагностике ФНГ составляет 93,5%, чувствительность УЗИ с контрастом в диагностике ФНГ достигает 96% [11].
КТ фокальной узловой гиперплазии
На нативных компьютерных томограммах ФНГ представлена негомогенным (иногда гомогенным) образованием гиподенсной (пониженной) плотности (по данным некоторых авторов, гиподенсное у 69% пациентов) или изоденсным с зоной очень низкой плотности в центре (центральный рубец выявляется у 80% пациентов, как зона очень низкой плотности в центре) [9,10, 12, 14].
При нативном исследовании ФНГ может быть неотличима от гемангиомы печени: ФНГ гиподенсна, как и гемангиома, а зона пониженной плотности в узле может иметь звездчатый вид и ошибочно трактоваться как «гиалиновая щель» [9, 10, 17].
После контрастирования образование активно накапливает контраст в артериальную фазу (у 71-96% пациентов), становится гиперденсным при сравнении с окружающей тканью.
Контрастирование равномерно, за исключением зоны центрального рубца, после контрастного «усиления» рубец становится более гиперденсным. В отличие от гемангиомы, гиперконтрастные лакуны которой хотя и могут иметь высокую интенсивность, сравнимую с аортой, узел ФНГ буквально «заливает» контрастом всю площадь, хотя и не совсем равномерно, кроме центрального рубца. В венозную фазу гиперконтрастность сохраняется [9, 12, 14, 17, 18]. По данным других авторов, в венозную фазу в 53,3% случаев образование становится гомогенным и в 73,3% — изоденсным [18].
В позднюю (отсроченную) фазу контрастирования через 4-5 мин после введения контраста центральный рубец ФНГ интенсивно накапливает контрастное вещество и становится особенно хорошо заметен. Сам же узел ФНГ становится гиподенсным по отношению к паренхиме печени (в отличие от гемангиомы, которая на отсроченных сканах гиперденсна) [9, 12, 14, 17, 18].
Чувствительность КТ с контрастом в диагностике узловой гиперплазии достигает 80-100% [17, 18].
МРТ фокальной узловой гиперплазии
При МРТ на Т1- и Т2-взвешенных изображениях данная опухоль проявляется как гомогенное (у 66,7-94% пациентов), иногда неправильной формы, с нечеткими неровными контурами изоинтенсивное образование по сравнению с неизмененной паренхимой. В центре указанного образования визуа лизируется низкоинтенсивная структура линейной формы — соединительнотканный рубец. На Т1-взвешенных изображениях центральный рубец гипоинтенсивный, однако на Т2-взвешенных изображениях центральный рубец дает сильный сигнал — это объясняется тем, что рубец состоит из богато васкуляризированной молодой соединительной ткани [7-10, 12, 14, 17, 18].
Контрастное «усиление» при МРТ имеет такой же, как и при КТ, механизм накопления контраста. При контрастировании отмечается гомогенное усиление образования в раннюю фазу (25 с), кроме соединительнотканного рубца, и только позднее, после 45 с, центральный рубец дает на Т1взвешенных изображениях сильный сигнал. При отсроченном исследовании с контрастированием интенсивность сигнала от образования снижается с усилением контрастирования соединительнотканного рубца. Центральный рубец патогномоничен для ФНГ. Точность МРТ с контрастом в диагностике гиперплазии составляет 80-100% [7-10, 12, 14, 17, 18].
Ангиография узловой гиперплазии
Образование гиперсосудистое, гомогенное, контрастирование, выраженное в артериальную фазу [1, 2, 14]. Чувствительность ангиографии в диагностике узловой гиперплазии в пределах 82-97,3% [1, 2, 14].
Дифференциальная диагностика проводится с аденомой печени (рис. 2), а также с метастазами печени (рис. 3).
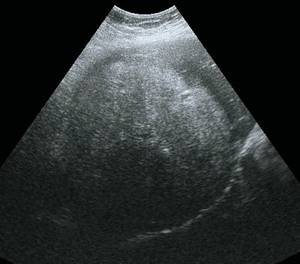
Рис. 2.
Ультразвуковая картина аденомы печени.
а)
В-режим. Объемное образование VI-VII сегмента правой доли печени, гетерогенное, преимущественно повышенной эхогенности, с мелкими гипоэхогенными зонами, с ровными четкими контурами, гипоэхогенным ободком.
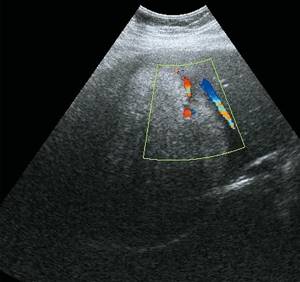
б)
Режим ЦДК. Образование малососудистое, с отсутствием внутреннего кровотока.
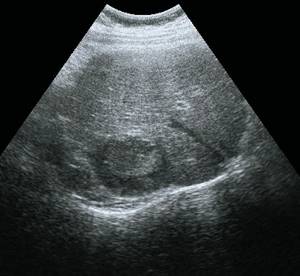
Рис. 3.
Ультразвуковая картина метастаза печени.
а)
В-режим. В заднедиафрагмальных отделах печени визуализируется объемное образование размерами 50 х 37 мм, тканевой плотности, изоэхогенное, неоднородное по эхоструктуре, с выраженным гипоэхогенным ободком.
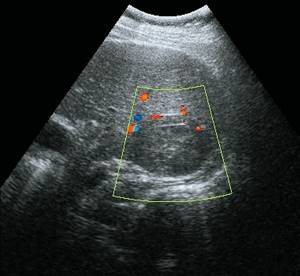
б)
Режим ЦДК. Образование аваскулярное.
Лечение узловой гиперплазии
ФНГ требует динамического наблюдения с использованием радиологических методов [8]. Считая узловую гиперплазию гиперваскулярным образованием, одни авторы считают эффективным лечением данной патологии химиоэмболизацию печеночной артерии [1, 2, 5], другие рекомендуют выполнять оперативное лечение [4, 6].
Клиническое наблюдение 1
Пациентка Г., поступила с диагнозом: хронический гастродуоденит.
При УЗИ выявлено образование в печени (рис. 4).
Рис. 4.
Ультразвуковая картина ФНГ печени у пациентки Г.
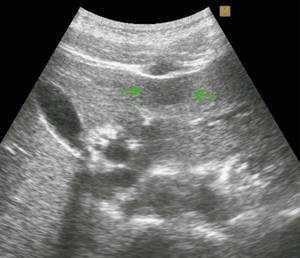
а)
В-режим. В левой доле печени, в III сегменте, подкапсульно визуализируется гипоэхогенное образование размерами 28 х 16 мм, с четкими ровными контурами.
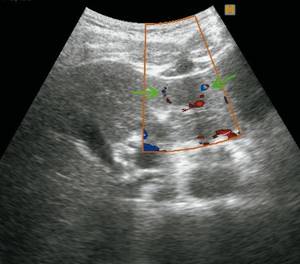
б)
Режим ЦДК. Определяется «питающая» артерия.
Проведенная КТ (рис. 5) подтвердила диагноз ФНГ.
Рис. 5.
Компьютерные томограммы ФНГ печени у пациентки Г.
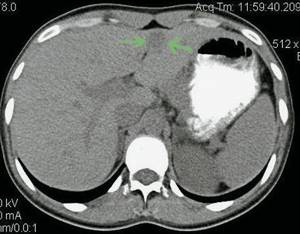
а)
Нативная фаза. В проекции СII-III левой доли печени определяется очаговое образование пониженной плотности, с достаточно плотным контуром, размерами 27 х 15 мм.
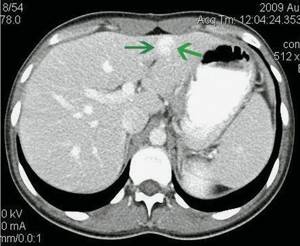
б)
Артериальная фаза. При внутривенном контрастировании в артериальную фазу диффузно интенсивно «в виде вспышки» накапливает контрастное вещество.
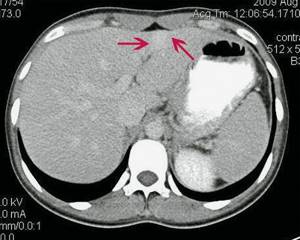
в)
Выделительная фаза. В отсроченную фазу происходит медленное вымывание контраста.
Клиническое наблюдение 2
Пациентка Р. поступила с диагнозом: аксиальная кардиофундальная грыжа пищеводного отдела диафрагмы.
При УЗИ выявлено образование в печени (рис. 6), которое при КТ печени (рис. 7) расценено как ФНГ.
Рис. 6.
Ультразвуковая картина ФНГ печени у пациентки Р.
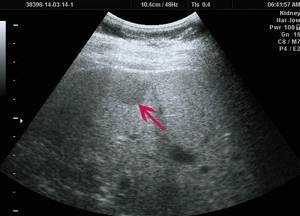
а)
В-режим. В правой доле печени визуализируется гипоэхогенное образование до 20 мм, с четкими ровными контурами.
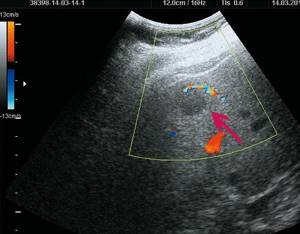
б)
Режим ЦДК. Определяется «питающая» артерия.
Рис. 7.
Компьютерные томограммы ФНГ печени у пациентки Р.
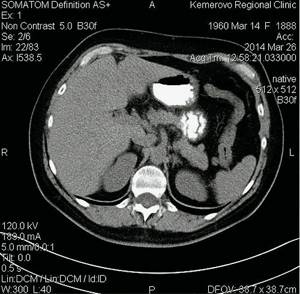
а)
Нативная фаза.
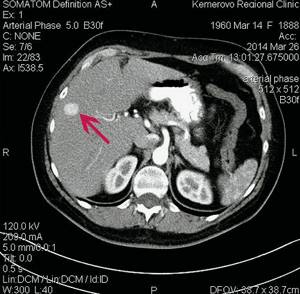
б)
Артериальная фаза.
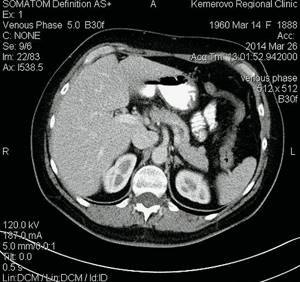
в)
Выделительная фаза.
На границе СVIII/VII округлое образование размерами 15 х 15 х 18 мм, визуализируемое только в артериальную фазу. Заключение: гиперваскулярное образование правой доли печени. КТ-картина ФНГ.
В описанных клинических наблюдениях произведена диагностическая пункция образований под ультразвуковым контролем. Гистологическая верификация: ФНГ печени. Рекомендовано динамическое наблюдение.
Заключение
Таким образом, ФНГ — редко встречающееся заболевание печени, которое выявляется случайно при проведении УЗИ. Обязательным в дифференциально-диагностическом поиске должно быть проведение КТ брюшной полости. Сочетанное применение УЗИ и КТ в некоторых случаях позволяет поставить правильный диагноз и не применять пункционную биопсию или диагностическую лапаротомию. В сомнительных случаях, на наш взгляд, необходимо проведение биопсии образования с последующей гистологической верификацией.
Литература
- Акинфеев В.В., Дударев В.С., Дзюбан В.П., Хоружик С.А., Карман А.В., Ребеко И.В., Жарков В.В., Дорош Д.Д., Русинович В.М., Шавликова Л.А. // Материалы 5-го съезда лучевых диагностов Беларуси. 3-4 ноября 2005 г. Минск, 2005: 316-319.
- Дударев В.С., Аникфеев В.В., Дзюбан В.П., Фрадкин С.З., Машевский А.А., Жарков В.В., Кохнюк В.Т., Ребеко И.В., Дорош Д.Д. Диагностическая и интервенционная радиология при опухолевых заболеваниях печени // Материалы 5-го съезда лучевых диагностов Беларуси. 3-4 ноября 2005 г. Минск, 2005: 327-329.
- Зубарев А.В. Новые возможности ультразвука в диагностике объемных поражений печени и поджелудочной железы // Эхография. 2000; 2: 140-146.
- Ивашкин В.Г. Болезни печени и желчевыводящих путей. М.: М-Вести, 2005. 536 с.
- Кунцевич Г.И., Гаврилин А.В., Вишневский В.А., Бурцева Е.А. Комплексная ультразвуковая диагностика метастатического поражения печени // Ультразвуковая диагностика. 2004; 3: 13-20.
- Коваленко Ю.А., Чжао А.В., Чугунов А.О. Выбор объема оперативного вмешательства при очаговых заболеваниях печени // Анналы хирургической гепатологии. 2009; 14 (4): 79-87.
- Ратников В.А., Лубашев Я.А. Сложности и ошибки диагностики заболеваний печени при использовании комплексной МРТ // Материалы 9-й Российской конференции «Гепатология сегодня». 22-24 марта 2004 г. Москва // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2004; 1 (Приложение № 12): 59.
- Шахиджанова С.В., Шария М.А. Диагностика очаговой узловой гиперплазии печени (данные комплексного обследования — магнитно-резонансная томография, компьютерная томография, ультразвуковое исследование // Вестник рентгенологии и радиологии. 2001; 1: 43-45.
- Attal P., Vilgrain V., Brancatelli G., Paradis V., Terris B., Belghiti J., Taouli B., Menu Y. Telangiectatic focal nodular hyperplasia: US, CT, and MR imaging findings with histopathologic correlation in 13 cases // Radiology. 2003; 228 (2): 465-472.
- Buscarini E., Danesino C., Plauchu H., de Fazio C., Olivieri C., Brambilla G., Menozzi F., Reduzzi L., Blotta P., Gazzaniga P., Pagella F., Grosso M., Pongiglione G., Cappiello J., Zambelli A. High prevalence of hepatic focal nodular hyperplasia in subjects with hereditary hemorrhagic telangiectasia // Ultrasound Med Biol. 2004; 30 (9): 1089-1097.
- Bleuzen A., Tranquart F. Incidental liver lesions: diagnostic value of cadence contrast pulse sequencing (CPS) and SonoVue // Eur Radiol. 2004; 14 (Suppl. 8): 53-62.
- Fabre A., Audet P., Vilgrain V., Nguyen B.N., Valla D., Belghiti J., Degott C. Histologic scoring of liver biopsy in focal nodular hyperplasia with atypical presentation // Hepatology. 2002; 35 (2): 414-420.
- Harvey C.J., Albrecht T. Ultrasound of focal liver lesions // Eur Radiol. 2001; 11: 1578-1593.
- Kehagias D., Moulopoulos L., Antoniou A., Hatziioannou A., Smyrniotis V., Trakadas S., Lahanis S., Vlahos L. Focal nodular hyperplasia: imaging findings // Eur Radiol. 2001; 11 (2): 202-212.
- Kudo M., Tochio H., Zhou P. Differentiation of hepatic tumors by color Doppler imaging: role of the maximum velocity and the pulsatility index of the intratumoral blood flow signal // Intervirology. 2004; 47 (3-5): 154-161.
- Leen E., Moug S.J., Horgan P. Potential impact and utilization of ultrasound contrast media // Eur Radiol. 2004; 14: 16-24.
- Schmitz D., Kohler H.H., Heussel C.P., Lohr H.F., Galle P.R. Lymphoma-simulating presentation of focal nodular hyperplasia (FNH) of the liver // Z Gastroenterol. 2001; 39 (3): 219-224.
- Ye Q., Tang Z., Ma Z., Wu Z., Fan J., Qin L., Wang W. Differential diagnosis between hepatic focal nodular hyperplasia and hepatocellular carcinoma with negative alhpa-fetoprotein // Zhonghua Gan Zang Bing Za Zhi. 2000; 8 (3): 136-138.
УЗИ сканер HS50
Доступная эффективность.
Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Что показывает УЗИ печени
УЗИ печени позволяет оценить размеры, структуру, расположение органа и его частей, наличие в нем каких-либо образований (кист, опухолей, метастазов и т.д.), воспалительных изменений, патологических очагов, травматических повреждений. Кроме того, УЗИ печени дает возможность оценить окружающие ткани, лимфатические и кровеносные сосуды.
Результаты УЗИ позволяют выявлять следующие патологии печени:
- Гепатиты (острый и хронический);
- Цирроз печени;
- Гепатоз (жировая дистрофия печени);
- Патологические очаги в печени (абсцесс, эхинококкоз);
- Доброкачественные новообразования в печени (кисты, опухоли, очаги узловой гиперплазии);
- Злокачественные новообразования в печени (рак или метастазы);
- Изменения структуры и состояния печени, обусловленные заболеваниями сердца и сердечной недостаточностью.
Показания
Рентген печени и желчевыводящей системы помогает увидеть структуру и размеры исследуемых органов. Существует множество компьютерных методов диагностики, такие как МРТ, УЗИ, КТ, но рентгенологические исследования с применением контраста являются наиболее информативными. Способ обследования выбирает врач. Показанием является диагностика таких заболеваний:
- цирроз;
- злокачественные и доброкачественные опухоли;
- дисфункция печени и желчного пузыря;
- нарушение работы желчевыводящих путей.
Противопоказания к УЗИ печени
В принципе, абсолютных противопоказаний к производству УЗИ печени нет, так как это исследование – безопасное и неинвазивное (то есть не предполагающее введение инструментов в какие-либо участки тела). Однако, если на кожном покрове живота и боков имеются ожоги, раны, гнойничковые высыпания или любые повреждения целостности кожи, то УЗИ проводить не рекомендуется, так как давление и скольжение датчика может спровоцировать распространение имеющегося патологического процесса на большую площадь. Поэтому при наличии ран или кожных заболеваний в области живота рекомендуется отложить плановое УЗИ печени до тех пор, пока кожный покров не станет чистым. В случае же, если УЗИ печени необходимо сделать в экстренном порядке, то его проводят, несмотря на повреждения и патологические высыпания кожного покрова живота.
Кроме того, УЗИ печени может быть противопоказано к проведению у женщин в третьем триместре беременности (с 27-ой недели и до родов), так как в этот период значительно увеличившаяся в размерах и потяжелевшая матка сильно давит на все органы брюшной полости и как бы “закрывает” их от УЗИ-сканера, располагаясь непосредственно под брюшной стенкой.
В случаях, когда человека беспокоят резкие боли в животе, вследствие наличия которых он не может принять позу, необходимую для проведения исследования, УЗИ печени также противопоказано.
Желательно отложить проведение УЗИ печени на несколько дней (3 – 5 дней) после проведения фиброгастродуоденоскопии (ФГДС), рентгена желудка с контрастом или лапароскопической операции.
Противопоказания для исследования
Ввиду наличия некоторых ограничений к проведению исследования, компьютерная томография органов брюшной полости не может быть рекомендована ряду пациентов. Так, она абсолютно запрещена беременным женщинам, для которых представляет угрозу в связи с возможным тератогенным воздействием на плод рентгеновских лучей.
Также данный метод диагностики не применяется у людей, страдающих явным ожирением. При массе тела обследуемого более 200 кг процедура не может быть проведена даже на самых современных и мощных КТ-аппаратах. Это противопоказание – не исключительная особенность КТ-сканирования; другие исследования также предусматривают ограничения по весу или толщине жировой складки. Например, УЗИ чаще всего бывает невозможна при весе пациентов около 150 кг, а «средние» модели аппаратов для рентгенографии не предназначены для проведения диагностики у людей с массой тела свыше 100-120 кг.
Подготовка к диагностике
Специальная подготовка к КТ печени с не требуется, если не предполагается дополнение процедуры контрастом. Подготовка к КТ печени с контрастированием не сложная. Она заключается в том, что перед проведением обследования нельзя употреблять пищу.
Подготовка к УЗИ печени
В плановом порядке УЗИ печени желательно проводить после подготовки, которая заключается в воздержании от пищи в течение 8 – 10 часов и профилактике кишечного метеоризма.
УЗИ печени оптимально проводить натощак после 8 – 10-часового голодания. Для обеспечения такого 8 – 10-часового периода голодания следует отнять эти 8 – 10 часов от времени, на которое назначено проведение УЗИ печени, и с этого вычисленного момента не принимать пищу. Допустимо проводить УЗИ печени минимум после 6-часового голодания. Если исследование проводится не утром, а после обеда или вечером, то во избежание слишком длительного голодного периода можно кушать в день исследования подсушенный белый хлеб (сухарики без добавок, соли, усилителей вкуса, ароматизаторов, приправ и т.д.) и пить несладкий чай.
Для устранения и профилактики метеоризма необходимо в течение двух-трех суток перед проведением исследования отказаться от употребления продуктов, способствующих усиленному газообразованию в кишечнике, таких, как газированная вода, взбитые сливки, орехи, макароны, мед, горчица, жирные сорта мяса и рыбы, алкоголь, овощи (капуста, редька, лук, чеснок, болгарский перец и др.), фрукты (дыня, бананы, сладкие яблоки и др.), черный хлеб, молочные продукты, бобовые (горох, фасоль, чечевица и т.д.) и другие виды пищи, содержащие большое количество клетчатки. В течение суток перед исследованием необходимо также отказаться от употребления растительных соков.
Если человек страдает заболеваниями кишечника или других органов пищеварительной системы, то для исключения метеоризма, в качестве подготовки к УЗИ печени, помимо соблюдения диеты, рекомендуется в течение двух-трех суток до проведения исследования принимать лекарственные препараты, устраняющие избыточное газообразование в кишечнике (Карболен по 3 – 9 таблеток в сутки и ферментные средства (Креон, Панзинорм, Мезим и др.) по 3 – 6 таблеток в сутки). Кроме Карболена и ферментных препаратов, для подготовки к УЗИ печени с целью устранения газообразования в кишечнике можно также принимать средства с симетиконом (Эспумизан, Дисфлатил и др.) по 2 капсулы 3 раза в день, или активированный уголь по 2 таблетки 3 раза в сутки. Средства с симетиконом и активированный уголь для устранения метеоризма принимают в течение 2 – 3 суток перед проведением УЗИ печени.
Так как УЗИ печени оптимально проводить на фоне не вздутого и опорожненного кишечника, то вечером накануне исследования нужно выпить мягкое слабительное средство (например, Дюфалак, Мукофальк) или же утром в день производства УЗИ поставить клизму или воспользоваться глицериновыми свечами.
Когда УЗИ печени необходимо провести в экстренном порядке, то его делают безо всякой предварительной подготовки. Но если в ходе экстренного УЗИ были получены неточные данные, то следует через некоторое время провести исследование повторно в плановом порядке с необходимой предварительной подготовкой.
С собой в поликлинику нужно взять бумажные салфетки, туалетную бумагу или полотенце, которыми можно будет стереть гель с живота, наносимый для улучшения качества получаемого на мониторе УЗИ-аппарата изображения. Кроме того, если голод плохо переносится человеком, то с собой можно взять сухой паек, чтобы позавтракать сразу после производства УЗИ.
Если человек постоянно принимает какие-либо лекарственные препараты, то перед проведением УЗИ печени их отменять не нужно.
У детей подготовка к УЗИ печени заключается в воздержании от приема любой пищи и питья (в том числе, воды) в течение трех часов до проведения исследования. Конечно, такая подготовка детей проводится только в тех случаях, когда они спокойно переносят голодание и отсутствие питья.
Как делают УЗИ печени?
УЗИ печени проводится в специально оборудованном кабинете, в котором установлен УЗИ-аппарат, кушетка и зашторены окна. Пациент для производства исследования должен оголить живот, сняв или задрав верхнюю часть одежды, после чего расположиться на кушетке в той позиции, которую укажет врач. Обычно УЗИ печени проводится в положении лежа на спине, реже – лежа на левом боку. В некоторых случаях, когда пациент не может лечь на спину или левый бок, УЗИ печени проводится в положении стоя или сидя.
После принятия необходимой позиции врач наносит специальный гель на кожу живота, который необходим для получения изображения наилучшего качества. Далее врач водит датчиком УЗИ-аппарата по поверхности живота, получая изображение печени с различных ракурсов, что необходимо для детального изучения состояния всех частей и отделов органа. Во время исследования врач обязательно попросит пациента дышать в обычном ритме, а также сделать максимально возможный вдох и выдох. Изображение печени в различные фазы дыхания и на фоне разной интенсивности дыхательных движений позволяет получать наиболее детальную информацию о состоянии органа и его структур. Кроме того, в процессе проведения УЗИ врач может попросить принять какую-либо позу, что также необходимо для комплексной оценки состояния печени или идентификации выявленных патологических изменений.
После завершения изучения состояния печени и производства всех необходимых замеров УЗИ-исследование считается законченным. Врач убирает датчик с поверхности живота, и пациент может одеваться и уходить.
Процедура УЗИ-исследования печени обычно недолгая, и занимает 10 – 20 минут, в зависимости от квалификации врача, типа аппарата УЗИ и массы тела пациента. Чем худее пациент, тем быстрее врач может оценить все параметры состояния печени. У тучных пациентов, напротив, исследование может оказаться более длительным, так как подкожный жировой слой затрудняет визуализацию органа и заставляет рассматривать один и тот же участок по нескольку раз.
Завершив УЗИ-исследование, врач пишет протокол с обязательным заключением, который отдает на руки пациенту.
Норма УЗИ печени
Показатели УЗИ печени
В процессе УЗИ-исследования обязательно определяют размеры, контуры печени, оценивают состояние эхоструктуры (однородная, неоднородная), внутрипеченочных желчных протоков, а также крупных сосудов. Кроме того, выявляют наличие любых включений и образований, нехарактерных для нормальной эхоструктуры печени.
Если говорить более детально, то по результатам УЗИ-печени обязательно оцениваются следующие параметры:
- Форма, контуры и анатомическое строение органа;
- Размеры всей печени и каждой ее доли;
- Структура и эхогенность печени;
- Состояние сосудистого рисунка органа в целом;
- Оценка состояния крупных сосудов и внутрипеченочных желчных протоков;
- Выявление очаговых изменений и патогенных образований;
- Отличение различных патологических изменений друг от друга с предположением, какой именно патологический процесс имеет место в конкретном случае.
В норме основные показатели, оценивающиеся в ходе УЗИ, должны быть следующими:
- Угол нижнего края левой доли печени – менее 45 o ;
- Угол нижнего края правой доли печени – менее 75 o ;
- Косой вертикальный размер правой доли печени – до 150 мм;
- Толщина правой доли печени – до 140 мм;
- Краниокаудальный размер левой доли печени – до 100 мм;
- Толщина левой доли печени – до 80 мм;
- Ширина печени – 230 – 270 мм (23 – 27 см);
- Длина печени – 140 – 200 мм (14 – 20 см);
- Поперечный размер печени – 200 – 225 мм (20 – 22,5 см);
- Воротная вена (измеренная на расстоянии 20 мм от места слияния брыжеечной и селезеночной вен) – 10 – 14 мм;
- Печеночные вены (измеренные на расстоянии 20 мм от устья) – 6 – 10 мм;
- Нижняя полая вена (измеренная на уровне хвостатой доли печени) – 15 – 25 мм;
- Печеночная артерия (измеренная на уровне 20 мм от ворот печени) – 4 – 6 мм;
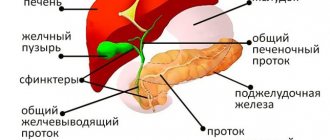
- Долевые желчные протоки – 2 – 3 мм;
- Общий желчный (печеночный) проток – 4 – 6 мм;
- Края печени – в норме ровные и четкие;
- Структура паренхимы – в норме мелкозернистая, однородная, состоящая из множества равномерно распределенных мелких точечных и линейных структур;
- Эхогенность – в норме такая же или немного выше, чем эхогенность коркового вещества почек;
- Звукопроводимость – в норме высокая (ухудшается при диффузных изменениях ткани печени, например, при фиброзах, жировых включениях при гепатозе и др.).
Размеры печени по УЗИ
В норме общая ширина печени составляет 23 – 27 см, длина – 14 – 20 см, а поперечник – 20 – 22,5 см. Толщина левой доли печени не должна превышать 8 см, а правой доли – 14 см. Если размеры печени увеличены, то такое увеличение органа называют гепатомегалией, что свидетельствует о патологии. Понять, о какой именно патологии идет речь в конкретном случае, можно, учтя результаты других параметров УЗИ печени.
Нормальная УЗИ-картина печени
Эхогенность печени в норме равномерная, и составляет нечто среднее между эхогенностью поджелудочной железы (которая выше) и эхогенностью селезенки (которая ниже). Кроме того, эхогенность печени в норме такая же или чуть выше эхогенности коркового вещества почек.
Расшифровка УЗИ печени
О чем говорят изменения различных параметров УЗИ печени
Ниже мы рассмотрим, для каких патологий характерно изменение того или иного параметра УЗИ печени.
Увеличение размеров с однородной мелкозернистой эхоструктурой.
Когда печень имеет большие размеры, но ее структура нормальная и однородная, то это может свидетельствовать о следующих патологиях:
- Сердечная недостаточность. При этом дополнительно по УЗИ будут выявляться расширенные печеночные вены, которые в норме не видны. Диаметр нижней полой вены не изменяется в зависимости от вдоха и выдоха.
- Острый гепатит. Обычно каких-либо других, специфических изменений кроме увеличения размеров органа, при остром гепатите на УЗИ не выявляется. Общая картина вполне нормальная.
- Тропическая гепатомегалия. Дополнительно на УЗИ обнаруживается также значительно увеличенная селезенка (спленомегалия).
- Шистосомоз. Кроме увеличения размеров печени, при данном заболевании на УЗИ видно утолщение воротной вены и ее крупных ветвей, причем их стенки и окружающая ткань очень яркие. В некоторых случаях также видна увеличенная селезеночная вена и сама селезенка. При инфицировании Schistosoma mansoni или Schistosoma japonicum на УЗИ также может определяться фиброз тканей вокруг портальной вены.
Увеличение размеров с неоднородной эхоструктурой.
Увеличенная печень с неоднородной структурой может свидетельствовать о следующих патологиях:
- Если печень увеличена, имеет неоднородную структуру, но в ней не определяются очаговые образования, то это может быть признаком цирроза, хронического гепатита или жирового гепатоза. При данных патологиях на УЗИ, кроме увеличения размеров и неоднородной структуры печени, фиксируется усиление ее эхогенности (гиперэхогенная паренхима) и уменьшение количества видимых ветвей воротной вены. В некоторых случаях значительно снижена звукопроводимость, вследствие чего глубокорасположенные части печени вообще не видны.
- Если печень увеличена, имеет неоднородную эхогенную структуру и в ней видны множественные или единичные очаговые образования любой формы, размера и эхоструктуры, то это является признаком макронодуллярного цирроза, абсцессов, метастазов, лимфомы или гематомы. При макронодуллярном циррозе дополнительно на УЗИ виден измененный сосудистый рисунок, нормальная строма и многочисленные образования разного размера. При абсцессах на УЗИ дополнительно фиксируется повышенная эхогенность и видны множественные или единичные образования с нечеткими контурами. При метастазах на УЗИ дополнительно видны образования различной формы, размеров и эхоструктуры. При лимфоме дополнительно видны множественные гипоэхогенные (светлые) структуры с нечеткими контурами и без дистального акустического усиления. При гематомах на УЗИ видны образования с нечеткими контурами и дистальным акустическим усилением.
Уменьшение размеров печени
может быть характерно для микронодуллярного цирроза печени. При этом на УЗИ дополнительно фиксируется повышение эхогенности и деформация органа вследствие рубцевания (зарастания) воротной и печеночных вен. При этом воротная вена обычно нормальная или спавшаяся внутри печени и увеличенная вне печени. Иногда внутри воротной вены видны многочисленные структуры, представляющие собой тромбы. Микронодуллярный цирроз печени может сочетаться с асцитом (жидкость в брюшной полости), портальной гипертензией (повышенным давлением в воротной вене печени), расширением и варикозом селезеночной вены, а также спленомегалией (увеличением размеров селезенки).
Кистозные образования в печени
могут быть различными, так как провоцируются разными причинами.
Так, в печени на УЗИ может быть видна солитарная киста, представляющая собой анэхогенное (светлое) округлое образование с четкими или неровными контурами и диаметром менее 30 мм. Такие кисты обычно не вызывают каких-либо клинических проявлений и являются врожденными, а потому неопасными. Но, к сожалению, солитарную кисту не всегда можно отличить от паразитарной кисты, поэтому при обнаружении такого образования в печени рекомендуется произвести биопсию.
Также на УЗИ могут выявляться множественные кисты печени, которые обычно имеют вид анэхогенных (светлых) образований различного диаметра с четким контуром и акустическим усилением. Обычно такие множественные кисты представляют собой проявление врожденного поликистоза, и весьма часто сочетаются с кистами в почках, селезенке и поджелудочной железе.
Если кисты осложняются, в них происходят кровоизлияния или нагноение, то на УЗИ такие образования видны, как абсцессы или распадающиеся опухоли.
Наконец, одними из наиболее сложных с точки зрения диагностики являются паразитарные (эхинококковые) кисты, которые формируются вследствие проникновения паразитов в печень. Любая паразитарная киста на УЗИ может иметь различные эхогенные признаки, в зависимости от стадии развития паразита и состояния кистозных стенок и полостей. Так, паразитарная киста может выглядеть, как простое светлое образование с четким контуром и дистальным акустическим усилением, похожее на солитарную кисту. В других случаях киста может иметь двойной контур стенки. В третьих вариантах внутри кистозного образования виден “паразитарный песок” или перегородка, свободно перемещающиеся в полости кисты. В четвертых случаях внутри большой кисты видны множественные мелкие кисты и пузырьки, что обычно говорит о наличии в печени живого паразита. Когда паразит уже погиб, киста может приобретать четкий контур вследствие обызвествления (кальцификации) ее стенок.
Одиночное солидное образование в печени
может представлять собой гемангиому, абсцесс, нагноившуюся кисту, метастаз, гепатому. К сожалению, различить эти образования по результатам УЗИ весьма сложно, поэтому при подозрении на серьезное заболевание рекомендуют проводить биопсию. Наиболее часто одиночные солидные образования в печени представлены гемангиомами (до 75 % случаев).
УЗИ-картина, характерная для различных заболеваний печени
В данном разделе мы рассмотрим, какие УЗИ-признаки имеют различные патологии печени.
Цирроз. При данной патологии увеличен размер всей печени или только ее левой доли, эхогенность органа повышена, звукопроводимость снижена, структура его неоднородная, мозаичная, края бугристые и неровные, сосудистый рисунок нарушен за счет увеличенного диаметра портальной (воротной) вены.
Гепатит. При данной патологии увеличена вся печень или только одна ее доля (правая либо левая), контуры ровные и четкие, края закругленные, эхогенность пониженная, звукопроводимость повышенная, структура неоднородная, пестрая, сосудистый рисунок изменен за счет расширения воротной и селезеночной вен, а также контрастирования других сосудов.
Жировой гепатоз.
При данной патологии размеры печени увеличены, угол нижней доли более 45 o , структура неоднородная, возможно пестрая, эхогенность повышенная, звукопроводимость сниженная, контуры ровные, но нечеткие, края закругленные, а воротная (портальная) вена не видна.
Опухоли печени.
На УЗИ видны участки с нечеткими контурами, которые более или менее эхогенны по сравнению с остальной тканью печени. Менее эхогенные (гипоэхогенные) опухоли – это саркомы, лимфомы, гемангиомы, аденомы, гепатоцеллюлярный рак, низкодифференцированный рак. Более эхогенные (гиперэхогенные) опухоли – это гепатомы и метастазы рака в печень. Также при опухолях на УЗИ фиксируется увеличение лимфатических узлов и смещение желчного пузыря из нормального положения.
Кисты печени.
При данных патологических образованиях на УЗИ видны единичные или множественные структуры с четкими краями, которые приводят к увеличению размеров или выпуклостям на отдельных участках печени.
Лямблиоз. На УЗИ видны участки отложения солей кальция и зоны пониженной эхогенности, которые представляют собой области скопления паразитов.
Вторичные диффузные изменения при
заболеваниях сердца. На УЗИ контуры печени ровные и четкие, размеры органа увеличены, край закруглен, структура неоднородна, эхогенность повышена, звукопроводимость снижена, нижняя полая и печеночные вены расширены.
Абсцесс. На УЗИ видны округлые или неправильной формы образования с четкой стенкой, различной эхогенностью и перемещающимся содержимым.
Как проводят процедуру?
Томограф представляет собой кольцо к которому прикреплен подвижный диагностический стол. Пациента размещают на столе лежа на спине. Предупреждают о том, что нужно сохранять неподвижность. Задвигают стол внутрь прибора. При сканировании облучается верхний отдел брюшной полости. Поглощение лучей тканями фиксируется датчиками. Изображение получается в процессе обработки компьютером всех полученных импульсов.
В большинстве случаев выполняют КТ печени с контрастированием. Пациенту вводят контрастный препарат внутривенно. Оно позволяет четко визуализировать границы всех органов в исследуемой зоне и отделить их друг от друга. При наличии новообразований и аномалий контраст помогает точно установить их размеры и плотность. До этого исследования врач должен спросить у пациента об аллергии на йод.
Нормальная картина
В норме ткань печени гомогенна и имеет несколько большую плотность, чем ткань поджелудочной железы, почек и селезенки. Участки меньшей плотности линейной или округлой формы на фоне гомогенной паренхимы соответствуют сосудам печени. Воротная вена обычно визуализируется, а печеночная артерия — нет. Внутривенное введение контрастного вещества уменьшает разницу в плотности между сосудами и паренхимой.
Обычно внутрипеченочные желчные протоки на томограммах не видны, однако общий печеночный и общий желчный протоки нередко визуализируются в виде образований с низкой плотностью. В связи с тем что желчь приближается по плотности к воде, внутривенное введение контрастного вещества приводит к более четкому отличию желчных путей от окружающей паренхимы и сосудов печени.
Желчный пузырь визуализируется в виде округлого или эллиптического образования, имеющего, подобно желчным протокам, низкую плотность. Сократившийся желчный пузырь может не визуализироваться (поэтому исследования необходимо выполнять натощак).
Отклонение от нормы
Патологические образования печени в большинстве случаев имеют меньшую плотность, чем неизмененная ее паренхима. КТ позволяет различить довольно мелкие очаги поражения. Используя сканирование с внутривенным контрастированием, можно лучше отличить патологические очаги от нормальной паренхимы вследствие повышения ее плотности.
Первичная опухоль печени или метастазы имеют вид округлых образований с плотностью, несколько меньшей, чем плотность неизмененной паренхимы, и с четкими или размытыми границами. Однако иногда опухоль не удается выявить, так как она не отличается по своей плотности от окружающей паренхимы. Иногда крупная опухоль деформирует контуры печени. Абсцессы печени имеют вид гомогенных гипоэхогенных очагов, имеющих обычно четкие границы. Кисты печени имеют круглую или овальную форму, резко очерченные границы, они менее плотные, чем абсцессы и опухоли.
Плотность рака печени зависит от его стадии. Свежий тромб по плотности превосходит нормальную паренхиму, плотность организующегося тромба меньше плотности паренхимы печени. Внутрипеченочные гематомы имеют различную форму, субкапсулярные гематомы по форме напоминают серп и отдавливают паренхиму печени от капсулы.
При дифференциальной диагностике механической желтухи и других видов желтухи обращают внимание на состояние желчных протоков; расширение последних является признаком механической желтухи, в то время как нормальный их диаметр свидетельствует о немеханической желтухе. Расширенные внутрипеченочные желчные протоки имеют вид ветвящихся линейных и округлых структур низкой плотности на фоне гомогенной паренхимы печени. В зависимости от уровня обструкции может наблюдаться также расширение общего печеночного, общего желчного протоков и желчного пузыря. Нерезко выраженное расширение желчных протоков легче выявить путем контрастирования.
С помощью КТ обычно удается установить причину обструкции желчных путей, например желчные камни или рак головки поджелудочной железы. Однако если перед операцией необходимо знать место обструкции, прибегают также к чрескожной чреспеченочной холангиографии или эндоскопической ретроградной холангиопанкреатографии (реже).